Il monitoraggio dell'accrescimento fetale rappresenta un pilastro fondamentale nell'assistenza prenatale, consentendo di identificare precocemente eventuali deviazioni dalla norma e di intervenire tempestivamente per garantire la salute del nascituro. Questo percorso diagnostico si avvale di diversi strumenti, che spaziano dall'esame clinico tradizionale alla sofisticata ecografia, integrando dati sulla crescita biometrica con informazioni dettagliate sulla funzionalità placentare e il benessere fetale. L'obiettivo è duplice: da un lato, distinguere i feti costituzionalmente piccoli da quelli che presentano un vero e proprio ritardo di crescita intrauterino, e dall'altro, valutare il momento più adeguato per la nascita, minimizzando i rischi sia per la madre che per il bambino. Fin dalle prime fasi della gravidanza, la valutazione della crescita fetale è cruciale e viene effettuata attraverso diverse metodologie che si completano a vicenda, offrendo un quadro sempre più preciso dello sviluppo intrauterino e supportando decisioni cliniche informate.
La Misurazione del Fondo Uterino: Un Primo Segnale di Crescita
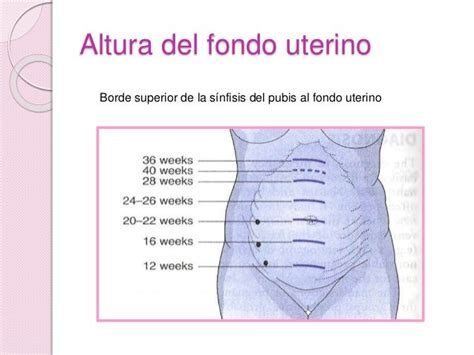
La misurazione del fondo uterino, una pratica clinica di lunga data e non invasiva, fu introdotta per la prima volta alla fine degli anni '70, guadagnando ampia popolarità verso la fine degli anni '80 come strumento di screening di routine. È un'esperienza comune per molte donne in gravidanza, poiché probabilmente il ginecologo o l'ostetrica avranno eseguito questa misurazione durante le visite prenatali. Questo esame clinico, pur nella sua semplicità, è fondamentale per porre il sospetto iniziale di un'anomalia nell'accrescimento fetale, agendo come un primo campanello d'allarme che può indirizzare verso indagini più approfondite. Ad ogni visita, infatti, il professionista esegue la palpazione dell’addome materno e la misura della distanza sinfisi-fondo, una tecnica che consiste nella rilevazione della lunghezza dell’utero, offrendo un'indicazione preliminare ma significativa sull’andamento della crescita fetale. Teoricamente, questa misurazione dovrebbe essere caratteristica e corrispondente al periodo gestazionale in cui ci si trova: ad esempio, a 20 settimane di gravidanza ci si aspetterebbe di rilevare circa 20 cm, a 25 settimane 25 cm, e così via, seguendo una progressione lineare fino a circa 36-37 settimane di gestazione, momento in cui l'altezza del fondo tende a stabilizzarsi o diminuire leggermente con l'impegno della testa fetale.
Per eseguire correttamente la misurazione del fondo uterino, la mamma si deve stendere a letto in una posizione comoda, un accorgimento essenziale in modo da rilasciare completamente i muscoli addominali e permettere una valutazione accurata. Successivamente, il professionista sanitario, o in un contesto didattico il papà come esempio pratico di coinvolgimento, con la mano a taglio, una tecnica specifica di palpazione, individua e trova i limiti dell’utero. Al tatto, l'utero risulta essere una struttura ovoide, liscia e dura. Il limite superiore di questa struttura è dato dalla fine della sensazione di solido e dalla comparsa della tipica morbidezza dell’intestino, permettendo così di delineare l'altezza esatta del fondo uterino. Questa metodologia, sebbene sia un approccio clinico di base, fornisce un importante indicatore iniziale dell'armonia della crescita. Man mano che la pancia cresce nel corso delle settimane di gravidanza, anche l’altezza del fondo dovrebbe aumentare progressivamente, riflettendo lo sviluppo fetale e l'espansione dell'utero.
Le differenze nella misurazione dell'altezza del fondo uterino possono dipendere da diversi fattori intrinseci ed estrinseci. In primo luogo, le misurazioni dell’altezza del fondo uterino sono standardizzate per misurare i bambini in posizione cefalica, ovvero a testa in giù. Pertanto, la posizione del bambino all'interno dell'utero può intrinsecamente influenzare il risultato della misurazione, rendendola potenzialmente imprecisa se il feto si trova in una presentazione diversa, come quella podalica o trasversa. Inoltre, le differenze fisiche in altezza e peso di ogni donna incinta giocano un ruolo non trascurabile; l’altezza del fondo, infatti, può variare significativamente tra donne molto alte e donne molto basse, rendendo necessaria una contestualizzazione individuale del valore riscontrato. Un altro fattore da considerare sono le differenze tra la prima gravidanza e le successive. Le donne che stanno affrontando il loro primo bambino tendono ad avere muscoli addominali più stretti e legamenti meno lassi; questi fattori, mantenendo l’utero in una posizione più stabile e prevedibile, spesso si correlano a misure più vicine a quelle attese. Le differenze per familiarità sono altresì importanti: alcune donne tendono naturalmente ad avere bambini più piccoli, mentre altre donne tendono ad avere bambini più grandi, riflettendo una predisposizione genetica che le curve standard potrebbero non cogliere immediatamente. Infine, ma non meno rilevante, sono le differenze operatore-dipendente. È stato ampiamente osservato che l’accuratezza delle misurazioni dell’altezza del fondo è influenzata dall’operatore che esegue la rilevazione, sottolineando l'importanza dell'esperienza, della standardizzazione della tecnica e della formazione del personale. Tutti questi fattori sopra elencati devono essere attentamente presi in considerazione quando si interpreta la misurazione del fondo uterino, poiché contribuiscono a una maggiore o minore variabilità del dato rilevato.
La preoccupazione, che necessita di ulteriori approfondimenti diagnostici, sorge nel momento in cui non c’è omogeneità nell’andamento della crescita. Ad esempio, quando si sono misurati 24 cm a 24 settimane e solo 25 cm a 28 settimane: in questo caso il bambino non ha dimostrato una crescita progressiva nel corso delle quattro settimane, segnalando un potenziale rallentamento. Se l’ostetrica o il medico notano un’anomalia nella misurazione, come un mancato incremento o un incremento troppo rapido rispetto all'epoca gestazionale, sarà necessario sottoporsi a un’ecografia per capirne la causa e approfondire la valutazione del benessere fetale.Nel terzo trimestre di gravidanza, per rendere le cose un po’ più complesse e per fornire un quadro completo dello stato fetale, deve anche essere valutato il grado di impegno della testa fetale, ovvero quanto il “capoccione” del tesoro si stia approfondendo lungo il canale del parto. Questa valutazione è cruciale per stimare la progressione verso il travaglio e il parto. Se riusciamo a mettere la mano, sempre a taglio, fra la testa e la sinfisi pubica, la testa si definisce non impegnata, ovvero non ha cominciato ancora la sua discesa nel bacino materno. Mentre se non c’è soluzione di continuo fra testa e sinfisi pubica, e quindi la mano non può inserirsi, la testa si definisce impegnata, indicando che ha iniziato il suo percorso di discesa nel canale del parto.
Comprendere l'Accrescimento Fetale: Percentili e Curve di Crescita
L'accrescimento fetale è un processo dinamico e complesso che viene monitorato utilizzando apposite curve di accrescimento. Queste sono dei grafici-guida che servono per capire se il feto si sviluppa “nella norma” rispetto a una popolazione di riferimento. Un concetto chiave in questo contesto è quello del percentile, o centile, che permette di posizionare la misurazione di un singolo feto all'interno di una distribuzione statistica. Questo sistema di riferimento si basa sull'analisi di un'ampia popolazione di feti per una data epoca gestazionale. Immaginiamo di prendere 100 feti che si trovano esattamente nella medesima epoca gestazionale: il feto al cinquantesimo centile è, per definizione, quel feto il cui peso si posiziona esattamente nella media di quella popolazione, rappresentando la crescita tipica e ideale, spesso visualizzata come una linea verde nei grafici di crescita standardizzati. Spostandoci verso i valori inferiori, il quinto centile indica che, di quei 100 feti di una certa epoca gestazionale, il 95% sono più grandi, mentre solo il 5% sono più piccoli o uguali a quel valore; questa soglia è spesso rappresentata da una linea rossa nel grafico in basso e costituisce un limite al di sotto del quale la crescita è considerata significativamente ridotta. All'estremo opposto, il novantacinquesimo centile significa che di 100 feti, solo il 5% sono più grandi, mentre il 95% sono più piccoli o uguali; questa soglia è tipicamente mostrata dalla linea nera nel grafico in basso e indica una crescita considerata eccessiva.
Queste curve ci permettono di identificare due categorie principali di nascituri che presentano dimensioni inferiori alla media. Nella prima categoria troviamo quelli che lo sono per costituzione, perché hanno ereditato quella caratteristica dai loro genitori, ad esempio se entrambi i genitori sono di bassa statura. Per questi feti, che sono costituzionalmente piccoli, non è necessario preoccuparsi per la loro crescita, in quanto rientrano nella loro normalità genetica e seguono una traiettoria di crescita armoniosa, seppur su un percentile inferiore.
Diverso è, invece, il concetto di ritardo di crescita, classicamente definito quando il peso fetale è pari o inferiore al 10° percentile per l’epoca gestazionale. In questa definizione ampia sono compresi anche i feti costituzionalmente piccoli, ma la distinzione è cruciale. Con il termine ritardo di crescita intrauterino (IUGR) si intende più precisamente una crescita fetale rallentata rispetto ai controlli precedenti. Questo significa che, pur partendo da un percentile nella norma o anche da un percentile basso, la velocità di crescita diminuisce nel tempo, indicando che il feto non sta realizzando il suo potenziale di crescita. Alcuni esempi chiariscono queste dinamiche: nel primo esempio il feto, i cui dati sono indicati da pallini blu, parte dal cinquantesimo centile (linea verde), ma con il passare delle settimane la crescita rallenta, scivolando verso percentili inferiori. Nel secondo esempio, il feto si mantiene stabilmente sul quinto centile, con velocità di accrescimento conservata; in questo caso, si tratta di un feto costituzionalmente piccolo che segue la sua traiettoria di crescita senza rallentamenti significativi. La preoccupazione sorge proprio quando la traiettoria di crescita si discosta negativamente dalla sua curva di riferimento o dal suo canale di crescita previsto, indicando una patologia sottostante che impedisce al feto di raggiungere il suo potenziale genetico.
Un esempio di utilizzo dei percentili: i percentili di crescita
La Diagnosi Ecografica: Pilastro della Valutazione Fetale
La diagnosi di ritardo di crescita è esclusivamente ecografica, poiché solo l'ecografia permette una misurazione accurata delle dimensioni fetali e una valutazione dettagliata del suo benessere. Tuttavia, come menzionato in precedenza, l’esame clinico, e in particolare la misurazione del fondo uterino, è fondamentale per porre il sospetto di un problema; nei casi dubbi, come un fondo uterino che non cresce in modo progressivo, viene prontamente richiesta la conferma ecografica. Fondamentale è essere in possesso di un’ecografia che dia una datazione precisa della gravidanza. Questa datazione accurata, che rappresenta il primo passo per ogni valutazione di crescita, si ottiene tramite la misurazione della lunghezza vertice-sacro (CRL) nel corso del primo trimestre di gravidanza, o del diametro biparietale (BPD) o del diametro trasverso del cervelletto (DTC) se eseguita prima della 22° settimana. La corretta datazione è indispensabile perché tutti i parametri di crescita vengono confrontati con tabelle che dipendono dall'epoca gestazionale. In base alla corretta datazione può essere definito ritardo di crescita una biometria, o una combinazione di esse, inferiore al 10° centile per epoca gestazionale. Durante le visite ecografiche di controllo, che ogni mamma fa nel suo percorso di gravidanza, vengono raccolte diverse informazioni utili sullo sviluppo del bebè: ad esempio il peso stimato, e la misura dei distretti corporei (cranio, addome, femore) in relazione all’epoca gestazionale. Un passo dopo l’altro per la diagnosi. Innanzitutto bisogna risalire con certezza alla data di inizio della gravidanza, indagando sull’ultima mestruazione avuta dalla donna o, preferibilmente, con un'ecografia precoce. Questo ci permette di calcolare con più esattezza l’età in settimane del feto e verificare se la sua crescita è corretta, anche con il supporto delle ecografie del primo trimestre, che sono le più affidabili per la datazione.
L’aspetto fondamentale dell’analisi ecografica è che, oltre a misurare con precisione le dimensioni e lo sviluppo degli organi del nascituro, può anche dirci come il suo sangue si ridistribuisce nel corpo e con quale velocità, attraverso la flussimetria Doppler. Questo esame non è banale, ma estremamente sofisticato e informativo. In questo contesto diagnostico, ci si concentra anche sull’esclusione di patologie cromosomiche, ovvero un’alterazione nel numero o nella forma dei cromosomi, che possono portare ad un accrescimento fetale ridotto e spesso a un ritardo di crescita precoce.
Possiamo distinguere tra due tipi principali di ritardo di crescita in base alla presentazione ecografica delle misurazioni biometriche. Nel caso in cui tutti i parametri biometrici misurati, come il cranio (BPD, HC), l'addome (CA) e il femore (FL), siano proporzionalmente ridotti, parleremo di ritardo di crescita simmetrico. Questa forma è più spesso associata a cause che agiscono precocemente nella gravidanza, come anomalie genetiche o cromosomiche, o infezioni intrauterine. Mentre nel caso in cui sia presente una marcata riduzione solo della circonferenza addominale (CA), con gli altri parametri (in particolare la testa) relativamente conservati, saremo di fronte ad un ritardo di crescita asimmetrico. Questa distinzione ha importanti implicazioni sulle cause e sulla prognosi, e quindi sulla gestione della gravidanza. Nella maggior parte dei casi un ritardo di crescita precoce, che si manifesta prima delle 28-30 settimane di gestazione e spesso da cause genetiche o cromosomiche, è tipicamente simmetrico, riflettendo un danno precoce al potenziale di crescita del feto. Al contrario, un ritardo di crescita tardivo, che si verifica più avanti nella gravidanza e prevalentemente da cause placentari, risulta asimmetrico.
Perché nel ritardo di crescita asimmetrico la testa continua a crescere più regolarmente della pancia? La spiegazione risiede in un sofisticato meccanismo di adattamento fetale, una priorità biologica per proteggere gli organi vitali. Similmente a quanto accade nell’adulto, dove quando ci si mette a dieta la parte che “dimagrisce” è la pancia, nel caso del feto, in condizioni di restrizione dei nutrienti e di ipossia (ridotto apporto di ossigeno), questi vengono inviati preferenzialmente verso cuore e cervello, gli organi detti “nobili”, che sono cruciali per la sopravvivenza e lo sviluppo neurologico a lungo termine. Di conseguenza, i visceri addominali, in particolare il fegato, che è un organo di accumulo di glicogeno e quindi più sensibile alla carenza di nutrienti, ricevono meno apporto di sangue e meno nutrienti, determinando una riduzione più marcata della circonferenza addominale. Questo meccanismo, noto anche come "brain sparing" o centralizzazione del circolo, è un tentativo del feto di proteggere gli organi vitali e mantenere una funzionalità neurologica ottimale a scapito di altri distretti corporei.
L'Insufficienza Placentare e le sue Implicazioni sull'Accrescimento Fetale
Una delle cause più significative e clinicamente rilevanti del ritardo di crescita intrauterino è l'insufficienza placentare, a volte definita più precisamente come difetto di placentazione. Questo è un processo cruciale perché quando lo sviluppo e la funzionalità della placenta non avvengono correttamente, si instaura una condizione in cui una placenta inadeguata alle crescenti necessità del feto non riesce più a fornire ossigeno e nutrienti in quantità sufficiente, e ciò determina in modo diretto un rallentamento della crescita fetale. Questa condizione non è isolata: l’ipertensione gestazionale materna e il ritardo di crescita fetale rappresentano spesso diverse manifestazioni cliniche di questa malattia comune e sottostante, l'insufficienza placentare, che può avere un impatto sistemico sulla salute materna e fetale.
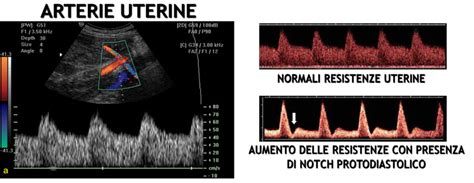
Per valutare il corretto sviluppo placentare e la sua funzionalità sul versante materno è stata introdotta nella pratica clinica la valutazione della flussimetria delle arterie uterine. Questa viene normalmente eseguita nel secondo trimestre, tipicamente a 22-24 settimane di gestazione, rappresentando un importante strumento di screening. Naturalmente, la presenza di arterie uterine alterate, con un aumento delle resistenze al flusso sanguigno, non significa di per sé la presenza di malattia, ma solo una maggiore probabilità di sviluppare ritardo di crescita o pre-eclampsia. È quindi un indicatore di rischio che suggerisce la necessità di un monitoraggio più attento. Più precisamente, la presenza di arterie uterine normali a 24 settimane indica un rischio molto basso, quantificabile in meno dell’1% dei casi, che la gestante svilupperà preeclampsia o ritardo di crescita, rassicurando sulla buona funzionalità placentare materna. La flussimetria valuta l'indice di pulsatilità (P.I.) e l'indice di resistenza (R.I.) che riflettono le resistenze a valle nel letto placentare. Qui sotto si può osservare una rappresentazione grafica idealizzata delle arterie uterine non adeguate: il picco sistolico è molto più alto della diastole successiva. Si dice che la pulsatilità dell’onda è aumentata, indicando un flusso con maggiori resistenze, segno di un'inadeguata invasione trofoblastica e di una placentazione non ottimale.
La Flussimetria Doppler: Uno Sguardo al Flusso Sanguigno Fetale e Placentare
La flussimetria Doppler è uno strumento diagnostico di estrema importanza nell'ostetricia moderna, permettendo di valutare non solo l'efficienza della placenta ma anche la capacità del feto di adattarsi a condizioni di stress, come la ridotta disponibilità di ossigeno e nutrienti. Fornisce informazioni cruciali sulla circolazione sanguigna, sia materna che fetale, e sulla risposta del feto a un ambiente intrauterino subottimale.
La flussimetria dell’arteria ombelicale rappresenta lo strumento più efficace per individuare, tra i feti con ritardo di crescita, quelli a maggior rischio di sviluppare ipossia, cioè un ridotto apporto di ossigeno. Questo perché l'arteria ombelicale riflette direttamente la resistenza al flusso nel circolo placentare fetale. Anche per l’arteria ombelicale, come per le arterie uterine, si valutano degli indici flussimetrici detti P.I. (indice di pulsatilità) e R.I. (indice di resistenza). Il flusso nell’arteria ombelicale è strettamente correlato al corretto sviluppo placentare sul versante fetale, cioè ci fornisce indicazioni dirette su come funziona la placenta dal punto di vista del feto. Un aumento delle resistenze o l'assenza/inversione del flusso diastolico in questa arteria sono segni di compromissione placentare grave. In caso di ritardo di crescita, il feto attua un meccanismo di compensazione cruciale: ridistribuisce il flusso di sangue verso quegli organi che necessitano maggiormente di ossigeno e nutrienti per svilupparsi correttamente, come il cuore ed il sistema nervoso centrale. Tale processo è chiamato centralizzazione del circolo, o "brain sparing", ed è un meccanismo salvavita.
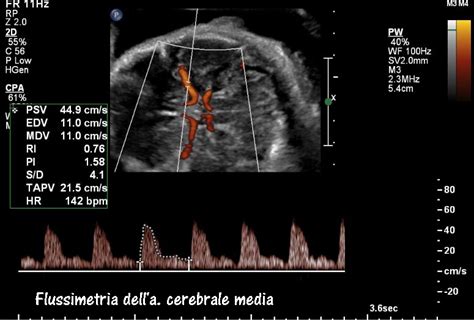
Per questo motivo, in presenza di centralizzazione del circolo, si assiste ad una dilatazione dell’arteria cerebrale media con conseguente aumento del flusso diastolico. Questo aumento del flusso diastolico nell'arteria cerebrale media è un indicatore che il feto sta deviando una maggiore quantità di sangue verso il cervello, al fine di aumentare l’apporto di ossigeno e nutrienti ai tessuti cerebrali. Qui sotto si vede una rappresentazione dell'arteria cerebrale media ridistribuita, un pattern flussimetrico che indica basse resistenze nel distretto cerebrale, un chiaro segno di adattamento fetale a condizioni di ipossia.
Un esempio di utilizzo dei percentili: i percentili di crescita
Il dotto venoso è un vaso specializzato e fondamentale che porta sangue ossigenato dalla placenta, attraverso il fegato, direttamente in direzione del cuore fetale. Come tutti i vasi venosi, esso presenta un flusso in direzione del cuore che in condizioni di normalità mantiene tale direzione durante tutto il ciclo cardiaco, con una caratteristica onda trifasica che include un'onda "a" positiva, corrispondente alla contrazione atriale. In caso di ritardo di crescita severo e scompenso fetale, il feto è sottoposto a uno stress significativo e ridistribuisce il flusso di sangue verso gli organi più importanti. In queste condizioni aumentano le resistenze contro cui il cuore deve lavorare, in particolare il ventricolo destro. In questo modo anche il flusso verso il cuore, attraverso il dotto venoso, risulta alterato, riducendo ed infine invertendo la parte finale del flusso nel dotto venoso, chiamata onda a. Da un punto di vista clinico, questa valutazione del dotto venoso è estremamente importante perché in caso di arteria ombelicale patologica (con flusso diastolico assente o addirittura invertito, indicando una grave insufficienza placentare), un’onda a normale nel dotto venoso può ancora confermare un quadro di compenso fetale, suggerendo che il feto sta ancora riuscendo a fronteggiare lo stress e a mantenere una buona ossigenazione degli organi vitali. Al contrario, un’onda a assente o invertita nel dotto venoso mostra inequivocabilmente lo scompenso fetale, indicando una riduzione critica dei livelli di ossigeno nel sangue e un imminente pericolo per il feto. Il dotto venoso è, infatti, l’ultimo parametro che si altera nel ritardo di crescita, e la sua alterazione è un segno di compromissione fetale avanzata. Un dotto venoso alterato è una condizione di altissimo rischio di esito avverso se non si interviene rapidamente, con possibili conseguenze gravi come la morte in utero o dopo la nascita, rendendo indispensabile un'azione immediata.
La Gestione del Feto con Ritardo di Crescita: Una Scelta Complessa
La scelta del momento del parto di un feto affetto da ritardo di crescita rappresenta una delle sfide più complesse e delicate dell’ostetricia moderna. Si tratta di trovare un equilibrio estremamente delicato tra rischi contrapposti. Da una parte dobbiamo evitare di far nascere un bambino troppo presto, poiché una nascita pretermine, pur risolvendo lo stress intrauterino, aggiungerebbe al ritardo di crescita i problemi intrinseci della prematurità, che possono essere significativi per lo sviluppo neurologico, respiratorio e sistemico del neonato. Dall’altra, non dobbiamo mantenere troppo a lungo un feto piccolo in un ambiente intrauterino che non è più in grado di ossigenarlo e nutrirlo sufficientemente, mettendo a rischio la sua vita o la sua salute a lungo termine a causa della prolungata esposizione a condizioni avverse.
La decisione sul momento più opportuno per il parto dipenderà quindi da una valutazione multidisciplinare e da diversi fattori critici, che devono essere attentamente bilanciati: l’epoca gestazionale in cui si riscontra il problema, la gravità del ritardo di crescita (ad esempio, se è sotto il 5° o 3° percentile), e soprattutto il grado di compenso fetale, valutato attraverso i parametri flussimetrici. È necessario quindi monitorare tutti i parametri che abbiamo a disposizione con grande attenzione: la stima del peso fetale, la quantità di liquido amniotico (che può diminuire in caso di compromissione), la flussimetria fetale (arteria ombelicale, cerebrale media, dotto venoso), l’epoca gestazionale precisa e la maturità polmonare, che può essere valutata indirettamente o, in alcuni casi, con test specifici. Può essere utilizzata anche la cardiotocografia (CTG), che tramite la valutazione della frequenza cardiaca fetale e delle sue variazioni è in grado di determinare il grado di ossigenazione fetale e la sua tolleranza agli stress. Nel caso in cui il ritardo di crescita sia associato ad ipertensione gestazionale e preeclampsia, anche le condizioni materne devono essere prese in considerazione nella scelta corretta del momento del parto, data la natura sistemica di queste patologie e il loro impatto sulla salute di madre e feto, spesso con la necessità di salvaguardare la vita di entrambi. Di fondamentale importanza è controllare periodicamente il benessere del nascituro, attraverso un attento monitoraggio, in modo da poter valutare il momento più adeguato per la nascita, massimizzando le possibilità di un esito favorevole.
Strumenti e Riferimenti per la Valutazione Approfondita dell'Accrescimento Fetale
L'evoluzione delle tecniche diagnostiche e la ricerca scientifica hanno portato allo sviluppo di parametri sempre più precisi e standardizzati per la valutazione dell'accrescimento fetale. Questi strumenti sono essenziali per supportare i clinici nelle loro decisioni e per garantire un'assistenza ottimale. Nella gravidanza iniziale, ad esempio, per una datazione precoce e accurata, si utilizza una tabella che riporta le misure medie di frequenza cardiaca (Embryonic Heart Rate), diametro del sacco gestazionale (GSD gestational sac diameter), e diametro del sacco vitellino (YSD yolk sac diameter) in relazione alle dimensioni dell’embrione, misurate come CRL. Nel primo trimestre il valore principale, che viene misurato con la massima precisione possibile, è il CRL (crown rump lenght) o lunghezza vertice sacro, essenziale per una datazione accurata della gravidanza, che è poi il punto di partenza per tutte le valutazioni di crescita successive.
Esistono grafici specifici per il monitoraggio dei singoli parametri biometrici, come quello dell’andamento del diametro biparietale (BPD) nel primo trimestre, sviluppato dal gruppo di Yves Ville e pubblicato nel 2003, disponibile in formato PDF, che fornisce riferimenti preziosi per gli operatori per una valutazione comparativa. A partire da 14 settimane di gestazione, esistono parametri dettagliati per le varie parti del corpo, il cui riferimento è lo studio fondamentale di Snijders e Nicolaides, pubblicato nel 1994, e scaricabile anch'esso in PDF; questo testo è di particolare interesse per gli operatori per il suo carattere molto tecnico e dettagliato, offrendo tabelle e curve di riferimento per molteplici misurazioni fetali.
La complessità della gestione del ritardo di crescita intrauterino e di altre patologie della gravidanza evidenzia l'importanza di strutture specializzate. Il Mangiagalli Center, ad esempio, è una struttura specializzata del Policlinico di Milano: qui i nascituri e le mamme vengono accolti e accompagnati durante tutto il percorso di diagnosi e cura delle diverse patologie che possono riguardare una gravidanza, esemplificando l'importanza di centri di eccellenza con competenze multidisciplinari per la gestione di queste condizioni complesse.
Diversi studi e pubblicazioni scientifiche hanno contribuito in modo significativo a definire gli standard, le metodologie e i valori di riferimento per la valutazione dell'accrescimento fetale e della flussimetria, consolidando le conoscenze in questo campo. Tra questi, si annoverano lavori fondamentali come quelli di Moore, T.R. and Cayle, J.E. (1990) sull'indice di liquido amniotico (Amniotic Fluid Index) in gravidanze normali. Altri contributi provengono da Goldstein, I., Lockwood, C.J. and Hobbins, J.C. (1987) sulla valutazione ecografica dello sviluppo intestinale fetale nella stima dell'età gestazionale, e da Alexander GR, Himes JJ, Kaufman RB, Mor J, Kogan M. per la creazione di un riferimento nazionale statunitense per la crescita fetale. Ulteriori studi seminali includono quelli di Jeanty, P. and Romero, R. (1983) sui valori normali per la lunghezza dell'arto fetale, Chitkara, U., Rosenberg J., Chervenak, FA et al (1987) sulla valutazione sonografica prenatale del torace fetale e i suoi valori normali, e Chitty, L.S., Altman DG, Henderson A, Campbell S (1993) sulla circonferenza addominale derivata dai diametri addominali. Romero, R., Pilu, G., Jeanty, P., Ghidini, A., and Hobbins, J.C. (1988) hanno approfondito il sistema nervoso centrale fetale, mentre Hadlock, F.P, Deter, R.L., Harrist, R.B., and Park, S.K. (1984) hanno fornito metodologie per la stima dell'età fetale tramite analisi computerizzata di parametri multipli di crescita. Goldstein, I., Reece, E.A., Pilu, G., Bovicelli, T.Z.L. and Hobbins, J.C. (1987) hanno esplorato le misurazioni cerebellari con ultrasuoni nella valutazione della crescita e dello sviluppo fetale. Otto, C. and Platt, L.D. (1991) hanno studiato la misurazione della mandibola fetale, e Yarkoni, S., Schmidt, W., Jeanty, P. et al. (1985) hanno proposto la misurazione della clavicola come un nuovo parametro biometrico per la valutazione fetale. Infine, Kofinas AD, Espeland MA, Penry M, Swain M, Hatjis CG (1992) hanno fornito dati essenziali sugli indici della forma d'onda della velocità del flusso Doppler uteroplacentare in gravidanza normale, contribuendo a definire i valori di riferimento per la flussimetria. Queste ricerche costituiscono la base scientifica che guida la pratica clinica nella valutazione e gestione dell'accrescimento fetale.
tags: #valutazione #accrescimento #fetale #grafico #simsi #fondo