La pertosse, conosciuta anche come tosse convulsa, è un'infezione batterica altamente contagiosa che colpisce l'apparato respiratorio e rappresenta una significativa sfida per la salute pubblica, in particolare per i soggetti più vulnerabili come i neonati. Causata dal batterio Bordetella pertussis, questa malattia è diffusa a livello globale e la sua diagnosi accurata è fondamentale per l'implementazione di strategie di trattamento e prevenzione efficaci. Sebbene il quadro clinico possa presentare variazioni, soprattutto negli adulti e nei soggetti vaccinati, l'identificazione del patogeno attraverso metodi di laboratorio, inclusi gli esami sierologici, gioca un ruolo cruciale. Comprendere i valori di riferimento e l'interpretazione dei test sierologici è essenziale per inquadrare correttamente l'andamento dell'infezione o l'efficacia della protezione vaccinale. Questa analisi si propone di esplorare la natura della pertosse, la sua epidemiologia, i diversi metodi diagnostici disponibili e, in particolare, l'importanza e l'interpretazione dei test sierologici.
La Pertosse: Caratteristiche del Patogeno e Decorso Clinico
La Bordetella pertussis fa parte del genere Bordetella ed è un piccolo coccobacillo gram-negativo. È riconosciuta come l'agente patogeno della pertosse, una malattia infettiva diffusa in tutto il mondo. La trasmissione della malattia avviene da persona a persona per contagio aerogeno, principalmente mediante l'inalazione di goccioline emesse dal malato attraverso i colpi di tosse. La Bordetella pertussis è un patogeno esclusivamente umano, capace di colpire individui di tutte le età, sebbene la pertosse colpisca in primo luogo i bambini di età compresa tra 0 e 4 anni. È importante sottolineare che provoca un elevato grado di mortalità nei lattanti, con il 60% dei casi di decesso che si verifica nel primo anno di vita.
La colonizzazione del tratto respiratorio e lo stabilizzarsi dell’infezione vengono agevolati dall’azione combinata di diversi fattori di virulenza. Tra questi, un importante fattore di virulenza è costituito dalla tossina della pertosse (PT), sintetizzata e secreta esclusivamente dalla Bordetella pertussis. L'esposizione al batterio è seguita da un tempo di incubazione che varia da circa 7 a 14 giorni, con un massimo di 21 giorni.
La malattia si manifesta attraverso diverse fasi cliniche ben definite. La prima fase, nota come fase catarrale, dura in genere da una a due settimane. Durante questo periodo, la malattia si presenta con sintomi simili a quelli di un comune raffreddore, quali lacrimazione, febbricola e una tosse prevalentemente notturna, che può essere atipica. In questa fase, il batterio è attivamente espulso attraverso i colpi di tosse, rendendo il paziente altamente contagioso.
Successivamente, si sviluppa la fase convulsiva, o parossistica, che può protrarsi per 2 o 3 settimane, ma in alcuni casi anche fino a un paio di mesi. Questa fase è caratterizzata da accessi di tosse ravvicinati, intensi e incontrollabili, che si ripetono in maniera tipica durante la giornata, spesso con sensazione di soffocamento. Tali attacchi sono frequentemente seguiti dal cosiddetto “urlo inspiratorio”, un suono caratteristico prodotto quando il paziente cerca di inalare aria dopo un prolungato accesso di tosse. Il vomito subito dopo l'accesso è anch'esso un sintomo comune. Soprattutto nei neonati, possono manifestarsi complicanze gravi come l'apnea, ovvero l'assenza temporanea di respirazione, e la cianosi, una colorazione bluastra della pelle e delle mucose, rendendoli più inclini al soffocamento. Gli attacchi di tosse si verificano con maggiore frequenza di notte. In entrambe le fasi della malattia, il batterio è espulso attraverso i colpi di tosse, e sebbene la trasmissione avvenga prevalentemente per via aerea, la trasmissione attraverso oggetti contaminati non può essere del tutto esclusa.
La fase parossistica è seguita da una fase decrescente, che può prolungarsi per diverse settimane, in cui si assiste ad una progressiva diminuzione degli attacchi tussigeni. Tuttavia, anche in questa fase, la tosse può persistere per un periodo considerevole. Le complicanze più comuni, specialmente nei bambini, includono la polmonite secondaria e l'otite media. Un aspetto importante da notare è che le stagioni e il clima non sembrano avere alcuna influenza sulla frequenza della malattia.
L'infezione da pertosse conferisce un'immunità specifica, la quale, tuttavia, tende a diminuire dopo alcuni decenni. La malattia può colpire anche gli adulti e gli adolescenti, ma in queste fasce d'età è spesso sotto-diagnosticata. Questa sotto-diagnosi può portare alla presenza di serbatoi di infezione per neonati non vaccinati o soggetti sensibili, contribuendo alla diffusione della malattia. Negli adulti, anche se vaccinati, l'infezione può essere più blanda, presentandosi talvolta solo con una tosse persistente senza la caratteristica tosse parossistica. È probabile che la manifestazione di una malattia più lieve nei soggetti vaccinati sia correlata alla presenza di nuovi ceppi mutati del batterio. Dati riportati in letteratura suggeriscono infatti un'evoluzione della Bordetella pertussis.
Epidemiologia della Pertosse: Un Quadro Globale e Nazionale
L'epidemiologia della pertosse ha subito significative modificazioni nel corso del tempo, influenzata dall'adozione della vaccinazione e della terapia antibiotica. A livello mondiale, i dati dell'Organizzazione Mondiale della Sanità (OMS) del 2008 indicavano che l'infezione da Bordetella pertussis era responsabile di circa 16 milioni di casi di malattia e di 195.000 casi di morte infantile ogni anno, con il 95% dei casi rilevati nei paesi in via di sviluppo, evidenziando una disparità globale nell'accesso alle misure preventive e curative.
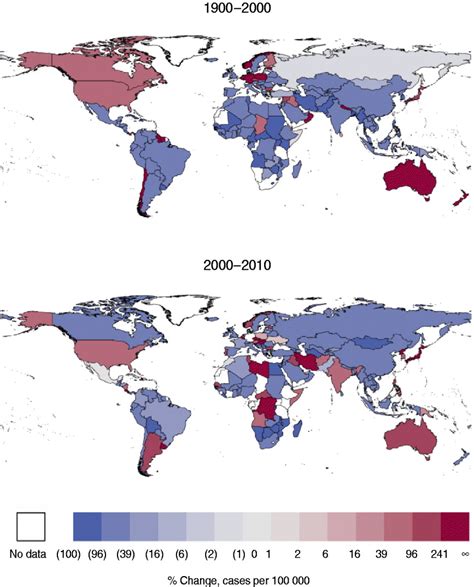
In Europa, il Centro Europeo per la Prevenzione e il Controllo delle Malattie (ECDC) ha riportato 42.242 casi di pertosse nel 2017, con i bambini di età inferiore ad 1 anno che rappresentavano il gruppo di età più colpito e vulnerabile.
In Italia, il numero di casi di pertosse ha mostrato una notevole diminuzione a partire dagli anni 2000. Questo calo è stato attribuito al progressivo aumento delle coperture vaccinali, in particolare grazie all'introduzione del vaccino acellulare nel 1996, che ha portato a una sensibile caduta del carico di malattia nel periodo compreso tra il 2010 e il 2013. L'incidenza è diminuita drasticamente, passando da 86.3 casi per 100.000 abitanti nel 1927 a circa 1 caso per 100.000 dopo il 2008. Tuttavia, a partire dal 2014, anno in cui si è osservato un calo delle coperture vaccinali, il numero di bambini con età inferiore a 1 anno ricoverati per pertosse ha mostrato un aumento, segnalando l'importanza di mantenere alte le coperture vaccinali. Nel 2017, in Italia, sono stati segnalati 964 casi, indicando un'incidenza della malattia che rimane bassa rispetto a molti altri paesi europei, ma che richiede comunque costante attenzione.
Negli Stati Uniti, la situazione ha seguito un percorso leggermente diverso. A seguito dell'introduzione della vaccinazione, i casi riportati si sono gradualmente e costantemente ridotti fino al 1976. A partire dal 1980, tuttavia, si è assistito a un aumento dei casi, che ha raggiunto un picco nel 2012, considerato l'ultimo anno epidemico, con 48.277 casi riportati. Negli anni successivi, i casi riportati sono progressivamente diminuiti, arrivando a 18.975 casi nel 2017.
Questo incremento e la successiva stabilizzazione o leggera diminuzione, osservati sia negli USA che in altre parti del mondo, possono essere attribuiti a una serie di fattori complessi. Tra questi, si evidenzia un'immunità vaccinale poco duratura, stimata tra 4 e 12 anni, che non garantisce una protezione a lungo termine per tutti gli individui. I vaccini acellulari, introdotti negli anni Novanta, pur essendo più sicuri rispetto ai vaccini cellulari precedenti, sono stati considerati meno immunogeni, il che potrebbe aver contribuito a una minore robustezza e durata della protezione. Una migliorata capacità diagnostica ha sicuramente portato a una maggiore notifica dei casi, contribuendo all'aumento dei numeri riportati. Inoltre, sono state osservate modifiche molecolari del batterio stesso, con la comparsa di mutanti resistenti o con caratteristiche antigeniche diverse, che potrebbero eludere parzialmente la risposta immunitaria indotta dai vaccini esistenti. Si è anche riscontrato un maggior numero di casi causati da altre specie di Bordetella, come B. parapertussis e B. holmesii, che possono presentare sintomi simili alla pertosse classica, rendendo la diagnosi differenziale ancora più critica.
Approcci Diagnostici alla Pertosse: Dalla Coltura alla PCR
La diagnosi di pertosse può essere complessa a causa della variabilità della sintomatologia, soprattutto in adulti, adolescenti e bambini vaccinati, dove i sintomi possono essere sfumati o atipici, manifestandosi talvolta come semplice tosse prolungata. La conferma di laboratorio è, pertanto, di vitale importanza, anche perché altri patogeni possono causare sintomi simili alla pertosse. La pertosse è, inoltre, una malattia a notifica obbligatoria, soggetta a sorveglianza sanitaria. Di conseguenza, tutti i pazienti con tosse che risultano positivi per Bordetella pertussis devono essere segnalati alle autorità sanitarie.
Esistono diverse metodologie diagnostiche per identificare l'infezione da Bordetella pertussis, ciascuna con le proprie specificità, vantaggi e limitazioni.
Esame Colturale (Cultura Batterica)
L'esame colturale è una metodologia diagnostica tradizionale che permette di isolare e identificare il batterio. Per la sua esecuzione, una piccola quantità di campione prelevato dal paziente viene ‘seminato’ su una piastra di agar selettiva, formulata per favorire la crescita della Bordetella. La piastra viene quindi incubata in atmosfera aerobia e in camera umida a una temperatura compresa tra 35 e 37°C, senza arricchimento di anidride carbonica. I batteri eventualmente presenti nel campione cresceranno sulla piastra, confermando così la presenza di infezione.
Il processo di crescita può richiedere fino a 10 giorni, rendendolo un metodo relativamente lento per una diagnosi rapida. La probabilità di crescita dei batteri diminuisce significativamente se il paziente è stato trattato con antibiotici prima della raccolta del campione, poiché gli antibiotici possono sopprimere la crescita batterica e portare a risultati falsi negativi. Una volta ottenuta la crescita, l'identificazione viene condotta sulla base di diverse tecniche, tra cui la colorazione di Gram, l'identificazione biochimica o attraverso metodi più avanzati come la spettrometria di massa MALDI-TOF (Matrix-Assisted Laser Desorption/Ionization) e l'agglutinazione su vetrino con sieri specifici anti-Bordetella. Una coltura positiva è diagnostica per infezione da Bordetella pertussis, ma un risultato negativo non può escludere completamente la presenza di infezione, data la sua minore sensibilità rispetto ad altri metodi, specialmente in fasi avanzate della malattia o dopo terapia antibiotica.
Test Molecolare (PCR e Real-time PCR)
Il test molecolare, che include la PCR (reazione a catena della polimerasi) e la Real-time PCR (qPCR), rileva la presenza del materiale genetico (DNA) dei batteri direttamente nel campione. Questo test è notevolmente più rapido dell'esame colturale, potendo fornire risultati in meno di due ore. La PCR può essere applicata dal momento dell’insorgenza dei sintomi fino a circa 3-4 settimane dopo, periodo in cui la carica batterica è generalmente ancora elevata.
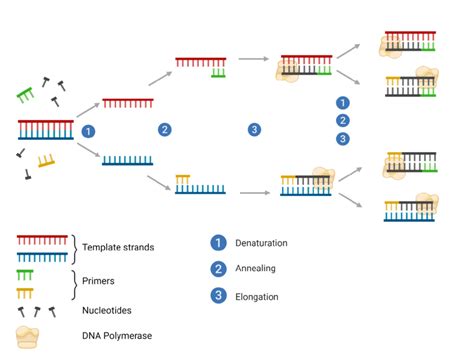
Si tratta di un metodo più sensibile rispetto al metodo colturale, il che significa che è in grado di rilevare anche piccole quantità di batteri. Il test molecolare può essere eseguito in diverse configurazioni: può essere singolo, ricercando solo la Bordetella pertussis; può essere doppio, ricercando sia la Bordetella pertussis che la Bordetella parapertussis; oppure può essere multiplo, rientrando così nel pannello dei patogeni respiratori responsabili di polmoniti gravi. I target genici utilizzati per la diagnosi differenziale di Bordetella pertussis rispetto ad altre specie del genere Bordetella in Real-time PCR sono molteplici. In particolare, la positività per il target IS481, confermato dalla positività per il target ptxA-Pr, è considerata diagnostica per la presenza di Bordetella pertussis.
Una PCR positiva indica la presenza del materiale genetico (DNA) di Bordetella pertussis all’interno del campione analizzato, suggerendo in modo forte la presenza di infezione. Al contrario, un risultato negativo indica la probabile assenza di infezione, sebbene non possa escluderla completamente, specialmente se il campionamento è stato effettuato in una fase tardiva della malattia o non correttamente. Questo test permette una diagnosi precoce e rapida, facilitando l’inizio tempestivo di una terapia specifica che è efficace nel ridurre l’infettività e, di conseguenza, la diffusione dell’infezione ad altre persone suscettibili. Il Centers for Disease Control and Prevention (CDC) indica che, quando il sospetto clinico di pertosse è forte, il test deve essere effettuato il prima possibile sul tampone nasofaringeo prelevato dai contatti del caso sospetto, e la terapia antibiotica dovrebbe essere iniziata senza attendere la conferma di laboratorio, data l'importanza della tempestività.
I Test Sierologici per la Pertosse: Riferimenti e Interpretazione
I test sierologici per la ricerca di anticorpi anti-Bordetella pertussis (IgA, IgG, IgM) rappresentano un ulteriore strumento diagnostico, benché con specifici ambiti di applicazione. Questi test rilevano la presenza di anticorpi prodotti dal sistema immunitario in risposta all’infezione da Bordetella pertussis o alla vaccinazione. È fondamentale comprendere che il test sierologico non è considerato adatto per l’identificazione di un’infezione in atto, in quanto la risposta immunitaria, ovvero la produzione di anticorpi rilevabili, è tardiva rispetto all'insorgenza dei sintomi.
Serology 101: Testing for IgG and IgM antibodies
I test sierologici risultano particolarmente utili se eseguiti nelle 3-4 settimane successive all’insorgenza dei sintomi, o in alcuni casi, fino a 8-12 settimane dopo l'insorgenza della tosse, in accordo con le indicazioni del CDC e dell'ECDC. Sono impiegati soprattutto nei casi clinicamente dubbi e durante epidemie, quando la conferma di laboratorio è necessaria per scopi epidemiologici o quando i metodi diretti (coltura o PCR) non sono più sensibili.
Un aspetto fondamentale nella sierodiagnosi della pertosse riguarda la classe di immunoglobuline (Ig) da analizzare e la loro interpretazione:
Anticorpi IgG: Gli anticorpi IgG dovrebbero essere presenti in tutti i soggetti vaccinati o che hanno avuto un’infezione pregressa da Bordetella pertussis. A vaccinazione avvenuta, in almeno il 90% dei casi si verifica una siero-conversione con la comparsa di anticorpi specifici di classe G (IgG). La presenza di IgG è quindi un indicatore di esposizione passata al batterio o di avvenuta vaccinazione.
Anticorpi IgM: Gli anticorpi IgM sono generalmente presenti solo nel breve periodo successivo all’infezione o alla vaccinazione, tipicamente entro 2-3 mesi. Possono essere assenti nei bambini affetti da pertosse al di sotto dei 4 anni di età, anche in presenza di infezione. La misurazione degli anticorpi IgM, a causa della sua limitata sensibilità e specificità, manca di una significativa utilità ai fini diagnostici per l'identificazione di un'infezione acuta recente e, pertanto, non è ampiamente raccomandata.
Anticorpi IgA: Similmente alle IgM, le IgA sono generalmente presenti nel breve periodo successivo all’infezione o alla vaccinazione (2-3 mesi) e possono essere assenti nei bambini piccoli. La misurazione degli anticorpi IgA è raccomandata solo in un secondo momento per confermare un eventuale risultato indeterminato degli anticorpi IgG, e non come test di prima linea.
Interpretazione dei Valori di Riferimento Sierologici:
La frase chiave per l'interpretazione dei risultati sierologici, come fornito, è: "IgG assenti e IgM assenti: nessuna indicazione di infezione da B. pertussis." Questo risultato suggerisce che il soggetto non ha avuto un'esposizione recente o pregressa al batterio, né è protetto da una vaccinazione.
È importante tenere presente che il livello degli anticorpi non è necessariamente correlato con la durata e la severità della malattia, il che significa che una quantità elevata di anticorpi non indica per forza una malattia più grave o più duratura, e viceversa. Inoltre, interferenze possono essere causate da farmaci o da reazioni crociate (cross-reazione) con altri antigeni batterici, il che può portare a risultati falsi positivi o difficili da interpretare.
Per i test sierologici, viene tipicamente utilizzato l'antigene purificato presente nel vaccino acellulare (specificamente la tossina pertussica), e il rilevamento degli anticorpi viene effettuato mediante metodi immunoenzimatici su micropiastra (ELISA) o chemiluminescenti (CLIA). Sebbene utili in specifici contesti, i test sierologici non sono raccomandati per la rilevazione di infezioni recenti a causa della latenza della risposta anticorpale e delle loro limitazioni, inclusa l'incapacità di rilevare anticorpi anti-Bordetella parapertussis e Bordetella holmesii, che pure possono causare sintomatologie simili.
Raccolta e Conservazione dei Campioni Diagnostici
L'efficacia e l'accuratezza dei test diagnostici per la pertosse dipendono in larga misura dalla corretta raccolta e gestione dei campioni biologici. Il campione primario per l'esame colturale e molecolare (PCR) è il tampone naso-faringeo o un aspirato nasale.
La procedura di prelievo del tampone nasofaringeo richiede una tecnica specifica: il paziente viene posizionato piegando la testa all'indietro. Un tampone sterile, simile a un lungo cottonfioc con una piccola punta, viene inserito con delicatezza in una delle narici per una profondità di circa 7-9 cm, fino a toccare la parete posteriore del rino-faringe. Qui viene lasciato per alcuni secondi per assorbire le secrezioni e quindi ruotato alcune volte prima di essere estratto con cautela. Questa metodologia garantisce la raccolta delle secrezioni dove il batterio è più propenso a colonizzare e replicarsi.
Per quanto riguarda la conservazione del campione, in caso di consegna differita al laboratorio, è essenziale conservarlo in frigorifero a una temperatura compresa tra +2° C e +8° C per un periodo massimo di 48 ore. Questa prassi è fondamentale per mantenere la vitalità del batterio per l'esame colturale o l'integrità del materiale genetico per l'analisi molecolare, prevenendo la degradazione che potrebbe compromettere l'accuratezza del risultato.
È importante notare che il test della pertosse non può essere eseguito su un tampone faringeo, poiché il sito di colonizzazione principale del batterio è il nasofaringe e non la faringe. Inoltre, non esiste un test semplice e rapido, come un test da eseguire ambulatorialmente o un "quick test", per la diagnosi della pertosse. La diagnosi richiede procedure di laboratorio specifiche e talvolta complesse.
Prevenzione e Trattamento della Pertosse
La gestione della pertosse si basa su due pilastri fondamentali: la terapia dell'infezione acuta e la prevenzione attraverso la vaccinazione.
Trattamento dell'Infezione
La pertosse viene curata tramite la somministrazione di una terapia antibiotica. Gli antibiotici comunemente impiegati includono eritromicina, azitromicina e claritromicina. Questi farmaci sono efficaci nel risolvere l’infezione e, soprattutto, nel limitarne la diffusione, riducendo la contagiosità del paziente. La tempestività dell'inizio della terapia è cruciale, specialmente nelle prime fasi della malattia, per massimizzare la sua efficacia sia sul decorso clinico che sulla trasmissione.
Strategie di Prevenzione: La Vaccinazione
La vaccinazione rappresenta lo strumento più efficace per il controllo della pertosse e la prevenzione delle sue complicanze più gravi, in particolare nei neonati. La Commissione vaccini permanente dell’Istituto Roberto Koch di Berlino (STIKO) raccomanda dal 1991 la vaccinazione combinata contro difterite, tetano e pertosse (dTpa) per tutti i bambini fino al sesto anno di età. Questa raccomandazione è estesa anche ad altre fasce d'età a rischio.
Negli ultimi anni, l'attenzione si è focalizzata anche sulla protezione dei neonati, che sono i più vulnerabili e a maggior rischio di complicanze gravi e decesso. A tal fine, il Piano Nazionale Prevenzione Vaccinale (PNPV) 2017-19 in Italia ha introdotto importanti novità, tra cui la raccomandazione della vaccinazione dTpa in gravidanza, in particolare nel terzo trimestre, con un'ottimale esecuzione intorno alla 28° settimana di gestazione. Vaccinare la madre nelle ultime settimane di gravidanza consente il trasferimento transplacentare di anticorpi specifici anti-pertosse al feto. Questi anticorpi forniscono al neonato una protezione passiva temporanea fino a quando non potrà sviluppare una propria protezione attiva attraverso il calendario vaccinale infantile.
In considerazione del fatto che gli anticorpi anti-pertosse si riducono progressivamente con il trascorrere del tempo, è raccomandato effettuare la vaccinazione dTpa ad ogni successiva gravidanza. Questo assicura il passaggio di un alto livello di anticorpi a ogni nascituro, garantendo una protezione ottimale fin dai primi giorni di vita. Il vaccino dTpa si è dimostrato sicuro sia per la donna in gravidanza che per il feto, con studi che confermano un profilo di sicurezza favorevole.
Un'altra strategia preventiva importante, complementare alla vaccinazione materna, è la cosiddetta strategia “Cocoon” (“bozzolo”). Questa prevede, oltre alla vaccinazione della madre durante la gravidanza, anche la vaccinazione, nei primi mesi di vita del neonato, di tutti i contatti umani stretti (come i membri della famiglia, i nonni e qualsiasi persona implicata nella cura del bambino) che potrebbero rappresentare la fonte dell’infezione per il neonato non ancora completamente protetto dalla propria vaccinazione. Le donne in gravidanza e i loro familiari dovrebbero essere informati sull’importanza di questi richiami vaccinali per non trasmettere la pertosse ai neonati.
Notifica Obbligatoria e Sorveglianza
In Italia, la pertosse è inserita fra le malattie a segnalazione obbligatoria, come stabilito dal Decreto Ministeriale del 1990. Questa normativa impone al medico curante di segnalare ogni caso sospetto o confermato. Tale obbligo è parte di un protocollo di sorveglianza sanitaria essenziale, che è utile per diverse finalità di sanità pubblica: la prevenzione delle epidemie, la valutazione dell'efficacia dei protocolli di vaccinazione in atto e l'orientamento nella scelta delle terapie antibiotiche più appropriate e aggiornate.
Distinzione da Altri Batteri Bordetella e Sottostima Diagnostica
La complessità diagnostica della pertosse è ulteriormente accresciuta dalla presenza di altre specie batteriche del genere Bordetella, come Bordetella parapertussis e Bordetella holmesii. Questi batteri sono molto simili alla Bordetella pertussis e sono responsabili di una sintomatologia che può essere quasi indistinguibile da quella della pertosse classica, sebbene generalmente la malattia da essi causata tenda a essere più lieve.
Questa somiglianza clinica pone delle sfide significative per la diagnosi di laboratorio. I test colturali e molecolari hanno la capacità di rilevare e distinguere la Bordetella pertussis dalla Bordetella parapertussis. Tuttavia, la maggior parte dei laboratori clinici, per ragioni di efficienza o economicità, utilizza un unico target di PCR, come IS481. Il problema di questo target è che è presente in più copie nella Bordetella pertussis, ma è presente anche in quantità minori nella Bordetella holmesii e nella Bordetella bronchiseptica. L'uso di un target non esclusivo per Bordetella pertussis aumenta il rischio di risultati falsi positivi per quest'ultima quando l'infezione è in realtà causata da altre specie di Bordetella. Questo evidenzia la necessità di utilizzare target genici multipli e specifici per una diagnosi differenziale accurata.
Un'altra limitazione importante si riscontra nei test sierologici: questi non sono in grado di rilevare o distinguere gli anticorpi specifici anti-Bordetella parapertussis e Bordetella holmesii. Ciò significa che, anche in presenza di un'infezione da queste specie, un test sierologico per la pertosse risulterebbe negativo o non interpretabile in relazione a tali agenti, rendendo impossibile una diagnosi eziologica completa attraverso la sierologia.
La scarsa richiesta di una conferma di laboratorio accurata nella diagnosi di un caso sospetto di pertosse costituisce un aspetto critico per la valutazione del reale impatto della malattia. Questa mancanza, unita alla mancata diagnosi differenziale tra le varie specie di Bordetella, contribuisce al problema della sottostima dei casi. Il problema della sotto-notifica, con conseguente sottostima dell'incidenza reale della malattia, unito al non corretto utilizzo dei test diagnostici, assume una rilevanza particolare per i casi di pertosse nei neonati al di sotto dei 6 mesi di età. In questa fascia d'età, la malattia può essere particolarmente grave e una diagnosi ritardata o errata può avere conseguenze devastanti. La sensibilizzazione e la formazione del personale sanitario sull'importanza della diagnosi differenziale e sull'uso appropriato dei test sono quindi cruciali per migliorare la sorveglianza e la gestione della pertosse e delle infezioni correlate da Bordetella.
tags: #valori #di #riferimento #pertosse