Le tecniche di procreazione medicalmente assistita (PMA) hanno compiuto passi da gigante negli ultimi anni, introducendo metodologie innovative che mirano a migliorare significativamente le percentuali di successo dei trattamenti di fertilità. Tra queste, spiccano l'ICSI (Intracytoplasmic Sperm Injection) e l'IMSI (Intracytoplasmic Morphologically Selected Sperm Injection), due approcci sofisticati che intervengono direttamente nel processo di fecondazione in vitro. Queste tecniche, sebbene condividano alcune fasi procedurali con la fecondazione in vitro tradizionale (FIVET), presentano peculiarità distintive, soprattutto nella selezione dello spermatozoo da utilizzare.
Le Fasi Fondamentali della Procreazione Medicalmente Assistita
Le tecniche di secondo livello, come l'ICSI e l'IMSI, seguono generalmente una sequenza di fasi ben definite per massimizzare le possibilità di concepimento.
Induzione Farmacologica dell'Ovulazione Multipla: Il percorso inizia con una terapia ormonale mirata a stimolare le ovaie. Questa stimolazione farmacologica incoraggia lo sviluppo di un numero di follicoli ovarici superiore rispetto alla singola ovulazione spontanea. Il numero di follicoli che si sviluppano è strettamente correlato alla riserva ovarica della paziente.
Monitoraggio dello Sviluppo Follicolare: Per ottimizzare i tempi e l'efficacia del trattamento, è fondamentale un attento monitoraggio ecografico dello sviluppo follicolare. Questo permette di stabilire il momento più opportuno per il prelievo ovocitario e, se necessario, di apportare modifiche al protocollo farmacologico in corso.
Prelievo degli Ovociti (Pick-up): Questa procedura, eseguita in sala operatoria, è relativamente rapida e semplice. Viene condotta attraverso un prelievo vaginale guidato dall'ecografia, seguito dall'aspirazione del liquido follicolare e degli ovociti contenuti. L'intervento dura solitamente non più di 15 minuti e viene eseguito sotto sedazione per garantire il comfort della paziente. Non è richiesto il ricovero ospedaliero, ma si consiglia un breve periodo di riposo nella clinica.
Inseminazione e Fecondazione in Vitro: Questa è la fase cruciale in cui avviene l'incontro tra ovocita e spermatozoo.
- Nella FIVET tradizionale, gli ovociti raccolti vengono posti in una piastra di coltura insieme al seme preparato. La fecondazione avviene per penetrazione spontanea di uno spermatozoo all'interno dell'ovocita. Questo processo si completa nell'incubatore dopo circa 18 ore dall'inseminazione, e dopo circa 12 ore l'ovocita fertilizzato inizia a dividersi in due cellule, dando origine al pre-embrione.
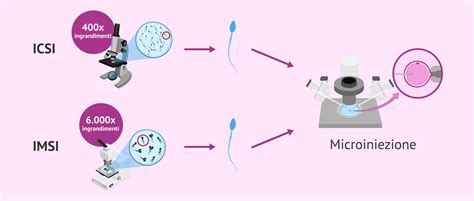
- L'ICSI rappresenta un'evoluzione di questo processo. Permette di effettuare l'intervento di PMA anche quando il numero di spermatozoi disponibili è molto basso. Il procedimento viene eseguito con un particolare microscopio equipaggiato con un micromanipolatore, operando a ingrandimenti di circa 400 volte. L'embriologo seleziona uno spermatozoo e lo inietta direttamente all'interno del citoplasma di ciascun ovocita. Questa tecnica facilita la fusione dei nuclei del gamete maschile con quello femminile, promuovendo così la fecondazione.
- L'IMSI rappresenta un ulteriore passo avanti nella selezione dello spermatozoo. Consiste nell'iniezione intracitoplasmatica di spermatozoi morfologicamente selezionati con un livello di ingrandimento molto maggiore rispetto all'ICSI. La selezione degli spermatozoi avviene con ingrandimenti che possono raggiungere le 6000-8000 volte, permettendo di osservare dettagli strutturali che con i microscopi convenzionali non sarebbero individuabili. Questo elevato ingrandimento consente di scegliere gli spermatozoi con la migliore morfologia, escludendo quelli che presentano difetti nella testa, nella coda o nel tratto intermedio, che potrebbero essere associati a fallimenti di impianto o a un maggior rischio di aborto spontaneo.
Preparazione del Campione Seminale: Per garantire il successo della fecondazione, è essenziale una preparazione accurata del campione di sperma, assicurando un'ottima concentrazione di spermatozoi mobili. Il campione può essere ottenuto tramite masturbazione, sia a domicilio che presso la clinica, il giorno stesso dell'inseminazione, oppure può essere crioconservato in anticipo. Nel caso di utilizzo di seme donato, questo sarà sempre congelato e conservato nella banca del seme della clinica.
Trasferimento degli Embrioni in Utero (Transfer): Questa procedura, sebbene tecnicamente semplice, richiede estrema scrupolosità. Da uno a tre pre-embrioni, sospesi in una goccia di medium di coltura, vengono aspirati in un sottile catetere. Questo viene poi delicatamente inserito nell'utero, dove i pre-embrioni vengono posizionati nella cavità uterina. Il trasferimento di un embrione in stadio di blastocisti (5-7 giorni di vita embrionale) può essere eseguito "a fresco", ovvero nel corso dello stesso ciclo di stimolazione ovarica e prelievo follicolare, se la blastocisti non è stata precedentemente congelata. In entrambi i casi, il trasferimento avviene sotto guida ecografica.
ICSI vs. IMSI: Un Confronto Dettagliato
La principale differenza tra ICSI e IMSI risiede nel livello di ingrandimento utilizzato per la selezione degli spermatozoi.
ICSI (Intracytoplasmic Sperm Injection): Questa tecnica prevede l'iniezione di un singolo spermatozoo direttamente nel citoplasma dell'ovocita. La selezione dello spermatozoo avviene sulla base di una valutazione morfologica da parte del biologo, che utilizza un ingrandimento di 200-400 volte. L'ICSI è diventata la tecnica di elezione per molti pazienti, specialmente in casi di fattore maschile severo (basso numero di spermatozoi, scarsa motilità o morfologia alterata). Tuttavia, la selezione basata su questi ingrandimenti può presentare una certa soggettività, poiché ogni specialista può interpretare la morfologia secondo il proprio criterio.
IMSI (Intracytoplasmic Morphologically Selected Sperm Injection): L'IMSI è una variante dell'ICSI che impiega un microscopio con un ingrandimento significativamente maggiore, fino a 6000-8000 volte. Questo "super ingrandimento" permette una visualizzazione dettagliata della struttura dello spermatozoo, consentendo di individuare difetti minuti a livello della testa, della coda o del tratto intermedio, come la presenza di vacuoli nucleari. La selezione avviene quindi con una precisione molto più elevata, mirando a scegliere spermatozoi con un'eccellente morfologia, escludendo quelli che, pur essendo mobili, potrebbero presentare alterazioni che compromettono il successo riproduttivo.
Quando è Indicato l'IMSI?
Il fattore maschile è una delle cause più comuni di infertilità. L'IMSI è particolarmente raccomandato in specifiche situazioni cliniche:
- Teratozoospermia Severa: Quando il parametro morfologico dello sperma è significativamente alterato.
- Fallimenti di Fecondazione con ICSI: In casi in cui precedenti cicli di ICSI non abbiano portato a una fecondazione efficace.
- Embrioni di Scarsa Qualità o Blocco dello Sviluppo: Quando si osservano embrioni che non progrediscono adeguatamente nel loro sviluppo.
- Fallimenti di Impianto Ripetuti: Dopo più tentativi di trasferimento embrionale senza successo.
- Oligoastenoteratozoospermia Grave: Una condizione caratterizzata da basso numero, scarsa motilità e morfologia alterata degli spermatozoi.
- Elevata Frammentazione del DNA dello Sperma: Un parametro che può compromettere la qualità genetica dello sperma.
- Sterilità di Origine Sconosciuta di Lunga Durata: Nei casi in cui la causa dell'infertilità non sia stata identificata.
La selezione di spermatozoi con una morfologia ottimale tramite IMSI può contribuire ad aumentare i tassi di gravidanza, migliorare la qualità embrionale e potenzialmente ridurre il rischio di aborti spontanei.
Vantaggi e Svantaggi dell'IMSI
Vantaggi:
- Selezione Dettagliata dello Spermatozoo: L'elevato ingrandimento permette una valutazione morfologica estremamente accurata, individuando difetti non visibili con la ICSI convenzionale.
- Selezione di Spermatozoi Vivi: La tecnica permette la selezione di spermatozoi vivi in tempo reale, senza la necessità di utilizzare coloranti specifici che potrebbero danneggiare i gameti maschili.
- Potenziale Riduzione del Rischio di Aborto Spontaneo: La scelta di spermatozoi con morfologia eccellente potrebbe correlarsi a una minore incidenza di aborti.
- Miglioramento dei Tassi di Fecondazione e Gravidanza: Studi suggeriscono un potenziale aumento dei tassi di fecondazione e di gravidanza clinica.
Svantaggi:
- Tempo Procedure Aggiuntivo: La selezione spermatica tramite IMSI richiede un tempo considerevole, che può variare da 1,5 a 5 ore, rendendo la procedura più laboriosa.
- Costo Elevato: L'IMSI comporta un costo aggiuntivo rispetto alla ICSI convenzionale, dovuto alla strumentazione specializzata e alla maggiore complessità tecnica. Per questo motivo, non è disponibile in tutti i laboratori di FIVET.
- Necessità di Ulteriori Ricerche: Nonostante i potenziali benefici, alcune ricerche recenti non hanno ancora dimostrato in modo definitivo miglioramenti significativi in tutti i parametri (fecondazione, sviluppo embrionale, tassi di impianto o aborto) rispetto alla ICSI convenzionale. Sono necessari ulteriori studi di alta qualità per definire meglio le indicazioni e l'efficacia clinica dell'IMSI.
IMSI: Intracytoplasmic Morphologically Selected Sperm Injection #shorts
Prelievo Testicolare di Spermatozoi
In casi specifici di azoospermia (assenza di spermatozoi nell'eiaculato) o severa criptozoospermia (ridottissimo numero di spermatozoi), è possibile ricorrere a tecniche di prelievo di spermatozoi direttamente dai testicoli. Le prime gravidanze ottenute mediante queste metodiche risalgono al 1994. Questi spermatozoi, una volta recuperati, possono essere utilizzati per la fecondazione tramite ICSI o IMSI, offrendo una speranza riproduttiva a coppie con problematiche seminali severe.
Considerazioni Finali
Sia l'ICSI che l'IMSI rappresentano strumenti potenti nell'arsenale della riproduzione assistita. Mentre l'ICSI si è affermata come tecnica standard per una vasta gamma di indicazioni, l'IMSI offre un livello di precisione superiore nella selezione spermatica, dimostrando un potenziale beneficio in casi complessi di infertilità maschile, in particolare legati a difetti morfologici severi dello sperma. La scelta tra le due tecniche dipenderà dalla specifica situazione clinica della coppia, dalla valutazione specialistica e dalla disponibilità delle tecnologie nei centri di fertilità. La continua ricerca e l'evoluzione delle tecniche promettono ulteriori miglioramenti nel campo della PMA, offrendo sempre maggiori possibilità di realizzare il desiderio di genitorialità.