L'ureaplasma urealyticum, un microrganismo appartenente alla famiglia dei micoplasmi, si distingue per le sue dimensioni piccolissime e l'assenza di parete cellulare, caratteristica che lo rende insensibile ad antibiotici come penicilline e cefalosporine. Dal punto di vista biologico, questi microrganismi sono caratterizzati dalla presenza della membrana plasmatica ma, essendo privi di peptidoglicano, non hanno la parete cellulare. Predilige e colonizza le mucose corporee, in particolare quelle genitali, dove metabolizza l'urea per crescere e replicarsi, un processo da cui deriva il suo nome. È stato stimato che la sua presenza a livello vaginale in gravidanza possa variare dal 40% all'80%, e la colonizzazione delle vie genitali può verificarsi nella metà delle donne sessualmente attive, mentre nel maschio la probabilità di colonizzazione sembra essere più bassa. Sebbene l'ureaplasma possa vivere in equilibrio con gli altri batteri dell'organismo, come batterio commensale, e non causare alcun sintomo, quando la sua popolazione batterica aumenta eccessivamente o l'equilibrio del microbiota si altera, può diventare un patogeno opportunista, scatenando una serie di problematiche urogenitali e complicando percorsi delicati come la Procreazione Medicalmente Assistita (PMA), inclusa la fecondazione in vitro con iniezione intracitoplasmatica di spermatozoi (ICSI).
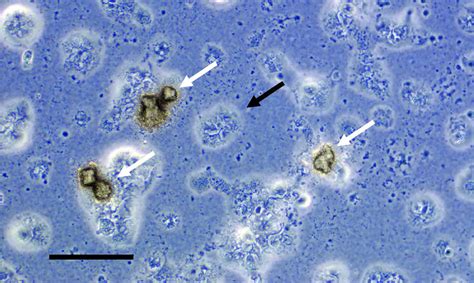
Le Specie di Ureaplasma: Urealyticum e Parvum
All'interno del genere Ureaplasma si distinguono due specie principali: Ureaplasma urealyticum e Ureaplasma parvum. La differenza principale tra le due risiede nel loro comportamento e nella probabilità di causare problemi clinici. Ureaplasma parvum è il tipo più piccolo e più comune, spesso presente in individui sani senza causare sintomi; può convivere tranquillamente con il corpo umano senza creare problemi, agendo come un ospite silenzioso. Al contrario, Ureaplasma urealyticum è quello che più spesso è collegato a infezioni del tratto urinario o genitale, all'infertilità e alla malattia infiammatoria pelvica. Per questo motivo, quando viene rilevato, i medici prestano maggiore attenzione e, se necessario, optano per antibiotici mirati al trattamento. In Italia, la sua presenza è in aumento: l'ureaplasma parvum è passato dal 24% al 26%, soprattutto nelle donne, mentre l'ureaplasma urealyticum dall'11% al 15%. La ricerca ha dimostrato che il ruolo clinico di entrambe le specie nelle infezioni del tratto urogenitale inferiore nelle donne è poco studiato, ma l'Ureaplasma parvum non è stato dimostrato essere associato a sintomi o a richiedere un trattamento, sebbene siano necessarie ulteriori ricerche.
Modalità di Trasmissione e Colonizzazione: Oltre il Contatto Sessuale
L'infezione da ureaplasma si trasmette prevalentemente attraverso rapporti sessuali vaginali, anali o orali non protetti. Tuttavia, è anche possibile la trasmissione per via materno-fetale, durante la gravidanza o al momento del parto. Il periodo di incubazione, dopo trasmissione per via sessuale, è stimato in 10-20 giorni. Molti credono che l'infezione si prenda solo tramite rapporti sessuali, ma non è sempre così. L'ureaplasma può vivere in equilibrio nella mucosa genitale senza dare problemi, fino a quando il microbiota si altera. In quel momento, il batterio coglie l'occasione per proliferare e causare sintomi. Ciò significa che è possibile contrarre l'ureaplasma senza rapporti sessuali diretti, ad esempio in caso di stress, abbassamento delle difese immunitarie o alterazioni del microbiota vaginale. Questi batteri sono capaci di sopravvivere nelle mucose genitali e di utilizzare l'urea come fonte di energia, un processo che altera il pH dell'ambiente vaginale, facilitando la comparsa di altri disturbi come candida o gardnerella, microrganismi che causano infezioni intime. Nel corpo umano, si possono ritrovare piccole colonie di Ureaplasma urealyticum anche a livello della faringe e del retto. Il principale serbatoio di U. urealyticum è rappresentato dalle vie genitali degli individui sessualmente attivi.
Sintomi e Manifestazioni Cliniche nell'Uomo
Nell'uomo, la crescita incontrollata dell'ureaplasma urealyticum determina fastidiose infiammazioni dell'uretra, il condotto che convoglia l'urina dalla vescica verso l'esterno. I sintomi riconducibili all'eccessiva proliferazione di Ureaplasma urealyticum risiedono principalmente nella comparsa di un bruciore fastidioso che precede la minzione. Spesso, spremendo l'asta peniena fino al glande, si nota la fuoriuscita di una secrezione biancastra e filante, che a volte può presentarsi spontaneamente. Dall'uretra, l'infezione può facilmente propagarsi alle strutture ad essa collegate, come la prostata e i testicoli, causando rispettivamente prostatiti ed epididimiti. Questi sono tra i segnali più comuni che possono indicare la presenza dell'infezione. In casi più rari, sono state descritte anche altre manifestazioni.
Sintomi e Manifestazioni Cliniche nella Donna: Un Percorso Spesso Arduo
Nella donna, un'incontrollata crescita di ureaplasma è chiamata in causa nello sviluppo di vaginosi batterica, malattia infiammatoria pelvica (PID) e sindrome uretrale. Anche in questo caso, i sintomi sono quelli riconducibili alle classiche infezioni genitali sessualmente trasmissibili e comprendono bruciore vaginale e dolore durante e dopo i rapporti. L'esperienza di molte donne evidenzia la complessità di questa infezione: l'inizio di una nuova relazione può inaspettatamente segnare l'inizio di un difficile percorso di salute con l'ureaplasma. In alcuni casi, i sintomi possono manifestarsi come infezioni ricorrenti del tratto urinario (IVU), persistenti e frustranti. Una paziente, dopo aver iniziato a frequentare il proprio partner nell'inverno del 2022, ha sofferto di IVU ricorrenti che sono diventate un problema persistente. Ha cercato aiuto da due medici diversi, prima un ginecologo e poi un uroginecologo. Inizialmente le è stato consigliato un ciclo di antibiotici giornalieri della durata di un anno, un piano di trattamento che ha rifiutato a causa delle preoccupazioni sull'impatto dell'uso prolungato di antibiotici sul microbioma intestinale e sulla salute generale. Il secondo medico le ha prescritto la metenamina (nota anche come Hiprex) insieme a un costoso vaccino sublinguale importato dalla Spagna. L'Hiprex, un antisettico urinario profilattico, si è rivelato una svolta per le sue IVU, assunto subito dopo il rapporto sessuale e per un giorno dopo.
Tuttavia, mentre le IVU erano tenute sotto controllo, sono sopraggiunti nuovi sintomi debilitanti. Il più angosciante è stato un forte bruciore vaginale, con un dolore descritto come 9/10, paragonabile alla sensazione di un ferro arricciacapelli all'interno della vagina. Rivolgendosi a uno specialista del dolore pelvico, le è stato prescritto un regime di gabapentin, gel estrogeno e supposte miorilassanti, oltre a un fisioterapista del pavimento pelvico. Nonostante questi interventi abbiano fornito un certo supporto, la paziente sapeva che il dolore non era legato esclusivamente alla disfunzione del pavimento pelvico. Dopo tre mesi di trattamento con miglioramenti minimi, ha intrapreso una ricerca personale e si è imbattuta in Ureaplasma, un batterio spesso associato a IVU ricorrenti e dolore pelvico. Anche in questo caso, se non adeguatamente trattata, l'infezione può compromettere la fertilità.Si tratta comunque di patologie che in genere hanno un'eziologia polimicrobica e sono quindi causate da più microrganismi, che probabilmente hanno tra loro un effetto sinergico; oltre all'ureaplasma possono quindi entrare in gioco la Chlamydia trachomatis, la Gardnerella vaginalis, il Mycoplasma hominis ed altri. In pazienti immunocompromessi l'infezione può estendersi alle alte vie urinarie (reni) e alle ossa (artrite).
Ureaplasma e Fertilità: Un Legame Spesso Sottovalutato
L'associazione tra ureaplasma e problemi di fertilità, sia maschile che femminile, è un aspetto cruciale spesso non adeguatamente esplorato. Se non adeguatamente trattata, l'infezione può compromettere seriamente la fertilità maschile. Negli uomini, l'infezione può influenzare negativamente il numero degli spermatozoi e la loro motilità, come concluso da Linda Farhani ed Al. Questo impatto può rendere difficile la fecondazione naturale. Nelle donne, l'ureaplasma rende inadatto l'endometrio all'embrione, sia nella fase d'impianto che in quella successiva, e sembrerebbe essere coinvolta in un'alterazione della funzionalità tubarica. Anche se gli ureaplasmi sono stati considerati come possibile causa di infertilità nell'uomo e nella donna, non è stata ancora dimostrata l'evidenza definitiva di questa associazione in tutti i casi, portando a diverse scuole di pensiero nella comunità medica.
Tuttavia, numerosi resoconti suggeriscono un legame: molte donne riferiscono di aver avuto problemi a rimanere incinte o di aver lottato contro aborti ricorrenti, per poi essere finalmente diagnosticate e trattate per l'Ureaplasma, riuscendo così ad avere una gravidanza di successo. Queste donne erano "asintomatiche" finché non hanno iniziato a cercare di avere figli. Inoltre, la ricerca ha collegato l'Ureaplasma all'endometriosi, che è stata successivamente diagnosticata e trattata con un intervento di chirurgia laparoscopica in un caso. Anche in questo caso, si tratta di un altro sintomo che i medici non avrebbero considerato potenzialmente legato all'Ureaplasma se non avessero fatto il test. Pertanto, in caso di infertilità di coppia o "sine causa", è importante valutare attentamente la situazione e considerare il trattamento, anche se l'ureaplasma è frequente sia nei pazienti sintomatici che in quelli asintomatici.
Può un'infezione causare infertilità?
Ureaplasma in Gravidanza: Rischi e Gestione Cauta
Durante la gravidanza, la presenza di Ureaplasma urealyticum va monitorata con estrema attenzione, poiché può essere responsabile di complicanze significative per la madre e il bambino. È stato stimato che la sua presenza a livello vaginale in gravidanza vari dal 40% all'80%. Nel caso in cui l'infezione risalga alle alte vie genitali, può effettivamente portare allo sviluppo di alcune complicanze, tra cui aborti ricorrenti, corioamniosite (infiammazione delle membrane fetali e del liquido amniotico), parto pretermine e endometrite nel post-partum. Nei neonati, invece, può causare complicanze più gravi come la displasia broncopolmonare o infezioni del sistema nervoso centrale. Solo in questo tipo di pazienti è stata per ora dimostrata la possibilità che U. urealyticum possa determinare infezioni polmonari nel periodo neonatale.
Un caso specifico ha riguardato una paziente alla sedicesima settimana di una gravidanza gemellare, che da tre anni soffriva di prurito ai genitali esterni e infezioni ricorrenti, soprattutto da Candida. Dopo innumerevoli tamponi e trattamenti inefficaci, le è stata riscontrata l'ureaplasma. Nonostante una cura con un antibiotico a base di claritromicina, i sintomi persistevano: prurito, infiammazione e molte secrezioni vaginali di colore verdognolo e maleodoranti. La gravidanza gemellare è di per sé un fattore di rischio per parto prematuro, con una durata media di 35 settimane. Considerando la situazione, la paziente, in attesa di due gemellini identici, ha espresso grande paura, avendo letto su Internet che l'ureaplasma può provocare aborti tardivi e parti prematuri. In casi come questo, è fondamentale instaurare una corretta gestione dell'infezione. In genere si ricorre a una terapia basata essenzialmente su eritromicina e/o metronidazolo. Inoltre, considerando che l'80% delle pazienti positive per il germe presenta una concomitante infezione da altri patogeni genitali, è bene eseguire tamponi vaginali ed endocervicali completi. Per le donne con rottura prematura delle membrane, possono essere trattate con macrolidi (ad esempio claritromicina, azitromicina ed eritromicina). Per questo motivo, se si sospetta di avere l'ureaplasma in gravidanza, è importante effettuare tamponi di controllo e seguire sempre le indicazioni del ginecologo.
Diagnosi dell'Infezione da Ureaplasma: Superare le Lacune di Conoscenza
La diagnosi dell'infezione da ureaplasma si effettua mediante tampone (vaginale, uretrale o endocervicale), esame del sangue o biopsia su fluidi e tessuti corporei. È fondamentale notare che l'Ureaplasma non viene rilevato da una normale urinocoltura; la rilevazione richiede una coltura specializzata o un test PCR (Polymerase Chain Reaction). Oggi la diagnosi si fa attraverso un tampone vaginale o uretrale, analizzato con tecniche di biologia molecolare (PCR) o con esami colturali. La PCR permette una diagnosi rapida, ma solo con la coltura e l'antibiogramma è possibile capire quale antibiotico sia davvero efficace. L'esame per la ricerca di questo batterio può essere condotto anche su campioni di urina. È importante, poi, tener presente che batteri come l'Ureaplasma urealyticum sono particolarmente suscettibili ai cambiamenti di temperatura. Per questa ragione, la fase di raccolta è un'operazione estremamente delicata e importante. Quando non è possibile esaminare immediatamente il campione, sono necessari terreni di coltura e di trasporto appositi; inoltre, la crescita batterica nel terreno di coltura può richiedere diversi giorni.
Un aspetto critico evidenziato da molte esperienze è la lacuna di conoscenza e la resistenza da parte di molti operatori sanitari a eseguire il test per l'Ureaplasma. A meno che il paziente non chieda specificamente di essere testato, è improbabile che lo faccia. La motivazione spesso fornita è che l'Ureaplasma è tipicamente considerato commensale, ovvero si pensa che sia una parte normale del microbioma urogenitale sano di alcune persone. Di conseguenza, non viene testato né trattato di routine. Questo ragionamento evidenzia un difetto significativo nell'approccio medico: se l'Ureaplasma viene testato raramente, come possiamo sapere veramente quante persone hanno questi organismi nel loro microbioma e se sono associati a sintomi o ad altri problemi? Senza uno screening diffuso, i dati rimangono intrinsecamente parziali e potenzialmente sottostimano la prevalenza e l'impatto dell'Ureaplasma.
La paziente che ha affrontato IVU ricorrenti e dolore pelvico ha dovuto insistere fermamente per fare il test. Il test è semplice, richiede solo un tampone vaginale o un campione di urina e viene facilmente elaborato da laboratori specializzati. I risultati hanno confermato la presenza di Ureaplasma urealyticum, dimostrando l'importanza di un approccio proattivo nella diagnosi. Questa problematica rappresenta un grande punto cieco nel mondo della medicina, con innumerevoli altri pazienti che hanno condiviso storie simili di resistenza, sentendosi respinti o impotenti. Il costo di una diagnosi ritardata è significativo: se l'Ureaplasma fosse stato testato all'inizio dei sintomi, si sarebbero potuti evitare migliaia di dollari di spese mediche, ore di appuntamenti e terapie, e il persistente tributo fisico ed emotivo di un'infezione non trattata.
Strategie Terapeutiche: Antibiotici, Resistenze e l'Importanza del Partner
La terapia delle infezioni da Ureaplasma si basa sulla somministrazione di antibiotici. I pazienti che hanno contratto un'infezione da ureaplasma vengono trattati con terapia antibiotica. Di classico impiego risultano le tetracicline, come la doxiciclina. Tuttavia, a causa della sempre più frequente presenza di ureaplasma resistente, possono essere impiegati anche altri farmaci, come l'azitromicina, l'eritromicina, o il metronidazolo. La scelta della terapia più idonea verrà compiuta dal medico sulla base dei risultati diagnostici, compreso l'antibiogramma. L'ureaplasma mostra infatti una crescente resistenza a diversi antibiotici come macrolidi, tetracicline e fluorochinoloni. Per questo è fondamentale valutare la sensibilità ad azitromicina, josamicina, ofloxacina e doxiciclina.
È importante seguire scrupolosamente le indicazioni del medico, in quanto non è infrequente la presenza di ureaplasma antibiotico-resistente. Ad esempio, una paziente con ureaplasma urealyticum ha richiesto un protocollo di trattamento specifico: 14 giorni di doxiciclina seguiti da una dose di azitromicina da 1 g e poi tre giorni di azitromicina da 500 mg, optando per un ciclo di 14 giorni di doxiciclina anziché i 7 giorni spesso prescritti, dopo aver letto di altre persone che avevano sperimentato un'eradicazione incompleta con trattamenti più brevi. Il suo obiettivo era eliminare l'infezione con un unico regime efficace, riducendo al minimo il rischio di resistenza agli antibiotici. Quattro settimane dopo aver terminato gli antibiotici, il test ripetuto ha mostrato che l'infezione era stata debellata.
Come per tutte le infezioni a potenziale trasmissione sessuale, il consiglio è quello di estendere il trattamento al partner della persona infetta. Il partner deve essere testato e, se necessario, trattato anche lui. In caso contrario, c'è il rischio di reinfezione, un fenomeno spesso chiamato "effetto ping-pong". Idealmente il partner dovrebbe essere esaminato e sottoposto ad appropriati esami clinici, ma nel caso delle infezioni sessualmente trasmesse un approccio pratico consiste nel trattare direttamente, senza effettuare esami clinici. Se non trattato tempestivamente, l'ureaplasma può portare a infertilità sia maschile che femminile e, in alcuni casi, favorire la comparsa di malattie infiammatorie pelviche o artrite reattiva (come la sindrome di Reiter).
Prevenzione e Comportamenti Consigliati
La prevenzione dell'infezione da Ureaplasma - e delle infezioni vaginali in generale - passa attraverso alcune basilari norme igieniche e di comportamento quotidiano. L'uso di sostanze a pH non acido o ad attività anti-lattobacillare, ad esempio, facilita il processo infettivo. Le irrigazioni vaginali, gli spray igienizzanti, i saponi e i talchi profumati andrebbero evitati, poiché possono alterare l'equilibrio del microbiota vaginale. Bisognerebbe inoltre evitare di indossare biancheria intima sintetica così come jeans e pantaloni troppo stretti, tali da trattenere umidità e calore, creando condizioni favorevoli allo sviluppo di microrganismi dannosi, compreso l'Ureaplasma urealyticum. Quando infine si asciugano e puliscono le parti intime, bisognerebbe sempre eseguire un movimento che dall'avanti procede all'indietro e non viceversa, per evitare di trasportare batteri dall'area anale a quella genitale. Per ridurre il rischio di contagio è importante avere rapporti sessuali protetti, anche se la presenza del batterio non significa sempre che ci sia un'infezione attiva.

L'Ureaplasma nel Contesto della Procreazione Medicalmente Assistita (PMA), in Particolare la ICSI
La scoperta di Ureaplasma in pazienti che si apprestano a sottoporsi a procedure di Procreazione Medicalmente Assistita (PMA), come la ICSI, solleva spesso interrogativi e ansie. Sebbene alcuni centri di PMA non richiedano nemmeno i tamponi per l'ureaplasma, molti altri lo includono nei protocolli pre-trattamento, riconoscendo il suo potenziale impatto. Molti specialisti, pur considerando l'ureaplasma comune, ritengono che possa dare problemi per l'impianto e, di conseguenza, prescrivono una terapia antibiotica. Ad esempio, a una paziente con ureaplasma rilevato prima del primo monitoraggio per la FIVET, il dottore ha consegnato la terapia antibiotica da fare per 7 giorni, rassicurandola che non ci sarebbero stati problemi e che l'ureaplasma è comune, ma con la terapia sarebbe stata "coperta".
Le esperienze dei pazienti variano: ad alcune donne non è bastata la prima terapia antibiotica, dovendola ripetere, mentre altre hanno proceduto con la FIVET senza intoppi dopo una singola cura di 7-10 giorni di antibiotico, come il Bassado. L'importanza di trattare entrambi i partner è un punto ricorrente nei consigli medici, proprio per evitare il rischio di reinfezione e l'effetto "ping-pong". Anche quando il partner non presenta sintomi o i suoi test risultano negativi (dato che l'Ureaplasma può essere solo nella donna o nell'uomo senza che l'altro lo abbia contratto, o che possa recidivare a distanza di tempo), il trattamento congiunto è spesso raccomandato.
Il dibattito tra i professionisti del settore e le preoccupazioni dei pazienti sono evidenti. Ad esempio, una paziente con ureaplasma diagnosticato al marito tre giorni prima del transfer, ha chiamato il centro e le è stato detto di prendere l'antibiotico entrambi, probabilmente Bassado. Un'altra, risultata positiva all'ureaplasma dal tampone pre-operatorio per la sua seconda ICSI, ha ricevuto istruzioni dal centro di prendere Bassado per 10 giorni sia lei che il suo partner, rassicurata che l'antibiotico non era in contrasto con la soppressione/stimolazione e che l'importante era terminare la cura prima del pick-up.
La questione se l'ureaplasma sia una causa di aborto o complicanze nella PMA è stata oggetto di discussione. Alcuni medici non danno grossa importanza all'ureaplasma, sostenendo che è molto comune e non consigliando nemmeno di ripetere il tampone di controllo post-terapia. Altri pazienti, invece, per proprio scrupolo, decidono di ripetere il tampone per sincerarsi che l'infezione sia stata debellata prima di procedere con la FIVET o la ICSI, a volte anche rimandando la procedura di un mese per maggiore sicurezza. Il consiglio generale di specialisti in Ginecologia e Ostetricia è di eseguire per sicurezza il tampone di controllo, a distanza di 7 giorni dalla fine dell'antibiotico, prima di procedere con la ICSI.
L'aspetto psicologico è significativo. La scoperta di un'infezione come l'ureaplasma, unita alla tensione del percorso PMA, può generare forte stress e insicurezze. L'affermazione, a volte letta, che la trasmissione sia "solo sessuale", ha sconvolto alcune pazienti, portandole a dubitare della fedeltà del partner. Tuttavia, come già menzionato, la vulnerabilità, gli squilibri del microbiota o una recidiva possono causare la comparsa dell'infezione senza che vi sia stata infedeltà, e la frase "la via non sessuale (piscine, palestre, bagni pubblici) è molto improbabile" non significa che sia impossibile. È cruciale che i pazienti ricevano informazioni chiare e rassicurazioni, affinché possano concentrarsi sulla cura e sul percorso che hanno intrapreso.
Considerazioni Mediche e Prospettive Future: Verso un Approccio Più Completo
Il percorso di diagnosi e trattamento dell'Ureaplasma urealyticum rivela significative lacune nel mondo della medicina. Molti operatori sanitari non conoscono o sono riluttanti a fare il test per l'Ureaplasma, rendendo improbabile che i pazienti vengano testati a meno che non lo richiedano esplicitamente. Questa mancanza di screening diffuso porta a una sottostima della prevalenza e dell'impatto dell'Ureaplasma, distorcendo l'affermazione secondo cui il batterio è in gran parte asintomatico. Le persone che soffrono di IVU ricorrenti, dolore pelvico, infertilità o aborto spontaneo possono essere inconsapevolmente portatrici di questa infezione. Senza test, questi casi non vengono contati, alterando la prevalenza e la sintomatologia percepita dell'Ureaplasma.
Il costo di una diagnosi ritardata non è solo economico, ma anche un tributo fisico ed emotivo persistente per un'infezione non trattata. L'impatto psicologico del dolore cronico e l'incertezza diagnostica possono essere spaventosi, solitari e deprimenti, facendo sentire i pazienti senza speranza e come se stessero perdendo la testa. È fondamentale che i pazienti imparino a difendersi con più fermezza, facendo le proprie ricerche e cercando specialisti disposti ad approfondire.
Per i medici, è giunto il momento di riconsiderare l'approccio standard all'Ureaplasma. Sono necessari protocolli di analisi più solidi e la volontà di indagare su questa infezione come potenziale causa di sintomi urogenitali persistenti o di problematiche riproduttive. Solo così si potrà avere una comprensione più chiara del suo reale impatto sulla salute dei pazienti e offrire cure più efficaci e tempestive, evitando sofferenze prolungate e migliorando la consapevolezza e il trattamento di questa infezione spesso trascurata.
tags: #urealyticum #ureaplasma #nella #icsi