Lo sviluppo del feto durante la sua vita uterina è supportato e alimentato da strutture fondamentali, quali la placenta, il cordone ombelicale e il sacco amniotico. Queste componenti essenziali lavorano in sinergia per garantire la crescita e la vitalità del nascituro. Tuttavia, la loro struttura e il loro funzionamento possono talvolta presentare delle variazioni o anomalie, che necessitano di comprensione e monitoraggio da parte dei futuri genitori e degli operatori sanitari. Questo articolo esplora la complessa relazione tra placenta e cordone ombelicale, approfondendo le diverse inserzioni, le anomalie strutturali e le pratiche legate alla gestione del cordone alla nascita, come il clampaggio ritardato e la controversa Lotus Birth.
La Formazione e la Funzione della Placenta e del Cordone Ombelicale
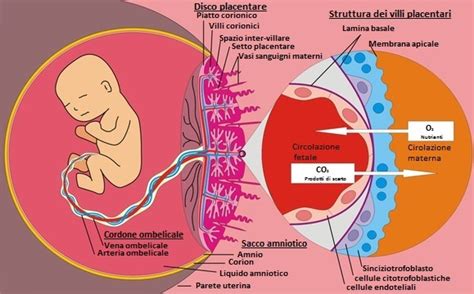
La placenta è un organo che si forma già a pochi giorni dalla fecondazione, quando la cellula fecondata, ovvero lo zigote, si divide in altre cellule chiamate blastomeri, che a loro volta continueranno a dividersi in ulteriori cellule fino a raggiungere l’utero. Questo accade in pochi giorni dalla fusione di un ovulo con uno spermatozoo e, prima di raggiungere l’utero, una parte delle cellule diventerà placenta e una parte embrione. La placenta è l'organo dal quale il feto riceve ossigeno e nutrienti. All'interno della placenta, i nutrienti e l'ossigeno passano dai vasi sanguigni materni ai vasi sanguigni fetali. Il cordone ombelicale si forma contemporaneamente all’embrione, mantenendo collegato il feto alla placenta. Si tratta di un cordone costituito da tre vasi sanguigni: due arterie che trasportano sangue ricco di CO2 e cataboliti dal feto alla placenta e una vena che riporta il sangue ossigenato e ricco di nutrienti dalla placenta al feto. I vasi sono immersi nel tessuto gelatinoso di Wharton e contenuti all’interno delle membrane amnio-coriali. Questa gelatina di Wharton cresce con il feto e può raggiungere fino a 60 centimetri di lunghezza, per permettere al feto di muoversi e girarsi all’interno del sacco amniotico.
Attraverso il cordone ombelicale e la placenta, però, passano al feto sia nutrienti e ossigeno, sia le sostanze dannose (nicotina da fumo di sigaretta, alcol, farmaci) eventualmente presenti nel sangue della mamma.
Anomalie nell'Inserzione del Cordone Ombelicale
L'inserzione del funicolo è un dato importante. Normalmente il funicolo si inserisce in zona centrale, paracentrale, oppure marginale. Tuttavia, in alcuni casi, possono verificarsi delle anomalie nell'attaccamento del cordone ombelicale alla placenta o alle membrane fetali, con conseguenze potenzialmente significative per la gravidanza e il parto.
Inserzione Velamentosa del Cordone Ombelicale: Una Condizione Rara ma Significativa
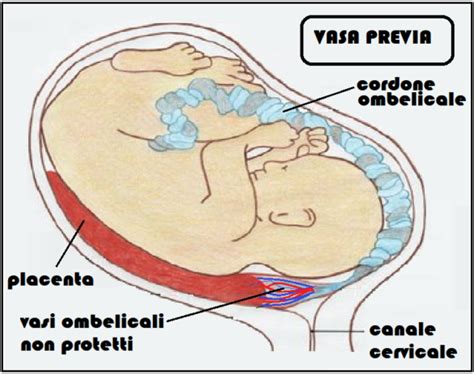
L'inserzione velamentosa del cordone ombelicale è una condizione rara ma significativa che può verificarsi durante la gravidanza. Comporta l'attaccamento anomalo del cordone ombelicale alle membrane fetali anziché direttamente alla placenta. L'inserzione velamentosa del cordone ombelicale si verifica quando il cordone ombelicale si inserisce nelle membrane fetali (corion e amnios) anziché direttamente nella placenta. Questa anomalia può causare la perdita di protezione e l'esposizione dei vasi sanguigni del cordone ombelicale, con conseguenti possibili complicazioni durante la gravidanza e il parto. In questa situazione i vasi funicolari attraversano una zona non protetti dalla gelatina di Wharton, e sono suscettibili alla possibilità di una compressione, trombosi o rottura con emorragia. Quest’ultimo è il caso particolare dei vasa previa, una situazione in cui i vasi velamentosi si trovano al di sopra dell’orifizio uterino interno, e si rompono al momento del parto. È molto importante identificare i vasa previa, che devono essere esclusi in tutti i casi di placenta bassa. Nel parto vaginale, il sacco amniotico si rompe e il feto si muove attraverso la cervice ed esce attraverso la vagina. I vasa previa vengono rilevati dall’ecografia, come parte di un controllo di routine o quando una madre si lamenta di sanguinamento vaginale. Se la condizione di vasi previ non viene diagnosticata prima dell'inizio del parto vaginale, c'è un'alta probabilità di natimortalità.
Sebbene la causa esatta dell'inserzione velamentosa del cordone ombelicale non sia ancora del tutto chiara, alcuni fattori ambientali possono contribuire al suo sviluppo. Ad esempio, le infezioni materne durante la gravidanza, come infezioni virali o batteriche, potrebbero potenzialmente influenzare lo sviluppo della placenta e l'inserzione del cordone ombelicale. Esistono prove limitate che suggeriscono che fattori genetici o autoimmuni possano svolgere un ruolo nel verificarsi dell'inserzione velamentosa del cordone ombelicale. Le scelte di stile di vita e le abitudini alimentari durante la gravidanza possono influire sulla salute generale del feto, ma la loro influenza diretta sull'inserimento velamentoso del cordone ombelicale non è ben documentata.
Molte donne con inserzione velamentosa del cordone ombelicale potrebbero non manifestare sintomi evidenti. I sintomi più comuni includono battito cardiaco fetale anomalo, sanguinamento vaginale e segni di travaglio pretermine. Il sanguinamento vaginale durante la gravidanza e il rallentamento della frequenza cardiaca fetale, tuttavia, possono indicare anomalie nel cordone ombelicale e nella placenta. La diagnosi di inserzione velamentosa del cordone ombelicale inizia in genere con una valutazione clinica approfondita. Un'ecografia dettagliata è lo strumento principale per diagnosticare l'inserzione velamentosa del cordone ombelicale. Durante i controlli ecografici di routine durante la gravidanza, i medici possono vedere se il cordone ombelicale si sia inserito nella posizione sbagliata. Viene utilizzato anche l'imaging Doppler. Studi scientifici hanno dimostrato che le ecografie in scala di grigi e color Doppler possono diagnosticare in epoca prenatale inserzioni anomale del cordone ombelicale e vasa previa. Un caso di studio ha esaminato tre casi di inserzione velamentosa di funicolo: la scala di grigi e il Power Doppler sono stati in grado di rilevare in epoca prenatale l'inserzione velamentosa di funicolo in tutti e tre, e ciascun caso è risultato in un cesareo senza complicazioni.
La gestione dell'inserzione velamentosa del cordone ombelicale si concentra principalmente sul monitoraggio e sulla gestione di eventuali complicazioni. Sebbene non esistano trattamenti non farmacologici specifici per l'inserimento velamentoso del cordone ombelicale, mantenere uno stile di vita sano durante la gravidanza può favorire la salute generale del feto. Se per qualche motivo l'eventuale inserzione anormale del cordone ombelicale non viene rilevata, specialmente se accompagnata da una condizione come i vasa previa, potrebbe verificarsi un'emergenza durante il travaglio e il parto. L'inserzione velamentosa del cordone ha conseguenze più gravi rispetto all'inserzione del cordone marginale, specialmente con i gemelli. Le complicazioni a breve termine possono includere rischi immediati durante il parto, mentre quelle a lungo termine possono influire sulla salute e sullo sviluppo del bambino. In generale, l'inserzione anomala del cordone può causare uno sviluppo anomalo della placenta. La crescita - e la vita stessa - del feto dipende dalla salute della placenta. Quindi ci sono maggiori rischi di evento avverso perinatale o di esiti che includono basso peso alla nascita, parto pretermine, ipossia, restrizione della crescita fetale, natimortalità, necessità di un taglio cesareo e bassi indice di Apgar. Uno studio scientifico ha rilevato che l'inserzione anomala del cordone ombelicale era presente nel 16,9% delle gravidanze che coinvolgono gemelli contro solo il 7,8% delle gravidanze che coinvolgono un solo bambino. Le inserzioni velamentose hanno triplicato il rischio di morte perinatale. I ricercatori hanno anche scoperto che la gestazione gemellare e le gravidanze concepite tramite la tecnologia di riproduzione assistita erano i maggiori fattori di rischio di inserzioni anormali del cordone ombelicale.
La prognosi per le persone con inserzione velamentosa del cordone ombelicale dipende in larga misura dalla diagnosi precoce e da una gestione appropriata. Le prospettive a lungo termine dipendono dalla diagnosi precoce e dalla gestione tempestiva.
Inserzione Marginale del Cordone Ombelicale
L'inserzione del cordone marginale si verifica nell'8,5% delle gravidanze, e consiste nell’inserzione del funicolo al lato della placenta anziché alla massa placentare centrale. Perché tale tipologia di inserzione costituisce un problema se il funicolo è comunque attaccato? La placenta è più sottile ai bordi. Ciò rende la placenta meno in grado di sostenere strutturalmente il cordone ombelicale. Le inserzioni marginali sono state associate a placenta previa, distacchi di placenta, pre-eclampsia, parti prematuri, parti cesarei acuti, bassi punteggi di Apgar, trasferimenti in terapia intensiva neonatale e basso peso alla nascita. Uno studio ha esaminato i criteri diagnostici per l'inserzione marginale del funicolo ombelicale, utilizzando le distanze dall'inserzione del cordone al bordo placentare per creare gruppi di pazienti.
Anomalie Strutturali del Cordone Ombelicale
Oltre alle anomalie di inserzione, il cordone ombelicale può presentare variazioni nella sua struttura fisica, come lunghezza, diametro, spiralizzazione e la presenza di nodi o un numero anomalo di vasi sanguigni.
Lunghezza del Cordone Ombelicale
La lunghezza del cordone a termine di gestazione è in media di 55 cm. Il cordone è considerato corto quando è inferiore a 35 cm, ed eccessivamente lungo se superiore a 70-80 cm. Nel sospetto di un cordone corto, l'ostetrica dovrebbe segnalare al medico patologo la lunghezza del cordone residuo, che rimane attaccato al feto, al fine di non creare artefatti e false diagnosi di cordone corto. Il cordone eccessivamente lungo può associarsi a ipo-ossigenazione fetale e trombosi dei vasi ombelicali o placentari sul lato fetale, con conseguenze che possono andare dal ritardo di crescita alla morte in utero. La lunghezza del cordone dipende da fattori genetici, dalle dimensioni del feto, e dai movimenti fetali. Ad esempio nel caso di malattie neuromuscolari o alcune anomalie cromosomiche, in cui il feto si muove meno, il cordone risulterà più corto.
Diametro del Cordone Ombelicale
Il diametro del cordone è legato soprattutto alla gelatina di Wharton, una sostanza con azione di protezione meccanica dei vasi dalla compressione. Il diametro medio a termine è di circa 1,2-1,7 cm. L’aumento del diametro del cordone è legato ad edema (cioè ad un aumento del contenuto in acqua della gelatina stessa), ed è un riscontro comune nei casi di prematurità. Il cordone più spesso può associarsi a polidramnios, diabete materno, idrope fetale, ma di per sé non è causa di problemi per il feto. Diversamente, un cordone eccessivamente sottile è stato associato al ritardo di crescita con oligoidramnios, e può creare rischi di compressione, essendo il cordone meno protetto.
Spiralizzazione del Cordone Ombelicale
L’indice di spiralizzazione è di 0,21/cm in media, che significa una spirale completa ogni 5 cm di cordone. La spiralizzazione del cordone è il risultato del movimento fetale, ed è importante per favorire la progressione del sangue attraverso il cordone ombelicale. Il riscontro di un cordone ipospiralizzato può associarsi a movimenti fetali ridotti (ad esempio in alcune malattie neuromuscolari). L’eccessiva spiralizzazione del cordone può essere localizzata e formare delle zone di restrizione al flusso sanguigno. Il cordone iperspiralizzato può associarsi a casi di morte in utero.
Nodi del Funicolo
I nodi di funicolo si presentano nello 0,5% dei casi, e nella maggior parte sono lenti e non creano problemi. Talora un nodo può stringersi ed essere responsabile di riduzione del flusso sanguigno. In questi casi si osserverà una congestione venosa dal lato placentare e l’eventuale presenza di trombi sulle vene placentari, o addirittura nella vena ombelicale. I nodi di funicolo vengono diagnosticati alla nascita, con l’eccezione del caso dei gemelli monoamniotici, in cui la ricerca con il color-Doppler dell’annodamento tra i cordoni conferma la diagnosi che i gemelli si trovano nello stesso sacco amniotico. I falsi nodi in realtà non sono nodi, ma vasi localmente ridondanti (che cioè in un punto formano un’ansa, tornando su sé stessi).
I giri di cordone intorno al collo sono comuni: nel 20% dei nati è presente un giro di cordone, nel 2,5% due giri, nello 0,5% dei nati tre giri di cordone.
Arteria Ombelicale Unica
È possibile che il cordone ombelicale sia privo di una delle sue due arterie, il che rende più probabile l'inserzione anomala del cordone e può essere associato ad altre anomalie fetali.
Altre Patologie Placentari e del Funicolo
Non solo l'inserzione e la struttura del cordone possono presentare anomalie, ma anche la placenta stessa può essere soggetta a diverse patologie che richiedono attenzione. L'articolo esamina l'importanza di esaminare la placenta in sala parto. Ciò significa determinare la forma, le dimensioni, la consistenza e la completezza della placenta. Gli operatori sanitari dovrebbero cercare anche lobi accessori, infarti placentari, emorragie, tumori e noduli. Dovrebbero anche valutare il cordone ombelicale per la sua lunghezza, il numero di vasi, la sua inserzione, i nodi e la presenza di gelatina di Wharton.
Ematomi Placentari
- Ematoma subamniotico: è piuttosto comune. Si tratta di una raccolta di sangue al di sotto della membrana amniotica, che riveste il lato fetale della placenta. Origina dalla rottura di un vaso, utilizzato per un prelievo ematico sulla placenta, o dal trauma che si può creare per una eccessiva trazione sul funicolo al momento del secondamento, o durante un taglio cesareo, che prevede praticamente sempre un secondamento manuale.
- Ematoma retromembranoso: si trova dietro alla membrana amniotica, che riveste la parete uterina. Può derivare dall’amniocentesi, oppure dalla rottura spontanea delle membrane.
- Ematoma subcorionico: si presenta come una placca biancastra di fibrina al di sotto del corion, che forma una sporgenza sul lato fetale della placenta.
Meconio sulle Membrane e sulla Placenta
Il meconio è il contenuto intestinale del feto, che ha un colore verde, per la presenza dei pigmenti biliari. Normalmente viene espulso dopo la nascita, ma in alcuni casi già in utero. L’effetto sulla placenta e sulle membrane dipende dalla durata dell’esposizione: se il meconio è stato espulso da meno di un’ora, le membrane non ne avranno assorbito il colore. Se è stato espulso da 1-3 ore le membrane saranno colorate di verde, ma non la placenta. Se è stato espulso da più di tre ore sia le membrane che la placenta appariranno verdi.
Trombosi dei Vasi Ombelicali
La trombosi dei vasi ombelicali è un evento raro: riguarda più frequentemente la vena ombelicale piuttosto che le due arterie, ed è stata messa in relazione con infarti placentari e morte in utero. La trombosi dei vasi funicolari può essere favorita da inserzione velamentosa, infiammazione (funisite, ad esempio da malattia infettiva), varici, nodi veri, anomala spiralizzazione del cordone, banda amniotica, cordocentesi.
La Gestione del Cordone Ombelicale alla Nascita
La gestione del cordone ombelicale al momento della nascita è un argomento di dibattito e di ricerca, con diverse pratiche cliniche e filosofie personali.
Il Clampaggio del Cordone Ombelicale: Tempistiche e Procedure
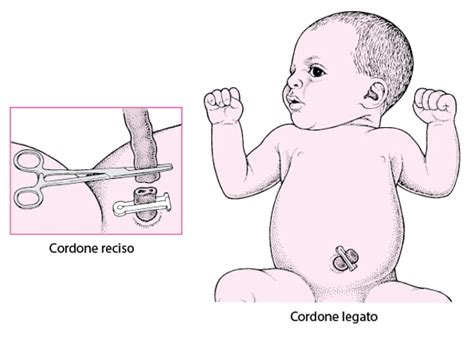
Quando si parla di “clampaggio del cordone ombelicale” si intende quella procedura per cui, a seguito della nascita del bambino, con l’ausilio di due piccole mollette chiamate cord clamp, si va ad isolare una zona del cordone ombelicale per poter eseguire il taglio che separerà il bimbo dalla placenta. A seconda della tempistica con cui viene eseguito potrà andare a interrompere il circolo sanguigno oppure accompagnare la sua fisiologica conclusione. Esistono, quindi, diverse tempistiche per il clampaggio, esse possono dipendere dai bisogni e desideri della coppia e/o da decisioni del personale sanitario in base alla situazione clinica. Con il travaglio, di solito si rompe il sacco amniotico, e dalla vagina fuoriesce il liquido amniotico. Il taglio del cordone ombelicale avviene dopo la nascita, e con un parto eutocico (vaginale), si può aspettare che smetta di pulsare, poi anche la placenta viene espulsa per via vaginale (secondamento). Il taglio del cordone ombelicale è un atto che il papà o l’accompagnatore possono fare, sotto la guida dell’ostetrica, sempre presente.
Le principali tempistiche di clampaggio sono:
- Clampaggio Precoce: interruzione del passaggio di sangue dalla placenta al neonato immediatamente dopo la nascita. È consigliabile non praticare il taglio precoce del cordone.
- Clampaggio Ritardato: interruzione del passaggio di sangue dalla placenta al neonato almeno dopo 1 minuto dalla nascita (considerato tale fino ai 3 minuti dopo la nascita o fino a quando il cordone smette di pulsare).
- Clampaggio Fisiologico: si effettua una volta avvenuto il secondamento, ovvero la nascita della placenta.
- Lotus Birth: la placenta rimane attaccata al bambino tramite il cordone ombelicale fino a quando quest’ultimo si staccherà spontaneamente, solitamente nell’arco di 7-10 giorni.
Cura del cordone ombelicale del neonato
Benefici del Clampaggio Ritardato
In Italia, in linea con le raccomandazioni internazionali basate su evidenze scientifiche (ACOG-NICE-OMS), viene raccomandato il clampaggio ritardato del cordone. Ritardare il taglio del cordone ombelicale, in generale, è una pratica clinica che prevede di ‘prolungare’ il tempo di separazione del neonato dalla madre dopo il parto per favorire il passaggio di sangue dalla placenta al bambino garantendo così una fase di transizione feto-neonatale più fisiologica. Nei primi minuti dopo la nascita, questo sangue deve essere garantito al neonato. Quando terminano le contrazioni che permettono il passaggio di nutrienti e sangue tra i due distretti, il cordone collassa e si essicca fino a mummificare.
Diversi studi hanno dimostrato e riportato i numerosi benefici riguardo gli outcomes materno-neonatali legati a questa scelta di tempistica. Si è visto, infatti, come nel mantenere il cordone ancora ancorato alla placenta fluiscano numerose quantità di sangue all’organismo del bambino, determinando:
- Fisiologica transizione cardio-polmonare.
- Diminuzione rischio di anemia nel neonato. Diversi studi hanno dimostrato che nei neonati a termine il trasferimento dalla placenta di 80 ml di sangue avviene in 1 minuto dopo il parto. Il sangue fornisce così un’aggiunta fisiologica della quantità di ferro.
- Passaggio di maggiore quantità di immunoglobuline e cellule staminali.
- Sviluppo neurologico.
- Incremento volume di sangue.
- Migliori outcome neonatali nei bambini nati pretermine.
- Nessun aumento di perdita ematica materna.
È importante non confondere il lotus birth con il clampaggio ritardato del cordone, una pratica ben diversa e oggi raccomandata. Nel clampaggio ritardato si attende almeno un minuto, o la cessazione della pulsazione dei vasi cordonali, prima di tagliare il cordone per permettere il passaggio di sangue dalla placenta al neonato e supportarlo nei primi minuti di vita durante la fase di transizione tra l’ambiente intrauterino e quello extrauterino. Se per il clampaggio ritardato del cordone vi sono numerose evidenze scientifiche che ne dimostrano i benefici, come migliori riserve di ferro o una transizione più stabile alla nascita, la letteratura scientifica sul lotus birth è limitata.
La Pratica della Lotus Birth: Storia, Principi e Controversie
La Lotus Birth è una modalità di parto caratterizzata dalla mancata recisione del cordone ombelicale alla nascita. Il termine "Lotus" deriva dal nome dell'infermiera californiana Clair Lotus Day, che, per la prima volta nel 1974, ha richiesto di non recidere il cordone ombelicale alla nascita (in inglese: "birth") di suo figlio, ma di lasciarlo collegato alla sua placenta. Lo scopo della Lotus Birth è quello di far avvenire spontaneamente la separazione del neonato dalla placenta. La Lotus Birth prevede che la separazione del neonato dalla placenta avvenga naturalmente. Dopo la nascita, il bambino rimane dunque collegato alla placenta, la quale si distacca spontaneamente dall'ombelico nei giorni che seguono. Di solito, il cordone si secca e si distacca spontaneamente dall'ombelico dopo 3-10 giorni dal parto, generalmente tra i 3 e i 10 giorni. In questo periodo la placenta, trasportata sempre con il neonato, viene conservata in un sacchetto o in una bacinella e a volte viene cosparsa con sale grosso per favorirne l’essiccamento e con qualche goccia di olio profumato per mascherarne il cattivo odore. L'applicazione di qualche goccia di olio profumato, invece, si rivela utile per mascherare l'odore.
Secondo i sostenitori della Lotus Birth, questa pratica introdurrebbe il neonato alla vita in modo dolce e più graduale: il distacco avverrebbe quando il bambino e la placenta hanno concluso il loro "rapporto", segnando spontaneamente il passaggio dalla vita prenatale al mondo esterno. La Lotus Birth è considerata una pratica che rende la nascita più dolce e naturale: non recidendo il cordone ombelicale, il passaggio del bambino dalla vita prenatale al mondo esterno avverrebbe in modo meno "violento". Chi sostiene la Lotus Birth ritiene che la separazione tra mamma e neonato possa assumere un'accezione traumatica, così come l'impossibilità di seguire i momenti immediatamente successivi al taglio del cordone ombelicale. Questa procedura inizia ad essere richiesta da alcune donne anche nel nostro Paese. Negli ultimi mesi sono aumentate le richieste di Lotus birth in Italia, alcuni ospedali la consentono, mentre altri stanno valutando la possibilità di inserirla tra le modalità previste per partorire.
Tuttavia, accanto a queste motivazioni, la Lotus Birth è oggetto di significative controversie e preoccupazioni da parte della comunità scientifica e medica. La Società Italiana di Neonatologia (Sin) esclude la possibilità di effettuare la Lotus birth in Italia per diverse ragioni. Innanzitutto mancano oggi evidenze scientifiche che ne dimostrino il reale vantaggio per la mamma e per il neonato ed il pericolo di infezioni che potrebbero mettere a rischio la salute e anche la vita del bambino non è infondato. Dopo il parto, la placenta non è più un organo vitale: il sangue smette di circolare e il tessuto inizia a degenerare. Dal punto di vista biologico, questo la rende un possibile terreno per la crescita di batteri. È stato segnalato recentemente un caso a Modena di un nato a termine a casa da parto spontaneo che, su richiesta dei genitori, non ha avuto il cordone clampato e tagliato. La placenta è stata mantenuta collegata al bambino per tre giorni in un sacchetto. Questo neonato ha sviluppato a 25 giorni un’epatite che è stata associata alla “Lotus Birth”.
I vantaggi ipotizzati con la “Lotus birth” di maggiore passaggio di sangue dalla placenta al neonato vengono meno dopo i primi minuti quando il cordone cessa di pulsare, mentre elevato può essere il rischio di infezione. I vantaggi ipotizzati di un maggiore passaggio di sangue dalla placenta al neonato, infatti, vengono meno dopo pochi minuti, quando il cordone smette di pulsare, mentre elevato può essere il rischio di infezione. Il Royal College of Obstetricians and Gynaecologists del Regno Unito ritiene che la placenta, poco dopo la nascita, diviene un tessuto morto ed è particolarmente suscettibile di andare incontro ad un’infezione che può diffondersi al neonato. Gli studi disponibili sono quasi tutti case report o serie di casi, ossia descrizioni di poche esperienze osservate in contesti molto selezionati. Alcuni di questi studi riportano esiti senza complicanze, mentre altri riportano casi di infezioni del moncone ombelicale, sepsi, endocardite o epatite neonatale.
A ciò si aggiunge la scarsa gestibilità del neonato: nei primi giorni di vita, bisogna stare attenti a non tirare il cordone in nessun modo.
Da un punto di vista strettamente normativo, poi, nel nostro Paese le Linee Guida ministeriali sul parto non contemplano questa procedura, come tale non riconosciuta a livello nazionale. Alcuni ospedali italiani si sono rifiutati di introdurre la Lotus Birth, infine, per il fatto che non consente il rispetto delle norme igienico-sanitarie vigenti. Alcuni importanti ospedali italiani, ai quali era stata fatta richiesta di effettuare il parto con la “Lotus birth”, hanno concluso che questa procedura non può essere praticata perché non consente il rispetto delle norme igienico-sanitarie vigenti e perché il rischio infettivo è reale. In caso di conseguenze negative per madre e bambino, si creerebbe un problema di natura giuridica per la struttura ed il medico che decidono di attuarla. In base a quanto indicato, per la mancanza di evidenze scientifiche di un vantaggio per mamma e neonato, per i pericoli fondati di infezione, per le norme amministrative in vigore, la SIN esclude la possibilità di effettuare la “Lotus birth”. Se questa procedura venisse in ogni caso effettuata, per esempio a casa, la SIN raccomanda un attento e stretto controllo del neonato per identificare precocemente segni clinici di una possibile infezione. Vantaggi solo ipotizzati e troppi rischi. La Società Italiana di Neonatologia la esclude tra le modalità di parto. Mancherebbero a oggi evidenze scientifiche che ne dimostrino il reale vantaggio per la mamma e per il neonato ed il pericolo di infezioni che potrebbero mettere a rischio la salute e anche la vita del bambino non sarebbe infondato.
Quando donne o coppie esprimono il desiderio di praticare il lotus birth, è fondamentale offrire informazioni chiare e trasparenti in merito alle evidenze scientifiche attualmente disponibili. Il lotus birth richiama il fatto che le scelte legate alla nascita non si collocano mai esclusivamente sul piano clinico-biologico, ma coinvolgono anche dimensioni psicosociali, relazionali e valoriali.
Importanza della Diagnosi e del Monitoraggio Prenatale
Molte delle anomalie descritte, in particolare quelle relative all'inserzione del cordone ombelicale e le condizioni come i vasa previa, spesso non producono sintomi evidenti e vengono diagnosticate durante i controlli ecografici di routine. La diagnosi precoce è fondamentale per una gestione appropriata e per migliorare la prognosi. L'imaging Doppler, combinato con l'ecografia in scala di grigi, si è dimostrato efficace nel rilevare queste condizioni in epoca prenatale. Questo consente ai medici di monitorare attentamente la gravidanza e pianificare il parto nel modo più sicuro possibile, riducendo il rischio di complicazioni. In alcuni casi, l'inserzione anormale si corregge e non è abbastanza grave da destare grande preoccupazione. L'informazione e il confronto con i sanitari che accompagnano il vostro percorso di gravidanza e genitorialità potranno essere per voi un grande supporto per individuare la scelta consapevole migliore per voi.