L'organismo umano è una macchina complessa e affascinante, soprattutto quando si parla di riproduzione: un processo delicatissimo in cui entrano in gioco tantissimi fattori. Al centro di tutto questo ci sono i follicoli ovarici, strutture fondamentali per la fertilità femminile. Comprendere la loro natura, come funzionano, come si sviluppano e con quali scopi è essenziale per prendersi cura della propria salute riproduttiva con adeguata consapevolezza al fine di un concepimento naturale o un trattamento di PMA (Procreazione Medicalmente Assistita). Praticamente tutti i processi di fecondazione in vitro (FIVET) includono il trattamento di stimolazione ovarica, il cui scopo è quello di favorire la maturazione di più di un uovo, aumentando le probabilità di gravidanza. Di fronte a questo trattamento, molte donne si pongono la seguente domanda: quanti ovuli devono essere ottenuti per raggiungere una gravidanza in un processo di FIVET? La risposta non è semplice, poiché dipende da un'attenta valutazione di quantità, qualità e individualità.
I Follicoli Ovarici: Non Sono Solo Ovociti
Per iniziare è conveniente spiegare cosa sono i follicoli ovarici. I follicoli non sono gli ovociti (ovuli). L'ovocita è il gamete femminile, mentre lo spermatozoo è il gamete maschile. Il follicolo è una struttura anatomico-funzionale che fa parte dell'ovaia e l'ovocita è la cellula che maturerà in una parte microscopica della parete interna di un follicolo durante il ciclo ovarico spontaneo o stimolato in condizioni normali. Si tratta di piccole sacche, posizionate all'interno delle ovaie, contenenti ovociti immaturi. Per semplificare ulteriormente, possiamo considerare il follicolo ovarico come un "nido" che ospita l'ovulo destinato al concepimento, offrendogli protezione e nutrimento nelle varie fasi del suo sviluppo.
Esternamente ogni follicolo è circondato da preziose cellule che svolgono funzioni vitali ed essenziali finalizzate alla maturazione e al rilascio di un ovocita con l'ovulazione. Queste cellule producono infatti estrogeni, che hanno un ruolo fondamentale nella regolazione del ciclo mestruale e nella preparazione dell'utero per una possibile gravidanza. Un follicolo preovulatorio, visibile dall'ecografia, è caratterizzato da un ovocito, con uno strato esterno chiamato "zona pellucida", un cavo pieno di liquido, e una serie di strati concentrici che lo circondano, ovvero le cellule della granulosa e altre cellule chiamate cellule della teca interna ed esterna.
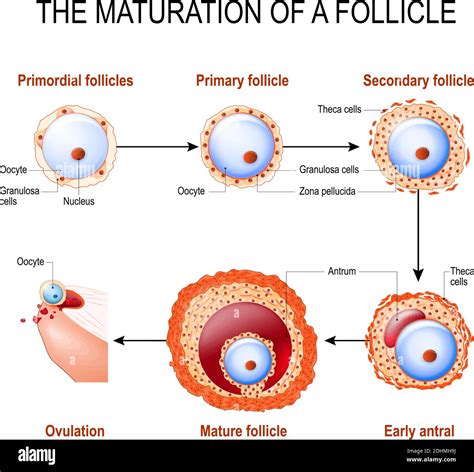
Il corretto sviluppo e funzionalità dei follicoli è cruciale per la produzione di ovociti sani e la regolazione ormonale necessaria per il concepimento ed il prosieguo della gravidanza. Alterazioni nella formazione, nel numero, qualità o nel rilascio del follicolo possono portare a disturbi della fertilità.
La Dotazione Ovocitaria Femminile: Un Tesoro che Diminuisce con il Tempo
La dotazione di ovociti viene determinata nelle prime settimane di vita dell'embrione femminile. Ogni bambina nasce con un numero altissimo di follicoli ovarici, predeterminato. Entro il quinto mese di gravidanza, le ovaie di un feto femminile contengono circa 7 milioni di ovociti. La maggior parte di essi viene eliminata e, al momento della nascita, ne rimangono circa 1-2 milioni. Dopo la nascita, non ne vengono prodotti altri.
Con il passare degli anni, questa quantità diminuisce considerevolmente. Al momento della pubertà, quando iniziano le mestruazioni (inizio dei cicli), il numero si è ridotto a circa due milioni e, al raggiungimento della pubertà, si avrà un numero di ovuli compreso fra 300.000 e 500.000 circa. Dalla menarca (prima mestruazione), in ogni ciclo viene selezionato un ovocita. Solo una piccola percentuale di ovociti matura fino allo stadio di ovuli. Le molte migliaia di ovociti che non giungono a maturazione degenerano. Tale fenomeno progredisce più rapidamente nei 10-15 anni che precedono la menopausa.
Durante tutta la vita riproduttiva, una donna ovula al massimo tra le 400 e le 500 volte. Alla menopausa, rimangono 1000-2000 ovuli, e al momento della menopausa, sono tutti scomparsi. La menopausa è definita come 1 anno dopo l'ultimo ciclo mestruale. L'ovaia, purtroppo, è un organo che si "stanca" presto.
Il Ciclo Ovarico Naturale: Il Percorso del Follicolo Dominante
In un ciclo mestruale naturale, un solo follicolo, quello dominante, continuerà a crescere e riempirsi di liquido follicolare, mentre l'ovocita all'interno termina la maturazione. Durante la maggior parte dei cicli mestruali, uno degli ovuli si sviluppa, raggiunge la maturazione e viene rilasciato dall'ovaio (ovulazione) per prepararsi alla fecondazione. A metà del ciclo, dopo queste due settimane della cosiddetta fase follicolare del ciclo, l'ovocita maturo romperà il follicolo e verrà rilasciato nelle tube di Falloppio per essere fecondato. È l'ovulazione.
Anche se centinaia di ovuli iniziano insieme il processo, solo uno vince la gara dell'ovulazione. Gli altri ovuli scompaiono o muoiono come parte di un processo biologico programmato. Prima dell'ovulazione, il diametro medio del follicolo dominante sarà di 22-24 mm, con un intervallo che può variare da 18 a 36 mm. Nel corso della vita, le ovaie rilasciano circa 500 ovuli in forma matura. Quando la riserva di ovuli si esaurisce, le ovaie smettono di produrre estrogeno e sopraggiunge la menopausa. Nella maggior parte delle donne, questo accade più o meno all'età di 50 anni: l'età media nel mondo sviluppato è di 51,4 anni.
Comprendere la Riserva Ovarica: Perché è Cruciale per la Fertilità
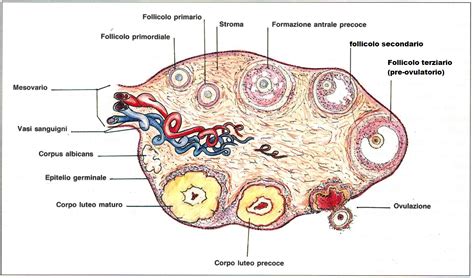
All'interno dello studio della fertilità della donna è fondamentale conoscere la sua riserva ovarica. La riserva ovarica è il numero di follicoli antrali che si possono contare in un'ecografia all'inizio del ciclo. È fondamentale conoscere il numero di follicoli di ogni donna e la loro progressione durante il ciclo ovarico. Attualmente, il conteggio dei follicoli per ovaia è la stima più fedele della riserva ovarica in una paziente determinata.
Il punto di massima fertilità si raggiunge nei 20 anni e dura fino alla metà dei 30 anni; quindi, dai 35 anni in poi la fertilità continua a scendere fino alla menopausa. Non bisogna dimenticare che l'ovaia, purtroppo, è un organo che si "stanca" presto. Una percentuale elevata di donne potrà sapere in anticipo se sono idonee o no e pensare prima ad una gravidanza conoscendo questa condizione.
Come si Misura la Riserva Ovarica: Strumenti Diagnostici Chiave
Per le donne che cercano di concepire, e in particolare per quelle di più di 35 anni, ci sono molti test che possono essere eseguiti per predire la riserva ovarica, ovvero quanti ovuli sono rimasti. La valutazione della riserva si effettua con una combinazione di AMH (Ormone Anti-Mülleriano), la conta follicolare antrale (AFC) ed età, mai con un numero isolato. Così si evitano decisioni affrettate e si può definire un piano realistico per ottenere una gravidanza ora o preservare la fertilità per il futuro.
La Conta dei Follicoli Antrali (AFC): Un Indicatore Visibile
La conta follicolare antrale (AFC) è la somma dei follicoli visibili all'ecografia transvaginale in entrambe le ovaie. Questa riserva si calcola in base al numero di follicoli per ovaia osservati durante i primi giorni del ciclo (dal 2º al 5º) mediante ecografia vaginale. Questi follicoli vengono denominati "antrali". Essi sono piccole "sacche di liquido" nell'ovaio che ospitano gli ovociti. Questa conta è fondamentale perché riflette la riserva funzionale disponibile in quel momento.
Per quanto riguarda il numero di follicoli che dovrebbero esserci nell'ovaio, in base al conteggio dei follicoli antrali, si considera una riserva ovarica adeguata o normale se il conteggio è da 6 a 10. Una scarsa riserva ovarica si ha se il conteggio è inferiore a 6, mentre un'alta riserva ovarica se è superiore a 12. Tuttavia, le soglie abituali orientative sono: riserva alta (>15 follicoli antrali), riserva normale/adeguata (a partire da 10), e bassa riserva (<6). Con un AFC a partire da 10 si indica di solito una riserva adeguata; sotto 6, si individualizza al massimo.
In generale, con un AFC >12 si prevede una buona risposta alla stimolazione (se l'età accompagna). Tra 6 e 10, ci si aspetta una risposta intermedia e si pianificano dosaggi e obiettivi realistici. Con <6, si segnala un rischio maggiore di risposta scarsa e si valutano strategie per accumulare ovociti.
Per coerenza, si preferiscono i giorni 2-5 per contare i follicoli. Tuttavia, a seconda della disponibilità, è possibile valutarli in qualsiasi momento del ciclo, poiché diversi studi hanno dimostrato che l'AFC può essere effettuata anche nella seconda fase del ciclo senza perdere potere predittivo sulla riserva ovarica. Se si stanno assumendo contraccettivi o altri trattamenti, se ne tiene conto per interpretare correttamente l'immagine.
L'Ormone Anti-Mülleriano (AMH): Un Biomarcatore Stabile della Riserva
Gli esami del sangue includono un test AMH o dell'ormone antimulleriano, che può essere eseguito in qualsiasi momento del ciclo mestruale, anche se si prende la pillola anticoncezionale. L'AMH viene prodotto dalle cellule che circondano gli ovuli e può essere un metodo precoce per determinare la riserva rimasta nelle ovaie. Pertanto, più ovuli rimangono, maggiore è il livello di AMH.
L'AMH non si valuta da sola. Può risultare relativamente conservata mentre l'AFC è basso (o viceversa). Per questo si triangola sempre: AMH + AFC + età. Questa combinazione guida nel raccomandare se tentare la gravidanza, preservare gli ovociti o procedere con un trattamento (ad esempio, FIVET) al momento giusto.
Età e Qualità Ovocitaria: Un Binomio Indissolubile
Oltre alla quantità, con il tempo diminuisce anche la qualità degli ovociti, un fattore cruciale per la fertilità. Il periodo di massima capacità riproduttiva si colloca tra i 20 e i 35 anni, quando la riserva ovarica e la qualità degli ovociti sono al loro meglio. A partire dai 35 anni, la fertilità comincia a calare più rapidamente, così come il numero e la qualità degli ovociti, raggiungendo il livello più basso con l'arrivo della menopausa. L'età non è un "numero qualsiasi"; condiziona la qualità ovocitaria e, di conseguenza, la probabilità di disporre di embrioni euploidi (con corredo cromosomico corretto).
I follicoli antrali sono la "riserva" con cui nasciamo e diminuiscono con gli anni. Gli ovociti di miglior qualità saranno i primi ad essere selezionati in modo tale che, con il passare del tempo, gli ovuli dei cicli successivi saranno di qualità inferiore. Un dato è certo: la qualità dell'ovocita dipende molto dall'età - con gli anni diminuisce e aumenta la probabilità di aneuploidie (alterazioni cromosomiche) negli embrioni. Questo viene tenuto in conto nel progettare la strategia, ad esempio, optando per la preservazione il prima possibile o indicando una diagnosi genetica preimpianto (PGT-A) in un trattamento di FIVET.
Risposta Ovarica alla Stimolazione nei Trattamenti di FIVET
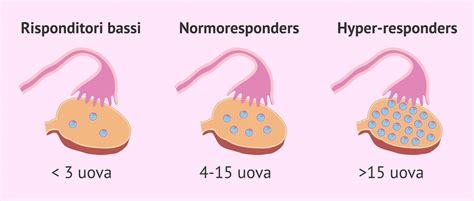
Il processo di stimolazione ovarica applicato nei trattamenti di FIV-ICSI si basa sulla somministrazione di ormoni per controllare esternamente il ciclo ovarico. Questa risposta varia da una donna all'altra a seconda delle qualità di ogni donna, del programma di cura indicato, dello stato di fertilità della donna, ecc. Così, possiamo distinguere tre tipi di donne in base alla loro risposta alla stimolazione ovarica:
- Low responders: Secondo la SEF (Società Spagnola di Fertilità), si tratta di donne da cui è stato possibile ottenere solo un massimo di 3 ovuli dopo la stimolazione e la puntura follicolare. Ci sono altre entità che considerano il limite di 5 uova. In questo gruppo troviamo donne con una bassa riserva ovarica, generalmente dovuta all'età, e anche quelle con alcune patologie che impediscono di ottenere un numero maggiore di ovuli. Il fatto che una donna sia in un gruppo di risposta ovarica o in un altro non è indicativo della patologia. Per esempio, una donna di 45 anni è normalmente un basso responder. Infatti, si ottengono pochi ovuli nella puntura perché la sua riserva ovarica è bassa, essendo vicina alla menopausa.
- Normoresponders: La maggior parte delle donne sono incluse in questo gruppo. Dopo la stimolazione ovarica, è possibile ottenere un buon numero di uova. Generalmente, questo valore è compreso tra 6-7 e 9-10 uova per ciclo. Alcune fonti indicano un range tra 4-15 ovuli ottenuti.
- Hyperresponders: Questo gruppo corrisponde a donne da cui si possono ottenere in media 20 ovociti per ciclo. Di solito sono giovani donne senza problemi di fertilità. Un esempio di donne iper-responder si trova nei donatori. Anche se eccezionali, ci sono casi in cui sono state ottenute fino a 50 uova in un unico ciclo. D'altra parte, ci si aspetta che una donna sana di 20 anni risponda eccessivamente alla stimolazione, quindi sarà essenziale controllare la dose di farmaci in modo appropriato. Meno comunemente, questa giovane donna mostrava una risposta bassa. Le donne con una riserva ovarica alta sono esposte ad un maggior rischio di rispondere in modo esagerato.
In entrambi i casi di risposta bassa o alta, è probabile che il ciclo di trattamento debba annullarsi se non adeguatamente monitorato e gestito.
La Stimolazione Ovarica Controllata nella Fecondazione in Vitro
Nei trattamenti di fecondazione in vitro (FIV), la stimolazione ovarica viene utilizzata per promuovere la crescita di più follicoli ovarici, rispetto al singolo follicolo che si svilupperebbe naturalmente. In un ciclo di riproduzione assistita, questo numero variabile di follicoli, chiamati follicoli antrali, non smetterà di crescere. Gli ormoni somministrati consentono non solo a un follicolo dominante, ma anche a tutti i follicoli "reclutati" all'inizio del ciclo di continuare a crescere e anche gli ovociti al suo interno maturano. Lo scopo è quello di favorire la maturazione di più di un uovo per ottenere un numero maggiore di uova e aumentare le probabilità di gravidanza. Questo processo aumenta le possibilità di raccogliere diversi ovuli maturi, il che può migliorare le probabilità di successo di una gravidanza.
FASI DI UN TRATTAMENTO FIVET (Fecondazione In Vitro). Stimolazione ovarica
Monitoraggio della Crescita Follicolare: Ecografia ed Estradiolo
È molto importante che, durante il periodo di stimolazione ovarica, la donna veda uno specialista per ecografie e controlli analitici. In questo modo, il ginecologo potrà valutare la risposta dell'ovaio al farmaco ormonale somministrato e aggiustare la dose se necessario. L'ecografia ci permette di seguire la crescita e, con l'esperienza, stimare la risposta e adattare la terapia farmacologica.
Per poter programmare la puntura follicolare al momento giusto, prima che avvenga l'ovulazione spontanea, e per poter prevedere approssimativamente il numero di ovuli che otterremo, si analizzano due aspetti chiave: la dimensione follicolare e la concentrazione di estradiolo.
Quando i Follicoli Sono Pronti: Dimensioni Ottimali per la Punctura Ovarica
Si ritiene che i follicoli crescano a una velocità media di 2 mm al giorno. La crescita dei follicoli ovarici viene monitorata dal ginecologo attraverso un'ecografia transvaginale per determinarne la maturità. Quando un follicolo è lungo circa 16-18 mm, si stabilisce che si è sviluppato a sufficienza perché un ovocita maturo possa esistere al suo interno. Un follicolo è considerato sufficientemente maturo per contenere un ovulo pronto per la fecondazione quando raggiunge una dimensione di 16-20 mm.
La puntura sarà programmata circa 24-48 ore dopo aver trovato follicoli di queste dimensioni. Le dimensioni follicolari servono quindi come indicatore per prevedere il numero di ovuli maturi che possono essere prelevati con la puntura ovarica. Nel ciclo stimolato (trattamento ormonale), in generale crescono tutti o quasi tutti i follicoli antrali. Il ritmo di crescita cambierà da uno all'altro. Quando vari follicoli raggiungono una dimensione di circa 18 mm viene somministrato l'ormone hCG (ovitrelle®) che produrrà l'ovulazione. La raccolta degli ovuli avverrà 36 ore dopo aver somministrato questo ormone.
La Concentrazione di Estradiolo nel Sangue come Predittore
È stato stabilito che ogni follicolo maturo corrisponde a circa 200-300 pg/ml di estradiolo. Tenendo conto di questi dati, possiamo determinare il numero di follicoli maturi in base alla concentrazione di estradiolo. La quantità di estradiolo nel sangue può indicare la maturità dei follicoli ovarici. Ad esempio, una concentrazione di estradiolo di 3000 pg/ml ci farebbe pensare che il ginecologo potrebbe perforare circa 15 follicoli, cioè estrarre circa 15 uova.
La Punctura Ovarica: Recupero degli Ovociti
La puntura ovarica (o follicolare) è la procedura chirurgica in cui si ottengono gli ovuli dopo la stimolazione ovarica. Lo scopo di questa operazione è quello di estrarre le uova quando si trovano in una fase di maturazione ovarica nota come metafase II. Questo è lo stadio ottimale per ottenere un embrione vitale dopo la fecondazione da parte dello spermatozoo. Questa procedura mira a raccogliere gli ovuli a maturazione ottimale, adatti alla fecondazione.
Ogni follicolo sviluppa un ovocita al suo interno, ma è possibile che, al momento della puntura, alcuni follicoli non abbiano un ovocita all'interno o che alcuni ovociti ottenuti siano immaturi e quindi non adatti alla fecondazione. Pertanto, il numero di ovociti recuperati dopo la puntura ovarica può essere inferiore al numero di follicoli visti nei giorni precedenti nelle ecografie o stimato secondo l'estradiolo. Il numero di ovuli maturi recuperati può essere inferiore a quello previsto perché non tutti i follicoli contengono ovuli maturi o recuperabili, con un impatto diretto sulle possibilità di successo del trattamento di fertilità.
In una percentuale bassa di casi, si può verificare la cosiddetta Sindrome del follicolo vuoto. Sarebbe il mancato recupero di ovociti dopo una stimolazione ovarica in un trattamento FIV in pazienti con una crescita di follicoli e livelli di estradiolo adeguati (ormone prodotto dalle cellule che ricoprono le pareti del follicolo). Non se ne conosce la causa esatta. Sono state analizzate diverse situazioni tra cui l'errore nell'amministrazione del hCG, una risposta anomala al trattamento, l'alterazione nella maturazione follicolare. Non esistono fattori chiari ed evidenti che possano aiutare a stimare o stabilire l'apparizione di questa sindrome, sebbene si sia osservato che succede soprattutto in donne con casi precedenti di sterilità primaria (donne che non hanno mai raggiunto una gravidanza) e che presentano un buon conteggio follicolare. I casi sono pochi (<7%), ma la sua incidenza aumenta con l'età. Il fatto che una paziente sia affetta da questa situazione non significa, nella maggior parte dei casi, che esista un problema di fertilità.
Quantità vs. Qualità degli Ovociti: Un Dilemma Fondamentale
Lo scopo di un processo di fecondazione in vitro è quello di ottenere un bambino sano. Per ottenere ciò, è necessario ottenere embrioni vitali, capaci di impiantarsi nell'utero della madre e che diano luogo a una gestazione in evoluzione. Per questo possiamo dire che non è tanto importante la quantità quanto la qualità dell'ovocita (e, ovviamente, degli spermatozoi). La quantità di ovuli ottenuti dopo la FIV è un fattore importante, ma non l'unico determinante del successo. La qualità degli ovuli è altrettanto cruciale e varia in base alla situazione specifica di ogni donna, compresa l'età e la risposta ovarica.
È vero che maggiore è il numero di ovuli, maggiore è la probabilità di creare embrioni vitali e, quindi, di raggiungere il successo riproduttivo. Tuttavia, se gli ovuli ottenuti non sono di buona qualità, sarà più difficile ottenere il concepimento anche se ne sono stati estratti molti nella puntura. Non è utile ottenere un numero elevato di ovuli se questi non sono di buona qualità o maturità. La chiave è trovare un equilibrio tra quantità e qualità per massimizzare le possibilità di successo del trattamento. D'altra parte, se abbiamo meno ovuli ma di alta qualità, è probabile che si ottenga almeno un embrione in grado di impiantarsi nell'utero e dare origine a una gestazione.
Un numero maggiore di ovuli offre maggiori opportunità di selezionare i migliori per la fecondazione, aumentando le possibilità di ottenere una gravidanza. Tuttavia, anche con un numero inferiore di ovuli di alta qualità si possono ottenere risultati positivi. Non tutti gli ovuli fecondati passano allo stadio di blastocisti, quindi ottenere ovuli di alta qualità è fondamentale per aumentare le probabilità di successo riproduttivo e consentire futuri trasferimenti di embrioni. È essenziale concentrarsi sulla qualità e su un trattamento personalizzato dopo i test di fertilità femminile, in base alle esigenze specifiche di ogni paziente.
Il Percorso dall'Ovocita all'Embrione: Tassi di Successo
Dobbiamo tenere presente che il numero di uova non sempre corrisponde al numero di embrioni. Degli ovociti maturi ottenuti, non tutti si fecondano correttamente e, tra quelli fecondati, alcuni si bloccano durante lo sviluppo embrionale. Sul totale delle uova estratte, circa il 60-80% sarà maturo e, di queste, il 70-80% sarà fecondato. Quando si verifica la divisione embrionale, c'è una probabilità del 50-60% di raggiungere lo stadio di blastocisti (5° giorno di sviluppo), che sarebbe lo stato ottimale per l'impianto o per il congelamento.
Per questo motivo, è importante ottenere un buon numero di ovuli di qualità, per avere un maggior numero di embrioni vitali. In questo modo, questi embrioni possono essere vitrificati e trasferiti in cicli successivi, sia perché il primo tentativo non ha avuto successo, sia perché si desidera più prole.
Il Numero Ideale di Ovociti per la FIVET: Aspettative e Realità
Anche se il successo può essere raggiunto con un solo embrione normale, i risultati sono notevolmente migliorati se il numero di ovociti ottenuti è elevato (normalmente tra 10 e 15 ovociti), anche se è vero che un numero molto eccessivo può finire per diminuire la qualità delle uova. Idealmente, l'ottenimento di almeno 8-15 ovuli può aumentare le probabilità di successo, consentendo di selezionare gli embrioni migliori per il trasferimento. Tuttavia, si possono verificare storie di successo anche con un numero inferiore di ovuli, privilegiando la qualità rispetto alla quantità.
Non c'è un numero fisso di follicoli, anche se da 6 a 8 di solito è considerato un buon punto di partenza. Dobbiamo tener conto del fatto che non tutti i follicoli contati prima della puntura daranno origine alle uova, né tutte le uova ottenute saranno di buona qualità o nel giusto stato di maturazione. Per questo motivo è importante avere un buon numero di follicoli: maggiore è il numero di follicoli, maggiore è la probabilità di ottenere un buon numero di uova.
Gestire la Bassa Riserva Ovarica: Strategie e Opzioni
Avere 3 follicoli ovarici antrali genera molta ansia, ma non è la fine del percorso. In caso di bassa riserva, la sfida è come ottimizzare ogni ovocita. Se la risposta è scarsa, si adatta la terapia farmacologica e, se opportuno, si concatena un secondo ciclo in fase luteale per ottimizzare il recupero degli ovociti nel minor tempo possibile. In questo modo si accumulano ovociti o embrioni in meno tempo prima di procedere al transfer o alla vitrificazione.
Con un AFC molto basso e/o età >35, si tende a privilegiare la FIVET rispetto all'inseminazione artificiale (IA) per recuperare gli ovociti e fecondarli in laboratorio, massimizzando le possibilità per ciclo. In caso di bassa riserva, si personalizza il tipo di gonadotropina e il dosaggio, si valutano coadiuvanti e si decide se accumulare ovociti con stimolazioni back-to-back (follicolare + luteale). L'obiettivo è massimizzare gli ovociti competenti nel minor tempo, con il minor impatto fisico ed emotivo.
La domanda corretta è: che probabilità abbiamo di ottenere gli ovociti necessari per il tuo obiettivo con il tuo AFC, la tua AMH e la tua età? Con AFC 6-10 e AMH coerente, si osserva generalmente una fattibilità favorevole per una FIVET standard. Con AFC <6, aumenta il rischio di risposta scarsa; è comunque fattibile pianificare un trattamento, ma si adattano aspettative e strategia (ad esempio, stimolazione individualizzata, protocolli di "mild stimulation", valutazione del carico e accumulo). Con AFC >12, se l'età è favorevole, la fattibilità è alta; si monitora per evitare l'iper-risposta.
Preservazione della Fertilità: Vitrificazione Ovocitaria
Conoscere la propria riserva per tempo apre delle possibilità. Se oggi non si desidera o non si può cercare una gravidanza e il proprio AFC/AMH iniziano a mostrare valori bassi (oppure si hanno ≥35 anni), vitrificare può congelare la qualità degli ovociti di oggi e dare il margine per decidere con calma. I vantaggi di decidere per tempo includono una maggiore probabilità di disporre di ovociti di migliore qualità, meno fretta quando arriverà il momento, e un piano chiaro che indicherà se conviene tentare ora, preservare o combinare entrambe le strade.
Domande Frequenti sui Follicoli Ovarici e la FIVET
Qual è il numero ideale di ovuli per la FIVET?Anche se il successo può essere raggiunto con un solo embrione normale, i risultati sono notevolmente migliorati se il numero di ovociti ottenuti è elevato (normalmente tra 10 e 15 ovociti), anche se è vero che un numero molto eccessivo può finire per diminuire la qualità delle uova. Sul totale delle uova estratte, circa il 60-80% sarà maturo e, di queste, il 70-80% sarà fecondato. Quando si verifica la divisione embrionale, c'è una probabilità del 50-60% di raggiungere lo stadio di blastocisti (5° giorno di sviluppo), che sarebbe lo stato ottimale per l'impianto o per il congelamento. La dott.ssa Katharina Spies aggiunge che nella maggior parte dei casi, ottenere tra gli 8 e i 15 ovociti maturi offre buone probabilità di ottenere embrioni di qualità per il trasferimento. Tuttavia, non esiste un numero esatto, poiché il tasso di successo dipende anche dall'età della paziente, dalla qualità degli ovociti e dalla tecnica utilizzata.
La qualità o la quantità delle uova è più importante in un ciclo di FIVET?Entrambi gli aspetti sono importanti. Tuttavia, la qualità dell'uovo è fondamentale, perché se la qualità è bassa, il numero di uova che otterremo non avrà importanza, poiché è probabile che nessuna di esse permetterà la gravidanza dopo la fecondazione.
Quanti follicoli sono necessari per la FIV?Non c'è un numero fisso, anche se da 6 a 8 di solito è considerato buono. Dobbiamo tener conto del fatto che non tutti i follicoli contati prima della puntura daranno origine alle uova, né tutte le uova ottenute saranno di buona qualità o nel giusto stato di maturazione. Per questo motivo è importante avere un buon numero di follicoli: maggiore è il numero di follicoli, maggiore è la probabilità di ottenere un buon numero di uova. La dott.ssa Katharina Spies ribadisce che non esiste un numero esatto, ma avere tra i 6 e gli 8 follicoli è un buon punto di partenza. L'età e la fertilità femminile sono fattori chiave in questo processo.
Il mio ginecologo mi ha detto che si aspettano di ottenere 4 uova mature nel prelievo, va bene?In condizioni normali, 4 uova sono un numero basso. Tuttavia, a seconda della situazione e dell'età, può essere un buon numero prognostico. In ogni caso, l'importante è che queste 4 uova siano di buona qualità. Se almeno uno di essi è di ottima qualità e permette di ottenere un embrione capace di impiantarsi, si otterrà la gravidanza. In questo caso, 4 uova saranno sufficienti per raggiungere l'obiettivo: la gestazione. La dott.ssa Katharina Spies specifica che, in genere, 5 ovuli maturi sono considerati una quantità bassa. Tuttavia, a seconda dell'età e della situazione clinica, potrebbero rappresentare una buona prognosi. La cosa più importante non è tanto il numero, quanto la qualità di questi ovuli.
Qual è il numero medio di ovociti per puntura?Nella stimolazione ovarica controllata, la media è solitamente compresa tra 8 e 12 ovociti. Questo numero può essere inferiore nelle donne con bassa risposta o superiore nelle pazienti con sindrome dell'ovaio policistico (SOP), che tendono a produrre più follicoli.
Qual è il livello ottimale di estradiolo prima della puntura?L'estradiolo (E2) è un ormone ovarico fondamentale per la crescita follicolare e dell'endometrio. Il livello ottimale di estradiolo prima della puntura è cruciale per indicare una buona maturazione follicolare e una risposta adeguata alla stimolazione.
Quanti follicoli ovarici "sono normali"?Non esiste un "numero magico", ma quando si parla di ovaio fertile ci si riferisce di solito a un AFC totale (entrambe le ovaie) a partire da 10, con un'AMH coerente e un'età che non penalizzi la qualità. Questa combinazione si associa generalmente a una buona prognosi. Come riferimento: normale 10-15, bassa <6, alta >15. Il concetto di "normale" si affina con AMH ed età. Due donne con AFC 8 possono avere prognosi molto diverse se una ha 31 anni e l'altra 39. A 35 anni, molte donne presentano circa 10 follicoli antrali, anche se la variabilità è ampia. A questa età l'AMH fornisce contesto e l'età inizia a incidere sulla qualità. Per questo, intorno ai 35 anni si parla spesso di pianificazione (tentare presto o preservare).
"Ho 3 follicoli ovarici": cosa significa e quali opzioni ci sono?Avere 3 follicoli ovarici antrali indica una bassa riserva. Le opzioni esistono, ma è necessario individualizzare: stimolazione attenta, possibili cicli consecutivi per accumulare ovociti o embrioni, e considerare la FIVET rispetto all'IA se l'età è ≥35 o sono presenti altri fattori. L'aspetto fondamentale è non perdere tempo con protocolli che non massimizzano le probabilità. Con 3 antrali, un ciclo naturale porta di norma a 1 ovulazione; con una stimolazione leggera si può tentare di recuperarne 2-3.
Che cos'è un follicolo ovarico ovulato?Un follicolo ovarico ovulato è semplicemente un follicolo che ha raggiunto la maturazione e si è rotto per liberare l'ovocita: in altre parole, è l'ovulazione. I sintomi del follicolo ovarico ovulato più frequenti sono un lieve dolore o fastidio su un lato del basso ventre, talvolta accompagnato da un leggero spotting. Nella maggior parte dei casi è del tutto fisiologico e si risolve in poche ore. Se il dolore è forte, persistente o accompagnato da altri sintomi (febbre, gonfiore marcato), è importante consultare uno specialista per escludere complicanze come una cisti ovarica scoppiata.
Cosa succede ai follicoli ovarici con l'avvicinarsi della menopausa?Con l'avvicinarsi della menopausa, il numero di follicoli ovarici diminuisce progressivamente fino a esaurirsi. L'AFC scende spesso a 0-2 e l'AMH risulta molto bassa o non dosabile. Questo è un processo naturale. Tuttavia, nella fase di perimenopausa (mesi o anni prima della menopausa effettiva) possono ancora essere presenti alcuni follicoli ovarici residui. Per le donne che desiderano una gravidanza in questa fase, è fondamentale una valutazione tempestiva: in alcuni casi è ancora possibile tentare con i propri ovociti, mentre in altri l'ovodonazione rappresenta l'opzione con le migliori probabilità di successo.