L’esame della translucenza nucale è una particolare ecografia non invasiva che può essere eseguita verso la fine del primo trimestre di gravidanza per valutare se il bambino è a rischio di alterazioni cromosomiche/genetiche. Si tratta di un test di screening precoce, non di un esame diagnostico. Non può quindi essere utilizzata per porre una diagnosi certa, ma solo per calcolare le probabilità che il bebè nasca con delle anomalie. Nel caso in cui dall’esame emergano dei sospetti, occorre sottoporsi ad altre indagini più approfondite per avere risposte attendibili al 100%. Una translucenza nucale aumentata, dunque, non significa che il bambino è sicuramente portatore di un’anomalia cromosomica, ma semplicemente definisce le sue classi di rischio.
Che cos’è la translucenza nucale
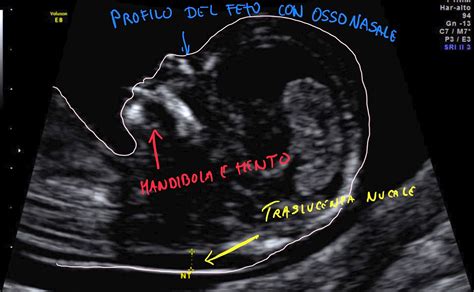
Per «translucenza nucale» (acronimo NT) si intende la misura ecografica della raccolta di liquido dietro la nuca del feto. La translucenza nucale è una fessura localizzata nella zona posteriore della nuca del feto, sotto la cute, dove durante il primo trimestre di gravidanza si raccoglie fisiologicamente un liquido. L’esame ecografico della translucenza nucale o NT misura lo spessore e le caratteristiche strutturali di questa raccolta (che appare traslucida all’esame) e, sulla base di ciò, stabilisce il rischio di alterazioni cromosomiche nel feto. All’aumentare di questo valore, infatti, aumentano anche le probabilità che il piccolo sia portatore di un’anomalia cromosomica, come la Trisomia 21, ma non solo. L’ecografia può segnalare anche un ritardo di crescita intrauterino. Tale valutazione permette di stimare il rischio di anomalie cromosomiche, genetiche e strutturali nel feto, in quanto il rischio aumenta all’aumentare dello spessore della translucenza nucale.
All’ecografia dell’11-13 settimana sono valutabili marker addizionali di anomalia cromosomica quali l’assenza dell’osso nasale; l’insufficienza della valvola tricuspide e l’alterazione del flusso nel dotto venoso, vaso che trasporta sangue ricco di ossigeno al cuore del feto. Il criterio per valutare un aumentato rischio di anomalie genetici e strutturali è la presenza di una translucenza nucale maggiore o uguale a 3,5 millimetri (99° percentile).
Quando eseguire l'esame e le modalità tecniche
L’ecografia della translucenza nucale va eseguita nel primo trimestre di gravidanza, idealmente fra la 11ima settimana di gestazione e la 13+6 giorni. In genere, infatti, il liquido tende ad aumentare nel primo trimestre in parallelo all’accrescimento della lunghezza fetale, per poi scomparire nel secondo trimestre. L’esecuzione, di per sé, è semplice, ma l’esame richiede esperienza, capacità e una certificazione specifica per poterlo eseguire. Nella maggior parte dei casi, si procede con un’ecografia addominale esterna, ma talvolta può essere necessario ricorrere all’ecografia transvaginale. Il bambino deve essere posizionato di profilo, con la testa in asse con la colonna, non flessa o iperestesa, così da poter vedere facilmente la zona sotto la nuca. La misurazione si fa da bordo a bordo, nella parte più spessa, e va ripetuta più volte. A volte l'esame può durare anche più di 30-45 minuti, a causa della necessità di effettuare più misurazioni con il feto in posizioni ben stabilite.
TRANSLUCENZA NUCALE, VILLOCENTESI ed AMNIOCENTESI: cosa sono e quando farle durante la gravidanza
Il Test Combinato (Bitest): oltre la sola misurazione
La sola misurazione della translucenza nucale non è più ritenuta sufficiente come test di screening per le anomale cromosomiche fetali. Le linee guida aggiornate raccomandano di eseguirla nell’ambito del Bitest o test combinato, una metodica più approfondita e complessa. Il Bitest prevede anche un prelievo del sangue materno, eseguito tra la 10ima e la 13ima settimana di gestazione, per misurare i livelli di due particolari proteine: il free-β-hCG, un ormone prodotto dall’embrione, e la PAPP-A, proteina plasmatica associata alla gravidanza. In genere, nelle gravidanze in cui il feto ha un’anomalia cromosomica i dosaggi della free Beta HCG sono molto più elevati, mentre quelli della PAPP-A sono molto più bassi.
Lo spessore e le caratteristiche strutturali della translucenza nucale e i livelli delle proteine vengono inseriti in un software che valuta altre caratteristiche del feto, della donna e della gravidanza, calcolando in maniera più precisa il rischio di anomalie cromosomiche. Il Bitest ha una sensibilità del 90-95% circa. Questo significa che se è negativo il rischio di anomalie è basso ma non nullo, mentre se è positivo che il rischio è alto ma non certo. Dalla combinazione dell’età materna con lo spessore della NT, ed i risultati del prelievo di sangue materno in cui si valutano gli ormoni placentari Beta HCG e PAPP-A è possibile calcolare, mediante l’utilizzo di un programma informatico, una probabilità personalizzata per ogni donna.
Il risultato darà alla paziente il rischio che il suo feto possa essere affetto da un’anomalia cromosomica, assegnandola ad una classe di rischio: basso (quando è minore di 1 caso su 1000), intermedio (quando è compreso tra 1 caso su 1000 e 1 su 300) o alto (superiore a 1 caso su 300).
Valori di riferimento e interpretazione del rischio intermedio
Per poter effettuare l’esame della translucenza nucale la lunghezza cranio-caudale (CRL) del feto deve essere compresa tra 45 millimetri e 84 millimetri. Le misurazioni vanno valutate in relazione alle sue dimensioni e all’epoca gestazionale. Non esistono dunque valori assoluti di normalità; l’esito va valutato sulla base di curve particolari. In genere comunque si considerano alti i valori sopra i 3,5 mm.
Il rischio "intermedio" pone spesso le coppie di fronte a un dilemma complesso. Come spiegato dagli esperti, un valore di rischio intermedio si colloca a metà tra l'alto e il basso rischio. In questi casi, spesso concorrono fattori come l'età materna, la mancata visualizzazione dell'osso nasale o una variazione nei dosaggi biochimici. Il sistema, pur non fornendo un dato che è del tutto rassicurante, non può nemmeno porre una diagnosi certa. La scelta di procedere con esami diagnostici invasivi, come la villocentesi o l'amniocentesi, spetta esclusivamente alla donna e alla coppia, dopo un'attenta consulenza genetica.
Differenze tra screening e diagnosi: villocentesi e amniocentesi
È fondamentale distinguere tra test di screening (probabilistici) e test diagnostici (di certezza). Se il rischio per anomalie cromosomiche risulta alto o si visualizza all’ecografia un difetto anatomico maggiore, si propone alla paziente la villocentesi. La villocentesi è un esame diagnostico che permette l’analisi del corredo cromosomico del feto, di microdelezioni o duplicazioni dei singoli cromosomi. Si esegue tra l’11ª e la 13ª settimana tramite prelievo di villi coriali.
L’amniocentesi, invece, si esegue tra la 15ª e la 18ª settimana per puntura transaddominale sotto guida ecografica. Entrambi sono considerati invasivi poiché prevedono l’inserzione di un ago in cavità uterina, comportando un rischio aggiuntivo di aborto di circa lo 0,5-1%. Essi rimangono le uniche metodiche in grado di studiare per intero il cariotipo fetale. È possibile richiedere anche indagini di diagnostica molecolare (come il CGH-array) che identificano circa 80 anomalie genetiche aggiuntive, oltre alle più note trisomie 21, 18 e 13.
Fattori di rischio e implicazioni cliniche
Le anomalie cromosomiche più frequenti sono: trisomia 21 (sindrome di Down), trisomia 18 (sindrome di Edwards), trisomia 13 (sindrome di Patau) e le alterazioni dei cromosomi sessuali (es. sindrome di Turner). Trisomia 13 o 18 sono accompagnate da malformazioni maggiori ed esitano spesso in una morte endouterina o entro i primi anni di vita. La frequenza di tali sindromi nei neonati aumenta in modo significativo con l’età materna, tuttavia circa il 70% dei bambini affetti nasce da donne di età inferiore ai 35 anni.
Altri benefici dello screening del primo trimestre includono la datazione accurata della gravidanza, l'individuazione precoce di anomalie strutturali, la diagnosi delle gravidanze multiple e il calcolo del rischio di sviluppare preeclampsia. In caso di rischio alto per quest'ultima, è possibile adottare misure preventive come l'assunzione profilattica di acido acetilsalicilico. Infine, il NIPT (Non Invasive Prenatal Testing) rappresenta un ulteriore test di screening non invasivo, basato sull'analisi del DNA fetale circolante nel sangue materno, con una sensibilità superiore al 99% per le principali trisomie, sebbene resti anch'esso un test di screening che richiede conferma diagnostica invasiva in caso di positività.
tags: #translucenza #nucale #rischio #intermedio