La gestione della gravidanza, specialmente nelle prime settimane, comporta il confronto con un insieme di esami e procedure volti a monitorare lo sviluppo del feto e ad escludere, laddove possibile, la presenza di anomalie cromosomiche o malformazioni congenite. Tra i concetti più frequenti e, talvolta, fonte di preoccupazione per i futuri genitori, vi è quello di "translucenza nucale positiva", che apre il dibattito sull'opportunità di ricorrere a esami diagnostici invasivi come la villocentesi. È fondamentale, innanzitutto, distinguere tra test di screening, che offrono una stima probabilistica, e test diagnostici, che forniscono risposte certe.
La Translucenza Nucale: Comprendere lo Screening
La translucenza nucale (NT) è una speciale ecografia effettuata durante il primo trimestre di gravidanza, solitamente tra l’11ª e la 13ª settimana di gestazione. Tecnicamente, questo esame misura lo spessore di una zona fluida situata dietro la nuca del feto, chiamata "plica nucale". Questa fessura di liquido è una raccolta di linfa che si osserva fisiologicamente in tutti i feti in questa epoca gestazionale.
L'ecografia viene eseguita tramite sonda addominale o, in alcuni casi, transvaginale. Si tratta di un esame indolore, non invasivo, che utilizza ultrasuoni - onde sonore riflesse dai tessuti in base alla loro densità. Un aumento dello spessore di tale area può essere associato ad alcune anomalie cromosomiche, come la sindrome di Down (trisomia 21), la sindrome di Edwards (trisomia 18) o la sindrome di Patau (trisomia 13), nonché a malformazioni cardiache congenite o altre condizioni genetiche rare.
È cruciale sottolineare che un valore aumentato di translucenza nucale non equivale a una diagnosi di patologia, bensì indica un aumento del rischio statistico. Allo stesso modo, un valore nella norma non garantisce l'assenza totale di anomalie, ma riduce significativamente la probabilità di alcune condizioni. Per migliorare l'accuratezza diagnostica, la misurazione della sola NT spesso non è sufficiente; essa viene solitamente integrata nel cosiddetto "test combinato", che include il dosaggio nel sangue materno di due specifiche proteine prodotte dalla placenta: la PAPP-A (proteina plasmatica A associata alla gravidanza) e la free-beta-hCG.
Test combinato: cos'è e perché è importante farlo (I° trimestre)
L'interpretazione dei risultati deve essere sempre affidata a un medico specialista, che integra il dato ecografico con altri fattori, quali l'età materna e la storia familiare, utilizzando software dedicati per calcolare un rischio personalizzato. Se il test di screening risulta positivo, ovvero indica un rischio superiore alla media, alla donna viene generalmente offerta la possibilità di accedere a esami diagnostici invasivi per ottenere una certezza.
La Villocentesi: Definizione e Finalità Diagnostiche
La villocentesi è una procedura invasiva che permette di analizzare il corredo genetico del feto attraverso il prelievo di una piccola quantità di villi coriali. Questi ultimi rappresentano il tessuto che avvolge l’embrione e che, in seguito, darà luogo alla placenta. Essendo derivati dallo stesso ovulo fecondato, le cellule dei villi coriali condividono il patrimonio genetico del feto.
L'esame viene effettuato per indagare il cariotipo fetale al fine di evidenziare anomalie cromosomiche o per la diagnosi di malattie genetiche ereditarie (diagnosi prenatale molecolare). Attraverso l'analisi del DNA sui villi, è possibile ricercare mutazioni geniche associate a patologie gravi e frequenti, come la fibrosi cistica o la talassemia. Dal punto di vista psicologico, la possibilità di escludere tali anomalie permette a molte donne di vivere il resto della gravidanza con maggiore serenità.
La finestra temporale ideale per eseguire la villocentesi è compresa tra la 11ª e la 12ª settimana di gestazione; prima di tale periodo, il prelievo può comportare rischi maggiori per il feto. È necessario ribadire che, come per tutti gli esami prenatali, non si deve ricorrere a tale tecnica diagnostica senza una scelta consapevole e informata da parte dei genitori, basata sui propri valori etici e personali.
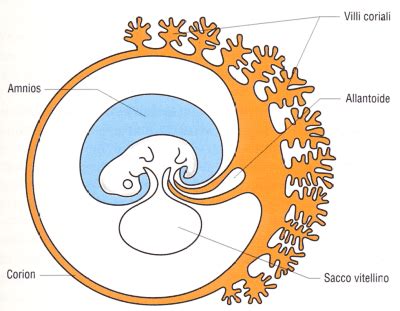
Modalità di Esecuzione della Villocentesi
La procedura di villocentesi viene eseguita in ambiente ambulatoriale, con la paziente in posizione supina e senza anestesia. Dopo aver disinfettato accuratamente l'addome, dal pube all'ombelico, e aver delimitato il campo sterile, il ginecologo procede sotto costante controllo ecografico in tempo reale.
Il prelievo può avvenire per via transaddominale o trans-cervicale. Nella modalità transaddominale, la più diffusa, un ago sottile viene introdotto attraverso la parete addominale materna fino a raggiungere il margine del chorion. Il movimento dell'ago per circa dieci secondi nello spazio corionico permette di tranciare e aspirare il materiale fetale necessario per l'analisi. Una volta terminato il prelievo, il battito cardiaco fetale viene nuovamente verificato. La maggior parte delle pazienti descrive l'esperienza come fastidiosa piuttosto che dolorosa, con sensazioni paragonabili a quelle di un comune prelievo o di un pap-test (nel caso trans-cervicale). Dopo l'intervento, la donna rimane solitamente in osservazione per circa un'ora per monitorare eventuali perdite di sangue o contrazioni.
Complicazioni e Limiti dell'Analisi
Sebbene sia una tecnica consolidata, la villocentesi comporta un rischio di abortività, stimato tra l'1% e il 2% nei centri con elevata esperienza. È una percentuale di cui bisogna tenere conto nel bilancio rischio-beneficio. Altri rischi, sebbene rari, includono perdite di liquido amniotico, contrazioni uterine e infezioni intrauterine.
Un aspetto clinico di estrema rilevanza è la possibilità di discrepanza tra l'assetto cromosomico dei villi coriali e il feto stesso. In circa l'1% dei casi si può riscontrare il "mosaicismo", ovvero la presenza di due linee cellulari con differente assetto cromosomico all'interno dello stesso individuo. In caso di mosaicismo, l'anomalia potrebbe essere confinata agli annessi extra-embrionari (placenta) senza coinvolgere il feto, o viceversa; pertanto, si rende necessario estendere l'indagine ad altri tessuti, come il liquido amniotico o il sangue fetale, per chiarire il significato clinico del reperto.
Inoltre, esiste il rischio di fallimento dell'analisi citogenetica o l'insorgenza di aberrazioni "in vitro", note come pseudomosaicismi. Si tratta di alterazioni cromosomiche che si generano durante la coltura cellulare in laboratorio e che non hanno alcun significato clinico per il feto. Un genetista esperto è in grado di distinguere questi artefatti osservando se l'aberrazione interessa un unico clone cellulare isolato in coltura o se si tratta di alterazioni incompatibili con la vita, che vengono quindi interpretate come errori tecnici.
Considerazioni Cliniche nelle Gravidanze Gemellari
La villocentesi in gravidanze gemellari è una procedura meno frequente ma tecnicamente possibile. Il ricorso a questa indagine viene considerato nel caso in cui sussista a priori un elevato rischio specifico di malattie genetiche per uno o entrambi i feti. La complessità della procedura richiede un operatore con una specifica e comprovata esperienza, poiché la precisione nel prelievo di campioni distinti per ciascun feto è essenziale per garantire l'accuratezza del risultato diagnostico.
In definitiva, il percorso di diagnosi prenatale è una sequenza di scelte informate. Sebbene l'esito di un test di screening come la translucenza nucale possa indurre ansia, è fondamentale ricordare che esso è solo l'inizio di un processo di approfondimento. La villocentesi e le tecniche di analisi molecolare forniscono le risposte necessarie, pur richiedendo una valutazione attenta dei rischi associati, ponendo sempre al centro la consapevolezza dei genitori riguardo alla propria scelta diagnostica.
tags: #translucenza #nucale #positiva #villocentesi