Il percorso della Procreazione Medicalmente Assistita (PMA) è un viaggio di speranza, attesa e, inevitabilmente, di intense emozioni. Tra i momenti più delicati e carichi di aspettative vi è il transfer embrionale, seguito da una fase di "cova" che mette a dura prova la serenità della coppia. Durante questo periodo, gli sbalzi d'umore sono una realtà comune e comprensibile, spesso alimentati da un misto di eccitazione, ansia e incertezza. Comprendere le cause di queste fluttuazioni emotive e apprendere strategie efficaci per gestirle è fondamentale per affrontare al meglio l'attesa del risultato e sostenere il proprio benessere psicofisico.
Il Percorso della Procreazione Medicalmente Assistita (PMA) e l'Impianto Embrionale
La coppia che decide di ricorrere alla PMA deve essere a conoscenza di ogni passaggio del percorso e sottoporsi ad alcune analisi. Nello specifico, solitamente si organizza una prima visita con il ginecologo specializzato in procreazione medicalmente assistita, durante la quale la coppia si sottopone a un colloquio conoscitivo. Prima d'intraprendere qualsiasi discorso, lo specialista effettua un'ecografia transvaginale e un'approfondita analisi anamnestica. Può accadere che il medico richieda esami aggiuntivi, come quelli ematochimici e strumentali. Qualora si fosse in possesso di esami precedenti, è bene sottoporli alla visione del ginecologo, in modo da aggiungere quante più informazioni possibili al quadro clinico. È molto importante comunicare se la coppia si è già sottoposta in passato a trattamenti di PMA. Il medico prosegue la visita esponendo alla coppia tutto quanto c'è da sapere per iniziare il percorso PMA al meglio. Verranno spiegate le procedure da sostenere, le percentuali di successo, i rischi che si corrono e altri dettagli in base ai singoli casi.
Fasi e Tempistiche dell'Impianto Embrionale
L'impianto dell'embrione è il processo grazie al quale l'embrione, di circa 5/6 giorni di vita dalla fecondazione dell'ovulo, aderisce all'endometrio e vi entra per iniziare la gestazione. Il processo di impianto embrionale dura tra i 4 e i 5 giorni. Precisamente si considera tutto il periodo dall’inizio fino al momento in cui l’embrione penetra completamente l’endometrio per cominciare ad aderirvi. A questo punto il processo si sviluppa in 3 fasi e tempistiche. La prima fase è la "schiusa", che avviene nei giorni 5 e 6, quando l'embrione si libera di uno strato esterno che lo protegge per uscire e avvicinarsi all'endometrio. Successivamente, l'"apposizione" si colloca il giorno 7 e coincide con il posizionamento dell'embrione sul tessuto endometriale. In questa fase intervengono i pinopodi, marker morfologici, che aiutano la massa cellulare interna ad orientarsi verso l'endometrio. In questo modo viene consentita la formazione della placenta. Infine, si parla di "invasione e adesione" nel momento in cui l'embrione ha trovato una posizione naturale. Le cellule epiteliali fanno spazio e lo stroma endometriale viene invaso dall'embrione che può finalmente venire a contatto con il sangue materno. Quando l’embrione ha trovato la sua posizione naturale, sposta le cellule epiteliali e invade lo stroma endometriale, entrando in contatto con il sangue materno.
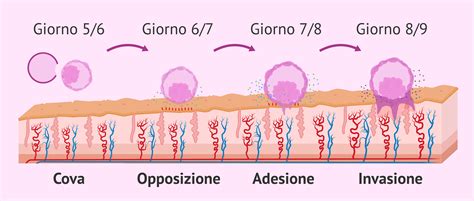
La fecondazione ha inizio con il prelievo degli ovuli materni e degli spermatozoi paterni, la loro unione in laboratorio e l'impianto dell'embrione dopo 5/6 giorni di vita dalla fecondazione. Le tempistiche cambiano in base allo specialista che segue il trattamento e possono dipendere anche dal numero di embrioni che si vogliono impiantare. Solitamente si predilige l'impianto di un embrione alla volta per poter conservare meglio gli altri in visione di situazioni future. C'è anche chi preferisce procedere con l'impianto di più embrioni per volta. Dipende realmente anche in base al quadro clinico del paziente e a una serie di riflessioni che il ginecologo condividerà con la coppia. Dopo l'impianto, non c'è che aspettare e mettersi a riposo per aiutare l'embrione nella fase di annidamento, sebbene il riposo assoluto non sia strettamente necessario o benefico.
Sintomi Fisici Post-Transfer: Reali o Indotti?
Dopo aver completato il transfer embrionale è un momento molto delicato per la coppia che ha deciso di sottoporsi a un processo di PMA. È normale avere un po’ d’ansia per l’esito e bisogna creare un ambiente sereno nell’attesa delle due settimane per poter effettuare il primo test di gravidanza. Sono giorni molto emotivi per la coppia e in particolare per la donna, che sarà inevitabilmente attenta ad ascoltare ogni segnale che le manda il corpo. Ogni sensazione potrebbe essere sintomo di qualcosa ed è questo pensiero che mette la donna in uno stato di agitazione. La verità è che non esiste una sintomatologia precisa da tenere in conto, e diverse sensazioni potrebbero non avere un significato preciso.
I Segnali Comuni e la Loro Interpretazione
Tra i sintomi più comuni che possono manifestarsi vi sono piccole perdite e lievi sanguinamenti, che possono essere normali nei primissimi giorni dopo il trasferimento embrionale. Questi potrebbero dipendere dalla canalizzazione attraverso il collo dell'utero. Disturbi come vertigini, fitte, oppure dolori addominali e lombari, ma anche coliche, possono essere normali in questa fase. Tali sensazioni potrebbero essere un effetto della stimolazione ovarica, particolarmente nel caso di una fecondazione in vitro con ovociti propri. Un'altra causa di questi disturbi potrebbe essere il ricorso all'iniezione follicolare. Fermo restando che la stessa ansia e agitazione potrebbe essere la responsabile di tali sintomi. L'indurimento del seno o il gonfiore è abbastanza regolare come sintomo in seguito alla somministrazione degli ormoni per il trasferimento embrionale. Spesso si tratta di estrogeni e progesterone. I sintomi post transfer sono tra i più comuni - e si sovrappongono quasi del tutto ai segni precoci di gravidanza. Non rincorrere i sintomi: da soli non confermano né escludono una gravidanza. Fastidi simili al ciclo possono comparire anche in caso di esito positivo. Leggero spotting può verificarsi (cervice sensibile o impianto).
Un calo da impianto, ovvero una diminuzione della temperatura di 0.2-0-5°C per 1 o 2 giorni, è un calo della temperatura di un giorno che si evidenzia sul grafico della temperatura corporea basale. Ciò avviene solitamente quando la donna è incinta, ma non è un segno certo e affidabile di gravidanza. Per questo motivo è sempre opportuno fare un test di gravidanza.
Capire la PMA Tips - Precauzioni post-transfer
Per quanto riguarda la sintomatologia, conseguente ad un trasferimento, questa può essere la più varia: ci sono pazienti che non sentono nessuna differenza rispetto a prima del transfer. Quello che potrebbe verificarsi è: tensione al basso ventre; piccole contrazioni di tipo premestruale; tensione al seno; difficoltà a piegarsi in avanti; fastidi durante la notte; piccole perdite (striature) ematiche sul muco vaginale; dolenzia lombare; pancia gonfia. Nulla di tutto ciò è significativo. Nessun sintomo è in grado di prevedere se la gravidanza si instaurerà o meno. Per quanto si comprenda il bisogno psicologico di queste pazienti di cercare di leggere il futuro, leggere il futuro è impossibile. È solo l'esame del sangue, che va fatto quando lo dice il centro di PMA, che ci dirà com'è andato il transfer. È importante notare che questi sintomi potrebbero essere dovuti anche a una causa non legata al transfer (nessuno esclude che possa comparire un'appendicite, una cistite o altre infiammazioni dopo un transfer). Quindi, nel dubbio, consultate sempre il vostro centro che vi ha seguito, che vi conosce, sa che trattamento avete fatto e quali potrebbero essere i vostri rischi.
Gli Sbalzi d'Umore e la Sfera Emotiva: Una Componente Cruciale Post-Transfer
La fase post-transfer dell’embrione nella fecondazione in vitro è spesso un mix di eccitazione e ansia. L'incertezza della gravidanza, i costi del percorso, le pressioni sociali, possono portare a sviluppare sintomi depressivi, ansiosi e ossessivi nelle donne e/o coppie sottoposte ai percorsi di PMA. Diversi studi hanno dimostrato come l’86% delle coppie infertili soffrano di depressione e nelle donne, che intraprendono la PMA, i sintomi depressivi tendono ad aumentare se non ricevono un supporto psicologico. Il tuo corpo subisce vari cambiamenti dopo il trasferimento. Le fluttuazioni ormonali, dovute alla somministrazione di ormoni come estrogeni e progesterone, portano a sbalzi d'umore, cambiamenti nell'appetito e nelle preferenze alimentari, e lievi cambiamenti fisici, come gonfiore e aumento della sensibilità del seno. La fase successiva al transfer è sempre una fase psicologicamente molto delicata per la paziente. Dopo essere stata a stretto contatto con il Centro per i monitoraggi e per il pick-up si trova "sola" per circa 10-14 giorni in attesa della risposta.
La Realtà degli Sbalzi d'Umore: Non Sei Sola
È normale che quindi la paziente cerchi di interrogarsi sia sui comportamenti che possono favorire (o sfavorire) l'impianto sia che cerchi di leggere i sintomi che ha come fossero una sfera di cristallo per leggere il futuro. Questa ricerca di segnali, unita al cocktail ormonale e all'enorme pressione emotiva, spesso sfocia in scatti di nervosismo, irritabilità e pianti improvvisi. Molte donne condividono esperienze simili: "Mi trovo al 3° giorno post transfer, ho litigato con mio marito e pianto per 1 ora, è capitato a qualcuna?". La risposta corale da parte di altre donne che hanno affrontato lo stesso percorso è rassicurante: "No, non puoi aver arrecato alcun danno… stai serena. Stai tranquilla, tra stress da PMA, ormoni e cavoli vari è facile essere un po' 'labili'… stai serena che non basta una litigata e un gran pianto per compromettere le cose."
L'irritabilità è un classico della cova, complici anche i farmaci che si assumono. Avere scatti di nervosismo, piangere o altro è normale in cova, perché non è una passeggiata. Le testimonianze abbondano: "Ho pianto col tremolìo nel ventre subito dopo il transfer, ed ero ancora sul lettino clinico. Un po' per l'agitazione, un po' per l'emozione, un po' per le aspettative che avevo riposto nella mia prima ICSI, anche io avevo creduto che fosse andato tutto a monte, e più piangevo, più mi agitavo." Altre esperienze simili includono litigi furiosi con il partner, pianti prolungati per motivi lavorativi o personali, e la paura di aver compromesso l'esito. Tuttavia, la consapevolezza che "il progesterone ti rende così nervosa" può aiutare a contestualizzare queste reazioni emotive e a spiegarle al partner, ottenendo maggiore comprensione e supporto.

Anche in situazioni di estrema difficoltà, come "una litigata più brutta della mia vita con il mio compagno, urla e pianti e lui che torna da sua madre," dove si piange ininterrottamente per giorni, "Pianto ripetuto e liti furibonde non impediscono agli embrioni di impiantarsi. Lo dimostra la mia esperienza. Oggi ho avuto le prime beta positive della mia vita. Nonostante tutto quanto è successo, ho le beta a 47 in 8 pt." Questi racconti sono fondamentali per tranquillizzare e per mostrare che la perseveranza e l'esito non sono legati a momenti di debolezza emotiva. In realtà, non c'è niente che possa incidere davvero sull'esito di un transfer, se non la fortuna (BDC, in gergo). Le discussioni e i nervosismi ce li hanno tutti e non cambiano niente neanche quelli. Molte pazienti hanno avuto beta positive nonostante episodi di forte stress e nervosismo.
Strategie per Favorire l'Impianto e Gestire il Benessere Psicofisico
Invece di riposare completamente, è fondamentale concentrarsi sul rimanere positivi, seguire i consigli del medico ed evitare lo stress. Ecco una guida completa per aiutarti in questo periodo.
Raccomandazioni per il Benessere Fisico
Da non temere il relax! Spesso c'è una strana convinzione per cui, dopo il trasferimento embrionale, le donne hanno paura che l'embrione possa "cadere" restando ferme per troppo tempo. Fortunatamente ciò non può accadere perché è tenuto fermo da forze opposte interne all'endometrio. Molti studi ed evidenze scientifiche rassicurano che non ci sono state differenze d’esito tra le donne che si sono fermate per 20 minuti dopo il transfer e quelle si sono rilassate per 24 ore. Studi effettuati su questa fase di impianto embrionale risalgono a più di 30 anni fa, e tutti i dati tendono a mostrare che il riposo non ha alcun effetto favorente sull'impianto dell'embrione. Anzi, alcuni dati mostrano come un'attività fisica moderata possa in realtà aumentare l'impianto embrionale. Questo perché la gravidanza si instaura più facilmente in un organismo sano, e un organismo sano è un organismo che ha una vita fisica normale quindi con una normale attività motoria.
È consigliata un'attività fisica moderata, laddove si intende passeggiate tranquille e viaggi con qualsiasi mezzo di trasporto. Sconsigliatissimi chiaramente i lavori pesanti e sforzi fisici intensi. Evitare sollevamenti pesanti o attività faticose. Lo sforzo può causare contrazioni uterine che è meglio evitare. Occhio alla salute: è sempre positivo per l'organismo essere ben idratato, quindi sì al bere molta acqua con riduzione del consumo del sale e una rinnovata attenzione al mangiare in modo salutare.

Indicazioni Alimentari
In base alla fase del processo di PMA, è consigliabile adattare l'alimentazione. In linea di massima, però, ci sono delle abitudini alimentari valide in tutto il percorso. Si consiglia di mangiare cibi biologici, se possibile, e aumentare la quantità di crucifere. Ottimo l'aumento delle fibre, sia cereali integrali che verdure, nella dieta alimentare e va bene anche l'inserimento di qualche spuntino proteico. I grassi buoni, come avocado o frutta secca, sono i benvenuti, ma non quelli "cattivi", i carboidrati raffinati e i grassi saturi. Bisogna fare attenzione anche alle quantità di latticini e ai dolcificanti. Si raccomanda un modello mediterraneo, sufficienti proteine, frutta e verdura, tanta acqua; frazionare i pasti se compare nausea.
Comportamenti da Evitare
Al bando le attività stancanti. È molto importante evitare attività faticosa e prolungate, fare sport pesanti e sollevare pesi. Sottoporsi a temperature estreme in acque molto calde (come spa, bagni turchi, esposizione al sole) oppure a pratiche immersive, può portare ad un aumento interno della temperatura e quindi a danneggiare l'embrione. Evita saune, vasche idromassaggio e bagni di vapore. Nessun problema, invece, per le piscine a temperatura "ragionevole", o la doccia e il bagno a temperature normali. Si consiglia di evitare uso di fumo, alcol, caffeina e droghe. Sono tutte sostanze nocive per l'embrione. Quindi se il caffè si può prendere decaffeinato, per il fumo la questione è più complessa. Gli studi dimostrano che infatti porta alla restrizione dei vasi sanguigni, compresi quelli dell'utero. Infine è buona abitudine ridurre al minimo anche l'uso dei farmaci, se non quelli somministrati dal ginecologo specialista durante il trattamento.
Gestione Emotiva e Mentale
Infine essere positivi e rilassati. Ricreare un'atmosfera serena e positiva, senza sbalzi d'umore, fa bene allo stato psicofisico della donna e quindi rilassa l'organismo e non gli impedisce di svolgere il suo lavoro. Interagisci con persone positive: circondati di persone che sollevano il tuo spirito. Continua le attività quotidiane: rimanere occupato con la normale routine può mantenere la mente occupata e ridurre lo stress. Le attività leggere vanno bene, ma ascolta sempre il tuo corpo ed evita sforzi eccessivi. Ridi e goditi l'intrattenimento leggero. Che tu ci creda o no, le risate possono essere benefiche. Uno studio israeliano che ha coinvolto 219 donne in fase di fecondazione in vitro ha mostrato tassi di successo più elevati tra quelli intrattenuti da un clown medico dopo il trasferimento. Quindi, guarda le tue commedie preferite e mantieni l'atmosfera leggera.
Evita attività che inducono stress e riduci al minimo qualsiasi interazione o attività stressante. Non isolarti: se la mente corre, scrivici - l'incertezza si affronta meglio con un accompagnamento. Impegnati in attività che ti mantengono rilassato e felice, circondati di persone che ti sostengono e affronta un giorno alla volta. Ricorda, il successo della fecondazione in vitro spesso richiede più tentativi, quindi la pazienza e la perseveranza sono fondamentali. Il binomio calendario + routine riduce l'ansia in modo tangibile durante l'attesa della beta.
La "Beta-Attesa": Monitoraggio e Aspettative Realistiche
L’analisi della beta hCG è il momento della verità dopo un trattamento di fertilità: un semplice prelievo di sangue che conferma o esclude la gravidanza. Il periodo che va dall’inseminazione (IUI) o dal transfer embrionario (FIVET/ICSI) fino al giorno del prelievo è noto come attesa della beta - in spagnolo betaespera, in inglese two week wait. Durante questa fase il corpo è sotto supporto ormonale (soprattutto progesterone e talvolta estrogeni), perciò molti sintomi - tensione mammaria, fastidi simili al ciclo, fitte, lieve nausea, gonfiore - possono essere causati dalla terapia stessa e non predicono, da soli, il risultato.
Cos'è la Beta hCG e Perché è Importante
La beta hCG (gonadotropina corionica umana) è un ormone prodotto dall’embrione dopo l’impianto. Il prelievo di sangue misura la subunità β di questa proteina per confermare se c’è una gravidanza in corso. È il test più affidabile in assoluto: a differenza del test urinario, fornisce un valore numerico che ci permette di interpretare l’evoluzione e, se necessario, ripetere il prelievo a 48-72 ore per verificare il raddoppio.
Quando Fare le Beta hCG e la Scelta del Test
La tempistica dipende dal tipo di trattamento e dallo stadio dell’embrione al momento del transfer. Le tempistiche orientative (possono variare in base al protocollo) sono le seguenti: per l'Inseminazione intrauterina (IUI), il prelievo di beta hCG nel sangue si esegue circa 14 giorni dopo il giorno dell'inseminazione/ovulazione, mentre il test urinario 14-16 giorni. Per la FIVET con embrione giorno 3, il prelievo di beta hCG nel sangue è previsto 12-14 giorni dopo il transfer, e il test urinario 14-16 giorni. Per la FIVET con blastocisti (giorno 5), il prelievo di beta hCG nel sangue si effettua 9-12 giorni dopo il transfer, e il test urinario 12-14 giorni. Se il tuo protocollo ha previsto un trigger con hCG (o una preparazione endometriale in ciclo naturale per il transfer), fare il test urinario troppo presto può dare falsi positivi.
La beta hCG nel sangue è nettamente più affidabile: fornisce un valore numerico e permette di monitorare il raddoppio. Il test urinario è comodo ma meno preciso. Se vuoi farlo a casa, usa la prima urina del mattino e rispetta la finestra indicata nella tabella. Evita di testare prima se hai ricevuto un’iniezione di hCG trigger. Errori frequenti riscontrati includono testare troppo presto e salire su un’altalena emotiva per linee fantasma, confrontare l’intensità delle linee giorno dopo giorno - il test urinario non è quantitativo - e fare il test mentre si sta ancora smaltendo un’iniezione di hCG trigger. Il nostro consiglio: se farlo a casa ti tranquillizza, concordalo con noi (quando e come). Se ti angoscia, salta il test casalingo e aspetta il prelievo della beta hCG.
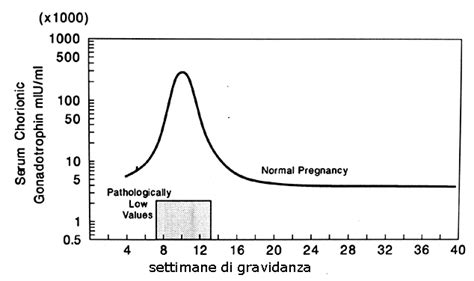
Interpretazione dei Valori Beta hCG
Dopo un risultato positivo, è naturale voler capire se i propri valori della beta hCG rientrano nella norma. La tabella seguente mostra gli intervalli orientativi per settimana di gestazione (calcolata dall’ultima mestruazione o equivalente nel protocollo di PMA). Settimane di gestazione e intervallo orientativo (mUI/ml): 3-4 (9-130), 4-5 (75-2.600), 5-6 (850-20.800), 6-7 (4.000-100.200), 7-12 (11.500-289.000), 12-16 (18.300-137.000), 16-29 (secondo trimestre) (1.400-53.000), 29-41 (terzo trimestre) (940-60.000).
Importante: questi valori sono puramente orientativi. Ogni laboratorio utilizza metodi e intervalli propri, e i valori possono variare sensibilmente da una donna all’altra nella stessa settimana. Ciò che conta davvero è la dinamica di crescita - nelle prime settimane la beta hCG tende a raddoppiare ogni 48-72 ore. Sarà sempre l’équipe medica a interpretare il tuo risultato nel contesto del tuo protocollo. Non usare questa tabella per autodiagnosticarti: se hai dubbi sul tuo valore, scrivici. Esiste una correlazione orientativa tra i valori della beta hCG e le settimane di gestazione (il cosiddetto calcolo settimane con la beta hCG), ma non è un metodo preciso per datare la gravidanza. I valori possono variare moltissimo tra una donna e l’altra nello stesso periodo gestazionale. Per stabilire con esattezza le settimane si usa l’ecografia, che la clinica programmerà al momento giusto.
Gestione Quotidiana Durante l'Attesa: Cosa Fare e Cosa Evitare
La gestione dell'attesa della beta hCG richiede un equilibrio tra aderenza al trattamento e buon senso, concentrandosi sul benessere psicofisico della donna.
Cosa Fare
- Movimento leggero: Passeggiate, stretching, yoga dolce o mobilità. L’attività leggera favorisce il benessere emotivo e un riposo migliore.
- Routine del sonno: Orari regolari, schermi fuori dalla camera da letto, ambiente fresco.
- Alimentazione: Modello mediterraneo, sufficienti proteine, frutta e verdura, tanta acqua; frazionare i pasti se compare nausea.
- Lavoro e ambiente: Se ti aiuta, mantieni la tua routine. Se ti stressa, negozia piccole pause consapevoli e riduci le riunioni superflue.
- Rete di supporto: Concorda con il partner o le persone più vicine un aiuto concreto - promemoria per la terapia, passeggiate insieme, limiti al “Google notturno”.
- Salute sessuale: Salvo indicazione contraria, l’attività sessuale senza fastidi è generalmente sicura. Se hai avuto una procedura complessa o avverti dolore/spotting, parlane con noi prima. Ci sono dati che mostrano come anche i rapporti sessuali prima del transfer, o subito dopo, abbiano probabilmente anche effetti positivi sull'impianto.
- Calma pratica: Mini-obiettivi quotidiani (terapia all’ora stabilita, passeggiata, idratazione, riposo).
Capire la PMA Tips - Precauzioni post-transfer
Cosa NON Fare
- Non saltare la terapia né modificare le dosi di tua iniziativa: mantenere la terapia medica consigliata nel post transfer è fondamentale per il risultato.
- Non testare compulsivamente (ogni poche ore o per più giorni di seguito) né confrontare le linee come se fossero numeri.
- Non automedicarti - in particolare antinfiammatori e integratori “miracolosi” - senza prima verificare con il centro. Se si ha mal di testa, la tachipirina (1 gr) è generalmente sicura.
- Non fumare né consumare alcolici; evita saune, bagni molto caldi e il surriscaldamento prolungato.
- Non praticare esercizio ad alto impatto né sollevamenti massimali; dai priorità alle attività a basso impatto.
- Non isolarti: se la mente corre, scrivici - l’incertezza si affronta meglio con un accompagnamento.
- Non drammatizzare ogni sintomo: ricorda il ruolo del progesterone.
Segnali di Allarme: Quando Contattare la Clinica
È fondamentale essere vigili e sapere quando cercare assistenza medica immediata. Chiamaci o scrivici immediatamente se compare uno di questi segnali:
- Sanguinamento abbondante (imbeve un assorbente in <2 ore) o accompagnato da coaguli o dolore intenso. Un leggero spotting è frequente e non è necessariamente un segnale negativo. Osserva colore e quantità. Se aumenta, è accompagnato da dolore intenso o ti preoccupa, contattaci.
- Dolore pelvico severo, unilaterale o che non si attenua con il riposo.
- Febbre ≥ 38 °C persistente. È importante cercare di evitare infezioni che portino al rialzo della temperatura sopra i 38°C.
- Difficoltà respiratorie, nausea o vomito persistenti, capogiri importanti.
- Addome molto disteso o doloroso dopo il prelievo ovocitario (pick-up) (sospetto di sindrome da iperstimolazione ovarica).
- Qualsiasi reazione avversa alla terapia.
In caso di dubbio, una domanda al momento giusto è sempre preferibile a un dubbio che tormenta per giorni.