Il percorso della Procreazione Medicalmente Assistita (PMA) rappresenta un cammino complesso e profondamente personale per molte coppie, costellato da speranze, attese e, talvolta, da dubbi legittimi riguardo alle procedure e agli esami richiesti. Tra le indagini diagnostiche preliminari, il tampone vaginale emerge spesso come un punto di discussione e, a volte, di controversia, sollevando interrogativi sulla sua reale indispensabilità e sulle diverse prassi adottate dai centri di fertilità. Molteplici testimonianze raccolte evidenziano come la richiesta e la frequenza di questo esame possano variare significativamente, generando incertezze in pazienti che si apprestano ad affrontare tentativi di fecondazione.
Le coppie si interrogano profondamente sull'impatto che anche la più piccola omissione diagnostica possa avere sul successo dei trattamenti. Ad esempio, è comune che si manifesti un dubbio cocente: "I miei 9 embrioni non hanno mai attecchitato perché ho questa infezione??? Lo so che è tutto destino…però non capisco come si faccia ad essere così superficiali." Questa riflessione, scaturita dalla scoperta tardiva di un'infezione grave in un partner dopo innumerevoli tentativi falliti, sottolinea l'importanza cruciale di un approccio diagnostico completo e scrupoloso per entrambi i componenti della coppia. La storia di chi scopre che "mio marito ha una infezione da anni!!!!! mai diagnosticata che potrebbe essere la causa della ns infertilità!!!!" e, in aggiunta, che "io prima di ogni fecondazione NON ho mai fatto nessun tampone…ora sono piena di dubbi!!!", è emblematica della necessità di chiarezza e uniformità nelle procedure diagnostiche.
Tampone vaginale (vaginorettale) per lo streptococco B?
Il Dilemma del Tampone Vaginale nella PMA: Un'Indagine sulle Pratiche e le Controverie
La prassi di richiedere un tampone vaginale prima dei trattamenti di PMA non è universale, come dimostrato da molteplici esperienze. Alcuni pazienti riferiscono: "Io in Zucchi ho fatto già due transfer ma il tampone vaginale non me l'hanno mai richiesto." Altri confermano: "ANCHE IO SONO ALLA ZUCCHI NONOSTANTE I DIVERSI TRANSFER IL TAMPONE VAG. NON E' MAI STATO RICHIESTO.. LA STESSA COSA.. NEL CENTRO A CUI MI SONO RIVOLTA PRIMA DELLA CLINICA ZUCCHI.." Ancor più specificamente, c'è chi ha sperimentato che: "Io ho fatto 3 IUI e 1 ICSI alla Zucchi ma il tampone non me l'han mai chiesto. Anzi, si sono pure seccati quando ho chiesto di poterlo fare, nonostante pagassi la prestazione privatamente." Queste testimonianze contrastano con l'opinione di molti specialisti che considerano l'esame fondamentale: "Per il mio gine è importante escludere che ci siano infezioni in atto." Una paziente ha, infatti, esplicitamente chiesto alla sua ginecologa "che tutti i centri di infertilità sottopongono le pazienti al tampone per escludere ogni infezione in atto."
L'importanza del tampone vaginale, laddove richiesto, è strettamente legata alla necessità di identificare e trattare eventuali infezioni prima di procedere con le delicate fasi della PMA. Le infezioni vaginali o cervicali, anche se asintomatiche, possono infatti compromettere il successo dell'impianto embrionario, alterare l'ambiente uterino o persino portare a complicanze durante la gravidanza. Il tampone vaginale "Serve per rilevare la presenza di infezioni vaginali, come quelle da lieviti o batteri, e può essere utilizzato anche per individuare specifici agenti patogeni sessualmente trasmessi come clamidia, gonorrea, trichomonas, etc." In un contesto più mirato alla PMA, un "tampone cervico-vaginale eseguito mediante tamponi cervicali (di cui uno specifico per Clamydia e tamponi vaginali per la diagnosi di germi comuni, streptococco agalactiae, trichomonas vaginalis, gardnerella vaginalis, micoplasma hominis, ureoplasma urealyticum)" è fondamentale per avere un quadro completo della situazione microbiologica.
La presenza di un'infezione può avere ripercussioni significative. Per esempio, è stato riportato: "a noi non hanno fatto iniziare le IUI sino a che non siamo riusciti a debellare un'infezione che ci trascinavamo da mesi!" Questo dimostra come l'eradicazione delle infezioni sia un prerequisito essenziale in molti protocolli. La perseveranza della paziente è talvolta decisiva, come nel caso di chi ha insistito per un tampone nonostante "delle perdite sospette (tutti i dr le associavano a cali di progesterone pre ciclo! mah! dicendo che il fatto di non averle mai avute per 34 anni non erano sinonimo di nulla)…siccome, come tante di voi, di secondo nome faccio CAPATOSTA, mi sono intestardita e ho fatto il tampone….risultato???? una bella gardnerella!!!" La diagnosi di gardnerella, un'infezione batterica comune, ha poi permesso una cura e la ripresa del percorso PMA.
Nonostante le diverse prassi, molti specialisti e centri sono "irremovibili" sull'esecuzione dei tamponi prima di una FIVET, come nel caso in cui "anche il gine con cui ho fatto le ultime Fivet, che su altre cose è un pochettino più "allegrotto", sui tamponi è irremovibile. Infatti l'ultima volta li abbiamo dovuti ripetere tutti, duepallecosì." Questo suggerisce una tendenza generale a considerare il tampone come una misura precauzionale standard, specialmente per le tecniche più complesse come la FIVET. Infatti, in alcuni centri "per le Fivet me lo hanno chiesto sempre tutti i centri, assolutamente, per me e per Meo." La discrepanza tra le esperienze solleva importanti questioni sulla standardizzazione dei protocolli diagnostici nella PMA.
La Validità e la Tempistica del Tampone Vaginale e di Altri Esami Preliminari
Un altro aspetto cruciale riguardante il tampone vaginale è la sua validità temporale. Molti centri richiedono che l'esame sia "fresco" per garantire che non ci siano infezioni in atto al momento del trattamento. Un esempio concreto proviene da un "centro di genova" che "pretende i tamponi cervicali e vaginale freschi massimo 2 mesi..se no non iniziano trattamento…". Questo limite temporale è dettato dalla possibilità che nuove infezioni possano insorgere in un lasso di tempo relativamente breve. La domanda "Ma non sarà scaduto? E poi leggo nel forum che prima di ogni trattamento è indispensabile farlo…boh!" è ricorrente tra le pazienti, che si trovano spesso a dover decidere se ripetere un esame pur avendo un risultato negativo da pochi mesi.
La decisione di ripetere il tampone, anche se i precedenti risultati sono recenti, è spesso consigliata in caso di dubbi o se la paziente è "soggetta a infezioni". Si argomenta che "Essendo passati solo 4 mesi teoricamente sono ancora validi i vecchi tamponi, ma se hai un dubbio (e se sei soggetta a infezioni) forse vale la pena rifarli…" Il principio guida è spesso quello che "meglio un tampone in più che uno in meno!", per prevenire qualsiasi rischio. Per chi decide di procedere con l'esame di propria iniziativa, è consigliabile eseguire "tutto completo, e cioè ricerca germi comuni + ureplasma micoplasma e clamidia", un panel di test che copre le infezioni più rilevanti per la fertilità.

In alcuni casi, in assenza di tamponi specificamente richiesti o in un'ottica preventiva, possono essere suggeriti approcci profilattici. Ad esempio, "uno dei ginecologi della Zucchi 6 gg prima dell'evento mi ha prescritto: un ovulo di MacMiror Complex 500 per 5 gg prima di andare a nanna, lavanda vaginale con Betadine ogni mattina (giusto per "lavare" i residui degli ovuli)." Questo indica che, anche laddove il tampone non sia una prassi standard, la preoccupazione per l'ambiente microbiologico vaginale è presente e può essere affrontata con trattamenti preventivi. Tuttavia, tali misure non sostituiscono una diagnosi accurata tramite tampone in caso di sospetto clinico o predisposizione alle infezioni.
L'Ampio Spettro degli Esami Diagnostici Preliminari per la Coppia nella PMA
Il tampone vaginale, per quanto rilevante, è solo una delle molteplici indagini che costituiscono la fase preliminare di un percorso di PMA. "Gli esami diagnostici preliminari costituiscono una fase fondamentale nel percorso di procreazione medicalmente assistita (PMA), poiché consentono di identificare le possibili cause dell’infertilità e di pianificare un trattamento personalizzato." Questi esami sono essenziali per "per entrambi i partners" e vengono eseguiti per "valutare lo stato di salute generale e riproduttiva."
Gli esami si dividono in diverse categorie, alcune con validità illimitata e altre strettamente legate ai tempi del trattamento: "Parte di questi possono essere effettuati in qualsiasi momento e non hanno scadenza temporale, come ad esempio il cariotipo o la ricerca di alcune mutazioni del DNA. Altri invece devono essere eseguiti entro i tre mesi precedenti l’inizio della procedura PMA; vi sarà quindi indicato dalla nostra equipe quando effettuarli, in previsione dei tempi necessari per accedere alla tecnica."
Screening per Malattie Infettive Sistematiche
Un capitolo a sé è dedicato allo "Screening per malattie infettive: come HIV, epatite B e C, rosolia, toxoplasmosi, sifilide, citomegalovirus." Questi esami sono di importanza capitale perché "potrebbero influire direttamente sul successo dei trattamenti di fertilità e sulla salute del bambino." Sono esami che, se positivi, richiedono un'attenta valutazione e, a volte, un rinvio del trattamento per la sicurezza della madre e del futuro nascituro. La loro esecuzione è un passaggio "indispensabile" prima di intraprendere "qualsiasi percorso di procreazione medicalmente assistita."
Valutazione della Salute Riproduttiva Femminile
Per la donna, la valutazione è complessa e mirata a identificare eventuali problematiche ginecologiche o ormonali. La "prevenzione della salute femminile coinvolge diversi esami e controlli che sono fondamentali per monitorare lo stato di salute ginecologica e prima di intraprendere un percorso di PMA." Tra questi:
- Visita ginecologica: "Consiste in un esame fisico condotto da un ginecologo. Durante questa visita, il medico esaminerà la salute generale dell'apparato riproduttivo, può eseguire esami come l'osservazione dell'esterno della vagina, l'esame del collo dell'utero con uno speculum, e può chiedere informazioni sulla storia medica e sessuale della paziente."
- Ecografia pelvica transvaginale: "Questo esame usa ultrasuoni per ottenere immagini degli organi pelvici interni, come l'utero, le ovaie e le tube di Falloppio. È utile per diagnosticare condizioni come cisti ovariche, fibromi uterini, o per monitorare la salute durante la gravidanza." È altresì cruciale perché "permette di valutare la riserva ovarica e la conta dei follicoli andrali, le ovaie e le Tube di Falloppio, identificando eventuali anomalie strutturali, cisti ovariche, fibromi uterini o endometriosi."
- Pap Test (o citologia cervico-vaginale): "È uno screening utilizzato per individuare precocemente cellule anomale sul collo dell'utero che potrebbero diventare cancerose. Consiste nel prelevare delle cellule dal collo dell'utero per analizzarle al microscopio." Viene spesso richiesto come parte degli "esami preliminari che abbiamo fatto a Giugno" e deve essere eseguito "presso il nostro centro".
- HPV Test: Indaga la presenza del Papillomavirus Umano, un fattore di rischio per lesioni precancerose. Anche questo esame è eseguito "presso il nostro centro".
- Isteroscopia: Una procedura che permette di visualizzare direttamente l'interno dell'utero. "Isteroscopia - da effettuare presso il nostro centro" e serve a identificare eventuali anomalie uterine che potrebbero impedire l'impianto.
- Dosaggi ormonali: Questi esami sono "tra i 'fondamentali'" e includono la misurazione di ormoni come FSH, estradiolo, AMH, prolattina, tiroidei. La loro omissione può essere fonte di preoccupazione per i pazienti, come nel caso di chi lamenta: "pensa che il mio non mi ha mai richiesto i dosaggi ormonali (fsh, estradiolo…)". Tali valori sono cruciali per valutare la riserva ovarica e la funzionalità ormonale.

La frequenza di questi controlli varia in base a molteplici fattori: "La frequenza di questi controlli varia in base all’età, alla storia medica e al rischio individuale di ogni donna. In generale, si consiglia di sottoporsi a una visita ginecologica una volta all’anno, mentre la periodicità degli altri test può variare in base alle raccomandazioni del medico e a specifiche condizioni di salute."
Tampone vaginale (vaginorettale) per lo streptococco B?
Valutazione della Salute Riproduttiva Maschile
Il partner maschile è ugualmente soggetto a una serie di controlli per escludere fattori di infertilità:
- Spermiogramma: È l'analisi fondamentale del liquido seminale per valutarne la qualità, la concentrazione, la motilità e la morfologia degli spermatozoi. Questo esame è solitamente eseguito "presso il nostro centro".
- Test di capacitazione del liquido seminale: "valuta la qualità degli spermatozoi dopo la selezione e preparazione in laboratorio." Questo test è cruciale per predire l'efficacia del liquido seminale in tecniche di PMA.
- Agoaspirato TESA o Biopsia testicolare (TESE): "sono procedure utilizzate per recuperare spermatozoi direttamente dai testicoli. Queste tecniche sono indicate nei casi di azoospermia ostruttiva (assenza di spermatozoi nel liquido seminale per ostruzione) o azoospermia non ostruttiva (produzione estremamente ridotta di spermatozoi)." Sono opzioni per i casi di infertilità maschile più complessa.
Esami Genetici per la Coppia
Alcuni esami genetici, come il "cariotipo o la ricerca di alcune mutazioni del DNA", sono fondamentali per identificare anomalie cromosomiche o genetiche che potrebbero causare infertilità o aumentare il rischio di trasmettere malattie genetiche al bambino. Questi esami, come detto, spesso non hanno una scadenza temporale.
Il Percorso Generale della Procreazione Medicalmente Assistita (PMA)
Una volta completata la fase diagnostica e stabilita la causa o le cause dell'infertilità, la coppia può intraprendere il percorso terapeutico di PMA. "Le tecniche attualmente disponibili sono diverse: in generale consentono di stimolare la produzione di ovociti, ottimizzare la qualità di spermatozoi, creare le condizioni migliori per farli “incontrare”, all’interno del corpo femminile o all’esterno (“in provetta”)." Il cammino della procreazione assistita può essere diviso sostanzialmente in due percorsi, che hanno inizio con un "primo colloquio preconcezionale" dove "lo specialista ginecologo raccoglie tutte le informazioni sulla coppia: fattori di rischio, l’età dei partner, gli eventuali esami già in possesso, i mesi di ricerca della prole."
Inseminazione Intrauterina (IUI)
L'IUI è una tecnica di PMA di primo livello, meno invasiva. "L’inseminazione intrauterina è l’introduzione del liquido seminale all’interno della cavità uterina." La procedura si effettua "dopo l’induzione della crescita follicolare multipla e del monitoraggio dell’ovulazione." L'obiettivo è quello di "aumentare le probabilità di fecondazione stimolando una crescita follicolare multipla e bypassare il canale cervicale, talvolta sede della causa della sterilità."
Fecondazione in Vitro (FIVET) e Microiniezione Intracitoplasmatica (ICSI)
Quando l'IUI non è indicata o non ha avuto successo, si ricorre a tecniche più complesse come la FIVET o l'ICSI, che avvengono "in vitro". "L’incontro dei gameti femminili e maschili avviene in vitro." La "procedura si effettua dopo l’induzione della crescita follicolare multipla e del monitoraggio dell’ovulazione. L’obiettivo è di indurre una crescita follicolare multipla, per avere un congruo numero di ovociti da fecondare e conseguentemente di embrioni." La "tecnica Fivet è normalmente scelta in caso di occlusione tubarica bilaterale."
Il processo comprende diverse fasi delicate:
- Prelievo Ovocitario (Pick-up): "I gameti femminili vengono recuperati attraverso il 'pick up': un prelievo chirurgico degli ovociti." Questa è una "procedura chirurgica di basso livello di invasività in cui si procede all’aspirazione dei follicoli ovarici per il recupero degli ovociti." Per questo intervento, "sono necessari, inoltre, alcuni accertamenti per stabilire la possibilità di sottoporsi ad anestesia e analgesia previste per il prelievo degli ovociti."
- Produzione e Preparazione del Liquido Seminale: "Il giorno in cui si effettua il prelievo ovocitario si invita il partner alla produzione del liquido seminale, anche se in alcuni casi può essere precedentemente crioconservato, o estratto dal testicolo e/o epididimo tramite recupero chirurgico (Pesa, Tesa)."
- Inseminazione (FIV) o Microiniezione (ICSI):
- Nella FIVET, "se il liquido seminale risulta idoneo alla FIV, si procede con la fase di inseminazione extracorporea che normalmente avviene nelle vie genitali femminili."
- Nella ICSI, la tecnica è più diretta: "mediante osservazione al microspopio viene selezionato lo spermatozoo ritenuto idoneo e microiniettato all’interno dell’ovocita. Questo viene prima decumulato ossia vengono asportate le cellule del cumulo ooforo, circa due ore dopo il prelievo, in modo da ottenere una valutazione realistica della morfologia ovocitaria e maturità nucleare."
- Coltura Embrionaria: Dopo la fecondazione, "gli ovociti vengono riportati in incubazione per altre 24/48 ore e procederanno nel loro sviluppo effettuando due/tre divisioni cellulari (2, 4, 8 cellule)." La coltura può essere prolungata "fino a 120 ore, ossia fino allo stadio di blastocisti la cui valutazione si basa sempre su criteri morfologici (Massa cellulare interna, trofoectoderma)."
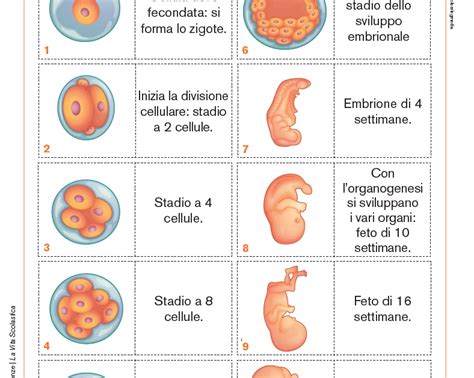
- Transfer Embrionale: Questa è la fase finale del processo in laboratorio. "Come già indicato, tra i 2/5 gg dal prelievo ovocitario si esegue il trasferimento degli embrioni utilizzando un catetere transcervicale." Il momento del transfer può variare a seconda dello stadio di sviluppo embrionale: "può essere effettuato al giorno +2 (48 ore) con embrioni a 2/4 cellule; a giorno +3 (72 ore) con embrioni a 6/8 cellule; raramente a giorno +4 (96 ore) allo stadio di morula; a giorno +5, (> 120 ore) con embrioni allo stadio di blastocisti."
L'Importanza della Prevenzione Continua e del Supporto Olistico
Il percorso della PMA non si esaurisce con il trattamento, ma si inserisce in un contesto più ampio di prevenzione e monitoraggio della salute. "La prevenzione della salute femminile coinvolge diversi esami e controlli che sono fondamentali per monitorare lo stato di salute ginecologica e prima di intraprendere un percorso di PMA." La continuità delle cure ginecologiche regolari è raccomandata: "in generale, si consiglia di sottoporsi a una visita ginecologica una volta all’anno". È "sempre importante sottolineare che queste pratiche sono fondamentali per il monitoraggio e la prevenzione di condizioni mediche, quindi è consigliabile seguire le indicazioni del proprio medico e sottoporsi regolarmente ai controlli ginecologici appropriati."
Infine, un aspetto spesso sottovalutato ma di cruciale importanza è il benessere psicologico della coppia. Il cammino verso la genitorialità assistita può essere estremamente stressante, emotivamente e fisicamente. Per questo, "presso il nostro centro è possibile effettuare sedute di consulenza psicologica di coppia", offrendo un sostegno fondamentale per affrontare le sfide e le emozioni che emergono lungo questo percorso impegnativo.
