Introduzione: La Stimolazione Ovarica nel Contesto della Procreazione Assistita
L'infertilità è una malattia che colpisce sempre più coppie nel mondo e nel nostro paese. In questo contesto, le tecniche di procreazione medicalmente assistita (PMA), e in particolare la fecondazione in vitro (FIV), rappresentano una speranza concreta per molte persone che desiderano concepire. Alla base di questi trattamenti vi è la stimolazione ovarica controllata (COH), una procedura fondamentale che mira a ottimizzare le possibilità di successo. La stimolazione ovarica consiste nel somministrare medicinali che contengono ormoni che stimolano le ovaie a selezionare e sviluppare molteplici follicoli con lo scopo di permettere lo svolgimento della Fecondazione in vitro assistita.
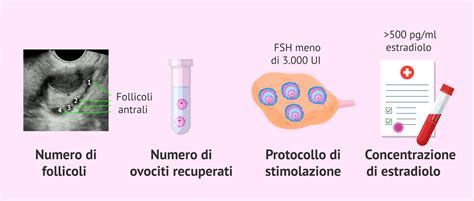
Il processo di stimolazione ovarica non è un approccio standardizzato, ma viene attentamente personalizzato. All’Instituto Bernabeu, per esempio, il regime di trattamento è stabilito in base a vari fattori della paziente, come età, morfologia ovarica, massa corporea, analisi ormonale e risposta alla stimolazione nei cicli precedenti, tra gli altri. Inoltre, vengono applicati test genetici come IBgen FIV per personalizzare i casi di bassa riserva ovarica o IBgen RIF per i casi di fallimento dell’impianto, dimostrando un approccio olistico e scientificamente avanzato. La risposta alla stimolazione e il controllo della terapia sono fondamentali per la buona riuscita del ciclo di terapia. Capire come funziona la stimolazione ovarica e come essa si intreccia con il ciclo mestruale naturale è essenziale per le pazienti che intraprendono questo percorso.
Comprendere il Ciclo Mestruale Naturale: La Base della Fertilità
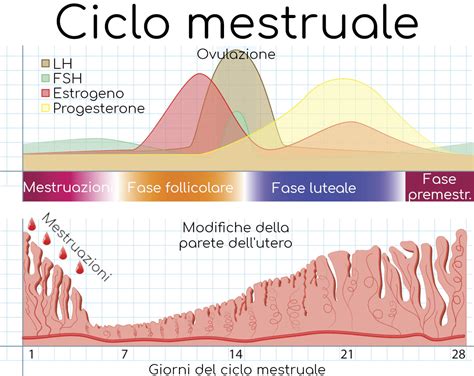
Il ciclo mestruale è un processo naturale che prepara il corpo a una possibile gravidanza. Comprendere il suo funzionamento è il primo passo per apprezzare l'importanza e le modalità della stimolazione ovarica, poiché le diverse fasi dei trattamenti di procreazione assistita sono strettamente correlate ad esso. Per questo motivo si punta a sincronizzare i processi di procreazione assistita con il ciclo mestruale. Ogni fase del ciclo influenza direttamente la fertilità e il successo di tecniche come l’inseminazione artificiale o la fecondazione in vitro (FIV).
La sua durata è di circa 28 giorni, anche se può variare da donna a donna tra i 23 e i 35 giorni. Fisiologicamente, tutti i mesi, l’ovaio mette a disposizione un determinato numero di follicoli definiti follicoli antrali. Maggiore è la riserva ovarica della paziente, maggiore è il numero di follicoli ovali che l’ovaio presenta. Un ciclo mestruale regolare ha un effetto profondo sulla fertilità della donna. La sua regolarità e il suo andamento influenzano in modo fondamentale la capacità di concepire.
Il ciclo mestruale si articola in diverse fasi ben definite:
1. La Fase Mestruale
Questa fase rappresenta l'inizio del ciclo, segnata dal sanguinamento mestruale. È il momento in cui il rivestimento uterino, che si era preparato per una potenziale gravidanza, viene espulso in assenza di fecondazione. Dura solitamente dai 3 ai 7 giorni e segna il "giorno 1" del ciclo.
2. La Fase Follicolare (Pre-ovulatoria)
Questa fase pre-ovulatoria ha inizio con le mestruazioni. È il momento in cui si sviluppano i follicoli all’interno delle ovaie sotto l’influenza dell’ormone FSH (ormone follicolo-stimolante). Non tutti i follicoli che iniziano a svilupparsi raggiungono la maturità. Generalmente, in un ciclo naturale, solo uno di questi follicoli, il cosiddetto follicolo dominante, matura completamente. Durante questa fase, i livelli di estrogeni aumentano, preparando l'utero per un possibile impianto.
3. L'Ovulazione
Per ovulazione, che avviene all’incirca il quattordicesimo giorno del ciclo in un ciclo di 28 giorni, si intende il momento in cui l’ovulo maturo viene rilasciato dall’ovaio e inizia il suo viaggio attraverso la tuba di Falloppio fino all’utero. In questa fase del ciclo mestruale, il follicolo si rompe e rilascia l’ovulo maturo nelle tube di Falloppio, dove rimarrà in attesa di uno spermatozoo per essere fecondato. Questo è il periodo più fertile del ciclo di una donna, poiché vi sono maggiori possibilità di gravidanza se si hanno rapporti non protetti. Il momento dell’ovulazione è anche il momento ottimale per eseguire procedure come l’inseminazione artificiale o la puntura ovarica nella FIV, in quanto ci assicuriamo che gli ovuli siano maturi e possano essere fecondati.
4. La Fase Luteale
Questa fase inizia subito dopo l’ovulazione e ha una durata relativamente fissa (12 - 14 giorni) fino alla fine del ciclo, ovvero fino alla ripresa del sanguinamento mestruale. Durante questa fase, il follicolo che ha rilasciato l'ovulo si trasforma in corpo luteo e inizia a produrre progesterone ed estrogeni. Questi ormoni preparano il rivestimento uterino (endometrio) ad accogliere un eventuale ovulo fecondato, rendendolo ricettivo.
5. La Fase Ischemica
Se l’ovulo rilasciato non viene fecondato da uno spermatozoo, il corpo luteo scompare. Di conseguenza, la produzione di estrogeni e progesterone diminuisce gradualmente nella cosiddetta fase ischemica del ciclo mestruale. Questo calo ormonale provoca la disgregazione dell'endometrio e l'inizio di una nuova mestruazione.
Cos'è e Come Funziona la Stimolazione Ovarica Controllata (COH)?
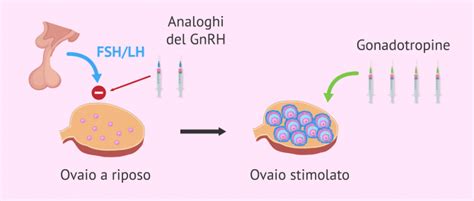
La stimolazione ovarica controllata (COH) è una procedura medica fondamentale nei trattamenti di procreazione assistita, in particolare nella Fecondazione in vitro (FIV). Lo scopo dei trattamenti di fecondazione in vitro è quello di ottenere con un singolo ciclo di stimolazione farmacologica il numero maggiore possibile di cellule uovo mature. A differenza del ciclo mestruale naturale, in cui solitamente matura un solo follicolo, la COH mira a far sviluppare più follicoli contemporaneamente.
Per ottenere un numero adeguato di cellule uovo in un singolo mese è necessario stimolare le ovaie della nostra paziente con gli stessi ormoni che fisiologicamente sono prodotti dall’ipofisi ma in maniera più intensa, ovvero aumentandone la dose. Questo processo è attentamente monitorato per massimizzare il numero di ovociti recuperabili e, di conseguenza, le possibilità di successo della gravidanza. Favorire la risposta ovarica è fondamentale per incrementare le possibilità di gravidanza.
La personalizzazione del trattamento è un aspetto cruciale. Alla Clinica Tambre, ad esempio, gli specialisti analizzano l’evoluzione di ogni fase del ciclo per personalizzare le procedure e ottimizzare le possibilità di gravidanza. La preparazione al trattamento di fecondazione in vitro prevede diverse fasi che di solito sono sincronizzate con il ciclo mestruale della donna. Tuttavia, in Repromeda vengono utilizzati anche i cosiddetti avvii casuali o accidentali, cioè l’avvio della stimolazione indipendentemente dal ciclo mestruale della donna, ad esempio nel caso di un trattamento oncologico urgente, dimostrando la flessibilità e l'adattabilità dei protocolli moderni.
I Farmaci Chiave nella Stimolazione Ovarica
La stimolazione ovarica controllata si basa sull'uso di specifici farmaci ormonali, selezionati in base alle specifiche condizioni della coppia e alle esigenze del ciclo. Questi farmaci sono essenziali per modulare e ottimizzare la crescita follicolare e la maturazione degli ovociti.
1. Le Gonadotropine (FSH ed LH)
Le gonadotropine (FSH ed LH) sono state una rivoluzione nelle possibilità terapeutiche sia nell’induzione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione delle procedure di procreazione assistita. Da numerosi studi presenti in letteratura si evince come, ai fini di un trattamento di PMA, sia sufficiente somministrare solo una delle due gonadotropine ipofisarie, ovvero l'FSH. Questo ormone è il principale responsabile della crescita e dello sviluppo dei follicoli ovarici. L'LH favorisce inoltre la produzione del progesterone da parte dell’ovaio.
Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, ci sono una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta, considerando anche un basilare principio di precauzione che ci ha orientato in modo sempre più deciso verso questa categoria di molecole. I dosaggi giornalieri variano da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico a un massimo di 450 UI/die, limite che non viene in genere superato, anche in pazienti con riserva ovarica compromessa, perché ritenuto inefficace. In Repromeda, ad esempio, viene utilizzato principalmente il Gonal F per la stimolazione ormonale, che viene applicato sotto forma di penna. Si tratta di un preparato ricombinante di alta qualità prodotto in laboratorio.
2. Analoghi e Antagonisti del GnRH
Ad un certo punto della terapia alla paziente verrà chiesto di somministrarsi un altro farmaco, sempre per via iniettiva. Si tratta di un analogo del GnRH, che ha lo scopo di evitare i fenomeni di ovulazione spontanea. Questo farmaco è molto importante in quanto nei trattamenti FIVET le cellule uovo non devono essere liberate all’interno del corpo della donna, come avviene nell’ovulazione spontanea. Gli analoghi del GnRH possono essere utilizzati in formulazioni “deposito” (nelle pazienti in cui è attesa una normale risposta ovarica) o “giornaliere” e vengono in genere impiegati nelle procedure che prevedono la soppressione dell’ipofisi prima di iniziare la stimolazione.
Gli antagonisti del GnRH possono essere proposti alla paziente che presenta una previsione di risposta ridotta o, al contrario, eccessiva alla terapia di somministrazione. Vengono associati a un estroprogestinico per la sincronizzazione del ciclo e generalmente rendono più breve il periodo di induzione della multiovulazione.
3. L'Ormone hCG (Gonadotropina Corionica Umana)
Alla fine della stimolazione ovarica, la paziente dovrà somministrarsi un ultimo farmaco, necessario per iniziare i fenomeni dell’ovulazione. Purtroppo, non è possibile utilizzare lo stesso ormone che induce l’ovulazione in natura, ovvero LH, in quanto l’emivita di questa molecola è solo di pochi minuti. Pertanto, non sarebbe sufficiente a garantire la maturazione finale degli ovociti. L'iniezione di hCG, l’ormone che serve a completare la maturazione degli ovociti, è fondamentale per indurre la maturazione finale dei follicoli e prepararli per l'ovulazione. È molto importante programmare la puntura follicolare per il prelievo degli ovociti 36 ore dopo l’iniezione di hCG.
4. Progesterone Esogeno
Per ottenere un migliore sviluppo endometriale, in tutti i protocolli di procreazione assistita è comune la somministrazione di progesterone esogeno, per via orale o con ovuli vaginali. Questo ormone è cruciale nella fase luteale per preparare e mantenere la ricettività dell'endometrio, un passaggio essenziale per l'impianto dell'embrione.
Il Processo di Stimolazione: Somministrazione e Monitoraggio
Il trattamento FIVET inizia con la stimolazione ormonale, che di solito inizia il secondo giorno delle mestruazioni e dura 10-12 giorni. In parole povere, si tratta dell’applicazione regolare dei stimolanti per far maturare un numero ottimale di ovuli. La somministrazione di questi farmaci è generalmente semplice e accessibile per la paziente, e la via più comunemente utilizzata è l’iniezione sottocutanea.
Durante la stimolazione, il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica. Il monitoraggio è condotto attraverso ecografie regolari e analisi del sangue per misurare i livelli ormonali, permettendo al medico di essere in grado di modulare la dose del farmaco in base alla sua evoluzione. Questo controllo costante assicura che i follicoli crescano in modo adeguato e che si eviti lo sviluppo di complicazioni. Durante la stimolazione, si osserva che le dimensioni dell’ovaio aumentano a causa dello sviluppo di molteplici follicoli al suo interno.
Una volta che i follicoli hanno raggiunto le dimensioni desiderate, si procede al prelievo degli ovociti. Il momento dell’ovulazione è il momento ottimale per eseguire la puntura ovarica nella FIV, in quanto ci assicuriamo che gli ovuli siano maturi e possano essere fecondati. A tal fine, il processo viene monitorato con ecografie e si determina, tramite farmaci, il momento esatto dell’ovulazione. Le cellule uovo andranno recuperate attraverso un piccolo intervento chirurgico dal ginecologo curante e portate fuori dal corpo della paziente.
3. PMA | Cosa si monitora durante la stimolazione ovarica? // #stimolazioneovarica #pma #perte
Rischi, Effetti Collaterali e Possibili Complicazioni
La stimolazione ovarica è di solito ben tollerata dalle pazienti. Tuttavia, talora possono insorgere dei piccoli disturbi secondari, dovuti principalmente agli sbalzi ormonali. È fondamentale che le pazienti siano informate su questi potenziali effetti per poterli gestire al meglio.
1. Disturbi Secondari e Alterazioni Ormonali
In particolare, possono comparire vampate, cefalea, nausea, alterazioni della vista, insonnia ed irritabilità. Questi sintomi sono generalmente lievi e temporanei. Non apportare cambiamenti alle abitudini quotidiane nonché l’esercizio può essere utile anche per controllare una lieve deflessione del tono dell’umore o degli stati di ansia. La stimolazione ormonale può anche influenzare la durata e l’intensità dei cicli mestruali successivi. Questi possono essere più lunghi o più brevi del solito, oppure il sanguinamento mestruale può essere più forte o più debole.
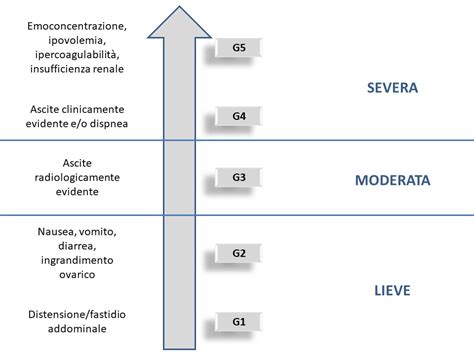
2. Sindrome da Iperstimolazione Ovarica (OHSS)
I rischi più gravi sono sostanzialmente concentrati nella sindrome da iperstimolazione ovarica. Questo fenomeno, descritto raramente anche in donne non sottoposte alle terapie di procreazione assistita, comporta un discreto aumento volumetrico delle ovaie, con produzione di liquido all’interno dell’addome e comparsa di sintomi soggettivi a volte importanti (dolore, senso di peso, difficoltà alla respirazione, diminuzione della diuresi). Per questo motivo è molto importante che venga precocemente identificata e opportunamente trattata. Il monitoraggio costante durante la stimolazione è cruciale per prevenire o gestire tempestivamente questa sindrome.
3. Assenza di Risposta o Risposta Inadeguata
È possibile che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. La risposta all’induzione per la crescita follicolare multipla può anche essere assente. In questi casi, gli specialisti valutano attentamente le cause e possono decidere di modificare il protocollo di stimolazione o sospendere il ciclo.
4. Complicazioni Rare ma Gravi
Bisogna ricordare che durante la stimolazione ovarica le dimensioni dell’ovaio aumentano, fino a raggiungere valori di 4-5 volte la norma. Questo aumento del volume può, in casi molto rari, portare a complicazioni. Ad esempio, il rischio di rottura di uno o più follicoli, con conseguente emoperitoneo, piuttosto che di torsione dell’ovaio sul suo peduncolo, con sofferenza ischemica dell’organo stesso. Sebbene siano eventi rari, è fondamentale che i centri di procreazione assistita siano preparati a gestirli.
Il Trasferimento Embrionale: Tempistiche e Preparazione Endometriale
Dopo la fase di stimolazione ovarica e il prelievo degli ovociti, gli ovuli vengono fecondati in laboratorio. Segue poi il trasferimento embrionale, una delle fasi cruciali del trattamento di FIV. Il trasferimento di embrioni è di per sé un processo semplice e indolore, ma è essenziale eseguirlo quando l’endometrio è pronto, cioè ricettivo.
Il trasferimento può essere eseguito quando l’embrione è allo stadio di zigote, ovvero al 2° giorno di sviluppo embrionale o allo stadio di morula. È importante notare che l'embriotrasferimento avviene di solito solo in cicli successivi non gravati da stimolazione ormonale. Il motivo è la maggiore percentuale di successo del trattamento, dovuta alla migliore disponibilità della mucosa uterina a ricevere l’embrione, ma soprattutto alla possibilità di utilizzare il test genetico preimpianto degli embrioni.
Esistono due modalità principali per il trasferimento degli embrioni:
1. Trasferimento a Fresco
Il trasferimento a fresco si verifica quando il trasferimento può avvenire nello stesso ciclo in cui sono stati creati gli embrioni, senza essere congelati. Questo è possibile se l'endometrio della paziente è considerato ottimale e ricettivo immediatamente dopo la stimolazione e il prelievo.
2. Trasferimento di Embrioni Congelati (in Ciclo Successivo)
Possiamo anche eseguire il trasferimento in un ciclo successivo, per il quale è necessario congelare gli embrioni. Questa opzione è spesso preferita per diverse ragioni. In questi casi, gli specialisti possono decidere di sfruttare un nuovo ciclo mestruale naturale della paziente, senza ricorrere a farmaci ormonali; in altri casi, invece, si preferisce un ciclo sostituito e meglio controllato per preparare l’endometrio. Il congelamento degli embrioni consente di effettuare test genetici preimpianto, di dare tempo all'organismo della donna di recuperare dalla stimolazione ormonale e di ottimizzare le condizioni dell'endometrio per l'impianto, aumentando così le probabilità di successo.
La preparazione dell'endometrio è un aspetto fondamentale. Come già menzionato, per ottenere un migliore sviluppo endometriale, in tutti i protocolli di procreazione assistita è comune la somministrazione di progesterone esogeno, per via orale o con ovuli vaginali. Questo assicura che l'ambiente uterino sia il più favorevole possibile per l'annidamento dell'embrione.
Tassi di Successo e L'Approccio ai Tentativi Ripetuti
Le tecniche di assistenza riproduttiva superano un ostacolo al concepimento senza poter modificare in modo sostanziale il potenziale di fertilità. I tassi di successo dei trattamenti di PMA variano e sono influenzati da molteplici fattori, tra cui l'età della paziente, la riserva ovarica e la qualità degli ovociti e degli embrioni.
Sulla base dell’esperienza maturata da Humanitas Fertility Center, circa il 30% delle coppie ottiene una gravidanza alla conclusione del ciclo di trattamento. Esiste nell’esperienza degli specialisti di Humanitas Fertility Center un rapporto diretto tra numero di ovociti recuperati e probabilità di successo (bambini nati), anche senza considerare le gravidanze da crioconservazione, che giunge a ridurre l’effetto negativo dell’età. Questo sottolinea l'importanza di ottenere un numero adeguato di ovociti durante la stimolazione ovarica.
È importante comprendere che per le tecniche di assistenza riproduttiva viene sempre considerato un ciclo di trattamenti e non il singolo tentativo. Questo perché, dopo un mese di rapporti liberi anche una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Un eventuale insuccesso della metodica, dunque, è valutabile solo dopo almeno 4 tentativi giunti al transfer. Qualora, dopo il primo tentativo, non si verifichi una gravidanza, verranno valutate le varie fasi della procedura e decise eventuali modificazioni della terapia e/o del tipo di procedura. Questo approccio graduale e personalizzato aumenta le opportunità di successo complessive per la coppia.
Se la gravidanza non si verifica, le mestruazioni iniziano solitamente da 10 a 14 giorni dopo il trasferimento dell’embrione. Tuttavia, è possibile che si verifichi un leggero sanguinamento prima dell’inizio. Non c’è da preoccuparsi, si tratta di una normale reazione del corpo ai cambiamenti ormonali. Tuttavia, questo leggero sanguinamento può anche essere un segno del successo dell’annidamento dell’embrione. È quindi meglio non attribuirgli grande importanza.
Aspetti Pratici e Consigli per la Paziente
Affrontare un ciclo di stimolazione ovarica e i successivi passaggi della procreazione assistita può essere un'esperienza impegnativa sia fisicamente che emotivamente. È fondamentale che le pazienti ricevano informazioni chiare e supporto adeguato.
1. Interazione e Comprensione Paziente-Curante
Ad oggi forse tra i problemi più sottostimati vi sono la errata comprensione e la mancata compliance da parte delle pazienti alle indicazioni ricevute. Ciò avviene nonostante esistano studi che evidenziano che la relazione tra paziente e curante è ritenuta soddisfacente da oltre il 75% delle pazienti (Barrière P, Patient perceptions and understanding of treatment instructions for ovarian stimulation during infertility treatment). Una comunicazione aperta e un dialogo costante con il team medico sono essenziali per garantire la corretta esecuzione del trattamento e per dissipare dubbi o preoccupazioni.
2. Abitudini Quotidiane e Attività Sessuale
Durante la stimolazione ovarica, non c’è un divieto riguardo ai rapporti sessuali, ma è importante seguire le indicazioni del medico. Alcuni medici consentono l’attività sessuale, a meno che non ci siano specifiche complicazioni o indicazioni mediche contrarie. Tuttavia, considerando l'aumento delle dimensioni delle ovaie e il potenziale rischio di torsione o rottura follicolare, è spesso consigliabile un'attività sessuale moderata o l'astensione, soprattutto nelle fasi avanzate della stimolazione.
3. Personalizzazione e Sicurezza dei Farmaci
In ogni caso, farmaci e dosi necessarie per la stimolazione ovarica possono essere diversi rispetto alla situazione specifica e rispetto alla paziente. Le sostanze utilizzate nella stimolazione ovarica, se dosate e utilizzate per il tempo corretto, non presentano controindicazioni significative. La professionalità e l'esperienza del team medico sono cruciali per garantire la massima sicurezza ed efficacia.
4. Preparazione e Strategie Complementari
In alcuni casi può essere consigliata una preparazione mediante l’utilizzo della pillola estroprogestinica per favorire una risposta omogenea dell’ovaio. Questa strategia può aiutare a sincronizzare il ciclo e a ottenere una migliore coorte di follicoli. Inoltre, come menzionato in precedenza, per casi particolari come i trattamenti oncologici urgenti, possono essere adottati protocolli di "avvio casuale" della stimolazione, che permettono di iniziare il trattamento indipendentemente dalla fase del ciclo mestruale.
Non vi è un limite massimo nel numero di stimolazioni ormonali che una donna può affrontare, sebbene ogni situazione debba essere valutata individualmente tenendo conto della salute generale della paziente e della sua riserva ovarica. Il trattamento di fecondazione in vitro e il ciclo mestruale sono strettamente legati e la comprensione di questa relazione può aiutare le donne a prepararsi meglio al processo, affrontandolo con maggiore consapevolezza e serenità.
tags: #stimolazione #ovarica #e #ciclo #mestruale