Lo spazio epidurale rappresenta una componente cruciale del sistema nervoso centrale. È un'area di fondamentale interesse in ambito medico per la sua rilevanza in diverse procedure diagnostiche e terapeutiche, come l’anestesia epidurale e la somministrazione di farmaci. La sua conoscenza dettagliata è essenziale per eseguire correttamente le procedure cliniche che lo coinvolgono. Errori nella localizzazione o nella gestione di questo spazio possono, infatti, portare a complicazioni significative, inclusi danni neurologici permanenti.
Molto spesso, dopo aver effettuato una risonanza magnetica, i pazienti si confrontano con referti che menzionano termini complessi, come "impronta sul sacco durale". Questa condizione può generare ansia e pressione, ma è importante comprenderne la natura, la diagnosi e gli approcci terapeutici. Questo articolo si propone di esplorare a fondo lo spazio epidurale, la sua anatomia, le sue funzioni vitali, le patologie che lo possono interessare, e le moderne tecniche diagnostiche e terapeutiche che lo riguardano, dall'anestesia alle compressioni da ernia discale.
Anatomia Dettagliata dello Spazio Epidurale e del Sacco Durale
Il midollo spinale è quella parte del sistema nervoso centrale deputata a trasmettere il segnale motorio e ricevere il segnale sensoriale in tutto il corpo. Questa struttura è estremamente importante e fondamentale per l’esistenza umana, e la natura l'ha dotata di una protezione attraverso la creazione di tre differenti foglietti connettivali, noti come meningi.
Tra queste, la dura madre è la meninge più importante in quanto è quella più esterna e più spessa. Essa non è attaccata alle pareti del canale vertebrale, differenziandosi in questo aspetto cruciale. Il sacco durale è la dura madre del midollo spinale, l’ultimo, nonché il più spesso, dei tre strati meningei che lo proteggono. Esso ha inizio poco prima del forame magno, il foro che mette in comunicazione la cavità cranica con il midollo spinale, e termina a livello della seconda vertebra sacrale (S2). Il sacco durale, assieme alle altre due meningi, ovvero l'aracnoide e la pia madre, ha l’importante compito di proteggere il midollo spinale, che insieme all’encefalo, costituisce il sistema nervoso centrale.
Lo spazio epidurale, conosciuto anche come spazio peridurale, è la zona del canale vertebrale compresa tra il legamento giallo e la dura madre. Si trova, quindi, tra una parte ossea esterna (cioè quella del canale osseo vertebrale) e la parte interna, che include l'aracnoide. Lungo tutto il percorso nel midollo vertebrale, questo sacco durale non aderisce completamente alla parete dei forami vertebrali; questo genera una sorta di sistema "vuoto" entro cui ci passano solamente le arterie e i vasi che irrorano il midollo spinale.
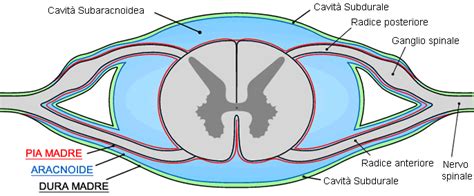
Lo spazio epidurale si estende lungo l’intera colonna vertebrale, dalla base del cranio fino al coccige. È delimitato anteriormente dal legamento longitudinale posteriore e dai corpi vertebrali, posteriormente dal legamento giallo e dalle lamine vertebrali, e lateralmente dai peduncoli vertebrali. Per tutta la sua estensione, il sacco durale comunque non va mai a toccare le pareti del foro vertebrale, rimanendo a distanza e generando lo spazio epidurale.
In questo spazio è presente del tessuto adiposo che svolge un ruolo importante come cuscinetto protettivo per le strutture nervose. Questo tessuto è distribuito in modo non uniforme lungo la colonna vertebrale, con una maggiore concentrazione nella regione lombare. Nello spazio epidurale si trovano anche arterie e vene che hanno rispettivamente il compito di nutrire il midollo spinale e di portare il sangue senza ossigeno al cuore. I vasi sanguigni e i plessi venosi presenti nello spazio epidurale sono cruciali per il drenaggio venoso della colonna vertebrale e del midollo spinale. Questi vasi possono variare significativamente tra gli individui, e la loro posizione e dimensione possono influenzare la sicurezza delle procedure invasive. Infine, lo spazio epidurale contiene anche radici nervose e gangli spinali, che sono responsabili della trasmissione degli impulsi nervosi tra il midollo spinale e il resto del corpo. Oltre a ciò, il sacco durale ricopre la cauda equina, l’ultimo fascio di nervi esattamente sotto il midollo spinale.
Funzioni Cruciali dello Spazio Epidurale
Lo spazio epidurale svolge diverse funzioni cruciali nel mantenimento della salute e del funzionamento del sistema nervoso centrale.
Una delle sue principali funzioni è quella di fornire un cuscinetto protettivo per il midollo spinale e le radici nervose, ammortizzando gli urti e proteggendo queste delicate strutture da eventuali lesioni meccaniche.
Un’altra funzione importante dello spazio epidurale è quella di facilitare la somministrazione di farmaci direttamente al sistema nervoso centrale. Questo approccio è utilizzato in diverse procedure anestesiologiche e terapeutiche, come l’anestesia epidurale durante il parto e la gestione del dolore cronico. Questa via permette ai farmaci di agire localmente e con maggiore efficacia, minimizzando gli effetti collaterali sistemici.
Lo spazio epidurale gioca anche un ruolo cruciale nel drenaggio venoso della colonna vertebrale e del midollo spinale. I plessi venosi presenti in questo spazio aiutano a mantenere una corretta circolazione sanguigna, prevenendo l’accumulo di sangue e riducendo il rischio di complicazioni come l’edema spinale.
Infine, lo spazio epidurale è coinvolto nella trasmissione degli impulsi nervosi tra il midollo spinale e il resto del corpo. Le radici nervose e i gangli spinali presenti in questo spazio sono responsabili della trasmissione degli impulsi sensoriali e motori, permettendo il corretto funzionamento del sistema nervoso periferico e la comunicazione bidirezionale tra il cervello e le diverse parti del corpo.
L'Impronta sul Sacco Durale: Una Condizione da Comprendere
Una impronta sul sacco durale è una condizione in cui esiste una compressione che agisce sulla membrana durale. Questa compressione è causata principalmente da un'ernia oppure da una protrusione discale, o anche da una stenosi del canale vertebrale. Tali condizioni diminuiscono lo spazio dedicato al canale vertebrale e invadono lo spazio epidurale.
Molto spesso, i pazienti si trovano ad affrontare questa diagnosi dopo aver fatto una risonanza magnetica e tendono ad allarmarsi. È importante sapere che una compressione del sacco durale è molto spesso una condizione normale e che avviene in tantissime persone, non essendo sempre sintomatologica. Hai fatto una risonanza magnetica e il referto dice che c’è una impronta sul sacco durale? Non bisogna allarmarsi nel momento in cui si trova questa compressione. Tuttavia, se è vero che le discopatie sono quadri fisiologici e quindi non sempre evolvono in vere e proprie radicolopatie, è vero anche che un quadro di impronta sul sacco durale è un campanello d’allarme che l’assetto posturale è alterato e che necessita di trattamento.
L’impronta sul sacco durale è, quindi, la compressione data da una protrusione discale o da una stenosi ai danni di questa struttura. Limitando lo spazio dedicato al midollo spinale e alle radici, l’impronta può causare diversi sintomi, associati alle due condizioni che la generano. Abbiamo detto come il sacco durale sia un elemento che avvolge il midollo spinale dal momento in cui fuoriesce dal tronco encefalico fino alla seconda vertebra sacrale. Non a caso, sono questi i distretti che più di ogni altro sviluppano discopatie e che quindi possono andare a creare una tensione interna nel sacco durale prima e poi, se non arginata, anche verso il midollo spinale. Per esempio, l’esame di risonanza magnetica di una colonna lombare può mostrare un’ernia discale mediana paramediana che occupa lo spazio epidurale anteriore con componente osteofitaria, o una protusione discale ad ampio raggio con impegno del sacco durale.
ERNIA del DISCO o PROTRUSIONE : Conosci la DIFFERENZA?
Sintomatologia Associata all'Impronta Durale
É bene precisare come la compressione durale, di per sé, è una condizione molto comune e fortunatamente non è sempre sintomatologica. Infatti, non è possibile percepire direttamente un'impronta sul sacco durale. I sintomi accusati in caso di impronta sul sacco durale sono quelli tipici della stenosi del canale vertebrale o del bulging discale, in quanto conseguenza di queste due condizioni.
I pazienti possono lamentare mal di schiena, che può essere cronico e peggiorare nel tempo. In alcuni casi, il dolore può essere accompagnato da una grossa perdita di forze alle gambe o una sensazione di debolezza, che possono rendere difficile svolgere attività quotidiane. Ad esempio, una protrusione discale o un bulging discale circonferenziale posteriormente in appoggio sul sacco durale, possono scatenare una sintomatologia dolorosa che si irradia, manifestandosi con dolori atroci che "tirano" tutta la gamba, a partire dal dito del piede, passando per il nervo sotto la pianta del piede, il polpaccio e il resto fino all’inguine. Questa sintomatologia è tipica delle radicolopatie, dove la compressione non è più solo sul sacco durale ma coinvolge anche le radici nervose.
In presenza di questi sintomi, è cruciale non sottovalutare la situazione e rivolgersi a specialisti. È importante non creare più danni di quelli che ci sono già, per esempio continuando a lavorare o a svolgere attività fisiche intense se si avverte dolore e debolezza, anche se sotto effetto di farmaci. La persistenza di sintomi gravi, come la debolezza alle gambe, rende la situazione critica e non più risolvibile solo con farmaci, suggerendo la necessità di valutare altre opzioni terapeutiche.
Diagnostica per Immagini dello Spazio Epidurale
Le tecniche di imaging sono strumenti essenziali per la valutazione e la gestione dello spazio epidurale. Consentono di visualizzare in dettaglio le strutture anatomiche e di identificare eventuali anomalie che possono causare compressione o altri problemi.
La Risonanza Magnetica (RM) è una delle tecniche di imaging più efficaci per la visualizzazione dello spazio epidurale. Grazie alla sua capacità di fornire immagini dettagliate dei tessuti molli, la RM è particolarmente utile per identificare anomalie come ernie discali, tumori e infezioni. Questo esame, infatti, attraverso la peculiarità di monitorare i tessuti molli, mette ben in evidenza quanto è lo spazio durale e se è presente una compressione di qualche genere.
La Tomografia Computerizzata (TC) è un’altra tecnica di imaging comunemente utilizzata per la valutazione dello spazio epidurale. La TC offre immagini ad alta risoluzione delle strutture ossee e può essere particolarmente utile per identificare fratture vertebrali e altre anomalie ossee che possono influire sullo spazio epidurale.
L’Ecografia è una tecnica di imaging non invasiva che può essere utilizzata per la visualizzazione in tempo reale dello spazio epidurale. L’ecografia è particolarmente utile durante le procedure anestesiologiche, come l’inserimento di cateteri epidurali, in quanto permette di guidare l’ago in modo preciso e sicuro.
Infine, la Fluoroscopia è una tecnica di imaging che utilizza raggi X per fornire immagini in tempo reale dello spazio epidurale. La fluoroscopia è spesso utilizzata durante le procedure interventistiche, come le iniezioni epidurali di steroidi, per garantire una corretta posizione dell’ago e la precisione della somministrazione del farmaco.
Approcci Terapeutici per le Compressioni del Sacco Durale
Nel caso in cui sia presente una condizione che determina un’impronta del sacco durale e che sia sintomatica, è necessario intraprendere un percorso terapeutico. Per quanto riguarda il tipo di trattamento consigliato, generalmente la via migliore e più sicura è quella conservativa che deve essere svolta con la fisioterapia. La fisioterapia può includere varie tecniche, come la Pompage Cervicale, che mira a decomprimere le strutture nervose e migliorare la mobilità. Tante persone si affidano anche alle mani di un osteopata pensando che una visione "olistica" possa beneficiare nelle compressioni del sacco durale, contribuendo a ripristinare l'assetto posturale e ridurre la tensione.
La gestione del dolore acuto può prevedere l'utilizzo di farmaci, come antinfiammatori non steroidei (FANS) e corticosteroidi. Tuttavia, la durata e le modalità di somministrazione di tali farmaci devono essere attentamente valutate dal medico curante, per evitare effetti collaterali e stabilire un piano terapeutico adeguato, inclusa la riduzione graduale del cortisone. È fondamentale non prolungare l'uso di questi farmaci senza un'adeguata supervisione medica, specialmente se il dolore ritorna dopo poche ore dall'assunzione.
In situazioni di grave compromissione, dove i farmaci e la fisioterapia non sono più risolutivi e la qualità di vita del paziente è fortemente compromessa, si può prendere in considerazione l'intervento chirurgico. Tuttavia, la decisione di procedere con un intervento neurochirurgico non è mai banale. Spesso, i neurochirurghi valutano attentamente il rapporto rischio/beneficio, considerando che l’intervento potrebbe non risolvere completamente il problema o che l'ernia potrebbe tornare. È quindi cruciale una valutazione specialistica approfondita per consigliare il da farsi.
L'Anestesia Epidurale: Un'Applicazione Terapeutica Fondamentale
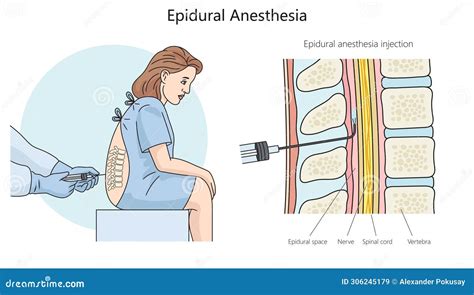
Lo spazio epidurale riveste un’importanza clinica significativa anche in diverse aree della medicina, in particolare in anestesiologia. L'anestesia epidurale è una tecnica di analgesia utilizzata comunemente per ridurre il dolore durante il parto e per interventi chirurgici. Si tratta, infatti, di un’anestesia che riduce la sensazione di dolore nella parte inferiore del corpo, senza causare una perdita totale di sensibilità o di movimento. L'anestesia epidurale viene eseguita iniettando anestetici locali e/o altri farmaci quali oppiacei nello spazio epidurale, direttamente o tramite piccoli cateteri che possono essere mantenuti in sede anche per tempi prolungati.
Durante questo tipo di anestesia, l'ago viene inserito nello spazio epidurale, che si trova appena al di fuori della membrana che circonda il midollo spinale - la dura madre. Di solito, l'ago penetra a una profondità di circa 4-6 cm, anche se può variare leggermente in base alla paziente e alle sue caratteristiche anatomiche. Per questo motivo, è una soluzione adatta al travaglio naturale, dove la donna può continuare a spingere e partecipare attivamente al parto limitando le sensazioni dolorose.
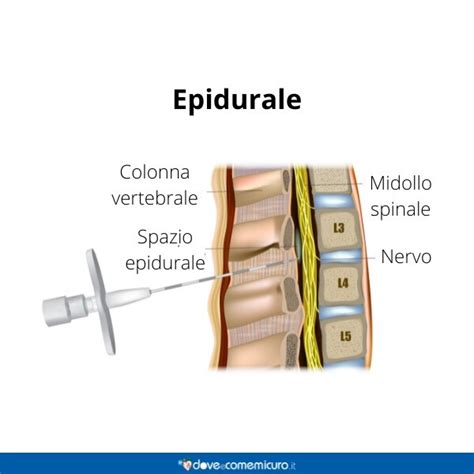
La profondità di inserimento dell’ago differenzia l’epidurale dall’anestesia spinale. Durante quest’ultima, infatti, l’ago viene inserito più in profondità, attraversando la dura madre per raggiungere lo spazio subaracnoideo, dove circola il liquido cerebrospinale. In questo caso, l'anestetico viene iniettato proprio direttamente nel liquido cerebrospinale, producendo un effetto analgesico immediato e più intenso, che va a bloccare completamente la sensibilità e il movimento dalla vita in giù. Questa tecnica viene utilizzata per interventi chirurgici veri e propri, come, ad esempio, il parto cesareo, dove è necessario un completo annullamento del dolore, della sensibilità e dell’attività motoria.
Il consiglio che si dà a tutte le donne è quello di valutare attentamente con il proprio medico o con la propria ostetrica tutti i pro e gli eventuali contro dell'epidurale durante la pianificazione del parto, in modo da prendere una decisione informata e consapevole e per vivere quel momento intenso e magico in assoluta serenità. Lo spazio epidurale è un’area di interesse per la ricerca scientifica, in quanto le sue caratteristiche anatomiche e fisiologiche possono influenzare la distribuzione e l’efficacia dei farmaci somministrati.
Tecniche di Anestesia Epidurale Guidate da Ultrasuoni
L’impiego dell’ecografo per l’esecuzione del blocco nevrassiale è un ausilio recente e sempre più diffuso nella pratica dell’anestesia loco-regionale. La prima descrizione della correlazione esistente tra la distanza cute-spazio epidurale misurata sull’immagine ecografica e la profondità di inserimento dell’ago per il reperimento di tale spazio risale al 1980 da parte di Cork. L’evidenza scientifica sinora disponibile supporta l’impiego dell’ecografia per facilitare l’approccio alla colonna vertebrale e promuovere il successo e la sicurezza della tecnica convenzionale.
Esiste una stretta correlazione tra la stima della distanza cute-spazio epidurale misurata sull’immagine ecografica e la profondità di inserimento dell’ago. La differenza tra le due misure varia nel range compreso tra 1 e 13 mm. È importante notare che la misura ecografica solitamente tende a sottostimare la reale profondità di inserimento dell’ago, principalmente a causa della compressione dei tessuti superficiali esercitata dalla sonda ecografica.
L’ultrasonografia della colonna vertebrale migliora l’efficacia dell’anestesia epidurale e subaracnoidea, attraverso la riduzione del rischio di fallimento tecnico e del numero di tentativi necessari, sia nei pazienti con reperi anatomici palpabili, che nei pazienti in cui si prevedono difficoltà tecniche, come l’obesità, la scoliosi o la pregressa chirurgia del rachide. In particolare, è stato stimato che l’impiego degli ultrasuoni riduce il rischio di fallimento tecnico del 31% rispetto alla tecnica tradizionale. Peraltro, considerando solo il sottogruppo dei pazienti con difficoltà tecnica prevista, la riduzione del rischio aumenta al 47%. Infine, l’ultrasonografia della colonna vertebrale può aiutare a migliorare la sicurezza dell’anestesia neuroassiale, fornendo una guida visiva in tempo reale che minimizza i rischi.
La scansione ecografica della colonna lombare prima dell’esecuzione del blocco centrale (eco-assistenza) prevede l’utilizzo di una sonda convessa (convex) a bassa frequenza (2-5 MHz), che consente la penetrazione del fascio degli ultrasuoni nelle strutture anatomiche più profonde. La sonda viene orientata secondo il piano sagittale paramediano obliquo ed il piano trasversale mediano, con la paziente in posizione seduta o in decubito laterale, a seconda delle necessità e delle preferenze cliniche.
Nella scansione sagittale paramediana obliqua, la sonda ecografica viene orientata parallelamente all’asse longitudinale della colonna vertebrale, 1-2 cm lateralmente rispetto alla linea interspinosa mediana, in corrispondenza del promontorio sacrale. Successivamente, con una lieve angolazione in direzione latero-mediale (tilting latero-mediale) si consente di orientare il fascio degli ultrasuoni verso il canale vertebrale e il suo contenuto. Si visualizza, pertanto, una linea continua iperecogena che rappresenta l’osso sacro. Avanzando la sonda in direzione cefalica, la rima iperecogena si interrompe in corrispondenza dello spazio interlaminare di L5-S1 (definito anche gap L5-S1) e appare la tipica immagine iperecogena definita “a dente di sega” (Saw-tooth); ogni sporgenza (dente) di tale linea identifica la lamina della vertebra, con il rispettivo cono d’ombra. L’interruzione (gap) tra le rime iperecogena delle lamine rappresenta lo spazio interlaminare paramediano. Il complesso posteriore, costituito dal legamento giallo, dallo spazio epidurale e dalla porzione posteriore della dura madre, solitamente appare come un’unica rima iperecogena. Lo spostamento della sonda ecografica in direzione craniale, a partire dal sacro e dallo spazio interlaminare L5-S1, consente di determinare accuratamente il livello degli spazi intervertebrali, utilizzando come riferimento le lamine (counting-up).
Nella scansione trasversale a livello della linea mediana, in corrispondenza dell’interspazio individuato mediante la scansione longitudinale paramediana, la sonda ecografica viene ruotata di 90°, perpendicolarmente all’asse longitudinale della colonna vertebrale, in modo tale da orientare il fascio degli ultrasuoni secondo il piano trasversale. Qualora il fascio degli ultrasuoni corrisponda al processo spinoso, l’estremità di quest’ultimo verrà visualizzato come un bersaglio iperecogena, immediatamente al di sotto del piano cutaneo, con cono d’ombra posteriore, ovvero una immagine triangolare ipoecogena, che occupa gran parte della parte centrale dello schermo. Lo spostamento della sonda in direzione craniale o caudale, contemporaneamente ad una lieve inclinazione (tilting craniale o caudale), permette di superare l’ostacolo osseo rappresentato dal processo spinoso, in modo tale che il fascio di ultrasuoni si allinei allo spazio interspinoso/interlaminare e consenta la visione del canale vertebrale e del suo contenuto. Identificati i reperi ecografici, il punto di inserimento dell’ago epidurale/spinale si ottiene dall’intersezione tra il punto di mezzo dell’asse lungo e il punto di mezzo dell’asse corto della sonda. Peraltro, attraverso tale approccio è possibile stimare la profondità dello spazio epidurale, misurando la distanza tra il piano cutaneo e il limite più profondo del complesso posteriore sulla linea mediana.
Potenziali Complicazioni dell'Anestesia Epidurale
Nonostante l'anestesia epidurale sia una procedura generalmente sicura ed efficace, come tutte le tecniche mediche invasive, può comportare alcune potenziali complicazioni. Queste possono riguardare il sistema nervoso centrale, quello periferico o altri organi ed apparati. In relazione al periodo in cui si manifestano, tali complicazioni vengono distinte in precoci e tardive, mentre sono indicate come maggiori o minori a seconda dell'entità del danno neurologico determinatosi. La paura di possibili complicazioni neurologiche successive all'utilizzazione delle tecniche anestesiologiche rachidee ha avuto, in passato, un'azione frenante sulla diffusione e sull'utilizzazione di queste tecniche in chirurgia e nel campo dell’analgesia del parto. Tuttavia, grazie ai progressi e alla formazione degli specialisti, queste eventualità sono sempre più rare.
Tra gli inconvenienti più frequenti durante l'esecuzione di un'anestesia epidurale, soprattutto in caso di preparazione al parto, vi è l'aspirazione di sangue. Le parestesie (alterata percezione della sensibilità) sono anch'esse comuni durante l'anestesia epidurale nella donna in travaglio e compaiono alla penetrazione del catetere nello spazio peridurale. La difficoltà all'avanzamento del catetere nello spazio peridurale può essere dovuta alla penetrazione dell'ago in uno spazio diverso da quello peridurale.
La comparsa di un senso di "ebbrezza", tinniti, sapore metallico, diplopia e vertigini, sono chiari segni del passaggio in circolo (nel sangue) dell'anestetico locale. Quest'incidente può verificarsi nonostante le manovre mediche siano state eseguite correttamente. Un altro evento frequente nelle donne in travaglio è il brivido. Il blocco lateralizzato, in cui l'effetto anestetico è solo su una parte dell’addome, è l'espressione dello scorretto posizionamento del catetere e richiede un riposizionamento.
Complicazioni più significative, sebbene rare, includono:
- Calo della pressione sanguigna: L'epidurale può provocare un calo della pressione sanguigna accompagnato, a volte, da una sensazione di debolezza e malessere. Questo viene attentamente monitorato e gestito.
- Difficoltà nella minzione: Nel caso in cui l'epidurale coinvolga anche i nervi responsabili del controllo della vescica, la persona potrebbe non avvertire la necessità di urinare. Questo inconveniente viene risolto mediante l'inserimento di un catetere vescicale per lo smaltimento dell'urina prodotta.
- Prurito cutaneo: Può essere provocato dagli antidolorifici infusi con l'epidurale ed è solitamente gestibile con farmaci specifici.
- Mal di testa post-puntura durale: La comparsa di mal di testa dopo il parto, o dopo un intervento chirurgico, è un evento piuttosto comune. Tuttavia, nel caso dell'anestesia epidurale, un forte mal di testa potrebbe essere causato dalla perforazione accidentale del sacco o del fluido che circondano il midollo spinale. In alcuni casi, sarà necessario iniziare un trattamento specifico per sigillare il foro creato. Consiste nell'iniezione al suo interno di una piccola quantità di sangue, prelevato dalla stessa persona (blood patch), per favorire la formazione di un coagulo. Il tappo di sangue riparerà il danno provocato dalla puntura iniziale, determinando la scomparsa del mal di testa.
- Infezione: Nonostante l'accurata pulizia e disinfezione della zona di inserzione del catetere epidurale, a volte può svilupparsi un'infezione che, in genere, rimane circoscritta nella zona dell’iniezione.
- Danno ai nervi: L'ago o il catetere epidurale possono danneggiare i nervi. Si tratta di un'eventualità molto rara, che si manifesta con la perdita della sensibilità o della capacità motoria in alcune aree della parte inferiore del corpo. L'epidurale può provocare la perdita permanente della sensibilità o del movimento di una regione del corpo come, ad esempio, di una o entrambe le gambe. Fortunatamente, si tratta di eventualità rarissime, grazie allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano queste complicazioni.
Rilevanza Clinica e Ricerca Futura
Lo spazio epidurale rappresenta una componente cruciale del sistema nervoso centrale, con una struttura anatomica complessa e funzioni vitali. La sua conoscenza è essenziale per la pratica clinica in diverse specialità mediche, inclusa l’anestesiologia, la neurologia e la chirurgia spinale. La comprensione dello spazio epidurale è cruciale anche per la diagnosi e il trattamento di condizioni patologiche che possono coinvolgerlo, come le ernie discali, le infezioni spinali e i tumori.
L’importanza clinica dello spazio epidurale è evidente in numerose applicazioni, dalla somministrazione di anestetici locali e farmaci per il dolore cronico, alla diagnosi e al trattamento di patologie spinali. Una delle applicazioni più comuni è, infatti, l’anestesia epidurale, utilizzata per il controllo del dolore durante il parto e per interventi chirurgici. Un’altra applicazione clinica rilevante dello spazio epidurale è la gestione del dolore cronico. Iniezioni epidurali di steroidi e altri farmaci possono essere utilizzate per trattare condizioni come la lombalgia cronica e la sciatica.
Lo spazio epidurale è anche di fondamentale importanza nella diagnosi e nel trattamento di patologie spinali. Anomalie come ernie discali, tumori e infezioni possono essere identificate e valutate attraverso tecniche di imaging dello spazio epidurale, come la risonanza magnetica e la tomografia computerizzata. Lo spazio epidurale è rilevante anche in ambito neurochirurgico. Interventi chirurgici che coinvolgono la colonna vertebrale e il midollo spinale spesso richiedono una conoscenza dettagliata dell’anatomia epidurale per evitare danni alle strutture nervose e vascolari, garantendo la massima sicurezza per il paziente.