Il processo del parto è un evento trasformativo, accompagnato da importanti cambiamenti fisiologici che talvolta possono smascherare problemi non evidenti durante la vita intrauterina. La transizione dalla vita fetale a quella post-natale è una delle fasi più critiche dell'esistenza umana, definita per la sua intensità e per i rapidi adattamenti che richiede al neonato. È un momento in cui l'essere umano affronta, con ogni probabilità, la sfida più grande in termini di adattamento fisiologico, un vero e proprio "Golden Minute" per sottolineare l'importanza di questa delicata fase. In questo brevissimo lasso di tempo, si verificano processi fisiologici fondamentali che consentono al neonato di iniziare a respirare in modo autonomo e di sostenere la propria circolazione sanguigna in un ambiente completamente nuovo.
Si calcola che, al momento della nascita, nel 90% circa dei neonati questo passaggio avviene senza difficoltà e senza alcun ausilio. Tuttavia, circa il 10% dei neonati richiede assistenza respiratoria al momento della nascita, una percentuale significativa che sottolinea la necessità di preparazione e vigilanza. Una quota ancora minore, meno dell'1%, ha bisogno di una rianimazione prolungata, indicando l'urgenza e la complessità di tali interventi. Per questo motivo, è imperativo che un medico con capacità di rianimazione neonatale assista ogni parto, garantendo che le competenze necessarie siano immediatamente disponibili per affrontare qualsiasi emergenza che possa sorgere. La necessità di rianimazione aumenta significativamente se il peso alla nascita è inferiore a 1500 grammi, evidenziando la vulnerabilità dei neonati pretermine.
Il "Minuto d'Oro" e la Transizione alla Vita Extrauterina
Il "Golden minute" non è solo una definizione temporale, ma un concetto che racchiude l'insieme di azioni e decisioni cruciali che devono essere prese nel primo minuto di vita di un neonato che necessita di assistenza. Questo lasso di tempo è vitale per stabilire una respirazione efficace e una circolazione sanguigna stabile, prevenendo danni neurologici a lungo termine. La maggior parte dei neonati, oltre il 90%, completa il passaggio alla respirazione autonoma da solo e senza alcuna assistenza, ma per il rimanente 10% è richiesta una qualche forma di intervento medico. In una piccola percentuale di casi, l'1%, è necessaria una rianimazione avanzata che può includere intubazione, compressioni toraciche e somministrazione di farmaci.
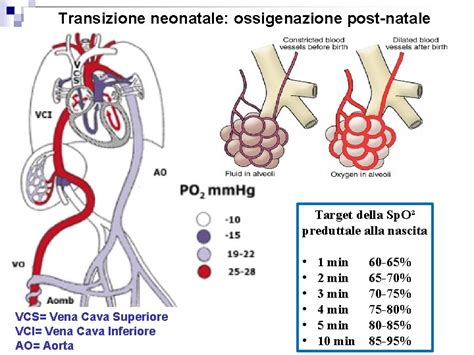
Questa transizione implica una serie di adattamenti sorprendenti: il passaggio dalla respirazione acquatica in utero, dove i polmoni sono pieni di liquido e gli scambi gassosi avvengono attraverso la placenta, alla respirazione aerea. La prima respirazione del neonato richiede uno sforzo considerevole per espellere il liquido dai polmoni e gonfiare gli alveoli, un processo che a volte necessita di supporto. Contemporaneamente, il sistema cardiovascolare subisce modifiche radicali, con la chiusura di shunt fetali come il forame ovale e il dotto arterioso, e l'instaurarsi della circolazione polmonare indipendente. Qualsiasi interruzione o difficoltà in questi processi può portare a depressione respiratoria e cardiovascolare, rendendo la rianimazione una procedura salvavita.
Identificazione dei Fattori di Rischio e Preparazione Essenziale
La capacità di anticipare la necessità di rianimazione è fondamentale. L'età gestazionale, l'anamnesi prenatale e i parametri di crescita aiutano a identificare il rischio di patologia neonatale. Esistono numerose cause di depressione respiratoria che possono richiedere la rianimazione alla nascita, e la loro identificazione precoce permette un'adeguata preparazione dell'équipe medica.
La preparazione è essenziale. Essa comprende l'identificazione dei fattori di rischio perinatali, l'assegnazione di ruoli chiari ai membri dell'équipe, e la preparazione e il controllo scrupoloso delle attrezzature necessarie. Una meticolosa pianificazione assicura che, in caso di emergenza, ogni membro del team sappia esattamente quale sia il proprio compito e che tutti gli strumenti siano funzionanti e a portata di mano.
Almeno un medico specializzato nelle fasi iniziali della rianimazione neonatale, compresa la somministrazione di ventilazione a pressione positiva (PPV), deve essere presente a ogni parto. Inoltre, personale aggiuntivo con la capacità di eseguire una rianimazione completa deve essere rapidamente disponibile anche in assenza di specifici fattori di rischio. Per una rianimazione complessa, un'équipe di quattro o più membri può essere richiesta. A seconda dei fattori di rischio specifici, può essere appropriato che l'intera équipe di rianimazione sia presente prima della nascita, pronta a intervenire immediatamente.
I fattori di rischio perinatali che aumentano la probabilità della necessità di rianimazione sono molteplici. Oltre a quelli evidenziati in diverse tabelle cliniche, alcuni altri fattori includono:
- Mancanza di assistenza prenatale, che preclude l'identificazione precoce di potenziali problemi.
- Età gestazionale inferiore a 36 settimane o superiore a 41 settimane, che può indicare immaturità o post-maturità.
- Gestazione multipla, che comporta maggiori rischi di prematurità e altre complicanze.
- Necessità di forcipe, aiuto della ventosa o parto cesareo d'emergenza, spesso indicativi di un travaglio complicato.
- Liquido tinto di meconio, che può indicare distress fetale e rischio di aspirazione.
- Distocia delle spalle, presentazione podalica o altra presentazione anomala, che possono causare un travaglio difficile.
- Alcuni pattern anomali di frequenza cardiaca nel feto, segnali diretti di sofferenza fetale.
- Segni di infezione nel neonato, che possono complicare la transizione respiratoria e sistemica.
- Fattori di rischio materni come febbre, infezione da streptococco di gruppo B non trattata o non adeguatamente trattata.
La gestione della temperatura ambientale è cruciale, specialmente per i neonati pretermine. Prima di un parto prematuro, impostare la temperatura ambientale a 23-25° C è una misura preventiva per limitare la dispersione di calore. Per i neonati prematuri con età gestazionale inferiore a 32 settimane, si devono usare specifiche strategie di mantenimento del calore, quali un materasso termico, un cappello e un sacchetto di plastica o pellicola trasparente per ridurre al minimo la perdita di calore per evaporazione e conduzione.
La Valutazione Iniziale del Neonato
Una volta nato, la valutazione rapida e accurata del neonato è il primo passo cruciale. Le valutazioni iniziali per tutti i neonati comprendono una rapida valutazione (entro 60 secondi dalla nascita) di respiro, frequenza cardiaca e colore. Queste osservazioni forniscono indicatori immediati dello stato di salute del neonato e della necessità di intervento.
Contemporaneamente a questa valutazione, vengono implementate le misure iniziali universali:
- Fornire calore per mantenere una temperatura corporea compresa tra 36,5 e 37,5° C. Lo "stress da freddo" può avere conseguenze gravi, causando costrizione vascolare e complicando i problemi respiratori del neonato, rendendo questo intervento prioritario.
- Asciugatura della cute del neonato per prevenire l'ipotermia da evaporazione.
- Stimolazione del neonato, che può essere ottenuta con un delicato sfregamento della schiena o picchiettando le piante dei piedi, per incoraggiare il respiro spontaneo.
- Posizionamento per aprire le vie aeree, mantenendo la testa e il collo del neonato in posizione neutra (di sniffing) per facilitare la pervietà delle vie aeree.
- Aspirare se necessario. L'aspirazione, compreso l'uso di una siringa a bulbo, è indicata solo per i bambini che hanno un'evidente ostruzione delle vie aeree o che richiedono una ventilazione a pressione positiva. Per la maggior parte dei neonati, l'aspirazione routinaria non è raccomandata e può persino essere dannosa, provocando reazioni vagali.
Per la grande maggioranza, ovvero il 90% dei neonati che sono vigorosi e non hanno bisogno di rianimazione, stabilire un contatto pelle a pelle con il genitore il prima possibile è una pratica fondamentale che favorisce il bonding, la stabilizzazione della temperatura e l'avvio dell'allattamento al seno.
La necessità di rianimazione si basa principalmente sullo sforzo respiratorio e sulla frequenza cardiaca del neonato. Un monitoraggio cardiaco a 3 derivazioni è il modo migliore per valutare la frequenza cardiaca, fornendo un dato più accurato rispetto alla palpazione. In aggiunta alla valutazione clinica della respirazione, va monitorata la saturazione di ossigeno utilizzando la pulsossimetria con una sonda a un'estremità preduttale (ossia, sul polso destro, sulla mano o sulle dita). È importante tenere conto del lento aumento previsto nella saturazione di ossigeno durante i primi 10 minuti di vita, poiché i valori normali variano significativamente in questo periodo.
Il Punteggio di Apgar: Interpretazione e Limiti
Il punteggio di Apgar si usa per descrivere la condizione cardiorespiratoria e neurologica di un neonato alla nascita. Introdotto dalla Dottoressa Virginia Apgar, è diventato uno strumento standard in tutto il mondo per una valutazione rapida dello stato del neonato. Esso assegna da 0 a 2 punti per ciascuno dei 5 parametri della salute del neonato: aspetto (colore), frequenza cardiaca, risposta al cateterismo nasale e alla stimolazione tattile (riflessi), attività (tono muscolare) e respirazione.
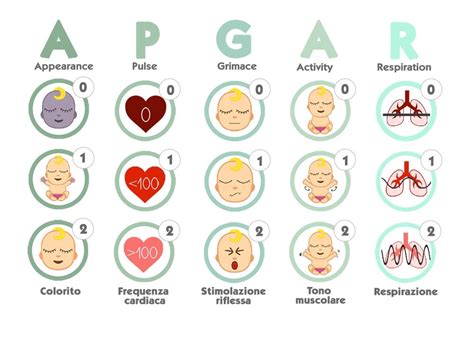
I punteggi dipendono da una serie di fattori complessi, tra cui la maturazione fisiologica e il peso alla nascita, il trattamento perinatale della madre, e le condizioni cardiorespiratorie e neurologiche fetali. Un punteggio da 7 a 10 a 5 minuti è considerato normale; tra 4 e 6, intermedio; e tra 0 e 3, basso. Generalmente, i punteggi sono assegnati solo a 1 e 5 minuti di vita. Se i punteggi sono pari o inferiori a 5 a 5 minuti di vita, essi devono continuare ad essere assegnati ogni 5 minuti fino a quando il punteggio è superiore a 5, per monitorare l'evoluzione della condizione del neonato.
È cruciale comprendere che il punteggio di Apgar non è uno strumento per guidare la rianimazione o il successivo trattamento, e non determina la prognosi di un singolo paziente. Sebbene sia un indicatore utile, le decisioni sulla rianimazione devono essere prese in base alla condizione clinica immediata del neonato e non attendendo il punteggio di Apgar. Ci sono molte cause possibili per i punteggi di Apgar bassi (da 0 a 3), inclusi problemi gravi e cronici che possono avere una prognosi sfavorevole, ma anche problemi acuti che possono essere rapidamente risolti e hanno una buona prognosi. Un punteggio di Apgar basso è un reperto clinico e non una diagnosi, e deve essere interpretato nel contesto più ampio del quadro clinico del neonato.
L'indice di Apgar - Dottore mi spieghi
Gestione del Cordone Ombelicale: Tempistiche e Benefici
Le decisioni riguardanti il clampaggio del cordone ombelicale sono un aspetto importante del protocollo di rianimazione e delle cure iniziali, con implicazioni significative per il neonato. La tempistica del clampaggio del cordone può influenzare il volume sanguigno del neonato e, di conseguenza, la sua emodinamica e ossigenazione.
Si raccomanda un ritardo di 30-60 secondi nel clampaggio del cordone ombelicale per i bambini prematuri e a termine che non hanno bisogno di rianimazione. Questo ritardo permette un trasferimento aggiuntivo di sangue placentare al neonato, con benefici in termini di volume sanguigno e riserve di ferro. Tuttavia, non ci sono prove sufficienti per raccomandare un clampaggio ritardato del cordone nei neonati che necessitano di rianimazione attiva, poiché la priorità in questi casi è l'instaurazione della respirazione e della circolazione.
Le raccomandazioni più recenti per la rianimazione neonatale includono indicazioni precise sull'appropriatezza della spremitura del cordone ombelicale o del clampaggio ritardato, a seconda dei fattori neonatali specifici:
- Per i neonati a termine vigorosi e pretermine tardivi (da 34 a 36 6/7 settimane): il clampaggio ritardato del cordone ombelicale (≥ 30 secondi) può essere benefico rispetto al clampaggio precoce (< 30 secondi). Non è ancora noto se la spremitura del cordone ombelicale intatto sia benefica rispetto al clampaggio ritardato in questa categoria.
- Per i neonati a termine non vigorosi e i neonati pretermine tardivi: la spremitura del cordone intatto può essere ragionevole rispetto al clampaggio precoce.
- Per i neonati pretermine con età gestazionale inferiore a 34 settimane che non necessitano di rianimazione: il clampaggio ritardato del cordone (≥ 30 secondi) può essere vantaggioso rispetto al clampaggio precoce.
- Per i neonati pretermine tra le 28 e le 34 settimane che non necessitano di rianimazione e nei quali non è possibile eseguire il clampaggio ritardato del cordone: la spremitura del cordone intatto può essere considerata ragionevole come alternativa per aumentare il volume sanguigno.
- Per i neonati pretermine con età gestazionale inferiore a 28 settimane: la spremitura del cordone intatto non è raccomandata, a causa dei potenziali rischi e della mancanza di dati conclusivi sui benefici in questa popolazione estremamente vulnerabile.
Ventilazione e Ossigenazione: Principi e Tecniche
Quando lo sforzo respiratorio del neonato è depresso, l'intervento immediato può essere determinante. Inizialmente, la stimolazione fisica può essere efficace, ad esempio picchiettando delicatamente le piante dei piedi e/o sfregando la schiena del neonato. Questo tipo di stimolazione tattile può spesso incoraggiare la respirazione spontanea. È importante ricordare che l'aspirazione, a meno che non sia indicata per un'ostruzione evidente delle vie aeree, non è un metodo efficace di stimolazione e, anzi, può causare una reazione vagale con apnea e bradicardia, peggiorando la situazione.
Per i neonati che presentano una frequenza cardiaca superiore o uguale a 100 battiti al minuto (bpm) ma che mostrano distress respiratorio, respiro affannoso e/o cianosi persistente, sono indicati l'ossigeno supplementare e/o la ventilazione a pressione positiva continua delle vie aeree (CPAP). L'ossigeno da solo è indicato solo se la frequenza cardiaca del neonato è superiore a 100 bpm e se il neonato non mostra segni di distress respiratorio ma presenta cianosi centrale persistente. In questo caso, al neonato va posizionato un pulsossimetro alla mano destra ed eventualmente somministrato ossigeno con una maschera o con un tubo mantenuto con la mano a coppa a circa 1 cm dal viso. L'ossigeno va somministrato con un flusso inferiore a 5 L/min ed essere umidificato e riscaldato per ridurre le perdite convettive di calore. È utile ricordare che la cianosi periferica, ovvero il colorito bluastro di mani e piedi (acrocianosi), è un'eventualità normale dovuta a vasocostrizione periferica, spesso indotta dal freddo, e non deve essere confusa con la cianosi centrale che indica ipossiemia.
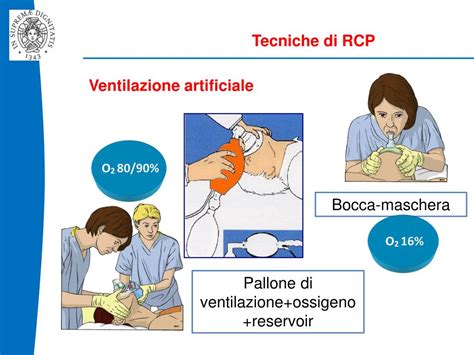
Quando la frequenza cardiaca è compresa tra 60 e 100 bpm, o in presenza di apnea, respiro gasping o respirazioni inefficaci, è indicata la ventilazione a pressione positiva (PPV). Per la PPV, si può utilizzare un rianimatore a T (pallone-maschera [Ambu]) o una sacca autogonfiabile con maschera. Un rianimatore a T è generalmente preferibile a una sacca autogonfiabile, perché consente di controllare con maggiore precisione la pressione di picco (PIP) e di generare una pressione positiva di fine espirazione (PEEP) regolabile, fondamentali per una ventilazione efficace e per proteggere i polmoni. Tuttavia, poiché un rianimatore a T è alimentato da gas compresso, si deve utilizzare una sacca autogonfiabile se il gas compresso non è disponibile o si guasta. È anche possibile utilizzare un dispositivo sovraglottico per fornire ventilazione nei neonati nati a ≥ 34 0/7 settimane di gestazione.
Prima di iniziare la ventilazione a pressione positiva, le vie aeree devono essere liberate aspirando delicatamente prima la bocca e poi il naso con una siringa a bulbo. La testa e il collo del neonato devono essere sostenuti in posizione neutra (di sniffing), e la bocca leggermente aperta con la mascella portata in avanti per ottimizzare la pervietà. Le impostazioni iniziali del ventilatore per un neonato a termine prevedono una pressione inspiratoria di picco (PIP) di 20-25 cm-H2O, una pressione positiva di fine espirazione (PEEP) di 5 cm-H2O, e una ventilazione assistita (AC) o una ventilazione obbligatoria intermittente (IMV) di 40-60 atti al minuto. Non ci sono dati sufficienti per raccomandare un tempo inspiratorio specifico, ma le insufflazioni di durata superiore a 5 secondi non sono raccomandate.
L'efficacia della ventilazione è giudicata principalmente da un rapido miglioramento nella frequenza cardiaca. Se la frequenza cardiaca non aumenta entro 15 secondi, devono essere effettuate tutte le seguenti operazioni fino a quando la frequenza cardiaca non è superiore o uguale a 100 bpm:
- Regolare la maschera per assicurare una buona tenuta. Una tenuta inadeguata è una causa comune di inefficace PPV.
- Controllare la posizione della testa, della bocca e del mento per assicurarsi che le vie aeree siano aperte. Un posizionamento di una via aerea orale può essere considerato se la bocca non è aperta nonostante una buona posizione della testa.
- Aspirare la bocca e le vie aeree usando una siringa a bulbo e/o un catetere da 10 a 12 F se si sospetta ostruzione.
- Valutare l'elevazione della parete toracica. Se il torace non si solleva visibilmente, la ventilazione non è efficace.
Se la frequenza cardiaca non aumenta, il passo finale è quello di aumentare la pressione delle vie aeree per garantire che la parete toracica si sollevi adeguatamente. Sebbene la pressione inspiratoria di picco (PIP) debba essere impostata al livello minimo a cui il bambino risponde, per produrre un'adeguata ventilazione in un neonato nato a termine può essere necessaria un'iniziale PIP di 25-30 cm-H2O per i primi respiri. Nella maggior parte dei casi, i neonati prematuri necessitano di pressioni più basse per ottenere un'adeguata ventilazione, dato che i loro polmoni sono più delicati e vulnerabili al danno. È fondamentale valutare e regolare frequentemente la PIP durante la rianimazione, poiché anche brevi periodi di volume corrente eccessivo possono facilmente danneggiare i polmoni dei neonati, in particolare nei bambini prematuri. Dispositivi che misurano e controllano il volume corrente durante la rianimazione sono stati descritti e possono essere utili, ma il loro ruolo non è ancora stabilito in modo definitivo.
L'ossigeno supplementare deve essere fornito con un miscelatore per consentire la variazione della concentrazione di ossigeno (FiO2) in base alle condizioni cliniche del bambino. La ventilazione a pressione positiva deve essere iniziata con una FiO2 al 21% (aria ambiente) per i neonati a termine o dal 21 al 30% di FiO2 per i neonati pretermine con età gestazionale pari o inferiore a 35 settimane, e successivamente titolata come indicato dalla pulsossimetria, mirando a valori target specifici per l'età. Un neonato che necessita di compressioni o intubazione, o che non risponde alla ventilazione a pressione positiva dimostrando un aumento della frequenza cardiaca, deve ricevere ossigeno al 100% (FiO2). Tuttavia, l'iperossia (saturazione di ossigeno superiore al 95%) deve essere evitata, in quanto può essere dannosa. È importante considerare che i neonati che, diversamente, hanno risposto bene alla rianimazione ma che sono persistentemente cianotici senza evidenza di malattia polmonare possono avere una cardiopatia congenita, che richiede un'indagine e una gestione specifiche.
Intubazione Endotracheale e Compressione Toracica
Se il neonato non risponde alla ventilazione a pressione positiva erogata con maschera o se la frequenza cardiaca è inferiore a 60 bpm nonostante una ventilazione efficace, devono essere iniziate le compressioni toraciche e il neonato deve essere sottoposto a intubazione endotracheale. Questi interventi rappresentano un livello più avanzato di rianimazione e sono indicati quando le misure iniziali non sono sufficienti a stabilizzare il neonato. La ventilazione e le compressioni vengono eseguite in sequenza, non contemporaneamente, con un rapporto compressione:ventilazione di 3:1, che si traduce in un totale di 90 compressioni e 30 atti al minuto. Ciò significa eseguire 3 compressioni con una frequenza di 120 al minuto, seguite da 1 ventilazione della durata di 1/2 secondo.
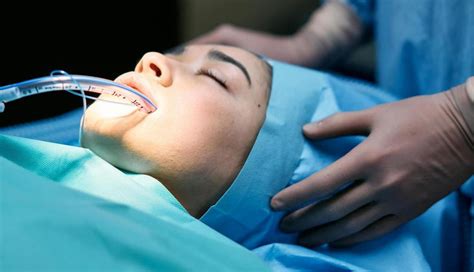
L'intubazione endotracheale immediata è indicata in casi specifici, come quando è richiesta una ventilazione a pressione positiva per un bambino con diagnosi prenatale o sospetto clinico di ernia diaframmatica. In questa circostanza, è fondamentale evitare la ventilazione a pressione positiva con pallone e maschera, in modo da non gonfiare l'intestino e compromettere ulteriormente la funzione polmonare già compromessa. Se è necessaria l'intubazione, si raccomanda un monitoraggio cardiaco come metodo più accurato per valutare la frequenza cardiaca del bambino durante la procedura.
La scelta della dimensione del sondino e la corretta profondità di intubazione sono cruciali per il successo della procedura e per evitare complicanze. Queste sono selezionate in base al peso del bambino e all'età gestazionale. Esistono tabelle standard che guidano questa scelta. La lunghezza naso-trago (distanza dalla base del setto nasale al trago) più 1 cm è stata studiata come alternativa all'età gestazionale e al peso per determinare la profondità di posizionamento del tubo endotracheale. I risultati di questi studi variano e sono necessarie ulteriori ricerche per consolidare questa pratica. Molti tubi endotracheali sono dotati di segni di inserimento da posizionare a livello delle corde vocali per guidare il posizionamento iniziale.
Immediatamente dopo l'intubazione, i medici devono ascoltare attentamente i rumori respiratori bilateralmente per confermare la corretta posizione del tubo. L'intubazione selettiva del bronco principale destro, con una conseguente riduzione dei rumori respiratori a sinistra, è una complicanza frequente se il tubo viene inserito troppo in profondità. La conferma definitiva dell'intubazione tracheale deve essere effettuata mediante il test del CO2 espirato utilizzando un rilevatore colorimetrico. Un test positivo, in cui l'indicatore colorimetrico passa da viola/blu a giallo, conferma l'intubazione tracheale. Un test negativo è in genere dovuto a un'intubazione esofagea, ma può anche verificarsi quando la ventilazione è insufficiente o c'è una gittata cardiaca molto scarsa. Un colore giallo fisso può essere dovuto a contaminazione diretta da adrenalina o indicare un difetto del dispositivo. La corretta profondità del tubo endotracheale si ha quando l'estremità del tubo si trova a circa metà tra le clavicole e la carena, visualizzabile all'RX torace approssimativamente in corrispondenza delle vertebre T1-T2.
Per i neonati di età gestazionale pari o superiore a 34 0/7 settimane (o con peso superiore o uguale a 2000 g), si può utilizzare un dispositivo sovraglottico qualora vi sia difficoltà nell'intubazione del neonato o quando l'intubazione tracheale non sia immediatamente fattibile.
Approcci Terapeutici Avanzati e Considerazioni Speciali
La maggior parte dei neonati sottoposti a rianimazione migliorerà senza l'utilizzo di terapia farmacologica di emergenza. Tuttavia, in una piccola percentuale di casi, può rendersi necessario l'uso di farmaci per sostenere la circolazione o per contrastare la bradicardia persistente. Questi farmaci, come l'adrenalina, vengono somministrati per via endovenosa o intraossea e sono riservati ai casi in cui le compressioni toraciche e la ventilazione efficace non abbiano prodotto un miglioramento della frequenza cardiaca.
L'indice di Apgar - Dottore mi spieghi
Un'altra considerazione importante riguarda l'encefalopatia ipossico-ischemica (EII), una condizione grave che può derivare da un'ipossia prolungata durante la nascita. I nati a termine o vicini al termine affetti da encefalopatia ipossico-ischemica di grado moderato-severo dovrebbero essere sottoposti a ipotermia terapeutica. Questa terapia consiste nel raffreddamento mirato del corpo del neonato per un periodo di tempo specifico, con l'obiettivo di ridurre il danno cerebrale. Non vi sono evidenze su neonati umani che il raffreddamento sia efficace se avviato dopo 6 ore dalla nascita, tanto che iniziarlo è a discrezione del team curante in base alla tempestività dell'identificazione e all'analisi rischio-beneficio.
In presenza di liquido amniotico tinto di meconio, se il neonato presenta tono muscolare scadente e difficoltà respiratoria, è fondamentale iniziare la ventilazione a pressione positiva (PPV) se necessaria. In passato, si raccomandava l'aspirazione routinaria della trachea in presenza di meconio, ma le attuali linee guida sottolineano l'importanza di procedere con la PPV se il neonato non respira adeguatamente, senza ritardare l'assistenza respiratoria per l'aspirazione profilattica.
I neonati pretermine, in particolare quelli con età gestazionale inferiore a 37 settimane, che rappresentano circa il 10% delle nascite, richiedono considerazioni particolari, specialmente quelli gravemente pretermine con età gestazionale inferiore a 28 settimane. Per questi neonati più vulnerabili, la rianimazione deve essere avviata con una FiO2 del 21-30%. Per i pretermine con età gestazionale inferiore a 30 settimane, è essenziale implementare un'assistenza termica ancora più aggressiva, ad esempio utilizzando un sacchetto di polietilene (tipo 'saio'), dove sistemare il neonato avendo cura di non asciugarlo, per prevenire l'ipotermia che è particolarmente critica in questa popolazione.
Rianimazione Intrauterina: Interventi per il Benessere Fetale
Il concetto di "rianimazione fetale" si distingue dalla rianimazione neonatale perché si concentra su interventi volti a migliorare le condizioni del feto mentre è ancora in utero, in risposta a segni di distress. Spesso, questi segni si manifestano attraverso anomalie nel tracciato cardiotocografico (CTG). Le anomalie cardiotocografiche di categoria II o III (secondo la classificazione NICHD/ACOG) possono indicare la presenza di insulti ipossici in atto, ma non ancora francamente patologici. In questi scenari, è previsto e consigliato un atteggiamento conservativo volto all'individuazione e alla rimozione dei possibili stimoli ipossici sul feto e alla risoluzione del problema, quando possibile.
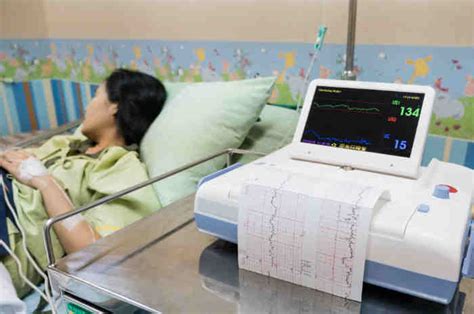
Quindi, per rianimazione intrauterina intendiamo l'insieme delle manovre conservative che tendono a rendere reversibile l'insulto ipossico di entità lieve-media. L'obiettivo primario di tali interventi è duplice: migliorare l'ossigenazione fetale sia nella prospettiva di poter concludere il parto per via vaginale, sia per favorire il benessere feto-neonatale, qualora si renda necessario il parto addominale. Queste strategie cercano di ottimizzare l'ambiente uterino e la perfusione placentare, offrendo al feto le migliori condizioni possibili prima della nascita.
Di seguito un elenco dei possibili interventi rianimatori in utero da utilizzare, in periodo dilatante o espulsivo, a seconda di quale sia la causa sospettata per l'alterazione del CTG:
- Cambio frequente della postura materna: È dimostrato che il cambio frequente della postura materna migliora l’outcome del travaglio. Posizioni laterali o a quattro zampe possono ridurre la compressione della vena cava e migliorare il flusso sanguigno uteroplacentare, favorendo l'ossigenazione fetale.
- Idratazione frequente e alimentazione con cibi zuccherini e leggeri: Talvolta la donna, affaticata e disidratata da un travaglio prolungato, è lei stessa acidosica. Mantenere un adeguato stato di idratazione e nutrizione materna può supportare l'equilibrio metabolico e la perfusione.
- Correzione dell'ipovolemia materna: Per correggere l’ipovolemia materna, la terapia adeguata è l’infusione rapida di 1000cc di soluzione fisiologica. L’ossigenazione fetale è fortemente dipendente dalla perfusione utero-placentare e, pertanto, è necessario un ottimo volume intravascolare per garantire un flusso sanguigno adeguato alla placenta.
- Riduzione della contrattilità uterina: In presenza di eccessiva contrattilità uterina (ipertono, tachisistolia, intervallo troppo breve tra le contrazioni), si possono verificare alterazioni del CTG conseguenti all’ipossia fetale. L’interruzione o la diminuzione della velocità d’infusione ossitocica riduce lo stimolo contrattile delle cellule muscolari lisce uterine e, se l’anomalia del CTG è indotta dall’ipercontrattilità uterina, porta a un miglioramento del tracciato stesso. In alcuni casi, possono essere utilizzati farmaci tocolitici per ridurre le contrazioni uterine e migliorare la perfusione placentare.
- Amnioinfusione: Attualmente, l’unica indicazione per l'amnioinfusione è l’oligo/anidramnios associato a decelerazioni variabili ripetitive. L’infusione di liquido endocavitario (nel sacco amniotico) può modificare la compressione del funicolo ombelicale, riducendo così la frequenza di decelerazioni variabili registrate sul CTG. Questo allevia la pressione sul cordone, migliorando il flusso sanguigno e l'ossigenazione del feto.
Questi interventi di rianimazione intrauterina, se applicati tempestivamente e correttamente, possono spesso prevenire l'aggravamento del distress fetale, consentendo una nascita più sicura o guadagnando tempo prezioso per la pianificazione di un parto chirurgico. La comprensione e l'applicazione di questi protocolli sono fondamentali per il miglioramento dell'outcome materno e neonatale.
tags: #sopravvivenza #fetale #rianimazione