La sindrome HELLP (Hemolysis, Elevated Liver enzymes, Low Platelets) rappresenta una delle più gravi complicanze che possono insorgere durante la gravidanza, ponendo seri rischi sia per la madre che per il feto. Sebbene sia una condizione relativamente rara, la sua potenziale gravità e la complessità diagnostica la rendono un argomento di cruciale importanza per ostetriche, ginecologi e future madri. Questo articolo si propone di esplorare in dettaglio la sindrome HELLP, con particolare attenzione alle sue manifestazioni, cause, diagnosi e gestione, analizzando anche le implicazioni per una seconda gravidanza.
Comprendere la Sindrome HELLP: Una Definizione Dettagliata
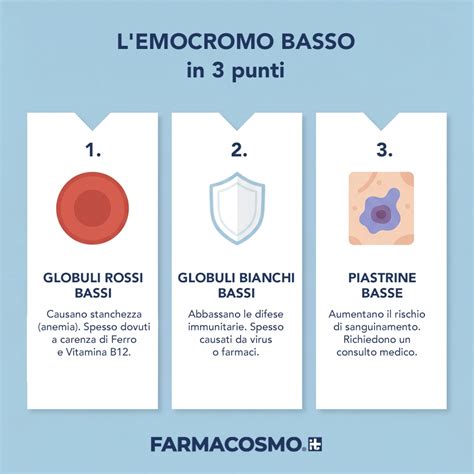
La sindrome HELLP è una patologia emorragica rara, classificata come una microangiopatia trombotica (MAT). È caratterizzata da un'anomalia acquisita delle piastrine e si manifesta con tre componenti chiave: emolisi (la distruzione accelerata dei globuli rossi), elevati livelli degli enzimi epatici (indicatori di danno al fegato) e trombocitopenia (una riduzione del numero di piastrine nel sangue). In sostanza, il corpo distrugge i propri globuli rossi, il fegato mostra segni di sofferenza e la capacità del sangue di coagulare è compromessa a causa della carenza di piastrine.
Questa sindrome colpisce prevalentemente le donne durante la gravidanza o nel periodo immediatamente successivo al parto (post-partum). Spesso, ma non sempre, la sindrome HELLP si associa a preeclampsia grave, una condizione caratterizzata da ipertensione e proteinuria (presenza di proteine nelle urine). L'interrelazione tra queste due patologie è così stretta che i sintomi della sindrome HELLP possono essere facilmente confusi con quelli della preeclampsia, complicando ulteriormente la diagnosi tempestiva.
Sintomi: Un Quadro Clinico Spesso Vago e Ingannatore
I sintomi della sindrome HELLP sono notoriamente variabili e possono essere sfumati, rendendo la diagnosi una sfida, specialmente se la pressione alta e la proteinuria non sono presenti o sono lievi. Questa vaghezza sintomatologica è uno dei motivi principali per cui la diagnosi può essere ritardata o addirittura mancata, aumentando il rischio di complicanze.
Tra i sintomi più comunemente riportati dalle donne affette da sindrome HELLP vi sono:
- Dolore addominale: Questo è spesso un sintomo caratteristico, localizzato tipicamente nel quadrante superiore destro dell'addome o nella regione epigastrica (la parte superiore centrale dell'addome). Il dolore può essere intenso e acuto.
- Nausea e vomito: Sintomi gastrointestinali come nausea persistente e vomito sono frequentemente segnalati.
- Malessere generalizzato: Una sensazione di malessere diffuso, stanchezza e spossatezza può accompagnare la sindrome.
- Ipertensione: La pressione sanguigna elevata è un segno comune, sebbene, come accennato, non sia sempre presente o può essere lieve.
- Edema diffuso: Gonfiore generalizzato, in particolare alle estremità, può manifestarsi.
- Aumento ponderale eccessivo: Un rapido e significativo aumento di peso durante la gravidanza può essere un segnale d'allarme.
- Mal di spalla destra: Il dolore può irradiarsi alla spalla destra, un sintomo che talvolta viene trascurato o attribuito ad altre cause.
- Mal di schiena: Dolori alla schiena, specialmente nella regione lombare, possono essere presenti.
- Cefalea: Mal di testa persistente o severo può essere un altro sintomo.
È fondamentale sottolineare che molti di questi sintomi sono anche i primi segni associati alla preeclampsia. Questa sovrapposizione sintomatologica rende indispensabile un'attenta valutazione clinica e un approfondito work-up di laboratorio per distinguere le due condizioni o per identificare la presenza della sindrome HELLP in concomitanza con la preeclampsia.
Cause e Fattori di Rischio: Un'Eziologia Ancora Poco Chiara
L'eziologia esatta della sindrome HELLP rimane ancora poco chiara, ma la ricerca scientifica ha individuato delle correlazioni significative. Si ritiene che la sindrome sia strettamente correlata a una placentazione anomala e a una funzionalità vascolare compromessa. Durante la gravidanza, la placenta svolge un ruolo vitale per il nutrimento e l'ossigenazione del feto. Anomalie nello sviluppo o nella funzione della placenta possono innescare una cascata di eventi che portano alla disfunzione endoteliale (il rivestimento interno dei vasi sanguigni), all'attivazione piastrinica e alla conseguente emolisi e danno d'organo.
Esiste una forte associazione tra la sindrome HELLP e la preeclampsia, con circa l'85% dei casi di HELLP che si verificano in donne con ipertensione gestazionale. Tuttavia, è importante precisare che la sindrome HELLP non è semplicemente una forma più grave di preeclampsia; può manifestarsi anche come quadro clinico d'esordio, senza una pregressa diagnosi di preeclampsia.
Alcuni fattori aggiuntivi sono noti per aumentare il rischio di sviluppare la sindrome HELLP:
- Prima gravidanza: Le donne alla loro prima gravidanza sembrano avere un rischio leggermente maggiore.
- Età materna avanzata: Le donne di età superiore ai 35 anni sono considerate a maggior rischio.
- Gravidanze multiple: Portare avanti gemelli o più feti aumenta il carico sulla placenta e sul sistema materno.
- Storia di preeclampsia o sindrome HELLP: Aver avuto queste condizioni in gravidanze precedenti aumenta significativamente il rischio di recidiva.
- Diabete gestazionale: La presenza di diabete durante la gravidanza è un fattore di rischio.
- Obesità: Un indice di massa corporea elevato prima della gravidanza è associato a un aumentato rischio.
- Malattie autoimmuni: Condizioni come il lupus eritematoso sistemico o la sindrome da anticorpi antifosfolipidi possono aumentare la suscettibilità.
- Trombofilia: Condizioni che predispongono alla formazione di coaguli sanguigni.
La seconda gravidanza in particolare merita un'attenzione specifica. Sebbene non vi siano dati definitivi che indichino un rischio intrinsecamente maggiore nella seconda gestazione rispetto alla prima, la storia di una sindrome HELLP in una gravidanza precedente è un fattore di rischio predittivo significativo per la recidiva. Le stime sul rischio di recidiva variano, ma si aggirano generalmente tra il 2% e il 19%. Questo significa che le donne che hanno già sperimentato la sindrome HELLP devono essere monitorate più attentamente durante le successive gravidanze.
Diagnosi: Un Percorso Laborioso ma Essenziale
La diagnosi tempestiva della sindrome HELLP richiede un ampio lavoro di laboratorio e analisi del sangue per identificare i segni di funzionalità epatica compromessa, emolisi e trombocitopenia. La diagnosi si basa sulla presenza contemporanea dei tre criteri fondamentali:
- Emolisi: Verificata attraverso l'analisi del sangue per la presenza di schistociti (frammenti di globuli rossi danneggiati), livelli elevati di lattato deidrogenasi (LDH) e bassi livelli di aptoglobina (una proteina che lega l'emoglobina rilasciata dai globuli rossi distrutti).
- Enzimi epatici elevati (Elevated Liver enzymes): Misurati tramite i livelli di transaminasi sieriche, come la aspartato aminotransferasi (AST o GOT) e l'alanina aminotransferasi (ALT o GPT), che risultano significativamente aumentati.
- Trombocitopenia (Low Platelets): Determinata dal conteggio delle piastrine nel sangue, che si presenta al di sotto dei livelli normali (tipicamente inferiore a 150.000/µL, con valori spesso molto più bassi).
In aggiunta a questi criteri, vengono valutati anche altri parametri come la funzionalità renale, la presenza di proteinuria e l'ipertensione. Studi di imaging, come gli ultrasuoni addominali, possono essere utilizzati per valutare il fegato e escludere altre condizioni che potrebbero causare sintomi simili, come l'ematoma epatico o la rottura epatica.
La diagnosi della sindrome HELLP avviene quasi sempre nel terzo trimestre di gravidanza (dopo le 24 settimane di gestazione). Tuttavia, in casi molto rari, può verificarsi prima. Se sintomi analoghi si presentano prima delle 24 settimane, è più probabile che si tratti di altre condizioni mediche che coinvolgono reni o fegato.
Trattamento e Gestione: Priorità alla Sicurezza Materna e Fetale
La sindrome HELLP è una delle complicanze della gravidanza in cui le opzioni di trattamento e gestione dipendono fortemente dallo stadio della gestazione e dalle condizioni della madre e del feto. Il trattamento primario e più efficace per la sindrome HELLP è il parto del bambino, indipendentemente dall'età gestazionale.
- Parto immediato: In caso di sindrome HELLP grave, il parto immediato è spesso l'opzione più sicura sia per la madre che per il bambino. Questa decisione viene presa dopo un'attenta analisi dei pro e contro, considerando le condizioni materne e l'età gestazionale fetale.
- Parto vaginale vs. Cesareo: Sebbene in passato si tendesse a preferire il parto cesareo per le donne con sindrome HELLP, le recenti linee guida ostetriche suggeriscono che, qualora le condizioni lo permettano, il parto vaginale dovrebbe essere almeno tentato. La scelta del tipo di parto dipenderà dalla gravità della condizione, dalla stabilità materna e fetale e dalla presenza di altre indicazioni ostetriche. L'anestesia epidurale è generalmente sconsigliata se il numero di piastrine è troppo basso, a causa del rischio di sanguinamento o ematomi.
- Corticosteroidi: In alcuni casi, specialmente se la sindrome si verifica prima delle 34 settimane di gestazione, possono essere somministrati corticosteroidi. Questi farmaci mirano ad accelerare la maturità polmonare fetale e a migliorare la conta piastrinica materna, sebbene il loro uso sia ancora oggetto di discussione in alcuni contesti clinici.
- Trasfusioni di plasma: In situazioni di grave trombocitopenia o coagulopatia, possono essere necessarie trasfusioni di plasma fresco congelato per ripristinare i fattori di coagulazione.
- Monitoraggio intensivo: Le donne con sindrome HELLP richiedono un monitoraggio continuo della pressione sanguigna, della conta piastrinica, degli enzimi epatici e della funzionalità renale. Spesso è necessario il ricovero in unità di terapia intensiva o sub-intensiva.
Sindrome HELLP - Emolisi, fegato elevato, piastrine basse - Ematologia
La Sindrome HELLP e le Microangiopatie Trombotiche: Un Legame Complesso
La sindrome HELLP si inserisce in un contesto più ampio di microangiopatie trombotiche (MAT), un gruppo eterogeneo di malattie che possono complicare la gravidanza. Tra queste, oltre alla sindrome HELLP, troviamo la porpora trombotica trombocitopenica (PTT) e la sindrome emolitica uremica (SEU). Tutte queste condizioni sono caratterizzate da un danno a carico delle cellule endoteliali e dalla formazione di trombi nei piccoli vasi sanguigni, manifestandosi clinicamente con anemia emolitica, trombocitopenia e danno d'organo.
I confini tra queste patologie non sono sempre ben definiti, e può essere difficile o addirittura impossibile una diagnosi differenziale precisa, considerando che tali condizioni possono anche coesistere. La SEU, ad esempio, è una rara e severa forma di MAT associata a insufficienza renale, caratterizzata da un'incontrollata deposizione di fibrina e piastrine nel microcircolo. Può essere causata da infezioni (SEU-STEC) o essere atipica (SEUa), legata a una disregolazione della via alterna del complemento.
Un caso clinico descritto in letteratura evidenzia la complessità di queste diagnosi: una donna di 39 anni, alla sua prima gravidanza, ha sviluppato una sindrome HELLP nel post-partum immediato. La paziente presentava insufficienza renale acuta, elevati livelli di LDH, aptoglobina indosabile e ipocomplementemia. Dopo aver escluso la PTT e la SEU associata a E. coli, la diagnosi più probabile rimaneva sindrome HELLP e SEU atipica (SEUa). Nonostante il miglioramento della funzionalità epatica dopo il parto, l'anemia, la trombocitopenia e l'insufficienza renale persistevano. La paziente è stata trattata con eculizumab, un anticorpo monoclonale che blocca il complemento, portando a un miglioramento della funzione renale e dei parametri ematologici. Questo caso suggerisce che il parto possa aver innescato la sindrome HELLP, che a sua volta ha contribuito a sviluppare e sostenere la SEUa.
La Sindrome HELLP nella Seconda Gravidanza: Considerazioni Specifiche
Come menzionato, la storia di una sindrome HELLP in una gravidanza precedente è un fattore di rischio importante per la recidiva. Le donne che hanno già sperimentato questa condizione devono essere consapevoli del rischio aumentato e discutere in modo approfondito con il proprio team medico le strategie di monitoraggio e gestione per le gravidanze future.
Le donne a rischio di recidiva di sindrome HELLP non possono fare molto per prevenire l'insorgenza di una nuova manifestazione della sindrome. Tuttavia, è fondamentale un monitoraggio più frequente e attento durante la gravidanza. Questo può includere:
- Controlli prenatali più ravvicinati: Visite mediche più frequenti per monitorare la pressione sanguigna, il peso e la presenza di eventuali sintomi sospetti.
- Esami di laboratorio regolari: Monitoraggio della funzionalità epatica, renale e della conta piastrinica.
- Valutazione fetale avanzata: Utilizzo di tecniche come la cardiotocografia, la valutazione del liquido amniotico e il doppler dei vasi fetali per valutare il benessere del bambino.
- Gestione attenta della gestazione a termine: In molti casi, si cercherà di evitare di protrarre la gravidanza oltre il termine previsto per minimizzare i rischi.
È importante che le donne informino sempre il proprio ginecologo e ostetrica di una precedente diagnosi di sindrome HELLP. Una comunicazione aperta e una stretta collaborazione tra paziente e équipe medica sono essenziali per garantire la migliore gestione possibile e ottimizzare gli esiti per madre e bambino.
Prognosi e Conseguenze a Lungo Termine
La prognosi della sindrome HELLP dipende in larga misura dalla tempestività della diagnosi e dell'intervento. La diagnosi precoce e il trattamento tempestivo possono migliorare significativamente i risultati e ridurre il rischio di complicanze gravi e permanenti.
Le conseguenze immediate della sindrome HELLP possono includere:
- Distacco di placenta: Una complicanza potenzialmente letale per il feto.
- Sofferenza fetale: Compromissione dell'apporto di ossigeno e nutrienti al feto.
- Restrizione della crescita fetale: Ritardo nella crescita del bambino.
- Prematurità: Necessità di un parto prematuro a causa delle condizioni materne o fetali.
- Ematoma epatico e rottura epatica: Gravi complicazioni che possono richiedere un intervento chirurgico d'urgenza.
- Insufficienza renale acuta: Danno temporaneo o permanente ai reni.
- Edema polmonare: Accumulo di liquidi nei polmoni.
- Coagulopatia: Disturbi della coagulazione che possono portare a emorragie.
Nella maggior parte dei casi, la funzione epatica e la conta piastrinica si normalizzano gradualmente dopo il parto. Tuttavia, in alcune donne, possono persistere problemi renali o altre complicazioni a lungo termine. La gestione attenta e il follow-up post-parto sono cruciali per monitorare il recupero e identificare precocemente eventuali problemi persistenti.
In sintesi, la sindrome HELLP è una condizione seria che richiede una vigilanza costante e una gestione esperta. La consapevolezza dei sintomi, la comprensione dei fattori di rischio e un dialogo aperto con i professionisti sanitari sono passi fondamentali per affrontare questa complicanza della gravidanza, specialmente per le donne che affrontano una seconda gestazione dopo aver già sperimentato questa patologia.
tags: #sindrome #di #hellp #seconda #gravidanza