La medicina moderna si avvale di una vasta gamma di tecniche avanzate sia per la gestione del dolore che per la diagnosi di patologie complesse. Tra queste, l'anestesia epidurale, o peridurale, si distingue come una metodica loco-regionale estremamente versatile, impiegata per l'analgesia e l'anestesia in svariati contesti clinici. Parallelamente, la biopsia rappresenta uno strumento diagnostico fondamentale, permettendo l'analisi dettagliata di campioni di tessuto per identificare anomalie e formulare diagnosi precise. Questo articolo esplorerà in profondità entrambe le procedure, illustrando i loro meccanismi, le applicazioni, le modalità di esecuzione, i benefici, i rischi e le sfide associate, con un focus specifico sulla biopsia muscolare e altre tipologie correlate.
Parte 1: L'Anestesia Epidurale: Un Pilastro nella Gestione del Dolore e nell'Anestesia
L'anestesia epidurale è una delle tecniche più conosciute e ampiamente utilizzate in ambito medico, spesso associata nell'immaginario comune al travaglio di parto. Tuttavia, le sue applicazioni vanno ben oltre, coprendo un vasto spettro di necessità cliniche sia per l'abolizione del dolore che per l'anestesia vera e propria durante interventi chirurgici.
1.1 Che cos'è l'Anestesia Epidurale (o Peridurale)?
L’anestesia epidurale (o peridurale) è un tipo di anestesia loco-regionale che prevede la somministrazione di un farmaco anestetico locale o oppioide direttamente nello spazio epidurale del midollo spinale, protetto dalla colonna vertebrale. Per comprendere appieno questa tecnica, è essenziale familiarizzare con l'anatomia della colonna vertebrale. La colonna vertebrale, che è il principale sostegno del corpo umano, presenta al suo interno un canale chiamato canale vertebrale, dentro al quale è contenuto e protetto il midollo spinale con le sue meningi, membrane in grado di offrire protezione e nutrimento. Il midollo spinale è una struttura tubulare lunga e fragile, che inizia dal cervello e termina quasi al fondo della colonna vertebrale. Attraverso sottili filamenti, i nervi spinali, collega il sistema nervoso centrale al resto dell’organismo, consentendo una trasmissione delle informazioni da e verso organi e arti. Appena al di fuori delle meningi si trova uno spazio, lo spazio epidurale, nel quale vengono iniettati i farmaci che permettono l’analgesia epidurale.
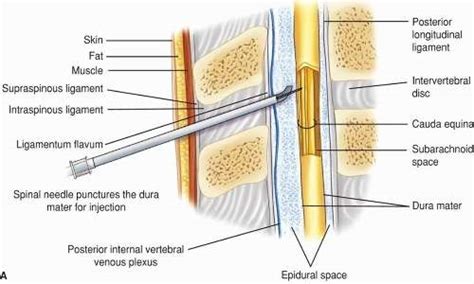
L’iniezione di anestetici locali e/o analgesici in questo spazio consente di bloccare (anestesia) o attenuare (analgesia) le stimolazioni dolorose che, attraverso i nervi periferici, giungono al midollo spinale e quindi al cervello. Questa metodica, eseguita da un medico anestesista, permette di anestetizzare ampie parti del corpo, come la regione addominale e gli arti inferiori, e consente l’esecuzione di interventi chirurgici anche molto invasivi mantenendo il paziente sveglio o solo leggermente sedato. La tecnica anestetica e i farmaci utilizzati sono gli stessi, ciò che cambia è semplicemente la quantità di medicinale richiesta per ottenere l'effetto desiderato, sia esso analgesia (riduzione del dolore) o anestesia completa (abolizione del dolore, della sensibilità e della capacità di movimento).
1.2 Quando si Ricorre all'Anestesia Epidurale?
L'anestesia epidurale trova impiego in una varietà di situazioni cliniche, distinguendosi per la sua capacità di offrire un controllo del dolore efficace e personalizzabile.
Nel caso dell’analgesia, questa è impiegata soprattutto nel travaglio di parto. Il posizionamento del catetere epidurale e l’uso appropriato di farmaci consentono in pochi minuti un ottimo controllo del dolore, senza interferire sulle altre sensibilità e mantenendo la capacità della gravida di percepire le contrazioni e partecipare attivamente alla progressione del parto. Un altro ambito di ampio utilizzo è nell’analgesia del parto spontaneo e per il taglio cesareo, spesso in associazione con anestesia spinale (CSE). Questa tecnica non compromette la deambulazione e non condiziona l’allattamento nel post-parto, offrendo un vantaggio significativo rispetto ad altri metodi di analgesia, poiché permette un controllo ottimale del dolore senza il rischio di depressione respiratoria, tipico degli anestetici oppiacei somministrati per via sistemica. È utilizzata anche nel trattamento del dolore cronico, come ad esempio dopo l’amputazione di un arto per la prevenzione e la cura della sindrome dell’arto fantasma.
Nel caso dell’anestesia invece può essere usata durante interventi chirurgici di vario tipo, come per esempio interventi ortopedici, di chirurgia addominale, chirurgia toracica, vascolare, urologica e ginecologica. L’epidurale in questi casi ha lo scopo di aiutare il controllo del dolore durante e soprattutto dopo l‘intervento chirurgico, permettendo in questo modo un più rapido recupero e ritorno alla normalità per il paziente. Questa tecnica è particolarmente utile nell'analgesia di interventi chirurgici al torace, all’addome, alla pelvi e agli arti inferiori.
Un approccio moderno e sempre più diffuso è l'associazione tra anestesia epidurale e anestesia generale, chiamato anestesia blended. Questo metodo viene utilizzato nei più moderni protocolli per ottenere un miglior recupero dopo un intervento chirurgico. Si può condurre un’anestesia generale cosiddetta ‘combinata’ in cui si ottiene l’induzione del sonno del paziente con l’anestesia generale, mentre con il cateterino peridurale si somministra l’analgesico, dosandolo nel tempo e gestendolo al meglio, con minore invasività e un uso ridotto di farmaci. Questa combinazione offre, in più, la possibilità di continuare la terapia del dolore anche dopo l’operazione. L'anestesia bilanciata, ottenuta combinando due tecniche, è particolarmente vantaggiosa quando si trattano pazienti a rischio, come anziani, cardiopatici, diabetici e, in generale, persone con precario o difficoltoso equilibrio generale di salute. Questo perché, oltre a gestire meglio il dolore, si usano meno farmaci, il che significa un minor impatto farmacologico, aspetto importante soprattutto per i pazienti affetti da patologie cardiovascolari. Si usa perciò abbastanza nei grandi interventi di ortopedia e, durante e dopo l’intervento, anche nelle operazioni al polmone, in quest'ultimo caso parliamo di peridurale toracica.
Anestesia epidurale (o peridurale): che cos'è e come si effettua
In età pediatrica, sino ai 7 anni, l'epidurale si utilizza molto come tecnica anestesiologica di prima scelta, associata a blanda sedazione, per interventi di chirurgia addominale ed agli arti inferiori. Ciò dimostra la versatilità e l'adattabilità di questa tecnica a diverse fasce d'età e contesti clinici.
1.3 La Procedura: Dalla Preparazione all'Inserimento del Catetere
La somministrazione dell'anestesia epidurale è un processo articolato che richiede precisione e attenzione ai dettagli, dalla preparazione del paziente fino all'effettivo posizionamento del catetere.
In previsione dell’intervento chirurgico, il paziente viene invitato a sottoporsi ad una visita pre-operatoria, durante la quale il medico anestesista ne valuta le condizioni fisiche, la presenza di eventuali controindicazioni all’anestesia e illustra in dettaglio come avverrà la procedura. L’anestesia epidurale viene eseguita dall’anestesista all’interno della sala operatoria dove avverrà l’intervento chirurgico. Per i pazienti che lo richiedono, prima della procedura può essere somministrato un farmaco tranquillante che aiuti a gestire la normale ansia per l’intervento.
Durante tutta la procedura il paziente è sveglio e vigile e dovrà seguire attentamente le istruzioni che gli verranno date riguardo la posizione da tenere. È infatti molto importante che durante la puntura il paziente rimanga il più possibile fermo nella posizione richiesta per non incorrere in complicazioni. Le posizioni più comuni includono:
- Seduto sopra il lettino operatorio con le gambe a penzoloni, la schiena il più possibile inarcata e la testa verso il basso, in modo da creare il maggior spazio possibile tra le vertebre, così che l’ago passi facilmente senza creare traumi.
- Steso su un fianco, con le ginocchia rannicchiate al petto e anche in questo caso la schiena il più possibile inarcata.L’anestesia epidurale viene eseguita sul paziente seduto o sdraiato su un fianco, con la schiena incurvata in avanti, per aprire gli spazi tra le vertebre e avere un migliore accesso.
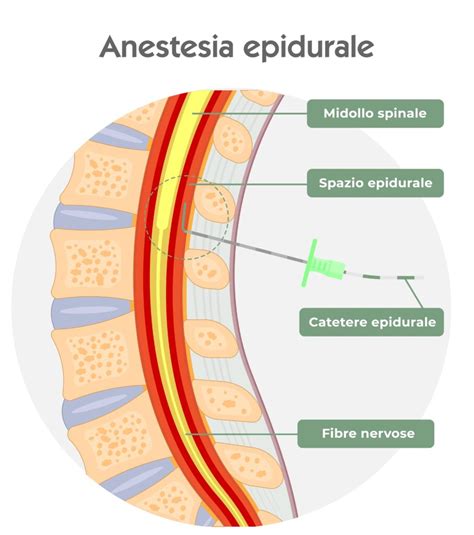
La procedura è totalmente sterile. Come primo passo richiede quindi un’accurata disinfezione della cute della zona interessata della schiena. Successivamente viene somministrata al paziente un’anestesia locale in modo da annullare il dolore legato all’iniezione. Dopo aver individuato lo spazio più idoneo all’inserimento dell’ago, l’anestesista, con un ago molto sottile, pratica un’anestesia locale, che consente di eseguire la tecnica senza provocare dolore significativo. L’anestesista procede quindi all’inserimento dell’ago da epidurale e, con l’aiuto di una siringa riempita di soluzione fisiologica, arriva a raggiungere lo spazio epidurale. Una volta raggiunto, verrà fatto passare attraverso l’ago un piccolo catetere che rimane in sede, mentre l’ago viene subito estratto. Il catetere è un piccolo tubicino di plastica che viene fissato alla pelle del paziente con un cerotto e non provoca nessun fastidio né impedisce i movimenti. Tramite questo catetere verranno infusi i farmaci necessari per l’analgesia per tutto il tempo dovuto. Infatti, il catetere può essere utilizzato in qualsiasi momento senza dover ricorrere a nuove punture, garantendo un controllo continuo del dolore.
1.4 Effetti e Durata dell'Anestesia Epidurale
Gli effetti dell'anestesia epidurale si manifestano con una gradualità che permette un adattamento del paziente e una modulazione precisa da parte dell'anestesista.
L’insorgenza dell’effetto è graduale e generalmente nel giro di qualche minuto il paziente comincia ad avvertire un crescente intorpidimento dalla schiena in giù, fino alle gambe. Alla sensazione di formicolio si associa quella di calore e nel giro di poco si sviluppa anche l’effetto analgesico. La massima efficacia si raggiunge generalmente entro 20-30 minuti dall’iniezione della dose, che può essere aumentata in qualsiasi momento in base alle sensazioni riferite dal paziente.
L'anestesia epidurale può indurre due tipi principali di effetto, a seconda del dosaggio e della concentrazione dei farmaci somministrati:
- Effetto puramente analgesico: Con bassissime dosi di farmaco viene annullato il dolore senza che vengano inficiate le capacità motorie. Per cui il paziente mantiene la capacità di muoversi e camminare, anche se può avere solo qualche difficoltà a urinare che viene facilmente risolta tramite l’uso del catetere urinario. Questo tipo di analgesia è quella maggiormente utilizzata durante il travaglio di parto, per cui la donna ha per tutto il tempo una libera capacità di movimento, oltre che di spinta e di percezione delle contrazioni, che tuttavia non sono più avvertite in accompagnamento al dolore. Un altro vantaggio dell’analgesia epidurale è che in genere viene mantenuta la capacità di movimento degli arti inferiori, consentendo al paziente di mantenere una certa autonomia.
- Effetto anestetico: In questo caso la dose di farmaco utilizzata è più elevata. Oltre all’abolizione della sensazione dolorifica, vi è associato anche un blocco dell’innervazione motoria dei muscoli degli arti inferiori, per cui in questo caso il paziente non riesce a muoversi e l’effetto finale è molto simile a quello dell’anestesia spinale. Questo tipo di anestesia è usato per esempio nel caso in cui si renda necessario, durante il travaglio, un cesareo urgente; se la donna è già stata sottoposta ad anestesia epidurale, è solo necessario aumentare il dosaggio dei farmaci anestetici e sarà pronta in pochi istanti al taglio cesareo. Inoltre, grazie a questa tecnica, dopo l’intervento la donna disporrà di un miglior controllo del dolore e potrà quindi accudire da subito il suo bambino, favorendo tra l’altro un più efficace inizio dell’allattamento al seno.
Per quanto riguarda la durata dell'effetto e il suo smaltimento, la durata dell’anestesia epidurale dipende dal tipo di intervento per cui si è resa necessaria. L’effetto può durare da qualche ora a diversi giorni (dura di più in caso di interventi di chirurgia maggiore). La durata può essere modulata, inoltre, dall’anestesista, che può regolare la somministrazione dei farmaci attraverso il catetere. Con la rimozione del catetere, l’effetto svanisce nel giro di 1-2 ore e il paziente riprende completamente la sensibilità, compresa quella vescicale (recuperando lo stimolo ad urinare). Nonostante lo smaltimento dell’anestesia sia molto rapido, viene comunque consigliato al paziente di rimanere steso a riposo per qualche ora, in modo da assicurarsi che la ripresa sia completa e non vi siano complicanze di alcun tipo.
1.5 Epidurale vs. Spinale e Tecniche Combinate
L'anestesia epidurale e quella spinale sono due tecniche loco-regionali che, sebbene simili per l'area di intervento, presentano differenze sostanziali in termini di meccanismo, durata e applicazioni. Entrambe si ottengono mediante una puntura sulla schiena, ma il punto di iniezione del farmaco è differente.
Con l’anestesia epidurale i farmaci anestetici vengono iniettati più “lontani” dal midollo spinale rispetto all’anestesia spinale, che prevede invece che i farmaci vengano iniettati dentro alle meningi, specificamente nello spazio subaracnoideo, nel liquido cefalo-rachidiano. Per questo motivo nell’anestesia epidurale è necessaria una maggiore quantità di farmaco per indurre l’effetto anestetico rispetto alla spinale. L’anestesia epidurale è una tecnica più complicata da eseguire ma, mentre con l’anestesia spinale si può fare una singola iniezione di anestetico, con l’epidurale il farmaco può essere somministrato in più riprese attraverso un catetere. Questa caratteristica permette una modulazione continua dell'effetto e una maggiore durata dell'analgesia o anestesia.
Anestesia epidurale (o peridurale): che cos'è e come si effettua
Un'altra distinzione importante riguarda i livelli di applicazione. Mentre l'anestesia spinale è generalmente limitata a livelli lombari, l’anestesia epidurale può essere effettuata anche a livelli più alti della colonna vertebrale, permettendo se necessario un efficace controllo del dolore anche a livello toracico, un vantaggio non ottenibile con la spinale.
In termini di durata, la spinale prevede una singola iniezione, i cui effetti hanno durata di qualche ora. L’anestesia epidurale richiede invece il posizionamento di un catetere che consente la somministrazione al bisogno per un arco di tempo che può raggiungere i 2-3 giorni, coprendo quindi non solo la durata dell’intervento (e di eventuali complicanze che richiedano tempi più lunghi), ma anche dell’immediato post-operatorio.
Esiste inoltre la possibilità di eseguire una terza tecnica chiamata epidurale-spinale combinata (CSE), che è una combinazione tra spinale ed epidurale. Ovvero, viene effettuata prima l’anestesia spinale per ottenere un rapido inizio dell'analgesia, e in seguito si possono continuare ad infondere farmaci con l’epidurale attraverso il catetere posizionato. È la tecnica maggiormente utilizzata nell’analgesia del travaglio di parto, permettendo un più rapido effetto analgesico rispetto alla sola epidurale. Tuttavia, bisogna anche pensare che nei cesarei d’urgenza l’effetto analgesico ‘perfetto’ che si ottiene in pochi minuti con la spinale non è paragonabile con quello più lento (onset time) e talora impreciso che si ottiene con una peridurale, rendendo la spinale spesso preferibile in situazioni di emergenza che richiedono un'azione immediata.
1.6 Dolore e Sensazioni durante l'Anestesia Epidurale
Una delle domande più comuni riguardo l'anestesia epidurale è: "Fa male?". La risposta generale è che non si tratta di una tecnica dolorosa. A favorire ulteriormente la massima riduzione del disagio, la procedura è preceduta da un’anestesia locale. L’anestesia epidurale, come accennato, non è dolorosa. Il paziente avverte solo un leggero fastidio durante l’inserimento dell’ago, dovuto più che altro alla pressione esercitata dall'operatore.
Generalmente la sensazione che si prova durante l’inserimento dell’ago prima e del catetere poi è quella di pressione sulla schiena, ma non è affatto un dolore, quanto piuttosto un fastidio di breve durata. È importante che il paziente sia collaborativo e rilassato per minimizzare qualsiasi sensazione sgradevole. Nel caso in cui l’anestesista inserendo l’ago venga inavvertitamente a contatto con un nervo spinale, è possibile avvertire una sensazione simile ad una scossa elettrica in una gamba. Tuttavia, anche in questo caso, la sensazione è limitata a pochi attimi e di solito si risolve rapidamente, indicando un leggero riposizionamento dell'ago da parte dell'anestesista.
1.7 Rischi, Effetti Collaterali e Controindicazioni
Nonostante l'anestesia epidurale sia considerata una procedura sicura, come ogni intervento medico, presenta potenziali rischi ed effetti collaterali, sebbene questi si verifichino molto di rado. Gli effetti collaterali dell’anestesia epidurale, come detto, sono poco frequenti e molto raramente gravi.
Tra gli effetti collaterali più comuni si annoverano:
- Ipotensione: Il paziente può andare incontro a un abbassamento della pressione del sangue e avere la sensazione di giramento di testa. È una complicanza piuttosto frequente e che si instaura a pochi minuti dall’iniezione del farmaco. È dovuta all’anestetico che agisce, oltre che sul sistema nervoso, anche sui vasi sanguigni, provocandone una vasodilatazione e un conseguente abbassamento della pressione. È un effetto che si risolve spontaneamente o al massimo attraverso una leggera idratazione del paziente. Di solito in questo caso viene chiesto al paziente di mantenere la posizione sdraiata per qualche minuto.
- Bradicardia: Una diminuzione della frequenza cardiaca può verificarsi, sebbene meno frequentemente dell'ipotensione.
- Nausea e vomito: Sono in genere una conseguenza dell’ipotensione, ma possono anche essere causati dall’uso di farmaci oppioidi come antidolorifici, che possono essere parte della miscela epidurale.
- Reazioni allergiche o anafilattiche: Sebbene rare, possono verificarsi reazioni avverse ai farmaci anestetici o agli eccipienti.
Complicanze più specifiche e meno comuni includono:
- Puntura accidentale della dura madre: Può succedere che l’anestesista, inserendo l’ago, vada troppo a fondo e, al posto di rimanere nello spazio epidurale, punga la dura madre, ovvero la meninge più esterna che ricopre il midollo spinale. In questo caso l’anestesista se ne accorge perché fuoriesce dall’ago qualche goccia di liquido cerebro-spinale. Come conseguenza di questa puntura si può sviluppare una cefalea post-puntura durale.
- Iniezione subaracnoidea dell’anestetico: Questa è una diretta conseguenza della complicanza precedente. Ovvero, l’anestesista, andando troppo a fondo con l’ago e pungendo la dura madre, entra nello spazio subaracnoideo. Iniettando il farmaco in questa zona, quello che ne consegue non è un’anestesia epidurale, bensì una vera e propria anestesia subaracnoidea o spinale, con effetti più rapidi e intensi.
- Ritenzione urinaria: Può mantenersi per qualche ora la perdita della sensibilità vescicale. Il paziente non percepisce quindi lo stimolo ad urinare e viene aiutato tramite l’uso di un catetere vescicale. Questo effetto può essere causato dall'inibizione dei nervi che controllano la vescica.
- Cefalea post-puntura durale: Questa complicanza può avvenire in conseguenza di una puntura accidentale della dura madre ed è causata dalla fuoriuscita di liquido cefalo-rachidiano dal punto di iniezione. Quando ciò succede, insorge una cefalea che si accentua con la stazione eretta o seduta e invece regredisce in posizione sdraiata. Questo mal di testa si risolve spontaneamente nel giro di qualche giorno, ma può essere molto fastidioso. Si verifica in un caso ogni 1000 pazienti circa.
- Mal di schiena: È la complicanza che si presenta più frequentemente dopo l'epidurale e generalmente si risolve spontaneamente nel giro di qualche settimana. I più comuni sono rappresentati dal dolore nella sede dell’iniezione, che si risolve spontaneamente in pochi giorni. Possono presentarsi anche parestesie, avvertite generalmente a livello dell’osso sacro e degli arti inferiori.
- Lesioni neurologiche temporanee o permanenti: Queste sono complicanze rarissime che si verificano in un caso ogni 200.000 pazienti, ma possono interessare le malattie del sistema nervoso in generale.
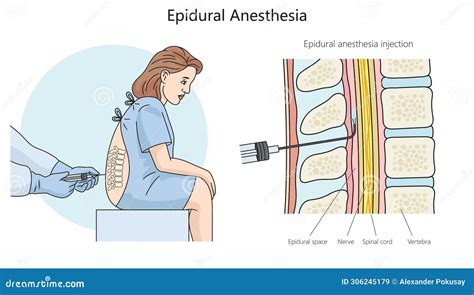
Come ogni pratica invasiva, anche l’anestesia epidurale presenta alcune controindicazioni. L’epidurale è controindicata principalmente in caso di alterazioni della coagulazione e presenza di una grave infezione generalizzata (setticemia, meningite) o locale (infezioni della cute nella zona circostante la puntura). È bene non utilizzarla nei pazienti portatori di disturbi della coagulazione e/o piastrinopenici, dove siano presenti lesioni settiche della cute in sede d’iniezione, in caso di lesioni della meninge dura madre o allergie nei confronti degli anestetici locali o dei conservanti. Infine, come la spinale, è controindicata per i pazienti con patologie a carico del sistema nervoso centrale. Prima di eseguire l’anestesia epidurale, lo specialista procede sempre alla visita del paziente, spiegandogli lo svolgimento della procedura e i possibili rischi, ottenendo il suo consenso informato.
1.8 Limiti e Sfide nella Pratica dell'Anestesia Epidurale
Nonostante i suoi numerosi vantaggi, l'anestesia epidurale presenta anche dei limiti e delle sfide che ne ostacolano talvolta la diffusione routinaria o ne influenzano l'efficacia.
In primo luogo, è una tecnica difficoltosa da eseguire, soprattutto a livello toraco-cervicale. Solo l’esperienza e l’abilità manuale dell’anestesista nell’individuazione di questo spazio garantiscono il buon risultato della procedura. La regione peridurale è uno spazio ‘virtuale’ contenente grasso, fibre connettive, vasi sanguigni e linfatici, rendendo la sua localizzazione precisa una questione di grande perizia. Per questo, il risultato può essere un’anestesia cosiddetta ‘a macchia di leopardo’, cioè non omogenea in tutta la zona interessata dal livello dell’iniezione dell’anestetico, il che può compromettere l'efficacia in alcuni contesti.
Un altro limite è che l'epidurale non prenderà mai piede come anestesia pura, in quanto non dà la certezza assoluta di copertura della zona e richiede un tempo abbastanza lungo perché si instauri un’adeguata anestesia e/o analgesia. Ciò la rende meno adatta a situazioni di emergenza che richiedono un'azione immediata. Naturalmente, la sua esecuzione richiede un’adeguata formazione ed esperienza per prevenire effetti collaterali facilmente evitabili da mani esperte. Occorrono una certa dimestichezza con la procedura ed il materiale necessario ed un periodo di formazione, non essendo neanche questa tecnica esente dal rischio di complicanze come lesioni nervose ed ematomi. Un anestesista poco esperto potrebbe non essere all’altezza di una corretta ed adeguata gestione del piano anestesiologico.
Questa necessità di formazione specifica e di esperienza non facilita la strada verso la pratica routinaria dell’epidurale. In effetti, vi sono ostacoli sia per un discorso di economia, cioè il numero di professionisti consono al servizio richiesto, sia per il necessario periodo di formazione previsto per acquisire l’esperienza e le capacità manuali. Per rendersi conto di quanta strada resti da percorrere, va tenuto conto che, per esempio, la Scuola di Specialità in Anestesia di Milano ha introdotto solo recentemente, nel nuovo piano di studi, l’obbligo di frequentare per un periodo predefinito una struttura dove si eseguano prevalentemente anestesie loco-regionali.
Inoltre, la sua disponibilità come soluzione al dolore in travaglio di parto, per esempio, è ancora limitata. Sarebbe la soluzione al dolore in travaglio di parto, ma occorrerebbe assicurare il servizio a tutte le donne, 24 ore su 24, con un organico anestesiologico che lo consenta. Questa scelta dipende anche da una cultura di base che deve ancora maturare. Basti pensare che solo in alcune realtà esiste un Progetto Regionale chiamato ‘Ospedale senza dolore’ che prevede un servizio di Terapia del Dolore 24 ore su 24, con personale dedicato, evidenziando come la sua piena integrazione dipenda non solo dalla tecnica, ma anche dall'organizzazione sanitaria e dalla cultura medica e sociale.
Parte 2: La Biopsia: Uno Strumento Diagnostico Cruciale
Al di là delle tecniche di anestesia, la diagnosi medica si avvale di metodologie sofisticate per identificare la natura di patologie non altrimenti definibili. Tra queste, la biopsia spicca come una procedura fondamentale per ottenere informazioni cruciali a livello cellulare e tissutale.
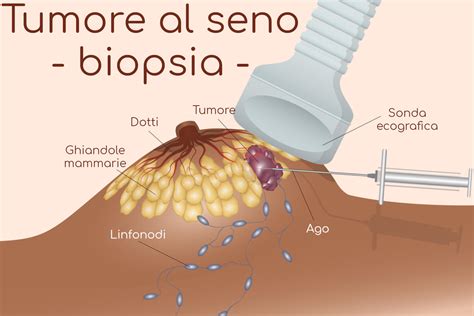
2.1 Cos'è una Biopsia e i suoi Diversi Tipi
Una biopsia è una procedura diagnostica fondamentale nel campo della medicina moderna. La biopsia è una procedura medica in cui un piccolo campione di tessuto viene rimosso dal corpo per essere esaminato sotto un microscopio. Questa tecnica è indispensabile per la diagnosi di molte condizioni, inclusi tumori, infezioni e malattie infiammatorie, fornendo dettagli impossibili da ottenere con sole tecniche di imaging o esami del sangue.
Esistono diversi tipi di biopsie, ognuno adatto a specifiche situazioni cliniche e tipi di tessuto:
- Biopsia incisionale: Questa tecnica prevede la rimozione di una piccola porzione di tessuto dalla lesione, lasciando intatto il resto. Viene spesso utilizzata quando la lesione è grande o si trova in un'area delicata, e l'asportazione completa non è praticabile o necessaria per la diagnosi iniziale.
- Biopsia escissionale: In questa procedura, l’intera lesione o massa sospetta viene rimossa. È preferita quando la lesione è piccola e facilmente accessibile, e l'asportazione completa può essere sia diagnostica che terapeutica.
- Agobiopsia: Questa categoria include diverse tecniche che utilizzano un ago. L'aspirazione con ago sottile (FNA, Fine Needle Aspiration) impiega un ago molto sottile per prelevare campioni di cellule o fluido. La biopsia con ago tranciante (core needle biopsy) utilizza un ago più grande per estrarre un campione di tessuto cilindrico (un "core"). Queste metodiche sono meno invasive rispetto alle biopsie chirurgiche aperte e sono spesso guidate da tecniche di imaging come ecografia, TC o risonanza magnetica per garantire la precisione del prelievo.
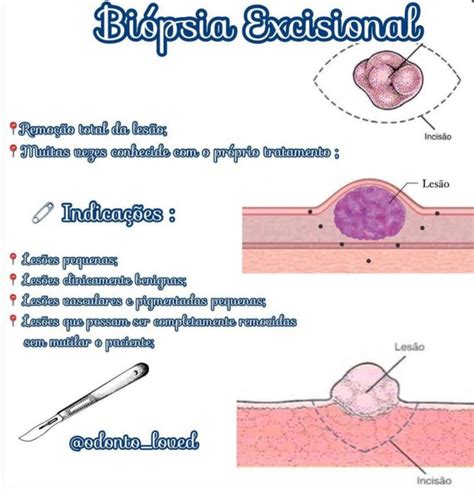
Indipendentemente dal tipo di biopsia eseguita, i campioni di tessuto raccolti verranno inviati a un laboratorio di patologia, dove verranno esaminati al microscopio da un patologo. Questa analisi istologica è cruciale per la diagnosi definitiva e per guidare le decisioni terapeutiche.
2.2 La Biopsia Muscolare: Dalla Tecnica all'Analisi
La biopsia dei tessuti molli e dei muscoli è uno strumento diagnostico essenziale per la moderna medicina, particolarmente utile nella diagnosi e nella gestione delle miopatie, delle neuropatie e di altre condizioni neuromuscolari.
Generalmente si esegue una agobiopsia, ovvero il prelievo viene eseguito con un ago (Bergstrom) in anestesia locale. Con la metodica ad ago possono essere eseguiti anche prelievi multipli, consentendo di ottenere campioni da diverse aree o di aumentare la quantità di tessuto disponibile per l'analisi. Solitamente il prelievo viene eseguito ad ago (Bergstrom) in anestesia locale, rendendo la procedura relativamente poco invasiva e ben tollerata.
Per quanto riguarda la sensazione durante la procedura, solitamente il dolore è minimo o assente o viene percepito come una sensazione di disagio. In alcuni casi, tuttavia, viene riferito un dolore maggiore, a seconda della sede bioptica e del numero di prelievi eseguiti. La procedura risulta solitamente indolore e durante la procedura viene percepito soltanto pressione o fastidio, grazie all'anestesia locale somministrata in anticipo.
Al termine della stessa viene applicato un punto di sutura e viene consigliata attività fisica ridotta per alcuni giorni per favorire la guarigione del sito di prelievo. In genere la procedura risulta ben tollerata e senza dolore nei giorni successivi. La procedura di agobiopsia, come tutte le procedure mini-invasive, è gravata da scarsi rischi procedurali. I rischi della procedura sono scarsi, e il rischio maggiore è l’ematoma del muscolo esaminato e l’infezione, che possono essere minimizzati con una tecnica sterile e un'attenta gestione post-procedurale.
Anestesia epidurale (o peridurale): che cos'è e come si effettua
Una volta prelevato, il campione ottenuto con la biopsia muscolare viene quindi inviato all’anatomia patologica ed analizzato in microscopia per valutarne le anomalie. Questa analisi può rivelare alterazioni strutturali delle fibre muscolari, infiltrazioni infiammatorie, depositi anomali o segni di degenerazione, fornendo indizi fondamentali per la diagnosi di patologie neuromuscolari complesse, come le miopatie infiammatorie, distrofie muscolari o malattie metaboliche.
2.3 La Biopsia Nervosa: Un Dettaglio Cruciale per le Neuropatie
La biopsia nervosa è una procedura diagnostica complementare alla biopsia muscolare, spesso eseguita in concomitanza per ottenere un quadro diagnostico più completo. La biopsia dei muscoli e quella dei nervi di norma si eseguono contemporaneamente quando si sospetta una patologia che coinvolge entrambi i tessuti.
La biopsia dei nervi può aiutare a differenziare un danno assonale da una polineuropatia demielinizzante qualora gli altri test diagnostici non siano stati dirimenti. Questa distinzione è fondamentale poiché le due condizioni hanno cause e trattamenti differenti. Per il prelievo, bisogna scegliere un nervo che innervi un’area che presenti i segni della malattia, assicurando che il campione sia rappresentativo della patologia.
La biopsia nervosa può anche rivelare infezioni rare, come la lebbra, o evidenziare la presenza di vasculiti. Se la polineuropatia può essere causata da una vasculite, il campione bioptico deve includere anche una porzione di pelle, in modo da aumentare le possibilità di trovare un’anomalia vascolare e confermare la diagnosi. Inoltre, se gli altri test diagnostici mostrassero che le terminazioni nervose non sono riconoscibili o insufficienti per una diagnosi, e la biopsia dimostrasse che le terminazioni nervose non sono riconoscibili, allora una biopsia cutanea a punch può confermare l’ipotesi di una polineuropatia delle piccole fibre, una condizione difficile da diagnosticare con le tecniche convenzionali.
2.4 La Biopsia Spinale Percutanea: Diagnosi delle Patologie Vertebrali
Oltre alle biopsie di muscoli e nervi, un'altra importante procedura diagnostica è la biopsia spinale percutanea, utilizzata per indagare patologie che interessano la colonna vertebrale.
La prima biopsia percutanea spinale è stata eseguita negli anni '30 da Robertson e Ball con un approccio postero-laterale. L’utilizzo della fluoroscopia per l’esecuzione di tale procedura divenne popolare dopo il 1949, mentre la guida TC venne diffusamente accettata solo dall’1981, segnando un'importante evoluzione nella precisione e sicurezza della tecnica. Queste tecniche di imaging guidano l'ago con precisione millimetrica fino al punto di prelievo, minimizzando i rischi.
Le indicazioni per l’esecuzione di una biopsia spinale includono il sospetto di neoplasia, sia vertebrale che paraspinale, per determinare la natura di masse sospette nell'area della colonna. Altre indicazioni sono le infezioni discali, come la spondilodiscite, e le malattie metaboliche ossee che possono alterare la struttura delle vertebre.
Nonostante sia una procedura generalmente sicura, le complicanze legate all’esecuzione della biopsia percutanea sono piuttosto rare, con un tasso di circa lo 0.2%. Queste possono includere ematomi, ovvero la formazione di raccolte di sangue nel sito di prelievo, lesioni iatrogene delle radici nervose, che possono portare a dolore o debolezza transitoria, pneumotorace se il prelievo avviene in prossimità della cavità toracica, e infezioni gravi come l'osteomielite vertebrale e la spondilodiscite, sebbene quest'ultime siano estremamente rare grazie all'uso di tecniche sterili. La biopsia spinale percutanea rimane uno strumento insostituibile per una diagnosi accurata di patologie vertebrali complesse, permettendo di orientare al meglio le strategie terapeutiche.