La scelta di un metodo contraccettivo è una decisione personale e significativa, che richiede un'attenta valutazione dei benefici, dei rischi e delle modalità d'uso. Tra le opzioni disponibili, i contraccettivi orali combinati (COC) rappresentano una soluzione ampiamente utilizzata per la prevenzione del concepimento. La pillola Fedra, contenente una combinazione fissa di gestodene ed etinilestradiolo, rientra in questa categoria e offre un'efficace protezione anticoncezionale quando assunta correttamente. Tuttavia, come ogni farmaco, presenta specifiche indicazioni, controindicazioni, modalità d'uso e potenziali effetti collaterali che necessitano di essere compresi appieno.
Composizione e Meccanismo d'Azione di Fedra
Fedra è classificata nella categoria farmacoterapeutica dei progestinici ed estrogeni, in combinazioni fisse. Ogni compressa rivestita di Fedra contiene 0,075 mg di gestodene, un progestinico di terza generazione, e 0,02 mg di etinilestradiolo, un estrogeno. Questi principi attivi agiscono sinergicamente per impedire la gravidanza attraverso diversi meccanismi:
- Soppressione dell'ovulazione: Impediscono il rilascio dell'ovulo dalle ovaie.
- Alterazione del muco cervicale: Rendono il muco cervicale più denso e meno permeabile agli spermatozoi.
- Modificazione dell'endometrio: Rendono l'utero meno recettivo all'eventuale impianto di un ovulo fecondato.
Oltre ai principi attivi, Fedra contiene eccipienti che includono lattosio monoidrato, amido di mais, povidone 25, magnesio stearato, saccarosio, povidone 90, macrogol 6.000, calcio carbonato, talco e estere etilenglicolico dell'acido montanico (cera E). È importante notare la presenza di lattosio e saccarosio tra gli eccipienti, informazioni rilevanti per pazienti con intolleranze specifiche.
Indicazioni e Modalità d'Uso per la Prevenzione del Concepimento
L'indicazione primaria di Fedra è la prevenzione della gravidanza. La decisione di prescrivere questo contraccettivo orale combinato deve sempre basarsi su una valutazione approfondita dei fattori di rischio individuali della donna, in particolare quelli correlati alle tromboembolie venose (TEV).
Quando assunti correttamente, i contraccettivi orali combinati presentano una percentuale di insuccesso stimata intorno all'1% per anno. Tuttavia, questa percentuale può aumentare significativamente in caso di dimenticanze o assunzione non conforme alle indicazioni.
Le compresse di Fedra devono essere assunte seguendo l'ordine indicato sulla confezione, ogni giorno e preferibilmente alla stessa ora, con un po' di liquido. Il regime standard prevede l'assunzione di una compressa al giorno per 21 giorni consecutivi. Successivamente, si osserva un intervallo di 7 giorni "libero da pillola", durante il quale si verifica solitamente un'emorragia da sospensione, che inizia tipicamente 2-3 giorni dopo l'ultima compressa e può non essere terminata prima dell'inizio del ciclo successivo.
Avvio del Trattamento:
- Nessun trattamento contraccettivo ormonale precedente: L'assunzione deve iniziare il primo giorno del ciclo mestruale naturale (il primo giorno della mestruazione). Per garantire la massima protezione fin da subito, è possibile iniziare tra il secondo e il quinto giorno, ma in questo caso, durante il primo ciclo, si raccomanda l'uso di un metodo di barriera (come il preservativo) per i primi sette giorni di assunzione delle compresse.
- Passaggio da un altro contraccettivo ormonale combinato (COC): La prima compressa di Fedra dovrebbe essere assunta preferibilmente il giorno dopo l'ultima compressa attiva del precedente COC, o al più tardi il giorno dopo il consueto intervallo libero da pillola, o il giorno dopo l'ultima compressa di placebo.
- Passaggio da un anello vaginale o cerotto transdermico: L'assunzione di Fedra va iniziata preferibilmente il giorno della rimozione dell'ultimo anello o cerotto, o al più tardi quando sarebbe prevista la successiva applicazione.
- Passaggio da un contraccettivo a base di solo progestinico (minipillola, iniezione, impianto) o sistema intrauterino a rilascio di progestinico (IUS): La transizione può avvenire in qualsiasi momento se si utilizza la minipillola, iniziando Fedra il giorno successivo alla sospensione della minipillola. Per impianti e iniezioni, Fedra va iniziata il giorno della rimozione dell'impianto o nel giorno in cui è prevista la successiva iniezione. In tutti questi casi di passaggio da metodi progestinici, è necessario utilizzare un metodo contraccettivo non ormonale di supporto per i primi sette giorni di assunzione di Fedra.
- Dopo un aborto nel primo trimestre: L'assunzione di Fedra può iniziare immediatamente senza necessità di ulteriori misure contraccettive.
- Dopo un parto o un aborto nel secondo trimestre: L'assunzione di contraccettivi orali combinati non dovrebbe iniziare prima di 21-28 giorni dal parto o dall'aborto. È consigliabile utilizzare un metodo contraccettivo non ormonale di supporto per i primi sette giorni. Se nel frattempo si sono avuti rapporti sessuali, è prudente escludere una gravidanza o attendere la prima mestruazione prima di iniziare Fedra. Per le donne che allattano, si rimanda a considerazioni specifiche.
Come funziona la pillola anticoncezionale e che effetti collaterali ha?
Gestione dell'Assunzione Irregolare: Cosa Fare se si Dimentica una Pillola
La sicurezza contraccettiva può essere compromessa se le compresse vengono dimenticate, specialmente durante i primi giorni del ciclo di trattamento. Le azioni da intraprendere dipendono dal ritardo nell'assunzione e dalla settimana del ciclo.
Ritardo inferiore alle 12 ore: Se il ritardo nell'assunzione di una compressa è inferiore alle 12 ore rispetto all'ora abituale, la protezione contraccettiva non è ridotta. La compressa dimenticata va presa non appena ci si ricorda e le compresse successive vanno assunte regolarmente secondo il consueto schema.
Ritardo superiore alle 12 ore: Se il ritardo supera le 12 ore, la protezione contraccettiva non è più garantita. In questo scenario, valgono i seguenti principi, che prevedono 7 giorni di assunzione ininterrotta per ristabilire un'adeguata soppressione dell'asse ipotalamo-ipofisi-ovaio:
- Prima settimana: La compressa dimenticata va presa appena ci si ricorda, anche se ciò comporta l'assunzione di due compresse contemporaneamente. Le altre compresse proseguono regolarmente. È fondamentale impiegare un metodo di barriera (come il preservativo) nei successivi 7 giorni. Se si sono avuti rapporti sessuali nella settimana precedente la dimenticanza, occorre prendere in considerazione la possibilità di una gravidanza.
- Seconda settimana: La compressa dimenticata va assunta non appena ci si ricorda, anche se significa prenderne due insieme. Le altre compresse seguono il ritmo usuale. Se nei 7 giorni precedenti la dimenticanza le compresse sono state assunte correttamente, non è necessario un metodo contraccettivo aggiuntivo. In caso contrario, o se sono state dimenticate più pillole, si raccomandano precauzioni aggiuntive per 7 giorni.
- Terza settimana: In questa fase, il rischio di ridotta affidabilità contraccettiva è maggiore a causa dell'imminenza dell'intervallo libero da pillola. Per prevenire la riduzione della protezione, si possono adottare due opzioni, senza necessità di metodi aggiuntivi se le compresse nei 7 giorni precedenti la dimenticanza sono state assunte correttamente:
- Prendere la compressa dimenticata appena ci si ricorda (anche due contemporaneamente) e proseguire regolarmente. La confezione successiva va iniziata subito dopo aver terminato la precedente, senza intervallo libero da pillola.
- Si può anche raccomandare di interrompere l'assunzione delle compresse della confezione in corso e poi iniziare una nuova confezione dopo un intervallo di 7 giorni (contando anche il giorno della pillola dimenticata), per poi proseguire con una confezione nuova.
In caso di vomito o grave diarrea entro 3-4 ore dall'assunzione, l'assorbimento potrebbe essere incompleto, equiparando la situazione a una dimenticanza. In tali casi, è necessario seguire le stesse precauzioni come per una compressa dimenticata.
Sospensione e Ritardo della Mestruazione
Sebbene non sia la modalità d'uso principale, è possibile, in determinate circostanze, modificare il ciclo mestruale. L'assunzione prolungata delle compresse, proseguendo con una nuova confezione senza osservare l'intervallo di 7 giorni, può portare a sanguinamenti da rottura o spotting. Per spostare la mestruazione ad un altro giorno della settimana, si può accorciare l'intervallo libero da pillola per i giorni desiderati. Ad esempio, per anticipare il ciclo di tre giorni, si inizierà la confezione successiva tre giorni prima. Se la pausa diventa troppo breve (3 giorni o meno), la mestruazione potrebbe non verificarsi durante tale intervallo. È importante sottolineare che l'intervallo libero da pillola non deve mai essere prolungato, ma solo accorciato.
Sanguinamenti Irregolari
Nei primi mesi di assunzione di contraccettivi orali combinati, come Fedra, è possibile che si verifichino sanguinamenti vaginali tra una mestruazione e l'altra. Questi episodi, noti come spotting, sono generalmente transitori e tendono a scomparire una volta che l'organismo si è abituato al farmaco, solitamente entro circa 3 cicli di assunzione.
Gravidanza e Allattamento
Se, nonostante l'assunzione corretta di Fedra, senza episodi di vomito, diarrea o interazioni con altri farmaci, le mestruazioni non si presentano per due cicli consecutivi, è necessario consultare immediatamente un medico per escludere una gravidanza. L'interruzione volontaria dell'uso di Fedra è possibile in qualsiasi momento. Se l'interruzione è motivata dal desiderio di maternità, è fondamentale discuterne preventivamente con il proprio medico.
Le informazioni relative all'uso di Fedra durante l'allattamento sono riportate nel paragrafo 4.6 del foglietto illustrativo (non completamente fornito nei dati utente, ma è un riferimento da tenere in considerazione).
Conservazione
Fedra deve essere conservata al riparo dalla luce e a una temperatura non superiore ai 25 gradi Celsius, mantenendola nella sua confezione originale.
Avvertenze Specifiche e Rischi Cardiovascolari: Un Approfondimento Cruciale
L'uso di qualsiasi contraccettivo ormonale combinato (COC) comporta un aumento del rischio di tromboembolia venosa (TEV) rispetto alla non assunzione. Studi indicano che i prodotti contenenti gestodene, come Fedra, possono essere associati a un rischio di TEV fino al doppio rispetto ai COC contenenti levonorgestrel, norgestimato o noretisterone. La decisione di prescrivere Fedra, quindi, richiede una discussione approfondita con la paziente riguardo ai rischi specifici, alla comprensione del modo in cui i fattori di rischio personali influenzano tale rischio, e al fatto che il rischio massimo di TEV si presenta nel primo anno di utilizzo.
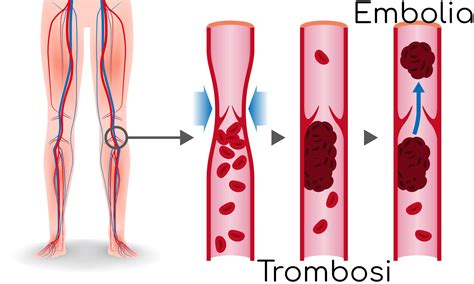
Si stima che circa 2 donne su 10.000 che non utilizzano un COC e non sono in gravidanza sviluppino una TEV in un anno. Questo rischio può essere significativamente più elevato in presenza di fattori predisponenti. Per le donne che usano un COC contenente gestodene, il rischio stimato è tra 9 e 12 TEV all'anno per 10.000 donne, rispetto a circa 6 per 10.000 donne che usano un COC con levonorgestrel. È fondamentale ricordare che, in ogni caso, il rischio annuale di TEV con l'uso di COC è inferiore rispetto al rischio associato alla gravidanza o al periodo post-parto. La TEV può essere fatale nell'1-2% dei casi.
Sono stati riportati raramente casi di trombosi in altri vasi sanguigni (vene ed arterie) epatici, mesenterici, renali o retinici in donne che utilizzano COC.
Fattori di Rischio di Tromboembolia Venosa (TEV)
Il rischio di complicanze tromboemboliche venose aumenta sostanzialmente in presenza di uno o più fattori di rischio aggiuntivi. La presenza di diversi fattori di rischio rende Fedra controindicato. Se una donna presenta più di un fattore di rischio, l'aumento del rischio può essere maggiore della somma dei singoli fattori. In questi casi, è necessario valutare il rischio totale di TEV. Se il rapporto rischi-benefici viene considerato negativo, non si deve prescrivere un COC.
I fattori di rischio includono, ma non sono limitati a:
- Età avanzata (sopra i 35 anni)
- Fumo (soprattutto se più di 15 sigarette al giorno)
- Obesità (BMI superiore a 30 kg/m²)
- Ipertensione arteriosa
- Diabete mellito con sintomi vascolari
- Dislipoproteinemia grave
- Malattie cardiache (valvolopatie, aritmie, scompenso cardiaco)
- Emicrania con aura o sintomi neurologici focali
- Storia personale o familiare di tromboembolie
- Predisposizione ereditaria o acquisita nota alla tromboembolia venosa (es. resistenza alla proteina C attivata, carenza di antitrombina III, proteina C o S)
- Intervento chirurgico maggiore con immobilizzazione prolungata
- Immobilizzazione prolungata (es. fratture degli arti inferiori, lunghi viaggi in aereo o auto senza interruzione)
- Patologie maligne accertate o sospette degli organi genitali o delle mammelle, se ormono-dipendenti.
Sintomi di TEV: Le donne devono essere istruite a rivolgersi immediatamente a un medico se manifestano sintomi quali:
- Trombosi Venosa Profonda (TVP): Gonfiore unilaterale della gamba o del piede, dolore o sensibilità alla gamba (anche solo in stazione eretta o camminando), aumento del calore nella gamba colpita, pelle della gamba arrossata o con colorazione anomala.
- Embolia Polmonare (EP): Comparsa improvvisa e inspiegabile di dispnea (mancanza di respiro) e tachipnea (respirazione accelerata), tosse improvvisa associata a emottisi (sangue nell'espettorato), dolore toracico acuto, stordimento grave o vertigini, battito cardiaco accelerato o irregolare.
Alcuni sintomi, come la dispnea e la tosse, possono essere aspecifici e confusi con condizioni più comuni. Altri segni di occlusione vascolare includono dolore improvviso, gonfiore o colorazione blu pallida di un'estremità. In caso di occlusione oculare, i sintomi possono variare da offuscamento della vista indolore a perdita della vista.
Rischio di Tromboembolia Arteriosa (TEA)
Studi epidemiologici hanno associato l'uso dei COC a un aumento del rischio di tromboembolie arteriose, come infarto miocardico o incidenti cerebrovascolari (inclusi attacchi ischemici transitori - TIA e ictus). Anche questi eventi possono essere fatali.
Fattori di Rischio di TEA: Il rischio di complicanze tromboemboliche arteriose aumenta in presenza di fattori di rischio. Fedra è controindicato se una donna presenta un fattore di rischio grave o molteplici fattori di rischio per la TEA. Similmente alla TEV, se una donna possiede più fattori di rischio, l'aumento del rischio può essere additivo o sinergico.
I fattori di rischio per la TEA includono:
- Età (soprattutto sopra i 35 anni)
- Fumo
- Ipertensione grave
- Diabete mellito con sintomi vascolari
- Dislipoproteinemia grave
- Obesità
- Precedenti di emicrania con sintomi neurologici focali
- Storia familiare di tromboembolie precoci (sotto i 50 anni)
- Malattie cardiache.
La presenza di uno dei seguenti fattori di rischio gravi è sufficiente a controindicare l'uso di COC:
- Diabete mellito con sintomi vascolari
- Ipertensione grave
- Dislipoproteinemia grave
- Precedenti di emicrania con sintomi neurologici focali.
Altre Condizioni Controindicanti
Fedra è inoltre controindicato in caso di:
- Ipersensibilità ai principi attivi o ad uno qualsiasi degli eccipienti.
- Presenza o rischio di tromboembolia venosa (TEV) o arteriosa (TEA), come descritto dettagliatamente sopra.
- Malattia epatica grave, in atto o pregressa, finché i valori della funzionalità epatica non siano tornati alla norma.
- Tumori epatici, in atto o pregressi (benigni o maligni).
- Patologie maligne, accertate o sospette, degli organi genitali o delle mammelle, se ormono-dipendenti.
- Emorragia vaginale di natura non accertata.
- Gravidanza accertata o sospetta.
- Associazione con Ritonavir (un farmaco antivirale).
- Patologia oftalmica di origine vascolare.
- L'uso concomitante con medicinali contenenti ombitasvir/paritaprevir/ritonavir e dasabuvir, o medicinali contenenti glecaprevir/pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir è controindicato.
La complessità biologica dell'azione dei contraccettivi orali combinati e la potenziale gravità degli effetti collaterali, in particolare gli eventi tromboembolici, sottolineano l'importanza di una scrupolosa visita medica. Questa valutazione è essenziale per determinare l'appropriatezza terapeutica di Fedra e per identificare eventuali fattori predisponenti prima di iniziare il trattamento. La completa informazione e una comunicazione aperta tra medico e paziente sono pilastri fondamentali per un uso sicuro ed efficace di questo farmaco.
È bene ricordare che le informazioni su Fedra pubblicate possono non essere sempre aggiornate o complete, pertanto è sempre consigliabile fare riferimento al proprio medico o farmacista per chiarimenti.

Considerazioni Farmacocinetiche
Dopo l'assunzione, sia l'etinilestradiolo che il gestodene vengono metabolizzati a livello epatico. L'emivita stimata di questi composti è di circa 24 ore. I metaboliti prodotti sono generalmente inattivi e vengono eliminati dall'organismo attraverso le feci e le urine. Questa caratteristica farmacocinetica contribuisce alla durata d'azione del farmaco e al suo schema di dosaggio giornaliero.