Introduzione: La Crioconservazione e la Nascita di Nuove Sfide Bioetiche
La procreazione medicalmente assistita (PMA) ha rivoluzionato le possibilità per molte coppie di realizzare il desiderio di genitorialità, offrendo soluzioni a diverse forme di infertilità. Al centro di queste tecniche vi è spesso la crioconservazione, un metodo avanzato che permette la preservazione di gameti (spermatozoi e ovociti) o embrioni. Questa tecnica, basata sulla vitrificazione, ha assunto un ruolo cruciale, sia per la preservazione della fertilità in previsione di trattamenti medici lesivi o per ragioni sociali, sia per ottimizzare i risultati di un ciclo di PMA.
Tuttavia, l'efficacia e la diffusione della crioconservazione, in particolare quella embrionaria, hanno generato nuove e complesse questioni, soprattutto per quanto riguarda il destino degli embrioni cosiddetti "soprannumerari". Questi sono gli embrioni formati in numero maggiore rispetto a quelli che possono essere trasferiti nell'utero materno in un singolo ciclo di trattamento. La gestione di tali embrioni, che rimangono crioconservati a tempo indefinito, rappresenta una delle sfide più significative del panorama bioetico e giuridico contemporaneo, con implicazioni profonde che toccano la dignità della vita nascente, l'autonomia individuale e il progresso della scienza. L'Italia, in particolare, si trova ad affrontare un vuoto legislativo che rende il destino di migliaia di questi embrioni un argomento di acceso dibattito.
La Crioconservazione: Una Tecnica Fondamentale nella Procreazione Medicalmente Assistita (PMA)
La crioconservazione rappresenta una pietra miliare nell'ambito della medicina riproduttiva moderna, consentendo la preservazione di materiale biologico con una sorprendente efficacia. È una tecnica che si applica sia ai gameti, ossia spermatozoi e ovociti, sia agli embrioni stessi. Il suo principio si basa sulla vitrificazione, un tipo specifico di congelamento ultrarapido che previene la formazione di cristalli di ghiaccio all'interno delle cellule, i quali potrebbero causare danni irreversibili.
Il processo di vitrificazione richiede dapprima un trattamento dei gameti e degli embrioni con specifici crioprotettori, seguendo protocolli meticolosi. Questi agenti chimici sono fondamentali per preparare le cellule al congelamento e per aumentarne significativamente le probabilità di sopravvivenza una volta scongelate. Dopo questa fase preparatoria, le cellule vengono portate rapidamente alla temperatura estremamente bassa di -196°C in una frazione di secondo. Lo stoccaggio a lungo termine avviene in piccoli dispositivi di plastica ionomerica, che sono poi collocati in apposite criobanche contenenti azoto liquido alla medesima temperatura di -196°C. In questo ambiente criogenico, i gameti e gli embrioni vitrificati possono essere mantenuti in uno stato pressoché inalterato per decenni, conservando le loro caratteristiche biologiche e le potenzialità di sviluppo.
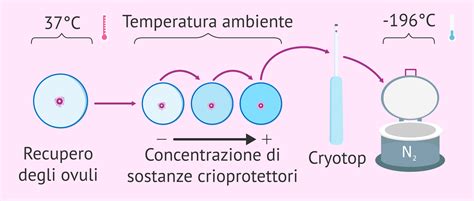
L'efficacia e l'affidabilità della crioconservazione hanno portato a un'enorme espansione del suo utilizzo negli ultimi dieci anni. Questa tecnica è impiegata sia per le procedure di preservazione della fertilità, che permettono a individui di conservare le proprie cellule riproduttive in vista di future necessità, sia per massimizzare le probabilità di successo di un trattamento di Procreazione Medicalmente Assistita (PMA). È un servizio prevalentemente offerto a coloro che devono sottoporsi a terapie potenzialmente lesive per le cellule riproduttive, come la radioterapia o la chemioterapia, o a coloro che desiderano conservare tali cellule per trattamenti futuri di fecondazione assistita.
Preservazione della Fertilità: Crioconservazione di Gameti
La capacità di conservare i gameti offre opportunità significative per la pianificazione familiare e per la gestione delle sfide riproduttive.
Crioconservazione Autologa degli Ovociti
Il congelamento degli ovociti è una pratica consolidata per preservare le proprie cellule riproduttive in diverse situazioni. Questa procedura è fortemente raccomandata per le donne che devono affrontare terapie potenzialmente dannose per la loro fertilità, come cicli di radioterapia o chemioterapia, che possono alterare la struttura o la funzionalità degli ovociti. Un'altra ragione sempre più diffusa per la crioconservazione degli ovociti è il "social freezing", che consente di posticipare una gravidanza. Questo può avvenire in particolari casi in cui una gravidanza immediata risulterebbe prematura rispetto a situazioni sociali o personali contingenti, come l'avanzamento della carriera, la familiarità con la menopausa precoce, o altre circostanze personali che comportano il rischio di superare l'età in cui la donna ha le migliori possibilità di concepire naturalmente.
Poiché, nonostante tutte le precauzioni, non tutti gli ovociti riescono a mantenere intatta la loro struttura dopo lo scongelamento, si consiglia la crioconservazione a quelle pazienti che abbiano almeno 5 ovociti. Questi potranno essere quindi utilizzati in un secondo tempo per un eventuale ulteriore tentativo di fecondazione in vitro, evitando così di dover affrontare nuovamente la stimolazione ovarica e il prelievo degli ovociti, procedure che possono essere fisicamente ed emotivamente impegnative.
Social Freezing: programmare la maternità - Dott. Francesco Tomei
Crioconservazione Autologa degli Spermatozoi
Analogamente agli ovociti, il congelamento degli spermatozoi è fortemente raccomandato prima di sottoporsi a potenziali terapie lesive delle cellule riproduttive, quali la chemioterapia o la radioterapia. In situazioni in cui una terapia dovesse causare danni permanenti, la crioconservazione offre una salvaguardia, permettendo all'individuo di mantenere la possibilità di procreare in futuro utilizzando il proprio materiale genetico.
Crioconservazione del Liquido Seminale
Nell’ambito di un percorso di PMA, la crioconservazione del liquido seminale è particolarmente utile anche in altri contesti. È consigliata in caso di difficoltà prevedibile nella raccolta del campione il giorno stesso del prelievo degli ovociti, eliminando così stress e incertezze. Inoltre, è una risorsa preziosa nel caso di un campione seminale con quantità e/o qualità critiche di spermatozoi. In queste circostanze, il campione congelato può essere utilizzato come backup, una sorta di rete di sicurezza, nel caso in cui le caratteristiche del liquido seminale dovessero peggiorare nel tempo, garantendo comunque la disponibilità di spermatozoi per il processo di fecondazione.
Gli Embrioni Sovrannumerari: Origine e Scopo della Crioconservazione
Il congelamento degli embrioni, inclusa la fase di blastocisti, in un percorso di procreazione assistita rappresenta una risorsa di inestimabile valore. Questa procedura consente infatti di mantenere pressoché inalterate le cellule per un periodo di diversi anni. La sopravvivenza allo scongelamento delle blastocisti è particolarmente elevata, attestandosi intorno al 98-99%. Questo dato indica che si tratta di una procedura molto ben tollerata dalle cellule embrionarie e che non solo non compromette, ma in alcuni casi addirittura aiuta, le probabilità di riuscita del trattamento di PMA.
I casi in cui si ricorre alla crioconservazione degli embrioni sono principalmente due, entrambi strategici per l'ottimizzazione del percorso riproduttivo e per la salute della donna.
Il primo caso si verifica quando gli embrioni non sono trasferibili nell’immediato. Questa situazione può presentarsi per diverse ragioni. Ad esempio, se il trattamento richiede di posticipare il trasferimento per consentire i tempi necessari per analisi specifiche, come la diagnosi genetica preimpianto (PGT) e la refertazione da parte del laboratorio di genetica. Un altro motivo importante può essere legato alla salute della donna, come nel rischio di iperstimolazione ovarica, una delle principali complicanze dei trattamenti di PMA. In attesa di un momento più adeguato e sicuro per il trasferimento, gli embrioni vengono crioconservati.
Il secondo e più dibattuto caso si ha quando si formano più embrioni di quanti se ne vogliano trasferire. In questa circostanza, dopo aver effettuato un primo transfer "a fresco" (ovvero con embrioni non congelati), gli embrioni che rimangono e che non sono stati trasferiti vengono definiti "embrioni soprannumerari". Questi possono essere crioconservati per permettere un ulteriore transfer in futuro. Questa opportunità è particolarmente significativa qualora il primo transfer non dovesse andare a buon fine, offrendo alla coppia una seconda possibilità senza dover ricominciare l'intero ciclo di stimolazione ovarica. Inoltre, la crioconservazione degli embrioni soprannumerari è preziosa anche nel caso in cui la coppia desideri ottenere una seconda gravidanza in futuro, senza doversi sottoporre nuovamente a tutte le fasi del trattamento.
Per crioconservazione si intende il congelamento di materiale biologico in azoto liquido per conservarlo nel tempo, mantenendone inalterate le condizioni. È una tecnica che si può applicare ai gameti e agli embrioni. Si tratta di una tecnica che solo recentemente non viene più considerata sperimentale: negli Stati Uniti, ad esempio, è stata considerata una tecnica standard solo dal 2012.
Nel contesto di un ciclo di PMA, la coppia che ricorre alle tecniche di fecondazione assistita firma inizialmente un consenso informato. In questo documento, la coppia decide se intende ottenere in quel ciclo un numero di embrioni tale da non averne in esubero dopo il transfer in utero, oppure se desidera che venga prodotto un numero maggiore di embrioni. Quest'ultima opzione è solitamente scelta per aumentare le probabilità di successo, potendo selezionare gli embrioni migliori da trasferire. Nel secondo caso, è chiaro che il biologo insemina un numero elevato di ovociti, il che genererà degli embrioni in eccesso rispetto a quelli destinati al transfer immediato. Questi embrioni in eccesso, gli embrioni soprannumerari, possono essere congelati e utilizzati in cicli successivi sia per ottenere un’ulteriore gravidanza, sia nel caso in cui il primo tentativo non sia andato a buon fine. Gli embrioni in esubero vengono crioconservati e mantenuti in banche di azoto liquido a -196°C. Il transfer da embrioni scongelati risulta molto semplice e per niente invasivo, in quanto la donna non viene sottoposta ad alcuna stimolazione ovarica né ad alcun intervento chirurgico preparatorio.
Il Contesto Normativo Italiano: La Legge 40/2004 e le Sue Evoluzioni
La gestione e il destino degli embrioni soprannumerari in Italia sono profondamente influenzati dalla Legge 40 del 2004, una normativa complessa e spesso controversa che disciplina la procreazione medicalmente assistita. Sebbene la crioconservazione di embrioni in Italia sia oggi consentita, la sua evoluzione è stata marcata da significative modifiche legislative e sentenze della Corte Costituzionale.
Inizialmente, la Legge 40/2004 poneva rigidi limiti alla creazione di embrioni, imponendo di produrne non più di tre per ciclo e l'obbligo di impiantarli tutti. Questa impostazione mirava a tutelare l'embrione, evitando la formazione di "eccessi" e il loro conseguente abbandono o manipolazione. Tuttavia, tale restrizione si rivelò problematicamente rigida, limitando l'efficacia dei trattamenti e aumentando i rischi per la donna, in particolare quello di gravidanze multiple nel tentativo di trasferire tutti gli embrioni disponibili.
Un punto di svolta fondamentale è rappresentato dal maggio 2009, quando, a seguito della sentenza 151 della Corte Costituzionale, è stato di nuovo consentita la crioconservazione embrionaria. Questa storica decisione ha riconosciuto l'importanza di tale tecnica per garantire alla coppia le migliori probabilità di successo nella PMA e, contestualmente, per ridurre il rischio correlato alle gravidanze multiple, che rappresentano una complicanza non trascurabile. Le possibilità offerte dalla crioconservazione e le sue implicazioni vengono illustrate e discusse dettagliatamente durante la spiegazione del consenso informato alle coppie.
Quando una coppia aderisce al consenso informato per la crioconservazione embrionaria, si impegna formalmente all’utilizzo futuro degli embrioni. Questo impegno è cruciale nel quadro normativo italiano. Se la coppia non intendesse accettare la possibilità di crioconservazione di embrioni soprannumerari, la normativa prevederebbe l'utilizzo di soli 3 ovociti, ritenuti di migliore qualità morfologica, e tutti gli embrioni che ne derivassero dovrebbero essere in ogni caso trasferiti. Questa scelta preliminare è fondamentale per la gestione del percorso di PMA.

La crioconservazione degli embrioni interviene anche in tutti i casi in cui il trasferimento con embrioni freschi possa essere non indicato o addirittura comportare un rischio per la donna ricevente il trattamento. Analogamente, è fortemente consigliata la conservazione di tutti gli embrioni e la conseguente cancellazione di un transfer con embrioni freschi nei casi in cui gli ormoni usati per stimolare l’ovaio abbiano generato una condizione di iperstimolazione ovarica, che rappresenta la principale complicanza dei trattamenti di PMA.
Una volta crioconservati, gli embrioni possono essere utilizzati dalla coppia per un ulteriore tentativo di PMA, sia dopo un primo tentativo fallito sia qualora si intenda avere un altro figlio. È anche possibile scegliere di trasferirli in un altro Centro specializzato e autorizzato. La terza opzione, che apre un complesso scenario etico e legale, è quella di abbandonarli mediante un’apposita dichiarazione firmata. In questo caso, la coppia rinuncia di fatto agli embrioni.
La normativa italiana prevede, con chiarezza, che gli embrioni non possano essere donati ad altre coppie o alla ricerca scientifica, e che non possano essere distrutti. In caso di abbandono, quindi, gli embrioni rimarranno a carico del Centro presso cui sono crioconservati a tempo indefinito. Alla fine del trattamento, alla coppia viene consegnata una relazione conclusiva della procedura. In base alle indicazioni della Legge 40/2004, solo dati anonimi, riguardanti il ciclo di terapia, devono essere comunicati, secondo le norme previste, al Registro Nazionale della Procreazione Medicalmente Assistita, tenuto dall’Istituto Superiore di Sanità.
Tutto ciò è già applicabile da tempo con tecniche di crioconservazione consolidate e note come “congelamento lento”. Tuttavia, la questione degli embrioni abbandonati è particolarmente pressante. Accade spesso che, se la coppia ha già ottenuto una o più gravidanze e non desidera averne altre, pur avendo altri embrioni crioconservati a disposizione, decida di non volerli più. Secondo la legge 40, non si può obbligare una donna a trasferire in utero i suoi embrioni congelati. Questi embrioni restano, pertanto, abbandonati ad un destino molto incerto. Ciò ha portato ad avere in Italia, ad oggi, migliaia di embrioni abbandonati. A differenza di molti altri stati europei, in Italia vi è un vuoto legislativo riguardo alle sorti di tali embrioni, e quello che è certo è che essi non possono venire utilizzati né a scopo di ricerche scientifiche né possono venire donati a coppie infertili.
Occorre far presente che, proprio a seguito della sentenza n. 151/2009, la Corte Costituzionale ha eliminato l'obbligo di creare un massimo di 3 embrioni, consentendo alle coppie di scegliere quanti ovociti fecondare. È stata, poi, la successiva e correlata sentenza n. 162/2014 a rimuovere il divieto di crioconservazione in via generale per tutti gli embrioni prodotti. Questo significa che gli embrioni crioconservati includono anche quelli formati e congelati prima dell’entrata in vigore della Legge n. 40/2004, quindi prima che si disciplinasse il loro utilizzo, come quelli menzionati dal Decreto Sirchia del 2004 che risultano abbandonati. La situazione attuale vede anche un numero non quantificato di embrioni non idonei per una gravidanza, il cui destino è altrettanto incerto.
Lo Statuto Giuridico dell'Embrione: Un Dibattito Complesso
La questione degli embrioni soprannumerari è intrinsecamente legata a un dibattito fondamentale sullo statuto giuridico dell'embrione umano, un tema che genera profonde riflessioni etiche, filosofiche e legali. Gli embrioni congelati, va sottolineato, sono blastocisti, ossia cellule in fase di sviluppo di circa 5 giorni. A questo stadio, non possiedono ancora la personalità giuridica, un requisito che in Italia è tradizionalmente collegato all'evento della nascita.
Il codice civile italiano, all'articolo 1, ricollega l’acquisto della capacità giuridica al momento della nascita e subordina a questo evento i diritti che la legge riconosce a favore del concepito. Questa è stata la lettura prevalente da parte dei primi interpreti del codice civile per identificare l’inizio della vita umana sotto il profilo della tutela giuridica. Tuttavia, il contesto giuridico attuale è ben diverso da quello in cui tali interpretazioni si iscrivevano, anche a prescindere dall’intervento del legislatore del 2004. La nozione di soggettività giuridica, almeno in termini generali, è ormai considerata un dato acquisito, e la stessa Legge 40/2004 ha contribuito a un’interpretazione estensiva di questa nozione.
La partita della qualificazione giuridica del concepito come persona umana, tuttavia, non si gioca solo sul piano dell’attribuzione di un più o meno elevato grado di soggettività giuridica. Si assiste a una forte divaricazione tra il sistema codicistico, rigido nel porre la sequenza soggetto-persona-capacità giuridica, e i principi costituzionali. L'articolo 2 della Costituzione, infatti, afferma che "la Repubblica riconosce e garantisce i diritti inviolabili dell’uomo", mentre l'articolo 3 promuove "il pieno sviluppo della persona umana". In questi termini, l’attribuzione della soggettività al concepito ad opera dell’articolo 1 della legge n. 40 del 2004, può essere vista come una presa d’atto - al livello della legislazione ordinaria - dell’esistenza nell’ordinamento giuridico nazionale di soggetti non misurabili col metro della capacità giuridica.
Questa interpretazione si pone in consonanza con l’orientamento espresso dalla Corte Costituzionale con la sentenza 18 febbraio 1975, n. 27. Questa sentenza costituisce la premessa imprescindibile di ogni indagine volta a definire i contorni dello statuto giuridico dell’embrione, affermando che “la tutela del concepito - che già viene in rilievo nel diritto civile (artt. 320, 339, 687 c.c.) - [ha] fondamento costituzionale”. Inoltre, l’articolo 31, secondo comma, della Costituzione impone espressamente la “protezione della maternità” e, più in generale, l’articolo 2 Cost. riconosce e garantisce i diritti inviolabili dell’uomo, tra i quali deve annoverarsi il diritto alla vita.
Di qui la necessità di tutelare l’embrione come “individuo umano, in essere e non in potenza anche se in formazione come persona titolare della capacità giuridica alla quale si riferisce l’art. 1 c.c.” Se nel caso dell’immedesimazione tra l’embrione e il corpo della madre può verificarsi un conflitto tra il diritto alla salute della madre e il diritto alla vita del concepito (che persona deve diventare), tale per cui la tutela del primo sia possibile solo sacrificando il secondo e, pertanto, possa essere attribuita ad esso prevalenza; nel caso dell’embrione in vitro il conflitto pare piuttosto potersi ipotizzare tra l’autodeterminazione/libertà della madre o della coppia e la dignità del concepito. Lo stesso non può essere composto accordando tutela esclusiva alla prima, consistente nel “puro desiderio strumentale”, con la conseguenza che la “disuguaglianza si sposti dalla razza e dalle condizioni sociali alla stessa “condizione personale” (espressione dell’art. 3 Cost.). Questa prospettiva evidenzia come l'embrione, pur non essendo persona giuridica, goda di una tutela costituzionale intrinseca, che impone un bilanciamento di interessi complesso e delicato.
Social Freezing: programmare la maternità - Dott. Francesco Tomei
Le Sfide Etiche e Legali degli Embrioni Abbandonati in Italia
Il quadro normativo italiano, pur tutelando l'embrione e permettendo la crioconservazione, ha generato una situazione di stallo per migliaia di embrioni soprannumerari "abbandonati". Questo termine si riferisce a quelli che non sono stati impiantati ai fini di una gravidanza e che, di fatto, rimangono inutilizzati nei centri di crioconservazione, a tempo indefinito, senza una destinazione chiara. La legge 40 non può obbligare una donna a trasferire in utero i suoi embrioni congelati, lasciandoli così ad un destino molto incerto.
Il vuoto legislativo riguardo alle sorti di questi embrioni è una peculiarità italiana che la distingue da molti altri stati europei. In Italia, non possono essere donati ad altre coppie, né possono essere impiegati per la ricerca scientifica, né, tantomeno, possono essere distrutti. Questa triplice proibizione crea un limbo esistenziale per questi embrioni e una crescente difficoltà logistica ed etica per i centri che li custodiscono.
Adozione o Donazione: Un Dibattito Terminologico e Sostanziale
Il tema degli embrioni congelati è tornato alla ribalta con la proposta del Ministro per la Famiglia, la Natalità e le Pari Opportunità, Eugenia Roccella, riguardo a un disegno di legge sull'adozione di quelli in stato di abbandono. Tuttavia, si è sollevato immediatamente un dibattito terminologico e sostanziale sulla natura di tale intervento.
Gli embrioni congelati, come detto, sono blastocisti, ovvero cellule in fase di sviluppo. Essi non hanno personalità giuridica, un requisito imprescindibile per l'adozione. Filomena Gallo, avvocata e segretaria nazionale dell'Associazione Luca Coscioni, ha spiegato all'Ansa che "gli embrioni congelati abbandonati non possono essere adottati perché solo i bambini in stato di abbandono, per legge, possono essere adottati e non delle cellule: queste, nelle normative italiane ed europee, sono equiparate ai tessuti e, se idonee, si donano, ma non possono avere personalità giuridica, requisito imprescindibile per rendere possibile l'adozione". Attribuire personalità giuridica alle cellule, modificando l'articolo 1 del codice civile che subordina tale capacità all'evento nascita, significherebbe bloccare i trapianti, le tecniche di PMA e le interruzioni volontarie di gravidanza (IVG), con ricadute sistemiche di vasta portata.
Pertanto, si suggerisce che sarebbe più appropriato parlare di donazione e non di adozione. Questa distinzione non è meramente semantica, ma riflette profonde differenze nel riconoscimento della natura giuridica dell'embrione e nelle implicazioni pratiche e legali che ne derivano.
Le Proposte per il Destino degli Embrioni Abbandonati
Al fine di individuare le soluzioni di miglior tutela degli embrioni "in stato di abbandono", sono emerse diverse correnti di pensiero e proposte, ognuna con le proprie implicazioni etiche e legali:
Adozione per la Nascita (APN): Già nel lontano 2005, il Comitato Nazionale della Bioetica (CNB), con un documento intitolato “Adozione per la Nascita”, aveva per primo sollevato il problema, proponendo una soluzione. Il CNB, dunque, auspicava la cosiddetta adozione per la nascita per gli embrioni sani, ma "abbandonati" dai genitori biologici. L’impianto nell’utero di una diversa donna, difatti, da un lato, consentirebbe agli embrioni abbandonati, scartati, non rivendicati, di veder soddisfatta un’aspettativa di vita, permettendo loro di svilupparsi verso la nascita fino al raggiungimento di un’esistenza autonoma. Dall’altro, permetterebbe alle coppie non in grado di procreare autonomamente, di evitare le trafile dell’adozione vera e propria, generando, al contempo, un figlio nato dal grembo della donna che desidera diventare madre e nei cui confronti si procederà all’impianto. Questa soluzione cerca di bilanciare il diritto alla vita dell'embrione con il desiderio di genitorialità di altre coppie.
Destinazione alla Ricerca Scientifica: Una prima corrente di pensiero propendeva per destinare, previo consenso dei genitori biologici, gli embrioni “in stato di abbandono” alla ricerca scientifica, anche se ciò dovesse comportare un esito distruttivo a loro carico. La lettura scientifica internazionale, ci consente ad oggi di sapere che il prelievo dall’embrione di cellule staminali pluripotenti, potrebbe rivelarsi decisivo per gli esiti della futura medicina rigenerativa. Le cellule staminali pluripotenti, infatti, se opportunamente istruite in laboratorio, potrebbero essere in grado di differenziarsi in ulteriori cellule e tessuti capaci di riparare organi e sistemi compromessi. A tale idea si può giungere anche mediante un’analisi comparatistica della legislazione europea in materia. È opportuno ricordare, infatti che, a livello europeo non esiste un divieto generalizzato di sperimentazione sugli embrioni umani. Le legislazioni su citate, pur facendo progredire, in tal modo, il progresso scientifico, non perdono di vista la tutela dell’embrione, prevedendo, infatti, che lo svolgimento delle ricerche non può essere effettuato successivamente alla comparsa della cosiddetta "stria primitiva", ovvero dopo circa 14 giorni dallo sviluppo. L'autonomia degli Stati in materia viene ribadita anche dalla recente e succitata sentenza Parrillo c. Italia della Corte Europea dei Diritti dell'Uomo. Tuttavia, l’Autore evidenzia la necessità di comporre il conflitto tra le esigenze individuali e collettive sottese all’attività di ricerca scientifica e l’esigenza di tutelare la vita dell’embrione alla luce del principio personalista. Allo stato attuale delle conoscenze scientifiche sull’accertamento dello stato di salute dell’embrione, in un ordinamento democratico fondato sulla norma personalista, la soluzione della destinazione degli embrioni per la ricerca scientifica non appare praticabile poiché si risolverebbe nella negazione del valore sovrautilitaristico della persona.
La legge italiana nr. 40/2004, come modificata dalle sentenze nr. 151/2009, 162/2014 e 96/2015, continua a plasmare il contesto in cui si muove questo dibattito. La composizione di questo conflitto tra interessi costituzionalmente rilevanti, quali la dignità umana e la libertà di ricerca scientifica, richiede una tecnica di bilanciamento costituzionale, poiché nessuno di essi può essere ritenuto di per sé sempre e comunque prevalente, al fine di evitare la cosiddetta "tirannia dei valori". L'indagine si muove dall’analisi dello statuto giuridico dell’embrione formato in vitro nell’ambito dell’applicazione delle tecniche di procreazione medicalmente assistita al fine di individuare le soluzioni di miglior tutela degli embrioni crioconservati, con particolare riferimento a quelli cosiddetti soprannumerari.
La Prospettiva Internazionale e Bioetica sulla Tutela dell'Embrione
Il dibattito sugli embrioni soprannumerari non si limita al contesto nazionale, ma si inserisce in un più ampio quadro di riflessioni e normative a livello internazionale ed europeo, che cercano di bilanciare il progresso scientifico con la tutela della dignità umana.
La Convenzione sui Diritti del Fanciullo (ONU)
Innanzitutto, viene in rilievo la Convenzione sui Diritti del Fanciullo, firmata a New York il 20 novembre 1989 e ratificata in Italia con la legge 27 maggio 1991, n. 176. Ai sensi dell’articolo 1, ai fini della Convenzione, per fanciullo si intende “ogni essere umano avente un’età inferiore a diciott’anni, salvo che abbia raggiunto prima la maturità in virtù della legislazione applicabile”. Sebbene la disposizione non appaia di per sé dirimente ai nostri fini, onerando ancora una volta l’interprete del compito della qualificazione giuridica della vita prenatale, il Preambolo della Convenzione offre un prezioso aiuto interpretativo. Pur non essendo vincolante per gli Stati contraenti, esso acquista un indiscusso valore interpretativo. La sicura rilevanza di tale indicazione si coglie nella circostanza per la quale essa è ripresa dalla nostra Corte Costituzionale nella sentenza n. 35 del 1997 a sostegno del principio costituzionale di tutela della vita umana fin dal suo inizio. Questa sentenza ha dichiarato l’inammissibilità della richiesta di referendum popolare per l’abrogazione di talune parti della legge 22 maggio 1978, n. 194, sulla interruzione volontaria di gravidanza. Ne consegue che nella nozione di “essere umano” di cui alla Convenzione sui Diritti del Fanciullo debba essere ricompreso anche il “fanciullo” non nato, il cui superiore interesse deve avere una considerazione preminente in tutte le decisioni che lo riguardano (articolo 3), anche prima e a prescindere, quindi, dalla sua nascita. Inoltre, gli Stati si impegnano a riconoscere ad ogni fanciullo un “diritto inerente alla vita” e ad assicurarne “in tutta la misura del possibile la sopravvivenza e lo sviluppo” (articolo 6).
La Convenzione di Oviedo (Consiglio d'Europa)
Sotto il profilo della tutela del diritto alla dignità e alla vita, assume rilievo la Convenzione sui Diritti dell’Uomo e la Biomedicina del 4 aprile 1997, la cosiddetta Convenzione di Oviedo. All’articolo 1, essa contiene un ampio riferimento alla protezione dell’essere umano nella sua dignità e nella sua identità. L'articolo 2 sancisce la primazia dell’interesse e del bene dell’essere umano “sul solo interesse della società o della scienza”. Con precipuo riferimento allo statuto dell’embrione umano ed alla ricerca sugli embrioni in vitro, mentre essa da un lato sancisce il categorico divieto di costituire embrioni umani a fini di ricerca (articolo 18, paragrafo 2), dall’altro ammette la possibilità per i legislatori nazionali di regolamentare - purché assicurando una non meglio precisata “protezione adeguata” all’embrione - la ricerca sugli embrioni in vitro costituiti per motivi differenti dalla ricerca. Questi ultimi sono quindi verosimilmente quelli destinati a progetti procreativi non più realizzati o realizzabili e rispetto ai quali, dunque, gli stessi appaiono in definitiva soprannumerari (articolo 18, paragrafo 1). L'Italia ha firmato la Convenzione di Oviedo ma non l'ha ratificata, lasciando così la sua applicazione al dibattito interno.
Le Raccomandazioni dell’Assemblea Parlamentare del Consiglio d’Europa
Occorre, infine, menzionare le Raccomandazioni dell’Assemblea parlamentare del Consiglio d’Europa n. 1046 del 1986 e n. 1100 del 1989. La prima, “relativa all’utilizzo di embrioni e feti umani a fini diagnostici, terapeutici, scientifici, industriali e commerciali”, afferma l’impossibilità di operare distinzioni durante le prime fasi di sviluppo dell’embrione e richiama la necessità di una definizione dello statuto biologico dell’embrione, considerato che “fin dalla fecondazione dell’ovulo la vita umana si sviluppa in modo continuo” (paragrafo 5). Inoltre, essa stabilisce che “l’embrione e il feto umani devono in ogni circostanza beneficiare del rispetto dovuto alla dignità umana” e l’utilizzazione di loro prodotti e tessuti deve essere limitata in maniera rigorosa e regolamentata “in vista di fini puramente terapeutici e con esclusione di qualsiasi altro impiego” (paragrafo 10). La seconda Raccomandazione, “sulla utilizzazione di embrioni e feti umani per la ricerca scientifica”, rafforza ulteriormente la necessità di proteggere la vita umana fin dalle prime fasi e sottolinea l'importanza di un consenso informato e della non commercializzazione del materiale biologico.
Questi riferimenti internazionali e le riflessioni bioetiche dimostrano come la questione degli embrioni soprannumerari sia un problema globale che richiede un bilanciamento delicato tra la tutela della vita potenziale, l'autonomia delle persone e la spinta al progresso scientifico. La "tirannia dei valori", citata dall'opera di C. Schmitt, ammonisce sulla necessità di evitare che un singolo valore prevalga in modo assoluto, ma che si cerchi una composizione dei conflitti attraverso un ragionevole bilanciamento costituzionale.

tags: #ricerca #su #embrioni #sovrannumerari