Il distacco intempestivo di placenta - noto anche come abruptio placentae - rappresenta una delle più gravi e temibili emergenze in ambito ostetrico. Si verifica quando la placenta, organo vitale deputato agli scambi metabolici, nutritivi e di ossigeno tra madre e feto, si separa parzialmente o totalmente dalla parete uterina prima della nascita del bambino. Tale evento, che può insorgere dopo la 20ma settimana di gestazione, interrompe bruscamente l'apporto di ossigeno al nascituro, esponendo madre e feto a rischi letali. La letteratura scientifica e la giurisprudenza concordano nel definire la tempestività dell'intervento medico come il fattore determinante per la sopravvivenza e per l'esclusione di danni neurologici permanenti.
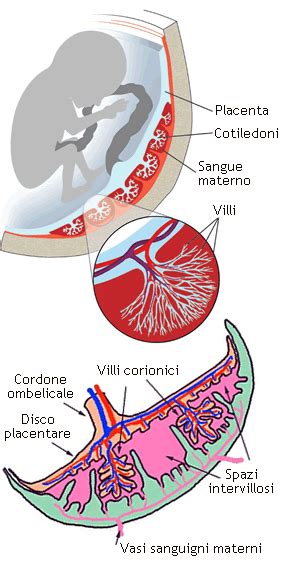
Fisiopatologia e Classificazione del Distacco
La placenta rimane normalmente impiantata sulle pareti dell’utero fino al completamento del parto. Nel fenomeno del distacco, la separazione prematura altera l'emodinamica materno-fetale. A seconda della dinamica di distacco, si possono distinguere tre configurazioni principali:
- Distacco Marginale: La placenta inizia a scollarsi dal bordo; il sangue filtra tra le membrane e la parete uterina, manifestandosi con emorragia vaginale esterna.
- Distacco Centrale (o Occulto): La placenta si separa dalla porzione centrale; in questo caso il sangue rimane intrappolato dietro l'organo senza fuoriuscire. È una forma estremamente insidiosa poiché l'assenza di perdite ematiche visibili può indurre in errore il personale sanitario.
- Distacco Totale: L'intero organo perde aderenza, conducendo rapidamente a ipossia acuta fetale, shock ipovolemico materno e, nei casi più severi, alla formazione del cosiddetto "utero di Couvelaire", dove il sangue invade la muscolatura uterina compromettendone la contrattilità post-partum.
Sintomatologia e Diagnosi: La Criticità della Tempestività
La diagnosi tempestiva è la linea di demarcazione tra una gestione efficace e una condotta colposa. I sintomi classici includono dolore addominale improvviso, teso e continuo, contrazioni uterine tetaniche, riduzione o scomparsa dei movimenti fetali ed eventuale emorragia vaginale.
Tuttavia, il monitoraggio strumentale tramite cardiotocografia (CTG) è imprescindibile. Il tracciato, che registra il battito cardiaco fetale e le contrazioni, può evidenziare segni precoci di sofferenza fetale, come decelerazioni tardive, tachicardia o, nelle fasi finali, bradicardia improvvisa. Il ritardo nell'esecuzione di un monitoraggio, la sua lettura errata o la sottovalutazione di un tracciato non rassicurante costituiscono, secondo la giurisprudenza, profili di responsabilità professionale chiari.
Embryology: Development of the Placenta and Fetal Circulation, Animation
Fattori di Rischio e Predisposizione
Non sempre il distacco è prevenibile, ma la conoscenza dei fattori di rischio permette di implementare protocolli di sorveglianza intensificata. Tra le principali condizioni predisponenti si annoverano:
- Patologie materne: Ipertensione gestazionale, preeclampsia (gestosi) e malattie vascolari.
- Traumi: Incidenti stradali o traumi addominali diretti.
- Stile di vita: Fumo di sigaretta e uso di sostanze stupefacenti, in particolare la cocaina, che aumenta il rischio fino al 10%.
- Condizioni ostetriche: Gravidanza gemellare, polidramnios (eccesso di liquido amniotico), rottura prematura delle membrane e anamnesi positiva per pregresso distacco di placenta.
La Responsabilità Medica: Profili Giuridici e Malasanità
In Italia, la gestione del distacco di placenta è oggetto di numerosi contenziosi. Quando l'evento non viene riconosciuto o non trattato con un cesareo d'emergenza tempestivo, si configura spesso una responsabilità medico-sanitaria. Il danno da parto si manifesta in forme diverse: ipossia fetale, asfissia perinatale, lesioni del plesso brachiale (spesso legate a trazioni anomale in caso di distocia) ed emorragie endocraniche.
Il Danno Neurale e l'Ipossia
L'ipossia-ischemia perinatale è responsabile di circa un terzo di tutti i decessi neonatali. Se il neonato sopravvive, l'ipossia prolungata può condurre a paralisi cerebrale infantile o ritardi cognitivi permanenti. In sede legale, il nesso di causalità tra l'omessa o tardiva diagnosi e il danno permanente viene accertato tramite consulenze tecniche d'ufficio (CTU). Se la perizia conferma che un intervento immediato avrebbe garantito "concrete chances di sopravvivenza" o evitato il danno, la responsabilità della struttura sanitaria diviene evidente.
Protocolli di Intervento e Standard di Cura
Le linee guida internazionali indicano che, in presenza di segni di sofferenza fetale o instabilità emodinamica materna, il taglio cesareo d'urgenza deve essere eseguito nel minor tempo possibile. L'atteggiamento "attendista" - sperare in una stabilizzazione dei parametri - è considerato inaccettabile dalla giurisprudenza quando il tracciato cardiotocografico segnala una compromissione in atto.
La responsabilità professionale può essere ravvisata anche in caso di:
- Mancata esecuzione di ecografie d'urgenza in presenza di sintomatologia dolorosa acuta.
- Organizzazione carente: mancanza di personale esperto presente 24 ore su 24 o tempi di trasferimento al blocco operatorio superiori ai limiti di sicurezza.
- Banalizzazione dei sintomi: attribuzione del dolore addominale a "normali fastidi" della gravidanza senza il dovuto approfondimento diagnostico.
La Documentazione Clinica come Prova
Per chi intende intraprendere un'azione di risarcimento, la raccolta della documentazione è il pilastro fondamentale. La cartella clinica deve essere acquisita integralmente, includendo i tracciati del monitoraggio fetale (spesso fondamentali per ricostruire l'orario esatto dell'insorgenza della sofferenza), le note infermieristiche e i verbali operatori. Il termine per agire è di cinque anni dalla consapevolezza del danno in caso di responsabilità extracontrattuale, o dieci anni per quella contrattuale contro la struttura sanitaria.
Considerazioni sulla Pratica Medico-Legale
Non ogni esito infausto è frutto di malasanità. Esistono casi in cui il distacco avviene in modo così acuto e imprevedibile che, nonostante l'aderenza rigorosa ai protocolli e la massima diligenza del personale, l'esito fatale non risulta evitabile. La valutazione medico-legale deve pertanto basarsi su un'analisi oggettiva del quadro clinico e sulla verifica della tempestività dell'attivazione dell'équipe ostetrica. La "buona sanità" non è infallibilità, ma è il dovere di agire secondo le leges artis, garantendo la massima reattività di fronte a segnali che, sebbene aspecifici, possono preludere a una catastrofe clinica.
tags: #responsabilita #medica #pre #nascita #distacco #placenta