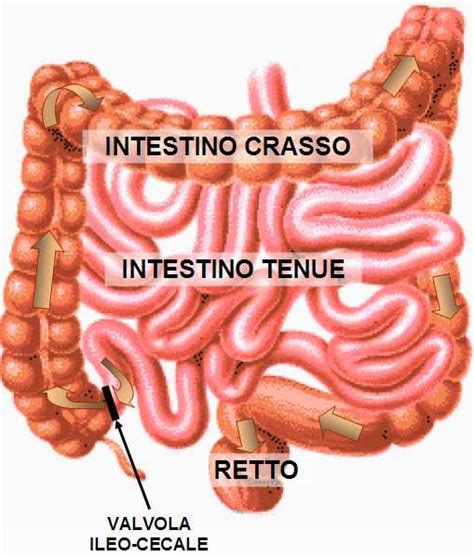
Il colon è un organo cavo situato nella sede addominale ed è lungo circa un metro e mezzo. Inizia in un tratto dell’intestino tenue, dove si trova la valvola ileo-cecale, e finisce con il retto e il canale anale. Il corpo umano è una macchina perfetta, ma a volte, qualcosa potrebbe non funzionare. Il colon, infatti, è soggetto a cancro, tumore ed altre malattie e, spesso, l’unica soluzione per guarirlo è quella di sottoporsi ad un intervento chirurgico. In questo contesto, la resezione ileo-colica rappresenta una procedura fondamentale per affrontare patologie che colpiscono la giunzione tra l'intestino tenue e il crasso.
Patologie della mucosa: polipi e formazioni neoplastiche
I polipi colonici sono proiezioni dalla superficie della mucosa del colono. La maggior parte è asintomatica e benigna. Col tempo, tuttavia, alcuni polipi colonici si sviluppano in tumori. I polipi colorettali sono classificati come non neoplastici e neoplastici. I polipi non neoplastici includono polipi iperplastici, infiammatori e amartomatosi. Di solito sono innocui e non diventano cancerosi. Al contrario, i polipi neoplastici includono adenomi e polipi seghettati. Sono lesioni premaligne che possono progredire nel tempo fino a diventare un cancro al colon. In generale, più grande è il polipo, maggiore è il rischio di cancro, specialmente nei polipi neoplastici.
I polipi vengono diagnosticati tramite colonscopia e vengono rimossi tramite polipectomia se sono piccoli e pedunculati. Tuttavia, non tutte le formazioni possono essere rimosse endoscopicamente. Le piccole escrescenze che si formano nel colon possono spesso essere rimosse durante la colonscopia e inviate alla patologia per confermare se la crescita fosse cancerosa o meno, così come se la massa sia stata completamente rimossa. Quando la massa colonica è troppo grande per essere rimossa durante la colonscopia, si rende necessaria una resezione chirurgica del colon.
I tumori al colon hanno origine come polipi o lesioni adenomatate piatte. La progressione naturale del tumore al colon varia dall'asintomatica nelle fasi iniziali all'ostruzione completa e alla potenziale perforazione nelle fasi successive. Man mano che una massa nel colon continua a crescere, può svilupparsi in strutture adiacenti e/o nel lume dell'intestino, causando l'ostruzione del contenuto intestinale. Una volta che si è verificata una sufficiente alterazione tissutale a causa del cancro, i pazienti possono presentare un addome acuto a causa di una perforazione intestinale. Il cancro al colon colpisce circa 150.000 americani all'anno, con circa un terzo dei pazienti che muore a causa della malattia.
Tumori carcinoidi e funzione neuroendocrina
I tumori carcinoidi si sviluppano dalle cellule della sottomucosa. Sono neoplasie a crescita lenta. I tumori carcinoidi del colon sono rari, rappresentando meno dell'11% di tutti i tumori carcinoidi e solo l'1% delle neoplasie coloniche. La maggior parte dei pazienti diagnosticati con tumori carcinoidi non presenta sintomi e i loro tumori vengono individuati incidentalmente durante l'endoscopia. Il trattamento di questi tumori dipende dalla dimensione, dalla localizzazione e dalla presenza della malattia metastatica. I tumori inferiori a 1 cm possono spesso essere espulsi localmente tramite endoscopia o, per lesioni rettali, tramite approccio transanale.
La funzione neuroendocrina dei tumori carcinoidi fa sì che producano ormoni, principalmente serotonina, un ormone monoaminica. Poiché l'apporto venoso di sangue dal tratto gastrointestinale scorre prima nel fegato attraverso il sistema porta, l'eccesso di serotonina prodotto dal tumore viene degradato dall'enzima monoaminossidasi presente nel fegato e il paziente rimane asintomatico. Tuttavia, i tumori carcinoidi tendono a rimanere completamente asintomatici fino a quando non si verificano metastasi diffuse. Una volta che il tumore carcinoide ha metastatizzato fino al fegato o oltre il fegato, l'eccesso di serotonina può entrare nella circolazione e porta a segni e sintomi chiamati sindrome carcinoide. Questi sintomi includono diarrea, arrossamento cutaneo, respiro sibilante e stiramento cardiaco sul lato destro.
La serotonina
Diagnosi e valutazione preoperatoria
Le masse del colon possono essere rilevate durante colonscopie di screening o, incidentalmente, in altre immagini addominali che il paziente può ricevere. Tuttavia, quando si sospetta o identificata una massa del colon, è necessario effettuare ulteriori controlli che includano una TAC toracica, addome e pelvi, con contrasto orale e endovenoso. Questa modalità di imaging consente di stimare la stadiazione preoperatoria e aiuta a determinare il miglior approccio chirurgico. Questa modalità di imaging offre una precisione del 73-83% per determinare lo stadio T, un 59-71% per determinare lo stadio N e un 85-97% per determinare lo stadio M della malattia.
La maggior parte dei tumori al colon è asintotica nelle fasi iniziali, motivo per cui la United States Preventive Services Task Force raccomanda a tutti gli adulti di iniziare le colonscopie di screening a 50 anni e di riprenderle ogni 10 anni se non viene rilevata alcuna patologia. Una regola generale è che i tumori del colon situati nel colon destro (ascendente) tendono a sanguinare lentamente, portando a segni e sintomi di anemia tra cui, ma non solo, stanchezza, bassa energia, pallore, mancanza di respiro e/o aumento della frequenza cardiaca. I tumori al colon situati nel colon sinistro (discendente), nel colon sigmoide o nel retto tendono a modificare il diametro delle feci di una persona poiché la massa restringe il lumen in cui passa la fece.
Malattie infiammatorie croniche intestinali: Crohn e colite ulcerosa
Le malattie infiammatorie croniche intestinali, come il Morbo di Crohn e la colite ulcerosa, possono richiedere interventi chirurgici complessi. Il Morbo di Crohn e la colite ulcerosa sono due patologie che rientrano nella categoria delle malattie infiammatorie intestinali. Provocano dolore addominale e disturbi dell’alvo. Nel corso della vita la maggior parte dei pazienti con malattia di Crohn va incontro ad almeno un intervento chirurgico. La chirurgia in caso di malattia di Crohn non è una terapia definitiva, tuttavia è necessaria quando una parte di intestino risulta compromessa a tal punto da non poter essere trattata soltanto farmacologicamente.
Tra i più frequenti interventi c'è la resezione intestinale, ovvero la rimozione di un segmento di intestino malato. La tipologia di resezione più praticata è quella ileocecale: l'ultimo tratto dell'intestino tenue, l'ileo appunto, è infatti il tratto intestinale più spesso colpito dalla patologia. Proprio qui possono presentarsi stenosi (restringimenti) che mettono il paziente a rischio di occlusione intestinale. Durante una resezione ileocecale il chirurgo rimuove l'ultimo tratto di ileo insieme al primo di cieco, ovvero la prima parte del colon. Si tratta di un intervento oggi di routine tanto che, laddove non siano presenti complicanze, può essere spesso condotto con tecnica videolaparoscopica single-port: viene cioè praticato un solo foro attorno all'ombelico e da lì sono inseriti gli strumenti.
Per quanto riguarda la colite ulcerosa o il cancro al colon, le cause principali per cui si deve effettuare la proctocolectomia riguardano spesso la gravità della lesione. In assenza di lesione rettale o in caso di lesione minima, è lecito realizzare una colectomia subtotale con anastomosi ileorettale. Nelle altre situazioni, come lesione grave o lesioni anoperineali che compromettono la funzione sfinterica, una coloproctectomia con ileostomia terminale definitiva rimane l'intervento di riferimento.
La procedura chirurgica: Colectomia Destra Laparoscopica
L'obiettivo di una colectomia chirurgica destra è rimuovere la massa con margini di almeno 5 cm sia alle estremità prossimale che distale della massa e un margine circonferenziale di 1 mm. Inoltre, la resezione ideale per possibili tumori è rimuovere 12 o più linfonodi presenti nel mesocolon che viene intercettato durante il processo di dissezione. Una linfadenectomia adeguata è fondamentale per una stadiazione accurata sia degli adenocarcinomi sia dei tumori carcinoidi dell'intestino. Devono essere esaminati almeno 12 linfonodi per ottenere una stadiazione accurata.
Per effettuare questa resezione, viene identificato, sezionato e tagliato il pedicolo vascolare ileocolico vicino alla sua origine. Questo permette l'accesso al retroperitoneo. Il mesenterio viene sezionato lontano dal tessuto retroperitoneale e dal duodeno e quindi entra nel sacco minore. Ciò permette la divisione degli attacchi della flessione epatica per completare la mobilizzazione dell'intero colon destro, della flessione epatica e del colon trasverso prossimale. Dopo la mobilizzazione e la divisione del pedicolo vascolare, viene eseguito un blocco nervoso del piano trasverso dell'addome, e il colon viene esternalizzato tramite una mini-laparotomia periombilicale. L'intestino viene poi resezionato, creato l'anastomosi e poi riportato nell'addome.
L'approccio laparoscopico è, attualmente, la via d'accesso di elezione. La maggior parte delle proctocolectomie si svolgono in laparoscopia, che vuol dire non a cielo aperto. Il chirurgo opera attraverso dei piccoli tagli nell’addome che permettono il passaggio degli strumenti chirurgici necessari, che passano a loro volta attraverso delle piccole cannule. Eseguendo questa procedura con approccio laparoscopico, il paziente può avere un recupero più breve e più semplice, con un esito più estetico. Molti studi clinici randomizzati, inclusi i COLOR, CLASSIC e COST, hanno dimostrato che la colectomia assistita da laparoscopica ha lo stesso esito (69%) della chirurgia aperta (68%) in termini di sopravvivenza a 5 anni.

Anastomosi e continuità intestinale
Uno dei principali obiettivi della procedura è ricollegare l'intestino tenue del paziente al suo intestino crasso rimanente per evitare la creazione di un'ileostomia di deviazione. Grazie a questo, il paziente può riuscire a mantenere funzioni intestinali normali, inclusa la funzione assorbente dell'intestino crasso e la continenza che deriva dall'avere un tratto gastrointestinale completamente connesso. Esistono diverse modalità di ricostruzione:
Con anastomosi anale della tasca iliaca, si permette di collegare l’estremità dell’intestino tenue al retto in modo diretto. Invece, con ileostomia terminale, l’estremità dell’intestino tenue viene collegato all’addome attraverso un piccolo foro. Sebbene si tratti di una procedura invasiva, la proctocolectomia è un’operazione chirurgica ritenuta sicura. Tuttavia, come per ogni intervento, esistono dei rischi.
Nel caso di pazienti con masse adiacenti, come un polipo nel colon ascendente e un tumore carcinoide nella valvola ileocecale, la colectomia destra laparoscopica con anastomosi ileocolica agisce come procedura curativa. Questo permette di rimuovere entrambi i tumori in un unico intervento, richiedendo solo una connessione anastomotica tra intestino tenue e crasso, riducendo il rischio di complicazioni post-operatorie. I chirurghi possono resezionare entrambe le escrescenze perché spesso condividono l'apporto sanguigno proveniente dallo stesso vaso sanguigno principale.
Gestione post-operatoria e protocolli ERAS
L'uso dei protocolli di recupero potenziato dopo l'intervento chirurgico (ERAS) è stato un elemento essenziale delle cure post-operatorie, accorciando il ricovero ospedaliero e riducendo i tassi di complicazioni. La durata usuale del ricovero dopo la colectomia destra laparoscopica è di 2-3 giorni. Il dolore post-operatorio è normale per qualche giorno e viene controllato efficacemente con analgesici. Spesso viene posizionato un drenaggio per garantire la corretta cicatrizzazione. La ferita deve essere mantenuta pulita e asciutta.
Una volta a casa, il recupero può durare fino a sei settimane. Dopo l'intervento qualcosa può cambiare. L'asportazione di un tratto di intestino può avere infatti un impatto sull'alvo, ovvero sulla frequenza delle evacuazioni e sulla consistenza della massa fecale, in particolare nel primo periodo. Alcuni effetti collaterali comuni prevedono la comparsa di incontinenza e movimenti intestinali frequenti. Nel caso di una ileostomia, all’inizio potrebbe risultare difficile gestire la sacca, ma con il tempo il processo diventerà naturale.
Le decisioni di chirurgia si discutono spesso in occasione di riunioni di concertazione pluridisciplinare. Le indicazioni chirurgiche si riassumono nel trattamento delle complicanze (stenosi, masse infiammatorie, perforazioni e fistole sintomatiche) e degli insuccessi del trattamento medico. Al di fuori dell'urgenza, un'altra indicazione è la presenza di una displasia o di un cancro.
Impatto sull'assorbimento e complicanze nutrizionali
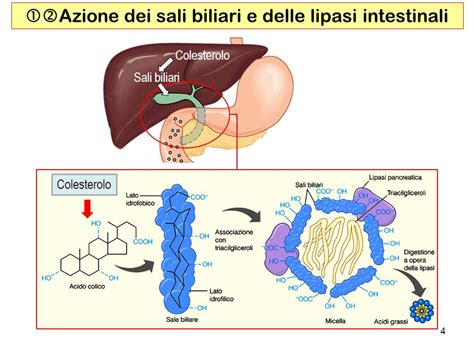
Nel caso di una resezione ileocecale, il paziente può sperimentare disturbi specifici legati alla perdita di funzioni segmentali. Uno di questi è la diarrea da malassorbimento della bile. Questa sostanza, necessaria a digerire i grassi, è prodotta dal fegato e immessa a ogni pasto a livello del duodeno. Prima di una resezione viene normalmente riassorbita dall'intestino stesso proprio a livello ileocecale. Dopo che questo tratto è rimosso, la bile non può quindi essere riassorbita e pertanto prosegue fino al colon dove dà luogo a scariche diarroiche dopo i pasti. Per evitare questo fenomeno, il medico può prescrivere un sequestrante dei sali biliari da assumere prima dei pasti. Tendenzialmente, la diarrea da malassorbimento biliare si presenta fino a un anno dopo l'intervento, per poi ridursi autonomamente.
Un altro problema rilevante è il ridotto assorbimento di nutrienti. Il tratto di intestino rimosso con una resezione ileocecale ha anche la funzione di assorbire la vitamina B12: ecco perché un monitoraggio di questo nutriente può essere utile, così da correre ai ripari con la somministrazione di vitamina B12. Quando il tratto intestinale rimosso nei pazienti con malattia di Crohn è particolarmente lungo, cioè superiore a un metro, il paziente può andare incontro alla cosiddetta sindrome dell'intestino corto. In questo caso la diarrea e il malassorbimento possono essere più importanti: accanto a farmaci antidiarroici, al paziente viene quindi prescritta una dieta specifica caratterizzata da un ridotto quantitativo di grassi.
Alimentazione e stile di vita dopo la resezione
La dieta è molto soggettiva e varia da paziente a paziente in base al tipo di operazione, all’età, alle abitudini precedenti e alla malattia. È fondamentale seguire le indicazioni mediche per alimentazione e attività fisica. Il giorno dopo l’intervento si possono assumere solo alimenti liquidi. Successivamente, la ripresa della normale alimentazione è abbastanza rapida, specialmente negli interventi condotti con tecnica videolaparoscopica.
Le feci tendono a rimanere più liquide, soprattutto nei primi mesi. Possono essere utili integratori addensanti. È spesso consigliato evitare alcolici, tè, caffè, cioccolata e cacao nelle fasi iniziali del recupero. Può essere utile un aggiustamento dell'alimentazione e l'utilizzo di alcuni farmaci antidiarroici e di integratori alimentari. L'entità delle conseguenze varia in base alla lunghezza del tratto intestinale rimosso, alle condizioni generali del paziente e alla sezione di intestino rimossa.
Nonostante queste sfide, dopo l’intervento e dopo che il paziente si sarà ripreso totalmente, sarà in grado di svolgere la maggior parte delle attività che svolgeva prima dell’operazione. Una visita di controllo è fondamentale per la diagnosi precoce e per discutere eventuali problemi e il decorso post-operatorio.
Prospettive oncologiche e trattamenti adiuvanti
Rimuovendo completamente queste masse, il patologo è in grado di studiarle in modo più dettagliato e determinare l'entità della malattia del paziente. Inoltre, i patologi sono in grado di valutare i linfonodi che vengono resezionati all'interno del mesenterio del campione per eventuali propaghi della malattia. Questa analisi aiuta a determinare se sia necessario un ulteriore trattamento.
La maggior parte dei pazienti con cancro al colon nodo-negativo (ovvero stadio I-II) viene curata solo tramite intervento chirurgico. Tuttavia, alcuni pazienti con adenocarcinoma di stadio II che presenta caratteristiche istologiche aggressive, come l'invasione linfovascolare, possono beneficiare della chemioterapia adiuvante. Il rapporto rischio/beneficio è tale che il processo decisionale dovrebbe essere individualizzato. La chemioterapia adiuvante è chiaramente indicata per chi ha tumori di stadio III. Il trattamento dei pazienti con metastasi epatiche isolate deve essere individualizzato e dovrebbe essere discusso da un comitato multidisciplinare per il trattamento per ottimizzare la pianificazione del trattamento.
Si presume che le grandi masse nel colon siano cancerose fino a prova contraria e devono essere rimosse per ulteriori esami patologici e prevenire ulteriori propaghi della malattia. Sebbene alcuni centri avanzati possano offrire la resezione endoscopica per tumori di basso grado, come il carcinoma in situ in un polipo sessile, essa non è ampiamente disponibile e il pilastro principale del trattamento per i pazienti con cancro al colon non metastatico rimane la resezione chirurgica.
La serotonina
Considerazioni tecniche sulla mobilizzazione e dissezione
L'anatomia chirurgica delle pareti dell'addome e la conoscenza dei pedicoli vascolari sono essenziali per il successo della resezione. Durante la colectomia destra, la mobilizzazione dell'intero colon destro e della flessione epatica richiede precisione per evitare danni al duodeno o al tessuto retroperitoneale. L'accesso al sacco minore e la divisione degli attacchi della flessione epatica sono passaggi critici che precedono la resezione e la successiva anastomosi.
In casi particolari, come nelle malattie di Crohn del tenue, il principale obiettivo è il risparmio intestinale. La resezione deve essere limitata alle lesioni macroscopiche responsabili della sintomatologia. Le stricturoplastiche sono state proposte come alternativa alla resezione intestinale; la loro indicazione si discute quando la resezione fa correre il rischio di un tenue corto, specialmente in presenza di lesioni multiple o recidive ripetute. Lo scopo della gestione chirurgica nel Crohn è ritardare l'ileostomia definitiva.
Nelle situazioni di urgenza, come la colite acuta grave, il trattamento consiste spesso in una colectomia subtotale senza ripristino immediato della continuità digestiva. Questo approccio permette di stabilizzare il paziente prima di procedere a interventi ricostruttivi più complessi. La chirurgia, quindi, non è solo una rimozione di tessuto malato, ma una pianificazione attenta per preservare la qualità della vita a lungo termine.