La capacità di concepire un figlio è un processo biologico affascinante e complesso, che dipende dall'interazione armoniosa di numerosi fattori sia maschili che femminili. Tra le domande più frequenti che sorgono quando una coppia desidera un bambino, vi è quella relativa alla quantità di sperma necessaria per ottenere una gravidanza. Molte persone si chiedono se esista una quantità minima di sperma necessaria per concepire e se un volume maggiore di eiaculato possa aumentare le probabilità di successo. È quindi utile chiarire questi aspetti, esplorando la fisiologia dello sperma, i parametri che ne definiscono la qualità e i molteplici fattori che incidono sulla fertilità maschile.
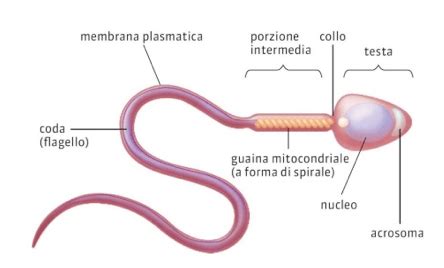
La Composizione e il Viaggio dello Sperma
Il liquido seminale, comunemente chiamato sperma, è il fluido corporeo rilasciato durante l'eiaculazione maschile. La sua funzione principale è quella di trasportare gli spermatozoi, le cellule riproduttive maschili, attraverso il tratto riproduttivo femminile per raggiungere e fecondare l'ovulo. L'eiaculato è composto da una frazione liquida prodotta da diverse ghiandole accessorie (vescicole seminali, prostata, ghiandole bulbouretrali) e dagli spermatozoi prodotti nei testicoli.
Dal punto di vista biologico, la risposta alla domanda sulla quantità minima di sperma necessaria per concepire è teoricamente sì: per fecondare un ovulo, in teoria, basta un solo spermatozoo. Tuttavia, le probabilità di successo aumentano significativamente se il liquido seminale contiene un numero elevato di spermatozoi vitali e con caratteristiche ottimali.
Il volume medio di sperma eiaculato varia notevolmente tra gli individui. Tipicamente, si parla di un volume compreso tra 2 e 5 millilitri (ml) di liquido seminale per eiaculazione, anche se gli studi riportano ampie variazioni individuali. L'Organizzazione Mondiale della Sanità (OMS) considera "normale" un volume di liquido seminale pari o superiore a 1,5 ml, dopo un periodo di astinenza sessuale di 3-5 giorni. Un volume inferiore a 1,5 ml è definito ipospermia e, sebbene possa influenzare le possibilità di concepimento naturale, non preclude necessariamente la possibilità di avere figli, specialmente con l'aiuto delle moderne tecniche di riproduzione assistita. Al contrario, un volume superiore a 6 ml è noto come iperespermia, una condizione che generalmente non è associata a problemi di fertilità e può derivare da periodi prolungati di astinenza o da una maggiore produzione da parte delle vescicole seminali.
Oltre al volume totale, altri parametri sono cruciali per valutare la fertilità maschile. La concentrazione spermatica, ad esempio, si riferisce al numero di spermatozoi presenti in un millilitro di liquido seminale. Secondo l'OMS, un valore considerato normale è di almeno 15 milioni di spermatozoi per millilitro, o un totale di 39 milioni per l'intero campione eiaculato.
Il liquido seminale non solo trasporta i gameti maschili, ma contiene anche sostanze nutritive e fluidi che aiutano a mantenerli vitali e mobili. Durante il rapporto sessuale, l'eiaculazione rilascia questo complesso mix. Questi spermatozoi devono poi intraprendere un viaggio arduo attraverso il sistema riproduttivo femminile.
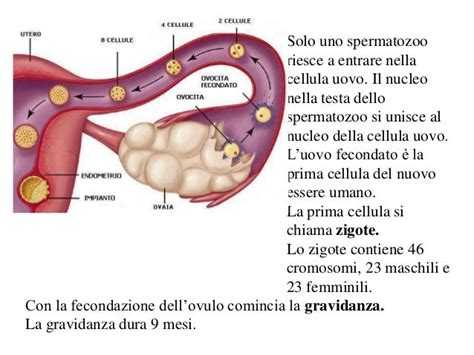
Il Percorso degli Spermatozoi Verso l'Ovulo
Una volta depositato nella vagina, il percorso degli spermatozoi è una vera e propria sfida. Devono risalire attraverso la cervice uterina, attraversare l'utero e raggiungere le tube di Falloppio, dove, idealmente, troveranno un ovulo maturo pronto per essere fecondato. Questo viaggio, nonostante la distanza da percorrere, può avvenire in tempi sorprendentemente brevi. Studi indicano che il raggiungimento dell'ovulo da parte degli spermatozoi può verificarsi in un intervallo compreso tra 15 e 45 minuti dopo l'eiaculazione, anche se in alcune circostanze può richiedere più tempo.
La vitalità degli spermatozoi è un altro fattore determinante. Uno spermatozoo può sopravvivere all'interno del tratto riproduttivo femminile per un periodo che può estendersi fino a cinque giorni, in attesa dell'ovulazione. Questo prolungato periodo di sopravvivenza aumenta le possibilità di concepimento se il rapporto sessuale avviene nei giorni precedenti l'ovulazione.
Durante il loro viaggio, gli spermatozoi incontrano diversi ostacoli e "trappole" naturali. Il muco cervicale, ad esempio, può bloccare gli spermatozoi meno mobili o con forme anomale. Tuttavia, durante il periodo fertile, il muco cervicale diventa più acquoso e permeabile, facilitando il passaggio di un maggior numero di spermatozoi. Solo una piccola percentuale degli spermatozoi eiaculati riesce a superare tutte queste barriere e raggiungere l'ovulo. Si stima che, di circa 300 milioni di spermatozoi eiaculati in media, solo circa 200 riescano effettivamente a raggiungere le tube, e di questi, solo uno penetrerà l'ovulo.
È fondamentale comprendere che la fertilità non è determinata unicamente dal volume dell'eiaculato. La qualità degli spermatozoi è di pari, se non maggiore, importanza.
Parametri di Qualità dello Sperma: Motilità e Morfologia
La qualità dello sperma viene valutata attraverso diversi parametri nel seminogramma, un'analisi di laboratorio fondamentale per la diagnosi della fertilità maschile.
- Motilità Progressiva: Gli spermatozoi devono essere in grado di muoversi efficacemente per attraversare il tratto riproduttivo femminile. Si ritiene che circa il 40% degli spermatozoi in un campione debba avere motilità progressiva affinché le probabilità di fecondazione siano considerate buone. La motilità valuta la capacità degli spermatozoi di muoversi attivamente e in avanti.
- Morfologia: La forma e la struttura degli spermatozoi sono altrettanto importanti. Gli spermatozoi con forma "normale" - caratterizzati da una testa ovale, un collo ben definito e una coda mobile e integra - hanno maggiori possibilità di penetrare il muco cervicale e fecondare l'ovulo. Gli spermatozoi con anomalie morfologiche (come testa troppo grande o piccola, coda contorta o assente) incontrano maggiori difficoltà nel raggiungere l'ovulo o nel penetrarlo. Secondo le linee guida OMS, in uno spermiogramma normale, almeno il 4% degli spermatozoi dovrebbe presentare una morfologia normale. Una percentuale inferiore può indicare teratozoospermia, una condizione che può ridurre la fertilità.
Anche il liquido pre-eiaculatorio, una secrezione prodotta prima dell'eiaculazione vera e propria, merita attenzione. In alcuni uomini, questo liquido può contenere spermatozoi vivi, rappresentando un potenziale rischio di gravidanza indesiderata anche senza eiaculazione completa.
Fattori che Influenzano la Fertilità Maschile
La fertilità maschile è il risultato di un equilibrio complesso che può essere influenzato da una vasta gamma di fattori, alcuni dei quali sono modificabili.
- Età: Sebbene gli uomini possano produrre spermatozoi per tutta la vita, la qualità dello sperma tende a diminuire con l'avanzare dell'età. A partire dai 30 anni, si osserva un lento declino nella concentrazione, nella motilità e nella morfologia degli spermatozoi, che si accentua dopo i 60-65 anni, influenzando negativamente le possibilità di concepimento.
- Stile di Vita:
- Fumo e Alcol: Il fumo peggiora i parametri spermatici alterando il DNA degli spermatozoi, mentre l'eccessivo consumo di alcol può interferire con la spermatogenesi. Smettere di fumare è stato dimostrato aumentare la fertilità maschile.
- Dieta e Peso Corporeo: Diete scorrette e obesità possono portare a un aumento dei livelli di insulina, causando un calo del testosterone e uno squilibrio ormonale generale. L'obesità altera anche la spermatogenesi, riducendo il numero e la motilità degli spermatozoi (oligozoospermia). Una dieta sana, ricca di frutta, verdura, legumi e proteine magre, supporta la salute riproduttiva.
- Stress: Lo stress cronico può influire negativamente sulla concentrazione, motilità e morfologia degli spermatozoi.
- Attività Fisica: L'esercizio fisico moderato aiuta a controllare il peso e a mantenere l'equilibrio ormonale.
- Fattori Ambientali e Tossici: L'esposizione prolungata a sostanze tossiche, inquinanti ambientali e calore elevato (come saune, bagni idromassaggio o indossare abiti troppo stretti) può compromettere la produzione e la qualità dello sperma. I testicoli, infatti, necessitano di una temperatura leggermente inferiore a quella corporea per una corretta spermatogenesi.
- Fattori Medici:
- Infezioni: Infezioni sessualmente trasmissibili (IST), febbre prolungata o infezioni del tratto urinario possono ridurre la qualità dello sperma.
- Farmaci: Alcuni farmaci, come gli steroidi anabolizzanti, gli antibiotici, gli antinfiammatori e gli antipsicotici, possono avere effetti soppressivi sulla fertilità maschile alterando i livelli ormonali o danneggiando direttamente gli spermatozoi.
- Condizioni Mediche: Malattie croniche, disfunzioni sessuali (come la disfunzione erettile), problemi strutturali nel tratto riproduttivo, e condizioni come l'andropausa (un declino enzimatico testicolare) possono influenzare la fertilità.
- Abstinenza Sessuale: La durata del periodo di astinenza sessuale prima di un'eiaculazione influenza i parametri spermatici. Studi, come quello pubblicato sul "Journal of Clinical Medicine" da ricercatori dell'Università di Catania e Roma, suggeriscono che un periodo di astinenza molto breve (meno di 2 giorni) può portare a un incremento della concentrazione spermatica e della motilità totale e progressiva nella seconda raccolta rispetto alla prima, soprattutto in pazienti con parametri alterati. Al contrario, un'astinenza prolungata potrebbe portare a un aumento del volume ma a una diminuzione della motilità degli spermatozoi più anziani.

Lo Spermiogramma: Uno Strumento Diagnostico Chiave
L'analisi della qualità dello sperma, nota come spermiogramma o seminogramma, è il test principale per identificare potenziali problemi di fertilità maschile. Questo esame valuta diversi parametri, suddivisi in macroscopici (visibili a occhio nudo) e microscopici.
Macroscopici:
- Volume: Misurato in millilitri (ml), come discusso in precedenza.
- Aspetto: Il colore usuale dello sperma è bianco opalescente, leggermente giallastro. Colori alterati possono indicare cause specifiche.
- Viscosità: Lo sperma appena eiaculato è coagulato e si liquefa in circa 15-20 minuti a temperatura ambiente. La viscosità si riferisce alla fluidità del campione.
- pH: Il valore deve essere superiore a 7.1. Valori più bassi potrebbero indicare disfunzioni dei vasi deferenti.
Microscopici:
- Concentrazione: Numero di spermatozoi per millilitro (milioni/ml). Valore minimo OMS: 15 milioni/ml.
- Motilità: Percentuale di spermatozoi mobili, con particolare attenzione alla motilità progressiva (coloro che si muovono attivamente in avanti). Valore minimo OMS per motilità progressiva: 30%.
- Morfologia: Percentuale di spermatozoi con forma normale. Valore minimo OMS: 4%.
- Vitalità: Percentuale di spermatozoi vivi. Valore minimo OMS: 58%.
- Assenza di cellule non spermatiche: Come globuli bianchi (leucociti), che in numero elevato possono indicare un'infezione o un processo infiammatorio.
È importante notare che la produzione di spermatozoi, il processo noto come spermatogenesi, richiede circa 64-72 giorni per essere completata. Pertanto, gli specialisti raccomandano di ripetere lo spermiogramma almeno due volte, con un intervallo di tre-sei mesi, prima di formulare una diagnosi definitiva, poiché i risultati possono variare naturalmente.
Alterazioni del Volume Seminale e Tecniche di Riproduzione Assistita
Quando lo spermiogramma rivela parametri alterati, specialmente un basso volume seminale (ipospermia), si considera la possibilità di ricorrere a tecniche di riproduzione assistita. L'ipospermia, definita come un volume inferiore a 1,5 ml, può rendere più difficile il raggiungimento dell'ovulo da parte degli spermatozoi attraverso il tratto femminile. Tuttavia, tecniche come la Fecondazione In Vitro (FIV) o l'Iniezione Intracitoplasmatica dello Sperma (ICSI) offrono soluzioni concrete. L'ICSI, in particolare, permette di selezionare un singolo spermatozoo di buona qualità e iniettarlo direttamente nell'ovulo, superando molte delle barriere naturali che potrebbero ostacolare una gravidanza spontanea.
In casi di aspermia (assenza totale di eiaculato), le cause possono essere un'eiaculazione retrograda (dove lo sperma fluisce nella vescica) o un'ostruzione dei dotti eiaculatori. Anche in queste situazioni, le tecniche di procreazione assistita possono essere efficaci.
FASI DI UN TRATTAMENTO FIVET (Fecondazione In Vitro). Coltura embrionale
Migliorare la Fertilità Maschile Naturalmente
Per molte coppie, la ricerca della gravidanza può essere supportata da modifiche dello stile di vita volte a migliorare la qualità e la vitalità dello sperma.
- Dieta Equilibrata: Un'alimentazione ricca di antiossidanti (frutta e verdura), vitamine (C, E, folati) e minerali (zinco, selenio) è fondamentale. Alimenti come verdure a foglia verde, agrumi, frutti di mare, carne magra, pesce azzurro, frutta secca e semi sono particolarmente benefici. Lo zinco, ad esempio, è essenziale per mantenere normali livelli di testosterone e proteggere le cellule dai radicali liberi. Il selenio contribuisce a mantenere la qualità e la quantità della spermatogenesi.
- Integratori: In alcuni casi, e sotto consiglio medico, l'assunzione di integratori specifici contenenti vitamine, minerali e antiossidanti può supportare la fertilità maschile.
- Stile di Vita Sano: Evitare fumo e alcol, mantenere un peso corporeo salutare, gestire lo stress attraverso tecniche di rilassamento e praticare attività fisica moderata sono passi cruciali.
- Evitare Calore Eccessivo: Mantenere i testicoli a una temperatura ottimale significa evitare esposizioni prolungate a fonti di calore eccessivo.
- Consulenza Medica: Qualora una coppia abbia difficoltà a concepire dopo un anno di tentativi regolari, è consigliato consultare uno specialista della fertilità per una valutazione completa della salute riproduttiva maschile e femminile.
In conclusione, sebbene la quantità di sperma sia un fattore che contribuisce alle probabilità di concepimento, non esiste una "quantità minima" assoluta per rimanere incinta, poiché la qualità, la vitalità e la motilità degli spermatozoi giocano un ruolo predominante. Comprendere i meccanismi biologici, i parametri di valutazione e i fattori influenzanti è il primo passo verso una gestione consapevole della fertilità maschile.