La Procreazione Medicalmente Assistita (PMA) rappresenta oggi uno dei pilastri fondamentali della medicina riproduttiva nel panorama sanitario italiano. Con un totale di 217.275 bambini nati vivi grazie a queste tecniche, l'Italia ha visto trasformarsi radicalmente l'accesso alla genitorialità, passando da una gestione frammentata e discrezionale a un sistema normato, tracciato e monitorato costantemente. Questo cambiamento è indissolubilmente legato alla Legge 40 del 19 febbraio 2004, che, nonostante le iniziali rigidità, ha permesso la nascita del Registro Nazionale della PMA, gestito dall’Istituto Superiore di Sanità.
Dalle origini al Registro Nazionale: l'impatto della Legge 40
Prima dell'approvazione della Legge 40/2004, la procreazione medicalmente assistita si praticava in Italia in misura molto limitata, ma stabilire il numero di nati era estremamente complesso. Come spiega la professoressa Eleonora Porcu, la situazione era caratterizzata da una maggiore eterogeneità di pratiche e regole tra le varie strutture che offrivano questi servizi. Da centro a centro c’era un’autoregolamentazione estremamente variabile: il numero di embrioni da trasferire, il tipo di strategie da adottare e il modo di gestire gli embrioni sovrannumerari erano estremamente discrezionali.
Il Registro Nazionale della PMA, istituito proprio in virtù della norma, ha permesso di tracciare l’attività della fecondazione assistita, capendo quale sia realmente la portata del fenomeno. Grazie al registro è stato possibile documentare il numero di trattamenti eseguiti, il numero di nati vivi, le strutture coinvolte, le caratteristiche delle coppie che si sono sottoposte al trattamento e le modalità di esecuzione. Prima dell’approvazione della Legge 40 non solo non era presente un tracciamento, ma nemmeno una regolamentazione omogenea. Trattandosi di un tema eticamente sensibile che tratta la vita umana, l’opinione pubblica era particolarmente accesa, soprattutto a causa di una stampa che spesso utilizzava toni scandalistici, coniando termini come “far west della provetta”. In mancanza di regole c’era sicuramente chi ne approfittava lucrando su queste pratiche che all’inizio non erano minimamente sovvenzionate dallo stato e dunque erano molto costose per chi voleva fronteggiarle.
L'andamento dei trattamenti e l'efficacia delle tecniche
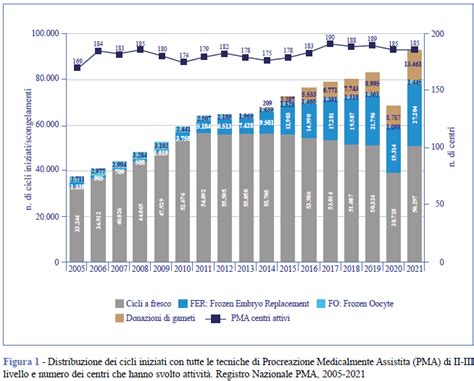
L’attività di PMA in Italia è quasi raddoppiata dal 2005 al 2022, passando da 63.585 trattamenti a 109.755. Questo incremento non ha riguardato solo il volume, ma anche l'efficacia: il tasso di successo, calcolato come percentuale di bambini nati vivi sulla popolazione generale, è più che triplicato, passando dall'1,22% del 2005 al 4,25% del 2022. Particolarmente significativo è l'aumento dell'utilizzo di embrioni crioconservati, passati dal 3,6% delle procedure nel 2005 al 31,1% nel 2022, un dato ormai allineato alla media europea del 31,2%. Il relativo tasso di gravidanza ogni 100 trasferimenti eseguiti è migliorato sensibilmente, aumentando dal 16,3% del 2005 al 32,9% del 2022.
La trasformazione normativa: sentenze e libertà di cura
Nel corso degli anni, la Legge 40 è stata ampiamente modificata a causa della sua iniziale rigidità. Gli operatori sanitari si lamentavano costantemente della natura troppo constrittiva della normativa. I cambiamenti principali che hanno influenzato l'interpretazione e l'applicazione della Legge 40 sono stati due. Nel 2009, la Corte Costituzionale ha emesso una sentenza che dichiarava incostituzionale la limitazione del numero di tre ovociti inseminati per ogni ciclo di PMA. Nella versione originaria, infatti, era possibile fecondare al massimo tre ovociti, con il divieto di crioconservazione degli embrioni sovrannumerari. Oggi, ogni medico ha la facoltà di stabilire il numero necessario di ovociti da fecondare in base alle linee guida delle società scientifiche e alle condizioni di salute della donna.
Il secondo punto di svolta è avvenuto nel 2014, quando è caduto il divieto di fecondazione eterologa, ovvero l'utilizzo di gameti provenienti da un donatore esterno. Questa innovazione ha permesso a molte coppie di evitare di doversi rivolgere a strutture estere, potendo contare sulla professionalità dei centri italiani. Come ha sottolineato il professore Antonio Pellicer, la fecondazione eterologa rappresenta oggi una grande possibilità per le coppie infertili, con tassi di successo che in centri specializzati possono raggiungere percentuali elevate al terzo tentativo.
Età materna e sfide biologiche
Il monitoraggio costante fornito dal Registro ha evidenziato un fenomeno sociale rilevante: la crescita dell'età media delle donne che si sottopongono a cicli di PMA, passata da 34 anni nel 2005 a 37 anni nel 2022, a fronte di una media europea di 35 anni. Anche la quota di donne sopra i 40 anni è cresciuta drasticamente, passando dal 20,7% del 2005 al 33,9% del 2022.
Si ricorre alla fecondazione assistita molto, ma tendenzialmente più tardi, quando le tecniche sono meno efficaci rispetto ad anni precedenti. Chi decide di avere un figlio tardi, per ragioni mediche o personali, sfruttando la PMA, non necessariamente aumenta le possibilità di successo. Il tempo perduto non si ritrova mai, soprattutto nella biologia riproduttiva femminile. Sebbene la crioconservazione degli ovociti permetta di utilizzare gameti giovani, è fondamentale ricordare che la gravidanza va portata dentro al corpo femminile che, se di età avanzata, rischierà maggiormente sul piano della salute. La gravidanza fisiologicamente attinge alla riserva funzionale di molti organi ed apparati cruciali per la salute di un essere umano. Quando la donna è incinta avrà cuore, fegato, reni, polmoni e intestino sottoposti a uno sforzo maggiore.
La diagnostica ginecologica nella valutazione della fertilità e nella coppia infertile
Distribuzione dei centri e disparità territoriali
Un aspetto critico emerso dalle relazioni periodiche presentate al Parlamento, inclusa l'ultima analisi del 2025, è la disparità territoriale nella distribuzione dei centri di PMA. Le regioni del Nord Italia offrono un numero significativamente più alto di cicli di trattamento rispetto a quelle del Sud, dove l’accesso a questi servizi rimane limitato. Nel 2023, i centri autorizzati risultavano 316, di cui 120 di primo livello e 196 di secondo e terzo livello. Sebbene ci sia un numero maggiore di centri privati rispetto a quelli pubblici e convenzionati, la maggior parte dei cicli di trattamento di II e III livello (il 62,7%) si effettua all’interno del Servizio Sanitario Nazionale. Questo indica un affidamento significativo da parte delle coppie nei confronti del sistema pubblico, sottolineando l’importanza di garantire risorse e supporto a queste strutture per ridurre le differenze regionali.
Innovazione tecnologica: qualità contro quantità
Un dato positivo riguarda il numero medio di embrioni trasferiti in utero, passato da 2,3 nel 2005 a 1,3 nel 2022. Questa riduzione riflette un passaggio verso pratiche più conservative e mirate, che ha portato a una diminuzione dei parti gemellari e trigemini. Il progresso tecnologico ha giocato un ruolo cruciale: innovazioni come l’Embryoscope, un incubatore di ultima generazione che permette il monitoraggio continuo degli embrioni senza alterare le loro condizioni di sviluppo, e la FIV Genetic, che consente la selezione genetica degli embrioni, hanno rivoluzionato il campo. Tali strumenti migliorano i tassi di successo e contribuiscono a ridurre le percentuali di aborto.
L'approccio moderno alle tecniche di PMA
Il panorama delle tecniche disponibili è oggi variegato e altamente specializzato:
- FIVET (Fecondazione In Vitro e Trasferimento Embriotico): Prevede il prelievo degli ovociti dalle ovaie e la loro fecondazione in laboratorio, seguita dal trasferimento degli embrioni nell’utero.
- ICSI (Iniezione Intracitoplasmatica di Spermatozoi): Tecnica specifica in cui un singolo spermatozoo viene iniettato direttamente nell’ovocita, particolarmente indicata per problemi di fertilità maschile.
- IUI (Inseminazione Intrauterina): Inserimento degli spermatozoi direttamente nell’utero durante l’ovulazione.
- Crioconservazione: Sia di ovociti che di spermatozoi, fondamentale per preservare la fertilità, ad esempio in pazienti che devono affrontare terapie oncologiche.
- Embriodonazione: Utilizzo di embrioni donati da altre coppie per chi non può produrre embrioni propri.
Il crescente ricorso alla PMA in Italia è un fenomeno complesso che riflette cambiamenti sociali e culturali profondi. È cruciale che le istituzioni continuino a monitorare questi sviluppi, lavorando per ridurre le disparità regionali, migliorare l’accessibilità e garantire che ogni coppia possa affrontare il percorso verso la genitorialità con le migliori possibilità di successo e le più aggiornate tecnologie a disposizione.
tags: #quanti #bambini #vengono #la #fecondazione #assistita