Comprendere il periodo fertile è un passaggio fondamentale per ogni donna, non solo per chi desidera una gravidanza, ma per chiunque voglia instaurare un rapporto di maggiore consapevolezza con il proprio corpo. Purtroppo, in Italia, la cultura educativa su questi temi è spesso carente, frenata da tabù sociali che iniziano fin dall’ambito familiare e scolastico, lasciando le donne (e le giovanissime in particolare) nel dubbio. Il periodo fertile non è una scienza esatta, ma una finestra temporale dinamica che riflette l’incredibile complessità del sistema endocrino femminile.
Il funzionamento del ciclo mestruale: biologia e ormoni
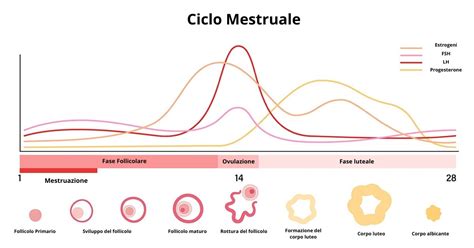
Il ciclo mestruale o ciclo ovarico indica tutto il periodo che intercorre tra una mestruazione e quella successiva. È un processo ricorrente, caratterizzato dal delicato concatenarsi di eventi fisiologici correlati alla fertilità. Lo scopo fondamentale del ciclo consiste nel portare a maturazione la cellula uovo (gamete femminile) e preparare un "ambiente" adatto al suo eventuale impianto. Il ciclo mestruale è dovuto a cambiamenti ormonali ciclici che avvengono nel corpo della donna. La prima mestruazione, chiamata menarca, compare tra i 10 ed i 16 anni.
Il ciclo si articola in quattro fasi principali:
- Fase mestruale: Ricopre i primi 5 giorni del ciclo e corrisponde al periodo del flusso. Lo sfaldamento dell’endometrio è determinato dal calo di due ormoni prodotti dalle ovaie: gli estrogeni e il progesterone.
- Fase proliferativa: Va dal 6° al 14° giorno e precede l’ovulazione. Dopo il flusso, le cellule epiteliali si ispessiscono per creare un ambiente favorevole agli spermatozoi.
- Fase ovulatoria: È la fase centrale, situata intorno al 14°-15° giorno. In risposta alla bassa concentrazione di estrogeni, l’ipotalamo secerne l’ormone GnRH, inducendo l’ipofisi a produrre l’ormone follicolo-stimolante (FSH), che stimola la maturazione di un follicolo dominante.
- Fase secretiva: Si divide in iniziale (16°-23° giorno) e tardiva (24°-28° giorno). Il follicolo svuotato collassa trasformandosi in corpo luteo, che produce progesterone. Se non avviene la fecondazione, il corpo luteo regredisce, i livelli ormonali scendono e si avvia una nuova mestruazione.
Cos’è il periodo fertile e quanto dura
Con il termine "periodo fertile" si indica quella finestra temporale in cui è più probabile che un ovocita possa essere fecondato a seguito di un rapporto sessuale. Contrariamente ai testicoli dell’uomo, che producono spermatozoi continuamente, le ovaie producono un solo ovocita al mese.
L’ovocita ha una vita pari a circa 12-24 ore, ma dato che gli spermatozoi possono sopravvivere nel corpo della donna fino a 4-5 giorni, la fecondazione è possibile anche nei giorni che precedono l’ovulazione. Per questo motivo, in un ciclo regolare di 28 giorni, si considera un periodo fertile che dura in media dai 5 ai 6 giorni. Gli spermatozoi, infatti, possono vivere molte ore nell’utero in attesa dell’arrivo di un ovocita maturo.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Calcolo del periodo fertile: i metodi
Per calcolare il periodo fertile è possibile utilizzare diversi metodi, sebbene sia necessario ricordare che le variazioni individuali sono sempre possibili.
Il metodo del calendario
Si considera come punto di riferimento per l'inizio del periodo fertile il 14° giorno del ciclo. Un calcolo più preciso prevede di sottrarre 18 giorni dalla durata del più breve dei 12 cicli precedenti e 11 giorni dal più lungo. Ad esempio, in un ciclo che dura dai 26 ai 29 giorni, i giorni utili per un possibile concepimento vanno dall'ottavo al diciottesimo. È bene sottolineare che il metodo del calendario è spesso impreciso e suscettibile di errore, anche per le donne con cicli regolari.
La temperatura basale
La temperatura basale è la temperatura corporea misurata al risveglio, prima di alzarsi dal letto e di iniziare qualsiasi attività. È un metodo che si basa sulla misurazione effettuabile con un termometro ad hoc. Il progesterone ha un'attività termogenica: dopo l'ovulazione, la temperatura basale cresce di 0,2 - 0,5°C, arrivando oltre i 37°C, e si mantiene costante per i giorni che precedono il flusso successivo. L'ultimo valore più basso registrato prima dell'aumento corrisponde al giorno dell'ovulazione. Attenzione: valori possono essere alterati da febbre, allattamento, cambi di fuso orario, assunzione di alcolici o determinati farmaci.
Monitoraggio del muco cervicale
Il muco cervicale è un messaggero importante dei cambiamenti del corpo. Prima della fase ovulatoria, le secrezioni trasparenti diventano più fluide, viscose ed elastiche, simili all'albume dell'uovo. L'osservazione di queste perdite, nota come metodo Billings, permette di identificare l'avvicinarsi dell'ovulazione. La sinergia tra l'osservazione del muco e la misurazione della temperatura basale definisce il metodo contraccettivo sintotermico.
Sintomi fisici del periodo fertile
Oltre ai cambiamenti del muco, il periodo fertile può essere caratterizzato da svariati segnali fisiologici, tra cui:
- Dolori al basso ventre simili ai crampi mestruali.
- Blando gonfiore addominale.
- Tensione e gonfiore al seno.
- Aumento del desiderio sessuale.
- Sbalzi d’umore e appetito più marcato.
- Leggero spotting (piccolo sanguinamento vaginale).
Strumenti di precisione: stick, app e monitoraggio ecografico
Le app per il calcolo del periodo fertile non vanno considerate come un riferimento centrale o unico, poiché si basano quasi esclusivamente sul parametro standard di 28 giorni, ignorando la variabilità soggettiva.
Gli stick ovulatori, invece, rilevano l’ormone LH (luteinizzante) nell'urina. Il picco di LH precede l’ovulazione di circa 17-38 ore. Sono test acquistabili in farmacia o supermercati e, se ripetuti per diversi giorni, permettono di inquadrare la finestra fertile con maggiore precisione. Esistono anche monitor di fertilità digitali che leggono i livelli ormonali e offrono indicazioni più dettagliate.
L’alternativa clinica più affidabile rimane il monitoraggio ecografico, eseguito dal ginecologo, che permette di visualizzare direttamente la maturazione del follicolo.
Il ruolo della riserva ovarica e l'età
Ogni donna nasce con un patrimonio limitato di cellule riproduttive. Alla nascita, la riserva ovarica è composta da circa 1-2 milioni di ovociti, che diventano 300-400mila alla pubertà. Questa riserva non è infinita, né si rigenera: ciclo dopo ciclo, gli ovociti diminuiscono spontaneamente.
La fertilità femminile ha un picco tra i 20 e i 30 anni, per poi iniziare a declinare sensibilmente dopo i 35 anni. Con l’avanzare dell’età, non diminuisce solo la quantità, ma anche la qualità degli ovociti, aumentando il rischio di anomalie cromosomiche. Conoscere questo processo è essenziale, ma non deve trasformarsi in ansia o paura. Preservare la propria fertilità è una possibilità reale oggi, ad esempio attraverso l'Egg Freezing, che permette di crioconservare gli ovociti prelevati in giovane età per un utilizzo futuro.
Quando rivolgersi a uno specialista
Se dopo 12 mesi di rapporti non protetti durante i giorni fertili non si ottiene una gravidanza (o dopo 6 mesi se la donna ha più di 35 anni), è consigliabile rivolgersi a un centro di fertilità. La consulenza precoce è cruciale in presenza di cicli molto irregolari, endometriosi, sindrome dell'ovaio policistico o patologie tiroidee.
L’infertilità non deve essere vissuta come una colpa o un fallimento personale. Esistono oggi percorsi di cura, dalla stimolazione ormonale alla fecondazione assistita, che possono supportare il desiderio di maternità, permettendo di vivere questo percorso con maggiore serenità e consapevolezza, allontanandosi dai falsi miti e dall'ossessione del calendario.
La fertilità non è una gara contro il tempo, ma un viaggio unico che richiede ascolto del proprio corpo e, quando necessario, il supporto di professionisti preparati.