Gli aborti ricorrenti rappresentano una delle cause per cui le coppie si affidano ai trattamenti di Procreazione Medicalmente Assistita (PMA). Il percorso verso la genitorialità può essere complesso e segnato da perdite dolorose, rendendo fondamentale una comprensione approfondita delle cause sottostanti e delle opzioni terapeutiche disponibili. Circa il 15-20% di tutte le gravidanze si interrompe spontaneamente entro le prime 24 settimane; questo dato ci fa capire quanto il fenomeno sia frequente e, volendo, naturale. Si parla invece di aborti spontanei ripetuti quando l’interruzione di gravidanza entro le 24 settimane dal concepimento avviene due volte di seguito e di aborti ricorrenti quando l’interruzione avviene per tre volte di seguito. Circa il 50-70% degli aborti precoci sono da considerarsi un fatto sporadico. L’avere subito aborti ricorrenti è una condizione che sicuramente richiede informazioni a un medico esperto di infertilità. Iniziare un trattamento di riproduzione assistita può generare molte domande. In questa edizione, affrontiamo questioni chiave sulla qualità embrionale, l’impianto e l’aborto ripetuto, esplorando le sfumature della FIVET omologa e le strategie per aumentare le probabilità di successo.

Comprendere la Ripetitività dell'Aborto Spontaneo
La definizione di aborto ricorrente è chiara: l'interruzione di gravidanza che si verifica per tre volte consecutive entro le 24 settimane dal concepimento. Questo non è un evento raro e, sebbene circa la metà o più di questi aborti precoci siano sporadici, la ricorrenza impone un'indagine più approfondita. La natura stessa della gravidanza è un processo intrinsecamente delicato, dove una miriade di fattori deve allinearsi perfettamente per garantire il suo proseguimento. Quando questo allineamento viene interrotto ripetutamente, è naturale che le coppie cerchino risposte e soluzioni. La fecondazione in vitro (FIV) con test genetici preimpianto (PGT) è spesso raccomandata in questi scenari. Questa procedura consente di controllare un embrione per anomalie cromosomiche e genetiche prima dell’impianto. Ciò può aumentare le possibilità di avere un bambino sano e ridurre il rischio di aborto spontaneo.
Fattori Contribuenti: Un'Analisi Multifattoriale
Le cause di una FIVET negativa o di aborti ricorrenti possono essere diverse e complesse. Vanno dalla qualità degli ovuli o degli spermatozoi ai problemi uterini e di impianto degli embrioni. La qualità degli ovuli e degli spermatozoi è fondamentale; anomalie dello sperma possono impedire la fecondazione o lo sviluppo sano dell’embrione. Studi recenti attestano che la frammentazione del DNA del liquido spermatico e infezioni genito urinarie dell’uomo hanno un ruolo nei casi di insuccesso ostetrico. Questo è un punto di svolta, poiché il ruolo maschile, quindi, va al di là del solo concepimento e ha effetti anche nelle prime, delicatissime fasi di sviluppo embrionale.
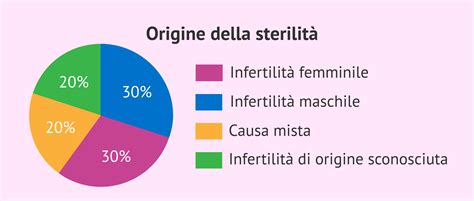
Quando si verificano aborti ricorrenti si tende a cercarne l’origine nella salute della donna, indagando su squilibri ormonali e metabolici, malformazioni uterine, infezioni del tratto genitale, alterazioni della coagulazione. Nel 40% dei casi però, l’insuccesso ostetrico viene classificato come idiopatico, cioè senza causa. Quando si coinvolge anche l’uomo nei test di screening le cose iniziano a cambiare, perché si identificano nuove possibili concause per gli aborti ricorrenti, che possono essere trattate.
La Qualità degli Ovociti e l'Età Materna
L’età della donna è un fattore riconosciuto e affermato che influisce sul fallimento. È un dato di fatto che, nelle donne più giovani, le percentuali di successo siano più elevate rispetto a quelle con più anni alle spalle. Con l’aumentare dell’età di una donna (a più di 38 anni), le sue uova sono a più alto rischio di anomalie cromosomiche e hanno maggiori probabilità di essere di scarsa qualità, con conseguente aumento dell’aborto spontaneo. Nella donna si parla purtroppo di “orologio biologico”, indicando l’invecchiamento dell’apparato riproduttivo. Il tempo, infatti, gioca un ruolo negativo, determinando un danno a carico del DNA ovocitario, ovvero un cambiamento irreversibile nella capacità biologica di produrre ovociti di “buona qualità”. Di conseguenza, il rischio è quello di sviluppare embrioni con anomalie genetiche tali da bloccarne lo sviluppo all’inizio dell’impianto o nelle prime settimane di gravidanza. I primi risultati di un approccio multidisciplinare alle storie di aborti ricorrenti e più in generale di insuccesso ostetrico li abbiamo già.
Gli errori cromosomici sono comuni e aumentano con l’età materna. La valutazione del cariotipo della donna è parte integrante dello studio completo. Vi sono altri fattori che svolgono un ruolo importante nell’annidamento corretto o aborto dell’embrione, ad esempio il livello di vitamina D e la determinazione di anomalie in fattori necessari per un corretto annidamento, tra cui polimorfismi p53.
Fattori Uterini e Endometriali
Le alterazioni a carico dell’utero rappresentano una percentuale dei motivi di insuccesso: sono alterazioni congenite (malformazioni) oppure acquisite (fibromi, polipi, aderenze intrauterine) che possono interferire con l’annidamento dell’embrione. Prima di eseguire un trasferimento embrionale, è importante eseguire i test necessari per assicurarsi che la cavità uterina sia corretta. Problemi uterini, come anomalie anatomiche o condizioni come l’endometriosi, possono ostacolare l’impianto dell’embrione. L’endometrite, infiammazione dell’endometrio, tessuto che riveste l’interno dell’utero e che permette all’embrione di attecchire e svilupparsi, può rappresentare un ostacolo ad una futura gravidanza. L’endometriosi è, invece, una patologia cronica causata dalla diffusione di tessuto endometriale in altri organi. Determina un’infiammazione peri-uterina che crea un ambiente sfavorevole all’impianto degli embrioni.
Lo studio della cavità uterina è fondamentale per rilevare piccole alterazioni anatomiche dell’utero o delle tube. Possono essere patologie finora passate inosservate, come l’idrosalpinge, piccoli polipi uterini, l’adenomiosi o un endometrio di scarsa qualità. Presso Equipo Juana Crespo abbiamo una delle migliori unità di chirurgia di medicina riproduttiva che ci permette di eseguire interventi mini invasivi; soprattutto, in casi di polipi, adenomiosi grave, ecc.
Anatomy of Uterus - Parts and position, Blood supply, Nerve supply, Lymphatic drainage - Part 1
Fattori Immunologici e Coagulativi
Frequenti sono le cause immunologiche, ovvero situazioni dove il sistema immunitario della donna interferisce con l’impianto o con il regolare sviluppo del feto riconoscendolo come “corpo estraneo”. La gravidanza dipende infatti da una complessa interazione di sofisticati meccanismi immunologici messi a punto dall’organismo per trasformare l’utero in un organo in grado di accettare dapprima l’embrione e successivamente nutrirlo e crescerlo fino al parto. Spesso questo meccanismo può essere alterato, e a seconda di come e quando questo avviene, la donna può andare incontro a fallimenti nel concepire dopo una terapia di procreazione assistita o ad aborti ricorrenti. La risposta immunitaria cambia nel corso della gravidanza: in alcune fasi è più infiammatoria, in altre più tollerante. La presenza di tracce biochimiche può indurci a sospettare una sindrome antifosfolipidica o qualche mutazione dei fattori della coagulazione. Anche la gravidanza dipende da una complessa interazione di sofisticati meccanismi immunologici.
Fattori Metabolici ed Endocrini
Altre cause sono rappresentate da patologie generali quali malattie epatiche, renali, ipertensione arteriosa, diabete e obesità. Ruolo accertato sulla riduzione dei tassi di impianto è quello delle malattie endocrine. È stato dimostrato che il deficit di progesterone nella fase post-ovulatoria come il deficit o l’eccesso di ormoni tiroidei o di prolattina possono essere responsabili del mancato impianto o di aborti ripetuti. Anche la sindrome dell’ovaio policistico può essere responsabile dei fallimenti o degli aborti per uno squilibrio dei valori di glicemia e insulina nel sangue. Disturbi metabolici come diabete, ipercolesterolemia, ipertensione, problemi alla tiroide o variazioni di peso corporeo, possono limitare la capacità riproduttiva di un membro della coppia, riducendo l’impianto di embrioni e aumentando il rischio di aborto spontaneo.
Il Ruolo Maschile: Frammentazione del DNA Spermatico e Infezioni
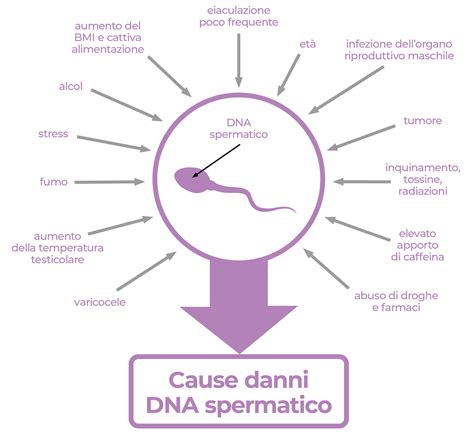
Non si può più ignorare il ruolo maschile. Contrariamente a quanto si pensava fino a poco tempo fa, esiste un legame tra alcune patologie o caratteristiche del liquido spermatico e la difficoltà a portare a termine la gravidanza. L’integrità del DNA degli spermatozoi sta acquisendo sempre maggiore attenzione; questi potrebbero apparire normali in numero e motilità (lo spermiogramma, quindi, non presenta anomalie) ma avere delle caratteristiche di scarsa qualità del DNA che non permettono il concepimento o il corretto sviluppo embrionale. Il test di frammentazione del DNA è un’indagine semplice e veloce che ha l’obiettivo di individuare danni che interessano il genoma maschile, come rotture singole oppure doppie nel filamento del DNA degli spermatozoi. Le prime evidenze mostrano un’associazione significativa tra indice di frammentazione del DNA spermatico e aborti spontanei ricorrenti.
Le infezioni genito-urinarie maschili, come l’infezione da Human Papilloma Virus (HPV), sono responsabili dell’insorgenza di patologie oncologiche a danno dell’apparato genito-urinario e di malattie sessualmente trasmissibili. Questa infezione colpisce non solo la donna ma anche l’uomo, spesso senza sintomi evidenti. Recenti studi attestano un’associazione tra infezione maschile da HPV e storie di insuccesso ostetrico nel primo trimestre di gravidanza.
Strategie Diagnostiche e Terapeutiche Avanzate
Affrontare una FIVET con esito negativo può essere un momento di grande vulnerabilità emotiva, ma è fondamentale ricordare che non si è soli in questo viaggio. In una clinica della fertilità, dopo una FIVET con esito negativo, vengono eseguiti diversi test per diagnosticarne la causa. Questi possono includere: test ormonali per valutare la funzione ovarica, qualità dello sperma, test genetici per individuare eventuali anomalie cromosomiche, studi della cavità uterina come l’isteroscopia e l’ecografia transvaginale per esaminare l’utero e le tube di Falloppio, e valutazione dell’endometrio per verificarne la ricettività. Questi esami aiutano a identificare i fattori specifici che possono aver contribuito al risultato negativo e a orientare il trattamento futuro.
La Qualità Embrionale e i Test Genetici
La qualità degli embrioni viene valutata in base a criteri morfologici e genetici. Inoltre, a Barcelona IVF dispongono della tecnologia iDAScore, un sistema basato sull'intelligenza artificiale che valuta la qualità degli embrioni con criteri oggettivi. Oggigiorno è possibile conoscere lo status cromosomico dell’embrione prima del trasferimento mediante biopsia embrionale al 5º giorno del suo sviluppo. La biopsia embrionale, eseguita intorno al quinto giorno di sviluppo embrionale, può aiutarci a selezionare embrioni privi di alterazioni cromosomiche e, quindi, prevenire malattie genetiche ed ereditarie come la sindrome di Down o alcuni tipi di cancro. È inoltre conveniente effettuare il trasferimento quando gli embrioni hanno raggiunto lo stadio di blastocisti, cioè il 5° giorno dopo la fecondazione.
La maggior parte dei fallimenti d’impianto di embrioni e degli aborti ripetuti sono dovuti ad un’alterazione cromosomica dell’embrione. Il test genetico preimpianto (PGT) è una procedura che consente di controllare un embrione per anomalie cromosomiche prima dell’impianto. Ciò può aumentare le possibilità di avere un bambino sano e ridurre il rischio di aborto spontaneo.
Opzioni di Trattamento e Nuove Speranze
Le ragioni di una FIVET negativa possono essere diverse e complesse. Ognuno di questi fattori svolge un ruolo significativo nel successo della FIV e la loro identificazione consente agli specialisti di personalizzare i trattamenti per migliorare le probabilità di successo dei cicli futuri.
I nostri specialisti in riproduzione assistita affermano che ci sono diverse alternative da considerare. Si può scegliere di ripetere il processo di FIV, adattando il trattamento in base all’analisi del precedente fallimento. Altre tecniche di riproduzione assistita, come l’iniezione intracitoplasmatica di sperma (ICSI), possono essere consigliate a seconda della causa di infertilità sottostante. L’ovodonazione o l’adozione di embrioni sono opzioni praticabili per le coppie con problemi di qualità degli ovociti o degli spermatozoi. È importante discutere queste alternative con uno specialista della fertilità per determinare la migliore linea d’azione.
L'Ovodonazione: Una Soluzione per Casi Specifici
L’ovodonazione può essere un’opzione valida nelle situazioni in cui la riserva ovarica di una donna è insufficiente per il successo del trattamento FIV. Questi casi sono: insufficienza ovarica precoce, menopausa precoce, dopo diversi tentativi di FIVET non riusciti con i propri ovuli, e casi di malattie genetiche che i genitori non desiderano trasmettere. Optare per la donazione di ovociti è una decisione profondamente personale che non si limita a considerazioni mediche, ma tocca il cuore di ciò che significa essere madre. Nel contemplare questo percorso, si aprono emozioni, speranze e sogni sulla maternità e sulla possibilità di avere un figlio.
Approcci Multidisciplinari e Supporto
Alla luce di queste evidenze, diventa fondamentale affrontare le problematiche dell’infertilità mettendo sullo stesso piano l’apporto della donna e quello dell’uomo. Questo presuppone il coinvolgimento e la disponibilità di entrambi i partner ad affrontare insieme un percorso diagnostico e terapeutico, motivo per cui è necessario che la problematica venga approcciata in un’ottica di multidisciplinarietà, anche dal punto di vista della ricerca scientifica.
NOW-fertility è un servizio globale di fecondazione in vitro che stabilisce un nuovo punto di riferimento per la cura della fertilità. I nostri consulenti, coordinatori dell’assistenza e infermieri della fertilità sono qui per supportare i pazienti che hanno subito ripetuti fallimenti della fecondazione in vitro e aborti ricorrenti. A NOW-fertility apprezziamo davvero quanto possa essere difficile e abbiamo l’esperienza e la competenza per aiutare.
Gestire l'Aspetto Emotivo e Fisico
Dopo una FIVET negativa, è fondamentale prendersi cura di sé sia fisicamente che emotivamente. Innanzitutto, permettete a voi stessi di provare ed esprimere le vostre emozioni; è naturale provare tristezza o frustrazione. Cercate il sostegno del vostro partner, dei familiari più stretti o di un gruppo di supporto, dove potrete condividere le vostre esperienze e sentirvi compresi. Considerate anche l’aiuto di un professionista della salute mentale specializzato in fertilità. Dal punto di vista fisico, mantenete uno stile di vita sano con una dieta equilibrata, un moderato esercizio fisico ed evitate il più possibile lo stress. Prima di decidere i passi successivi, come ripetere il ciclo di FIV o esplorare altre opzioni di trattamento come l’ovodonazione, date al vostro corpo e alla vostra mente il tempo di riprendersi. “La chiave è non perdere la speranza e ricordare che ci sono più strade per diventare genitori”, dice la dottoressa Spies.
Anatomy of Uterus - Parts and position, Blood supply, Nerve supply, Lymphatic drainage - Part 1
La FIVET Omologa Post-Aborto Ricorrente: Probabilità di Successo
Affrontare una FIVET con esito negativo o un aborto spontaneo ricorrente è una situazione stressante e deludente per i pazienti. Tuttavia, nonostante i notevoli progressi fatti nel campo della medicina della riproduzione, la scienza deve compiere ulteriori studi per comprendere meglio le cause del fallimento.
Fattori che Influenzano l'Impianto
Il transfer embrionale e il periodo che ne segue rappresentano un momento particolarmente delicato, il primo legame tra la madre e il suo futuro bambino. È fondamentale che sia l’embrione sia l’endometrio presentino “qualità” tali da rendere possibile lo sviluppo fino allo stadio di blastocisti e il successivo impianto nell’utero materno. Nella medicina riproduttiva, si considera che vi sia un fallimento dell’impianto quando non si ottiene una gravidanza dopo 3 trasferimenti di embrioni di buona qualità.
Quando Ripetere e Quando Attendere
In generale, se l’équipe medica ritiene che non sia necessario effettuare esami complementari e la paziente dispone di embrioni congelati di qualità, si può organizzare immediatamente un nuovo trasferimento di embrioni. È diverso se si è verificato un aborto dopo una tecnica di riproduzione assistita; in tal caso, si può ricominciare il trattamento dopo tre mesi. Ovviamente, se è necessario effettuare qualche esame complementare per determinare la possibile causa dell’aborto, questo periodo potrebbe essere prolungato. Un primo risultato negativo non significa necessariamente un fallimento dell’impianto. Pertanto, di fronte a un fallimento di un trattamento di procreazione assistita, le équipe mediche multidisciplinari cercano sempre di raccogliere il maggior numero di informazioni per evitare che il problema si ripeta in un nuovo tentativo.
La Tecnologia al Servizio del Successo
La qualità degli embrioni viene valutata in base a criteri morfologici e genetici. Presso Barcelona IVF, la tecnologia iDAScore, un sistema basato sull'intelligenza artificiale, valuta la qualità degli embrioni con criteri oggettivi. Un’altra opzione per il trattamento in caso di fallimento ricorrente dell’impianto e aborto spontaneo ricorrente è la fecondazione in vitro con ovociti donati.
Tecniche come la FIVET (fecondazione in vitro) e ICSI (iniezione intracitoplasmatica dello sperma) oggi permettono tassi medi di gravidanza per transfer di embrioni che superano il 30 per cento. Quindi, per ogni coppia che ottiene una gravidanza, ce ne sono almeno due che non hanno un esito positivo in seguito al trattamento.
Considerazioni Finali sul Percorso
Cambiare approccio all’insuccesso ostetrico può aumentare significativamente il numero di gravidanze spontanee che arrivano a termine, a patto che la coppia accetti di sottoporsi a un percorso diagnostico e terapeutico che coinvolge entrambi. Conoscere la causa della tua infertilità è essenziale per garantire il successo di un trattamento IVF. La prima cosa da fare è scoprire cosa è andato storto finora. Tutto questo ci aiuterà a trovare il motivo della tua infertilità.
Nonostante i progressi, un risultato negativo spesso non significa che si debba effettuare uno studio specifico per scoprirne il motivo. Non tutti gli embrioni si impiantano e il risultato negativo non ci obbliga a cercarne la causa. Una valutazione del vostro caso da parte del team medico (ginecologi, andrologi ed embriologi) permetterà di capire se è necessario eseguire ulteriori test specifici per ampliare la diagnosi della mancata implantazione. Se è il vostro caso, è normale sentirsi giù di morale, ma anche se i trattamenti di procreazione assistita hanno un alto tasso di successo, spesso è necessario fare più di un tentativo per ottenere una gravidanza. Gli specialisti lo sanno e, infatti, un risultato negativo è considerato “normale” perché il tasso di gravidanza è solo un dato statistico.