La placenta è un organo vitale e temporaneo che si sviluppa nell'utero durante la gravidanza, fungendo da ponte essenziale tra la madre e il feto. La sua funzione primaria è quella di garantire lo scambio metabolico e gassoso tra il sangue del feto e quello della mamma attraverso il cordone ombelicale, fornendo ossigeno e nutrienti e rimuovendo i prodotti di scarto. Non c'è contatto diretto tra il sangue materno e quello fetale, ma il passaggio delle sostanze avviene attraverso una sottile membrana, detta “barriera placentare”. La placenta, di norma, aderisce saldamente alla parete superiore dell'utero e si sviluppa in questa posizione fino al momento della nascita. Tuttavia, possono verificarsi diverse condizioni che compromettono la sua normale funzione o il suo posizionamento, portando a complicanze significative per la madre e per il feto.

Placenta Previa: Posizionamento Anomalo e Sanguinamento
La placenta previa si verifica quando la placenta si impianta in prossimità della cervice, nella parte inferiore dell’utero, anziché nella sua posizione usuale. Questo posizionamento può ostruire parzialmente o completamente il canale del parto.
Sintomi della Placenta Previa
L'unico sintomo caratteristico della placenta previa è la perdita di sangue (emorragia) vaginale, che comincia nella seconda metà della gravidanza. Possono manifestarsi anche altri sintomi e segni, ma questi, al contrario del sanguinamento vaginale, si presentano in una piccola minoranza di casi e hanno carattere episodico.
Il Sanguinamento
La perdita di sangue, dalla vagina, è color rosso intenso e indolore. Comincia a partire dalla seconda metà della gravidanza, solitamente dopo la 28esima settimana. L'insorgenza è improvvisa e, in alcuni casi, intermittente, ovvero si interrompe per qualche giorno, prima di riprendere. Le quantità di sangue perso sono variabili, a volte ingenti, a volte modeste. L'emorragia può considerarsi l'unico segno della placenta previa, poiché è il solo sempre presente nelle pazienti. Il dolore insorge quando, alla placenta previa, si associa un distacco di placenta. Questo binomio si verifica nel 10% circa dei casi.
Altri Segni e Sintomi
Le contrazioni uterine fanno la loro comparsa nel 25% dei casi circa. Assomigliano a quelle del travaglio e durano per qualche giorno. Il feto mal posizionato, trasverso od obliquo, è tipico di un buon 15% dei casi. Una placenta anteriore, una condizione in cui la placenta si sviluppa nella parte anteriore dell'utero, può a volte diventare previa, aumentando i rischi per la madre e per il bambino.
Quando Rivolgersi al Medico
A una donna incinta, che è soggetta a perdita di sangue nella seconda metà della gravidanza, si consiglia di rivolgersi al proprio ginecologo. Se l'emorragia è di notevole entità, non bisogna attardarsi nel farlo, poiché si tratta di un'emergenza.
Diagnosi della Placenta Previa
La diagnosi di placenta previa si basa, in prima istanza, su un esame clinico ginecologico e, in secondo luogo, sugli esami strumentali (ecografia e risonanza magnetica nucleare). Tutte le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Per questo motivo, è imperativo che i medici sottopongano regolarmente ad ecografia le donne in gravidanza e interpretino con attenzione le ecografie stesse.
Esame Clinico Ginecologico
Il medico indaga sulle origini del sanguinamento: a che settimana si è verificato? Di che colore è il sangue? È cospicuo? È intermittente? Questi sono i punti cardine dell'indagine. Si eseguono, inoltre, degli esami addominali, per controllare la consistenza dell'utero, e si evitano, invece, quelli vaginali, poiché potrebbero peggiorare l'emorragia. Infine, è possibile che lo specialista esegua la cosiddetta manovra di Leopold, per capire l'orientamento assunto dal feto nel grembo materno. Come si ricorderà, una piccola percentuale di casi di placenta previa si presenta con un feto in posizione trasversa od obliqua.
Ecografia
L'ecografia è l'esame diagnostico d'elezione per confermare i sospetti di placenta previa. Tuttavia, per alcune gestanti, la rivelazione è casuale, a seguito di un normale controllo di routine. Informazioni ancora più chiare si ottengono se, alla classica ecografia addominale, si aggiunge l'ecografia transvaginale, in cui si fa uso di una piccolissima sonda inserita in vagina. L'esame è attendibile se viene svolto tra il secondo e il terzo trimestre della gravidanza.
I Falsi Positivi
Ci sono delle situazioni per cui, in base ai risultati ecografici, si pensa erroneamente a un caso di placenta previa. Per esempio, i primi controlli ecografici (quelli svolti nella prima metà della gravidanza) potrebbero mostrare che la placenta è posizionata in corrispondenza della cervice. In realtà, queste non sono immagini affidabili e definitive, poiché, dal secondo trimestre in poi, feto e utero si accrescono e la placenta si sposta di conseguenza. Un'altra circostanza, molto meno comune della precedente, è legata alla vescica e alla possibilità che questa, se ripiena d'urina, comprima l'utero, mutandone (solo in apparenza) l'anatomia. La placenta, pertanto, sembra mal posizionata, ma, di fatto, non è così. Nel 5% circa delle gravidanze alle 20 settimane viene segnalata la placenta come “bassa”, la percentuale scende all’1% nel corso del terzo trimestre. Infatti man mano che l’utero aumenta di dimensioni, la placenta viene portata via via più in alto, e poche placente sono veramente previe a termine.
Risonanza Magnetica Nucleare
Si svolge raramente e aiuta anch'essa a capire l'esatta posizione della placenta.
Trattamento della Placenta Previa
Quando si parla di terapia per la placenta previa, ci si riferisce a quelle contromisure che mirano, nei casi meno gravi, a portare a termine la gravidanza senza complicazioni e, nei casi più gravi, a salvare la vita della madre e del feto. Alla luce di ciò, il percorso terapeutico deve considerare i seguenti fattori: la posizione della placenta nella cervice, la gravità dell'emorragia e le sue modalità (per esempio, se è intermittente o continua), la settimana di gravidanza, la salute della madre e la salute del feto. In base a questi punti fondamentali, si agisce di conseguenza.
La Posizione della Placenta e il Tipo di Parto
Se la placenta previa è classificata di grado I o di grado II si procede con un parto vaginale. Questa è la linea condotta, in generale, in tali frangenti. Tuttavia, ogni paziente rappresenta un caso a sé stante e va trattato di conseguenza. Per esempio, può accadere che una condizione non grave di placenta previa si presenti con un'intensa perdita di sangue, tale per cui si richieda un parto cesareo. Se, invece, la placenta previa è di grado III o di grado IV si opta, sempre, per un parto cesareo. A tal proposito, vale la seguente regola: se la placenta è posta a meno di 2 cm di distanza dall'apertura della cervice, si procede con il taglio cesareo. Prima di programmare il tipo di parto (naturale o cesareo) è sempre bene controllare la posizione placentare intorno alla 35-36esima settimana.
Gestione in Base all'Emorragia
Quando la Perdita di Sangue è Minima o Assente
Se l'emorragia è scarsa o assente, la paziente non necessita di assistenza ospedaliera e nemmeno del ricovero. L'unica raccomandazione, che le viene fatta, è quella di stare a riposo ed evitare rapporti sessuali e la maggior parte delle attività fisiche. Se le cose rimangono in questo modo, si attende la conclusione della gravidanza: parto vaginale, per i gradi I e II; parto cesareo, per i gradi III e IV.
In Caso di Perdita di Sangue Consistente
Di fronte a una perdita di sangue consistente, bisogna agire d'urgenza e considerare anche la possibilità di un parto prematuro, nonché di un'isterectomia (rimozione dell'utero). Sono fondamentali: il ricovero ospedaliero, per monitorare la paziente, e una trasfusione di sangue, anche ingente, qualora l'emorragia sia notevole. Se non si agisce in modo tempestivo, la situazione può complicarsi ulteriormente: compaiono shock, ai danni della gestante, e distress fetale, ai danni del bambino.
Emergenze Ostetriche
Parto Prematuro di Tipo Cesareo
In caso di emorragia grave, ma controllabile, prima di operare, si somministrano alla madre corticosteroidi per aiutare la crescita dei polmoni del bambino. Se l'emorragia è grave e senza sosta, bisogna operare d'urgenza.
Complicazioni della Placenta Previa
Le donne con placenta previa devono essere seguite con attenzione, poiché esiste la possibilità che la perdita di sangue aumenti al punto da metterle in serio pericolo di vita. Un incremento a dismisura dell'emorragia può avvenire durante il travaglio, al momento del parto oppure qualche ora dopo il parto. In questi frangenti, bisogna che il personale medico si faccia trovare preparato, poiché la gestante è a forte rischio di shock emorragico (o shock ipovolemico) e necessita una trasfusione di sangue immediata. Inoltre, una perdita di sangue cospicua può verificarsi anche quando la gravidanza non è a termine. Le conseguenze, in questi casi, riguardano anche la salute del feto, non solo della madre. Può, infatti, crearsi la cosiddetta condizione di distress fetale e la necessità di far nascere prematuramente il bambino, tramite parto cesareo. Il distress fetale è un termine vago, che identifica una serie di disturbi diversi, tra cui anomalie cardiache, ridotto accrescimento intrauterino e oligoidramnios. Fintanto che le condizioni sono stabili, il feto non presenta particolari disturbi. Il distress fetale, infatti, compare all'insorgere delle complicazioni.
Prognosi e Prevenzione della Placenta Previa
La prognosi per una donna con placenta previa è diversa in base al caso considerato e dipende da, almeno, due fattori. Il primo fattore riguarda il grado di severità con cui si presenta il disturbo. Una placenta previa di I o II grado ha un impatto negativo minore, sulla salute di madre e figlio, rispetto a una placenta previa di III e IV grado. A far la differenza sono le modalità del parto: rischi e conseguenze (per esempio, l'isterectomia), relative a un parto cesareo, sono di più di quelli di un parto vaginale. Il secondo fattore riguarda la qualità delle cure ricevute dalla madre. Se la diagnosi è precoce e il trattamento tempestivo e idoneo (trasfusione immediata, parto corretto ecc.), la prognosi tende a essere positiva, quanto meno per la gestante. A patto che non sia stata sottoposta a isterectomia, una donna, che ha avuto la placenta previa, può avere altre gravidanze. Tuttavia, possono esserci rischi superiori al normale di malformazioni e ritardi dello sviluppo neurologico, ma non sono conseguenze certe e naturali. Sebbene non esista una misura preventiva specifica, limitare i fattori di rischio (per esempio, non fumare e non far uso di cocaina) è il comportamento migliore per ridurre le possibilità di sviluppare la placenta previa.
Distacco di Placenta: Separazione Prematura
Il distacco della placenta, noto anche come abruptio placentae, si verifica quando la placenta si stacca prematuramente dalla parete dell'utero, dopo 20 o più settimane di gestazione, prima della nascita del bambino. È una patologia ostetrica che si verifica quando la placenta si distacca prematuramente dalla sua sede d’impianto (l’utero) durante la gravidanza, prima della nascita del bambino. Questo disturbo è il più comune tra i problemi placentari, verificandosi in circa 1 gravidanza su 100.
Cause e Fattori di Rischio del Distacco di Placenta
La causa del distacco della placenta di solito è sconosciuta. Tuttavia, esistono fattori di rischio che possono aumentare la probabilità di questa complicanza. La preeclampsia (detta comunemente gestosi), una condizione caratterizzata da una pressione arteriosa troppo elevata, è il fattore di rischio principale. Può causare un distacco di placenta a causa di una cattiva placentazione che predispone la placenta a staccarsi sotto l’effetto dell’ipertensione. Si è anche osservata una correlazione tra bassi livelli di PAPP-A al I trimestre e distacco di placenta. Anche l'ipertensione in gravidanza è un fattore favorente. Sebbene non sia possibile prevenire il distacco di placenta, è possibile individuare alcuni fattori di rischio sui quali si può agire, ad esempio abolendo il fumo di sigaretta od il consumo di cocaina, entrambi responsabili di un pericoloso effetto di vasocostrizione (riduzione del lume dei vasi sanguigni), e monitorando la pressione sanguigna.
Sintomi del Distacco di Placenta
I sintomi del distacco della placenta dipendono dal grado di distacco e dalla quantità di sangue perso. Il distacco intempestivo di placenta è una complicanza grave della gravidanza che insorge improvvisamente. I sintomi possono comprendere dolori improvvisi e continui o dolori crampiformi, dolorabilità quando viene palpato l’addome e pressione sanguigna pericolosamente bassa (collasso). Alcune donne lamentano problemi lievi o nessun sintomo. L’inizio del distacco di placenta è spesso inaspettato, improvviso e intenso e richiede un trattamento immediato.
Perdite di Sangue
Il sintomo principale è il sanguinamento vaginale, che può variare per quantità di sangue perso e per la persistenza del sanguinamento. L’utero sanguina dalla sede di distacco della placenta. Il sangue può passare attraverso la cervice e fuoriuscire dalla vagina sotto forma di emorragia esterna, oppure può rimanere intrappolato dietro la placenta e diventare un’emorragia nascosta. Pertanto, il dolore addominale può sembrare peggiore di quanto previsto in base alla quantità di sangue persa. In caso di sanguinamento, il sangue può essere rosso brillante o scuro, e continuo o intermittente. Nella situazione più frequente una parte di sangue fuoriesce, dando perdita di sangue visibile. Anche un sanguinamento esterno scarso può essere dovuto a un distacco di placenta esteso e quindi a un’emorragia interna importante. In casi meno frequenti l’emorragia esterna può mancare del tutto. Il sangue è di colore rosso scuro/marrone e spesso scarso (più scuro e meno abbondante rispetto al sanguinamento da placenta previa).
Dolore e Contrazioni
Le contrazioni uterine, assenti nella placenta previa, sono un campanello d’allarme se insorgono prima della fine della gravidanza. Le normali contrazioni a ridosso del parto sono intermittenti, mentre quelle dovute a distacco di placenta sono diverse perché non sono coordinate né regolari, sono più ravvicinate e nel distacco di placenta grave sono contrazioni in cui l’utero non si rilascia mai, per questo sono molto più dolorose. Il dolore addominale, anch'esso assente nella placenta previa, si manifesta quando l’utero si contrae. La contrattura dell’utero aggrava la situazione perché non rilasciandosi non consente il passaggio del sangue e quindi dell’ossigeno. Il dolore può essere acuto o ingravescente, continuo o intermittente, a livello dell’addome o in regione lombare. Nausea e vomito possono anch'essi presentarsi.
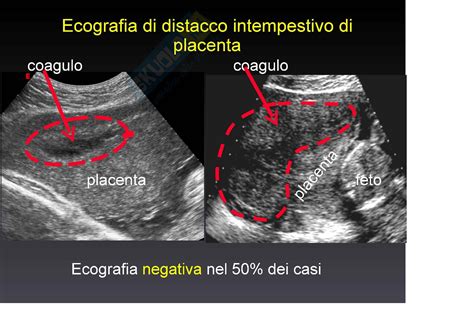
Diagnosi del Distacco di Placenta
Il sospetto e la diagnosi del distacco prematuro di placenta si basano di norma sui sintomi, come sanguinamento vaginale e dolore e sensibilità addominale. È importante che qualsiasi sanguinamento vaginale sia segnalato immediatamente al proprio medico. L’ecografia può aiutare a confermare la diagnosi di distacco prematuro e distinguerlo dalla placenta previa, che può avere sintomi simili. L’ecografia può essere effettuata posizionando un dispositivo manuale sull’addome (la cosiddetta ecografia addominale) o all’interno della vagina (la cosiddetta ecografia transvaginale). Tuttavia, i risultati dell’ecografia possono essere normali quando la placenta si stacca prematuramente. I medici possono misurare la pressione arteriosa ed eseguire esami del sangue e delle urine per verificare la presenza di preeclampsia, perché può aumentare il rischio di problemi. Per individuare i problemi che possono scaturire dal distacco prematuro della placenta, si eseguono esami del sangue e il monitoraggio della frequenza cardiaca del feto. L'anamnesi, in particolare la presenza dei fattori di rischio, alimenta il sospetto di distacco di placenta. Il quadro clinico, cioè i segni e sintomi della donna (perdita di sangue, utero contratto, duro e dolente), è fondamentale. Nei casi gravi, in presenza di instabilità dei parametri vitali, la diagnosi è prettamente clinica, in quanto non c’è il tempo per eseguire un’ecografia. La gestante dev’essere attentamente monitorata in ogni caso. Importante è il controllo dei parametri vitali (come pressione arteriosa, frequenza cardiaca, …). Altrettanto importanti sono gli esami del sangue, che permettono di valutare emoglobina ed ematocrito, piastrine, ma anche la funzionalità renale ed epatica e l’assetto coagulativo (PT, aPTT, fibrinogeno, D-dimero). Il feto viene monitorato ecograficamente e con la cardiotocografia, esame che consente di valutare in tempo reale il battito fetale: assente se il feto è morto, normale, o tachicardico se il feto, poiché riceve poco ossigeno, sta cercando di compensare.
Trattamento del Distacco di Placenta
La decisione terapeutica dipende dalla presenza o meno di una situazione di emergenza. Se il feto o la donna sono in pericolo o se la gravidanza è a termine, il bambino viene partorito il prima possibile.
Condotta di Attesa e Monitoraggio
Se le condizioni della donna sono stabili e il feto non è sofferente, come può avvenire per un piccolo distacco, si cerca di posticipare il parto ad un’epoca gestazionale migliore, puntando ad una piena maturità dei polmoni fetali che garantisca una respirazione naturale al bambino. Per accelerare questo processo di maturazione è possibile ricorrere alla somministrazione di cortisone, parallelamente ad un costante monitoraggio cardiotocografico del feto. La gestante è tenuta in condizioni di assoluto riposo, anch’ella monitorata continuamente, e supportata se necessario da liquidi e trasfusioni. Il ricovero e il monitoraggio sono appropriati se sono presenti tutte le seguenti condizioni: il sanguinamento non mette a rischio la vita della madre o del feto, ma continua; la frequenza cardiaca del feto è normale; la gravidanza è pretermine (meno di 37 settimane). Questo approccio consente ai medici di tenere sotto osservazione la donna e il feto e di intervenire tempestivamente se necessario.
Trattamento Immediato
Qualora le condizioni della donna fossero stabili si potrebbe optare per un parto naturale, se invece la situazione fosse quella di una vera e propria emergenza, ad esempio in presenza di una grave sofferenza fetale o grave emorragia, si interviene subito con un cesareo d’urgenza. Una volta avvenuto, il distacco non può purtroppo essere risolto definitivamente tornando alla condizione precedente. La paziente che ha avuto un distacco di placenta grave deve essere sempre stabilizzata, e ciò può richiedere un’eventuale trasfusione e la somministrazione di liquidi endovena per ripristinare il volume di sangue a seguito delle perdite.
Complicazioni del Distacco di Placenta
Le complicanze più gravi sono legate alla perdita di sangue causata dal distacco, con conseguente emorragia, possibile shock, problemi alla coagulazione e renali per la mamma e sofferenza o nascita prematura per il feto. Il distacco prematuro della placenta può causare talvolta grave perdita di sangue con coagulazione diffusa all’interno dei vasi sanguigni (coagulazione intravascolare disseminata), insufficienza renale e sanguinamento all’interno delle pareti dell’utero, specialmente nelle donne affette da preeclampsia. Il distacco della placenta riduce l’apporto di ossigeno e di sostanze nutritive per il feto e se si verifica improvvisamente e riduce in modo considerevole l’apporto di ossigeno, il feto può morire. Se si verifica gradualmente e in modo meno esteso, il feto può non svilupparsi come previsto (restrizione della crescita intrauterina) oppure potrebbe essere presente liquido amniotico insufficiente (oligoidramnios). Il distacco graduale può provocare meno dolore addominale e presentare un minore rischio di collasso della madre rispetto al distacco improvviso, tuttavia aumenta il rischio di successiva rottura delle membrane prima del travaglio. La gravità del distacco di placenta dipende, in modo principale, dalla sua classificazione, che rispecchia a sua volta l’entità e la localizzazione del distacco. Se un piccolo distacco di placenta impone il monitoraggio e l’assistenza di madre e bambino, ma in genere non crea grandi problemi, distacchi più ampi rappresentano invece un’emergenza ostetrica in grado di mettere a repentaglio le loro vite, tanto da richiedere una diagnosi e un intervento rapido per cercare di salvare entrambi. In un grave distacco della placenta, con perdita di sangue massiva, la donna presenterà un addome contratto, possibili segni di shock e coagulazione intravascolare disseminata; si osserva una severa sofferenza o addirittura morte fetale. A lungo termine, una complicazione grave è la sindrome di Sheehan (necrosi post-partum dell’ipofisi) dovuta a ischemia conseguente allo shock emorragico.
Placenta Accreta: Adesione Anomala
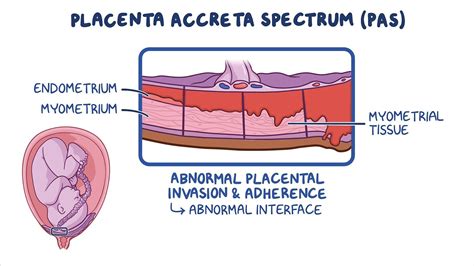
Si definisce Placenta Accreta (PA) quella condizione patologica in cui la placenta aderisce all’utero saldamente e con buon esito funzionale, ma non nel modo corretto (MAP: Morbidly Adherent Placenta per gli anglosassoni). Di norma durante la gravidanza la placenta aderisce alla parete dell’utero, nella parte più alta, e qui si sviluppa fino al momento della nascita, per fornire l’ossigeno e l’alimento al bambino via cordone ombelicale. La placenta accreta si ha quando per un difetto della decidua basale, essa si estende oltre il limite superficiale dell’endometrio (chiamato strato di Nitabuch), fino a invadere il miometrio (strato muscolare dell’utero) con i villi coriali. Questa condizione complica la separazione naturale della placenta dalla parete dell’utero così che alcune parti della placenta vengono lasciate attaccate alla parete stessa.
Varianti della Placenta Accreta
La placenta increta è una patologia placentare simile ma più rara, che si verifica quando la placenta è attaccata ancora più in profondità nella parete uterina fino al muscolo uterino. Ancora più rara è la placenta percreta, in cui la placenta penetra completamente nell'utero e si attacca a un altro organo del corpo. Circa 1 gravidanza su 2.500 comporta uno di questi tipi di posizionamenti anomali della placenta: accreta, increta o percreta.
Cause e Fattori di Rischio della Placenta Accreta
Donne che hanno precedentemente avuto parti cesarei o placenta previa mostrano una maggiore probabilità di avere una placenta accreta. L’accretismo placentare è responsabile del 50-65% delle isterectomie post-partum e nel 66% di questi casi in anamnesi vi è almeno un pregresso taglio cesareo.
Sintomi della Placenta Accreta
Il disturbo non compromette la gravidanza, in quanto la funzione placentare è normale, ma predispone a una massiva emorragia post-partum, dato che la membrana non viene subito espulsa e si stacca dalla cavità uterina con molta difficoltà o solo in parte, aumentando i rischi di sanguinamento e di infezioni, che possono essere potenzialmente letali. Il sintomo principale della placenta accreta è il sanguinamento vaginale, che può variare per durata e per quantità di sangue perso.
Diagnosi e Trattamento della Placenta Accreta
La diagnosi precoce è importante per poter pianificare le strategie di intervento più adeguate. Tutte le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Se una donna in gravidanza dovesse notare segni o avere sintomi compatibili con anomalie placentari, è necessario eseguire, in qualsiasi momento della gravidanza, ecografie aggiuntive. Nel periodo di gestazione in presenza di una placenta accreta, di solito attorno alle 34 settimane si programma un parto cesareo seguito dall’asportazione dell’utero (isterectomia cesarea) per prevenire complicanze potenzialmente letali. L’isterectomia cesarea deve essere eseguita in un ospedale dotato delle apparecchiature adatte a questo genere di complicanze.
Insufficienza Placentare: Funzione Inadeguata
L’insufficienza placentare (definita anche "disfunzione placentare", "insufficienza uteroplacentare" o “insufficienza fetoplacentare”) è una condizione patologica che può verificarsi durante la gravidanza, caratterizzata da un funzionamento inadeguato della placenta. Si osserva quando la placenta non si forma correttamente o viene danneggiata, limitando così l’apporto di nutrienti e ossigeno al feto. Questa condizione può portare a una crescita intrauterina ritardata (IUGR), ipossia fetale e, nei casi più gravi, morte fetale. L'insufficienza utero-placentare è una condizione che si verifica quando la placenta non è in grado di trasferire i nutrienti necessari al bambino.
Sintomi e Diagnosi dell'Insufficienza Placentare
I sintomi di insufficienza placentare possono variare e non sempre sono evidenti. Spesso, la condizione viene scoperta durante le visite di routine dal ginecologo. La diagnosi di insufficienza placentare viene solitamente effettuata attraverso ecografie che valutano la crescita fetale e la funzionalità placentare, nonché attraverso il monitoraggio del flusso sanguigno tramite Doppler. Il parametro più affidabile per valutare la funzione della placenta è la crescita fetale: un feto di dimensioni nei limiti per l’epoca con normale quantità di liquido amniotico ha sicuramente una placenta che funziona bene. Nell’ambito dell’ecografia di secondo livello potranno essere valutate anche la flussimetria dell’arteria ombelicale e la flussimetria delle arterie uterine: entrambe esprimono la funzione della placenta, l’ombelicale esplora il lato fetale, le uterine esplorano il lato materno. La flussimetria però non è necessaria nella gravidanze a basso rischio, ma è sicuramente indispensabile nella gravidanza a rischio per ritardo di crescita al fine di monitorare la situazione e scegliere il momento più idoneo per il parto. Il grado placentare esprime l’aspetto della placenta, che è un concetto diverso dalla funzione: il grado si distingue in numeri da 0 a 3: 0 è la placenta con aspetto omogeneo, 3 la placenta con calcificazioni, la cosiddetta “placenta vecchia” (termine ormai desueto). Infatti trovare una placenta di grado 3 a termine di gravidanza è del tutto normale, ma trovarla ad epoche più precoci si associa talora a disfunzione placentare con ritardo di crescita. Talora, nei referti ecografici troviamo la segnalazione di “lacune placentari”: esse non sono altro che degli spazi in cui il sangue circola più lentamente.
Cause e Rimedi dell'Insufficienza Placentare
Le cause di insufficienza placentare possono essere molteplici e includono fattori materni, fetali e placentari. I rimedi per insufficienza placentare dipendono dalla gravità della condizione e dallo stadio della gravidanza. Se l’insufficienza placentare viene diagnosticata durante le ultime fasi della gravidanza (dopo la 35a settimana) è necessario programmare un parto cesareo. Il successo della gestione di questi casi dipende in gran parte dalla diagnosi precoce.