L'approccio alla procreazione medicalmente assistita (PMA) richiede un equilibrio delicato tra la salute sistemica dei partner e l'efficacia delle procedure di laboratorio. Quando una coppia si rivolge a centri specializzati, come il Centro Clinico San Carlo di Torino, il percorso inizia sempre con un'attenta anamnesi volta a identificare ostacoli biologici, spesso riconducibili a infezioni pregresse o silenti che possono compromettere la fertilità.

Impatto delle infezioni sulla fertilità di coppia
Alcune infezioni possono ostacolare il concepimento, specialmente se pregresse e trascurate nel tempo. Le malattie veneree (o sessualmente trasmissibili) possono provocare infertilità sia nell’uomo che nella donna. Purtroppo spesso sono asintomatiche ed è difficile quindi individuarle per tempo e procedere con un’adeguata terapia medica mirata. Con il passare del tempo virus, batteri ed altri microrganismi sono in grado di alterare il sistema riproduttivo della coppia con il conseguente risultato di non riuscire ad ottenere una gravidanza.
Nella donna possono provocare un’ostruzione delle tube di Falloppio, oppure insidiarsi nel muco cervicale rendendo più complesso il movimento degli spermatozoi quando si tenta di concepire un bambino. In più il sistema immunitario femminile, nel tentativo di debellare l’agente patogeno, può arrivare a danneggiare i gameti maschili. In alcuni casi le infezioni possono provocare un’infiammazione cronica dell’endometrio che può impedire, nonostante il riuscito concepimento, l’attecchimento dell’embrione in utero, oppure provocare un aborto precoce.
Nell’uomo l’infezione si insinua nell’apparato riproduttivo arrivando ad impedire una produzione qualitativamente e quantitativamente adeguata di spermatozoi. Tra le infezioni a trasmissione sessuale, quelle che conducono al più alto tasso di infertilità sono la chlamydia, la gonorrea e la sifilide. Si tratta di condizioni facilmente curabili con antibiotici se individuate precocemente, ma la migliore arma è sempre la prevenzione, evitando rapporti sessuali non protetti con partner occasionali.
Focus sulle principali IST: Clamidia e Gonorrea
La Clamidia è una delle infezioni sessualmente trasmesse (IST) più diffuse, soprattutto nelle donne giovanissime. Si contano ogni anno nel mondo almeno 90 milioni di nuovi contagi. Nella maggioranza dei casi non da sintomi e questo la rende particolarmente insidiosa. Laddove presenti nella donna possono manifestarsi febbre, dolore al basso ventre e salpingite, infiammazione delle tube, nonché delle ovaie.
Comunemente si manifesta con secrezioni purulente, che però sono comuni a molte altre infezioni lievi e quindi possono passare inosservate. Queste ultime riguardano anche l’uomo, così come il bruciore durante la minzione ed i rapporti sessuali e l’infiammazione della prostata. Un’infezione da clamidia può portare ad una malattia infiammatoria pelvica che alla lunga può indurre aderenze pelviche e occlusione delle tube, tra le principali cause di infertilità femminile.
La gonorrea è la seconda infezione sessualmente trasmessa più diffusa al mondo dopo la clamidia. Più del 50% delle donne e circa il 20% degli uomini infetti non riconoscono sintomi particolari. Questi, quando presenti, si manifestano nell’arco di una settimana dal momento del contagio e sono rappresentati da bruciori urinari e secrezioni abbondanti giallo-verdastre in entrambe i sessi.
Infezioni batteriche: come nasce l’antibiotico-resistenza
Virus e altre patologie silenti: HPV, HIV e Vaginosi
Il Papilloma virus umano (HPV) è un’altra infezione che può portare difficoltà di concepimento. Nella maggioranza dei casi il sistema immunitario è in grado di debellarla definitivamente, tuttavia può essere un problema se si cerca di avere un bambino. Influisce sulla motilità degli spermatozoi e sulla loro capacità di legarsi agli ovociti attraverso la produzione di anticorpi che tendono a distruggerli. Aumenta inoltre il rischio di aborto spontaneo.
L’HIV incide anche sulla fertilità: nel genere femminile può comportare lesioni del collo dell’utero o menopausa precoce, mentre nei casi maschili una diminuzione della produzione di spermatozoi. Oggi, grazie a terapie antivirali mirate le persone sieropositive possono avere una vita lunga e relativamente normale, ma permane il rischio di trasmissione materno-fetale.
La vaginosi batterica, molto comune nelle donne in età riproduttiva, può influenzare la fertilità. Non è una malattia a trasmissione sessuale: è caratterizzata da un’alterazione del microbioma vaginale con una proliferazione di batteri “cattivi”. Di fatto complica le possibilità di concepimento modificando l’ambiente ideale alla riproduzione: interferisce con la produzione di muco cervicale, danneggia sia le cellule spermatiche che quelle vaginali e alla lunga può provocare un’ostruzione delle tube di Falloppio.
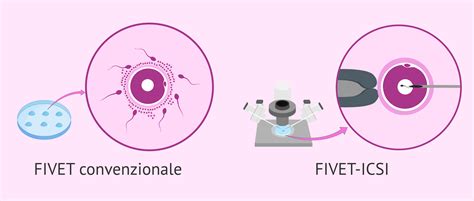
Il percorso di fecondazione assistita (ICSI)
La metodica ICSI (Iniezione Intracitoplasmatica dello Spermatozoo) è prevista solo dopo che il medico specialista del centro PMA ha escluso la possibilità di un concepimento naturale. Questa tecnica è indicata, in particolar modo, nei casi in cui è presente un’infertilità maschile severa. L'ICSI consente, infatti, di superare le difficoltà di fecondazione, in quanto un singolo spermatozoo viene inserito direttamente all'interno del citoplasma dell'ovocita.
Le fasi del processo prevedono:
- Stimolazione farmacologica: Somministrazione di farmaci che permettono di indurre la maturazione contemporanea di più follicoli.
- Monitoraggio: Controlli ecografici e dosaggi ormonali per verificare la crescita follicolare.
- Prelievo ovocitario (pick-up): Intervento in anestesia locale o sedazione profonda, guidato ecograficamente.
- Fecondazione in laboratorio: Selezione dello spermatozoo e iniezione nel citoplasma ovocitario.
- Trasferimento embrionario: Gli embrioni ottenuti vengono trasferiti nell'utero della paziente tra 2 e 5 giorni dopo il prelievo.
Considerazioni cliniche su infiammazioni e terapie accessorie
Durante il percorso PMA, è frequente che le pazienti riportino dubbi riguardanti la gestione di cistiti o candida. La cura delle infezioni urinarie con antibiotici o antimicotici non influisce solitamente sul risultato del transfer o sull'attecchimento degli embrioni, purché gestite sotto stretto controllo medico.
Per quanto riguarda la candida, la sua risoluzione è generalmente semplice attraverso l'utilizzo di compresse vaginali specifiche. È fondamentale, tuttavia, eseguire sempre una coltura delle urine (urinocoltura) e, in casi specifici, uno spermiogramma e spermiocoltura per escludere che l'agente patogeno possa interessare entrambi i partner.
L'integrazione di micronutrienti (acido folico, vitamine B6, B12, C, D, calcio, magnesio) gioca un ruolo cruciale nella preparazione, ma deve essere personalizzata per evitare squilibri gastrointestinali. Molte pazienti, riportando una sensibilità particolare ai multivitaminici generici, trovano giovamento nella sospensione di formulazioni che possono irritare il colon, preferendo integrazioni mirate che supportino la qualità ovocitaria e il benessere generale del sistema riproduttivo senza appesantire l'apparato digerente.
L'attenzione alla salute muscolare e nervosa del pavimento pelvico, attraverso pratiche come l'automassaggio, rimane una risorsa complementare importante per le donne che soffrono di tensioni croniche o neuropatie, aiutando a ristabilire una condizione di flessibilità necessaria per affrontare serenamente sia la quotidianità che l'iter della fecondazione assistita.
tags: #primo #monitoraggio #icsi #e #candida