La procreazione medicalmente assistita (PMA) rappresenta un insieme di tecniche mediche e scientifiche volte a superare problemi di infertilità o sterilità, consentendo a coppie e individui di realizzare il proprio desiderio di genitorialità. Questo campo in rapida evoluzione offre una gamma completa di trattamenti, dalla stimolazione ovarica con rapporti sessuali programmati all'inseminazione intrauterina (IUI), fino alle tecniche di fecondazione in vitro e trasferimento di embrioni (FIVET) e alla fecondazione assistita dell'ovocita (ICSI). Include inoltre la crioconservazione di ovociti, spermatozoi ed embrioni, offrendo una preziosa opzione per preservare la fertilità.

Il programma dei trattamenti offerti comprende l'intera gamma della medicina della riproduzione. Le tecniche di procreazione medicalmente assistita (PMA) si intendono tutti quei procedimenti che comportano il trattamento di oociti umani, di spermatozoi o embrioni nell’ambito di un progetto finalizzato a realizzare una gravidanza. Questi procedimenti includono: la inseminazione omologa, la fecondazione in vitro e il trasferimento embrionale, il trasferimento intratubarico dei gameti, il trasferimento intratubarico degli zigoti, il trasferimento intratubarico degli embrioni, la crioconservazione dei gameti e degli embrioni. Il programma dei trattamenti offerti comprende l’intera gamma della medicina della riproduzione: stimolazione ovarica con rapporti sessuali programmati, inseminazione intrauterina (IUI), fecondazione in vitro e transfert di embrioni (FIVET), fecondazione assistita dell’ovocita (ICSI) e crioconservazione di ovociti, spermatozoi ed embrioni.
La Struttura Organizzativa dei Centri di PMA
La realizzazione di un centro di PMA di II livello, come quello presso il Presidio Ospedaliero S. L’Equipe lavorativa prevista dalla AOU è composta da figure professionali altamente qualificate. Nello specifico, essa include 2 Dirigenti Medici Specialisti in Ginecologia ed Ostetricia con specifica esperienza nel campo, 2 Dirigenti Biologi con comprovata esperienza, 1 Ostetrica dedicata, 1 Infermiera specializzata, 1 figura Amministrativa e 1 Operatore Socio Sanitario (OSS). Questo team multidisciplinare garantisce un approccio completo e coordinato alla cura dei pazienti.
Oltre al team interno, il centro si avvale della collaborazione di diversi consulenti esterni che apportano competenze specialistiche. Tra questi figurano un Urologo, un Genetista e una Psicologa, figure fondamentali per affrontare le diverse sfaccettature della fertilità e della genitorialità. Un Consulente Esterno per la Qualità ha inoltre svolto un ruolo cruciale nel seguire le diverse fasi di realizzazione del Centro, fornendo supporto alla redazione del Manuale della Qualità, formalmente adottato dall’Azienda nello scorso febbraio.
Il Quadro Normativo della PMA in Italia
La legge 19 febbraio 2004, n. 40, recante "Norme in materia di procreazione medicalmente assistita", rappresenta il quadro normativo di riferimento per l'accesso e l'applicazione delle tecniche di PMA in Italia. Questa legge, sebbene soggetta a interpretazioni e modifiche nel corso degli anni, stabilisce i principi fondamentali e i requisiti per il ricorso a tali procedure.
Ai sensi dell'art. 7 della legge n. 40/2004, la procreazione medicalmente assistita è consentita alle coppie, in stato di infertilità o sterilità, che abbiano esaurito le possibilità di procreazione naturale. La legge definisce inoltre le diverse tecniche ammesse, tra cui la stimolazione ovarica, l'inseminazione intrauterina (IUI), la fecondazione in vitro con trasferimento embrionale (FIVET) e la fecondazione assistita dell'ovocita (ICSI).
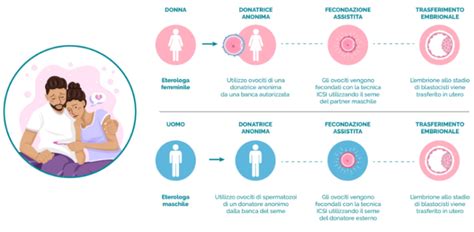
Le pronunce della Corte Costituzionale hanno avuto un impatto significativo sull'interpretazione e l'applicazione della legge 40/2004. In particolare, la sentenza n. 96/2015 ha dichiarato l'illegittimità costituzionale di alcune disposizioni, tra cui il divieto di fecondazione eterologa e il divieto di diagnosi preimpianto per le coppie con problemi di sterilità o infertilità. Queste sentenze hanno ampliato l'accesso alle tecniche di PMA e garantito maggiori diritti ai pazienti.
Accesso alle Tecniche di PMA: Requisiti e Criteri
L'accesso alle tecniche di procreazione medicalmente assistita è regolamentato dall'art. 4 della legge n. 40/2004, che stabilisce i requisiti per poter accedere a tali procedure. Possono accedere alle tecniche di PMA le coppie in età fertile, in cui uno dei partner, o entrambi, presentino problemi di sterilità o infertilità accertati. La legge definisce inoltre i criteri di gravità delle patologie che possono giustificare il ricorso alla PMA, rispondenti ai criteri di cui all'art. 4, comma 1, lettera B), della legge 22 maggio 1978, n. 194, relativa alla interruzione volontaria di gravidanza.
È importante sottolineare che il ricorso alla PMA è consentito esclusivamente per motivi di ordine medico-sanitario, al fine di superare cause impeditive della procreazione. L'accesso alle tecniche è subordinato alla valutazione di un'equipe medica specializzata, che verificherà la sussistenza dei requisiti e la appropriatezza del trattamento.
Fattori che Influenzano la Fertilità
Diversi fattori possono influenzare la fertilità umana, rendendo necessario il ricorso alla PMA. Tra questi, l'età gioca un ruolo cruciale. La fertilità femminile, infatti, tende a declinare con l'età, in particolare dopo i 35 anni, e si riduce significativamente nelle donne con più di 44 anni. Questo declino è legato alla diminuzione della quantità e della qualità degli ovociti.
Anche l'età maschile può influenzare la fertilità, sebbene in misura minore. La qualità dello sperma può diminuire con l'avanzare dell'età, incidendo sulla capacità di concepimento.
La centralità dell'età della donna nella fertilità. Intervista al Prof. Luca Mencaglia.
Altre cause di infertilità possono essere di natura patologica, come ad esempio:
- Patologie dell'apparato riproduttivo femminile: endometriosi, sindrome dell'ovaio policistico, fibromi uterini, anomalie uterine, problematiche delle tube di Falloppio.
- Patologie dell'apparato riproduttivo maschile: oligozoospermia (basso numero di spermatozoi), astenozoospermia (ridotta motilità degli spermatozoi), teratozoospermia (alterata morfologia degli spermatozoi), azoospermia (assenza di spermatozoi nell'eiaculato), varicocele.
- Fattori genetici: presenza di anomalie cromosomiche o mutazioni genetiche che possono causare infertilità o aumentare il rischio di trasmissione di malattie ereditarie.
- Fattori legati allo stile di vita: fumo, consumo eccessivo di alcol, obesità, stress, esposizione a tossine ambientali.
- Malattie croniche: diabete, malattie tiroidee, malattie autoimmuni.
In questi casi, la PMA può offrire una soluzione concreta per realizzare il desiderio di avere un figlio.
Il Processo di Consenso Informato
Un aspetto fondamentale nella PMA è il consenso informato, sancito dall'art. 6 della legge n. 40/2004. Prima di sottoporsi a qualsiasi trattamento di PMA, i pazienti devono ricevere informazioni complete e trasparenti sui procedimenti, sui rischi e sui benefici associati. Questo consenso deve essere libero, consapevole e documentato per iscritto, riguardando la donna, l'uomo e il nascituro.
Il consenso informato viene acquisito non meno di sette giorni prima dell'inizio del trattamento, garantendo ai pazienti il tempo necessario per riflettere e prendere una decisione ponderata. È inoltre necessario che il consenso sia espresso da ciascuno dei soggetti indicati dal comma 3 dell'art. 6 della legge, in conformità con quanto previsto dalla Corte Costituzionale.
Aspetti Etici e Psicologici
La PMA solleva importanti questioni etiche e psicologiche che meritano un'attenta considerazione. Oltre all'aspetto medico-sanitario, il percorso di PMA comporta un diverso grado di invasività sia tecnica che psicologica sulla coppia. I pazienti affrontano momenti di stress, ansia e incertezza, legati alla speranza di successo e alla possibilità di fallimento.
Il supporto psicologico è quindi un elemento cruciale nell'accompagnamento delle coppie sottoposte a trattamenti di PMA. La figura dello psicologo può aiutare a gestire le emozioni, a rafforzare la resilienza e a migliorare la comunicazione all'interno della coppia, affrontando l'infertilità sia a breve che a lungo termine.

Le responsabilità dei professionisti sanitari sono definite dalle normative vigenti, che prevedono accuratezza e trasparenza in ogni fase del percorso.
Tecniche di Laboratorio e Crioconservazione
I centri di PMA utilizzano avanzate tecniche di laboratorio per ottimizzare le possibilità di successo. Tra queste, la fecondazione in vitro (FIVET) e l'iniezione intracitoplasmatica dello spermatozoo (ICSI) sono le metodologie più diffuse.
La fecondazione in vitro (FIVET) prevede la fecondazione dell'ovocita da parte dello spermatozoo al di fuori del corpo della donna, in laboratorio. Gli embrioni così ottenuti vengono poi coltivati per alcuni giorni prima di essere trasferiti nell'utero materno.
L'iniezione intracitoplasmatica dello spermatozoo (ICSI) è una variante della FIVET, utilizzata in caso di grave infertilità maschile. In questa tecnica, un singolo spermatozoo viene iniettato direttamente all'interno dell'ovocita.
La crioconservazione di ovociti, spermatozoi ed embrioni rappresenta un'innovazione fondamentale nella PMA. Questa tecnica permette di conservare i gameti o gli embrioni a temperature molto basse (-196°C) per un periodo indefinito, preservandone la vitalità. La crioconservazione offre diverse possibilità:
- Preservazione della fertilità: per donne e uomini che devono sottoporsi a trattamenti medici (come chemioterapia o radioterapia) che potrebbero compromettere la loro capacità riproduttiva.
- Utilizzo di gameti donati: per coppie che necessitano di ovociti o spermatozoi da donatori.
- Conservazione di embrioni in eccesso: gli embrioni non trasferiti nel ciclo di fecondazione in vitro possono essere crioconservati per un futuro utilizzo, evitando così la necessità di ripetere l'intero processo di stimolazione ovarica.
La crioconservazione degli embrioni è regolamentata dall'art. 14, comma 3, della legge n. 40/2004, che ne consente la conservazione per un periodo limitato, salvo specifiche disposizioni in caso di prolungamento della sopravvivenza dei soggetti.
Sperimentazione sugli Embrioni Umani e Limiti
La legge n. 40/2004 pone limiti rigorosi alla sperimentazione sugli embrioni umani, in linea con principi etici e di rispetto per la vita nascente. Ai sensi dell'art. 13 della legge, è vietata la sperimentazione sugli embrioni umani, salvo quanto previsto da specifiche disposizioni e nel rispetto dei principi generali dell'ordinamento giuridico.
La Corte Costituzionale, con diverse pronunce, ha chiarito e talvolta modificato l'interpretazione di tali limiti, in particolare per quanto riguarda la ricerca scientifica e la diagnosi preimpianto. La sentenza n. 96/2015, ad esempio, ha dichiarato l'illegittimità costituzionale del divieto di diagnosi preimpianto, consentendo la selezione di embrioni sani prima del trasferimento in utero.
L'art. 14 della legge n. 40/2004 disciplina ulteriormente i limiti all'applicazione delle tecniche sugli embrioni. È consentito il trasferimento di un numero limitato di embrioni, generalmente non superiore a due, al fine di ridurre il rischio di gravidanze multiple. La Corte Costituzionale ha avuto modo di intervenire anche su questo aspetto, affermando la necessità di bilanciare il principio di tutela della vita nascente con il diritto alla salute della donna e la procreazione responsabile.
Le tecniche di diagnosi genetica preimpianto (PGD) e screening genetico preimpianto (PGS) sono strumenti sempre più utilizzati per valutare la salute genetica degli embrioni prima del trasferimento. Queste tecniche possono includere la biopsia di cellule del trofectoderma della blastocisti, seguita da analisi genetiche per identificare anomalie cromosomiche o genetiche. L'uso di tali tecniche è in continua evoluzione, guidato dall'avanzamento scientifico e dalle normative vigenti.
Garanzie di Sicurezza e Identità
Nei centri di PMA, la sicurezza e la corretta identificazione dei campioni biologici sono di primaria importanza. Procedure rigorose di controllo vengono adottate per garantire l'identità di ovociti, spermatozoi ed embrioni in ogni fase del processo, dalla raccolta alla crioconservazione e al trasferimento. Vengono effettuati doppi controlli di identità per minimizzare qualsiasi rischio di errore.
La legge n. 40/2004, attraverso le sue norme e le interpretazioni della Corte Costituzionale, mira a garantire un accesso equo e sicuro alle tecniche di procreazione medicalmente assistita, tutelando al contempo la salute e il benessere di tutti i soggetti coinvolti.

La stretta collaborazione tra professionisti medici, biologi, ostetriche, infermieri e personale amministrativo, unita al supporto di consulenti esterni, crea un ambiente che supporta le coppie nel loro percorso verso la genitorialità, affrontando le sfide mediche, psicologiche e legali con competenza e umanità. Il continuo sviluppo scientifico e l'evoluzione del quadro normativo promettono ulteriori progressi in questo campo, offrendo speranza e opportunità a un numero sempre maggiore di persone.
tags: #polizia #di #stato #e #procreazione #medicalmente