Il progesterone è un ormone steroideo che riveste un ruolo fondamentale nel funzionamento dell’apparato riproduttivo femminile, in particolare nella regolazione del ciclo mestruale e della gravidanza. Questo ormone è uno dei pilastri che permettono l'instaurarsi e il mantenimento della vita intrauterina, agendo in sinergia con altre sostanze prodotte dal corpo della donna e, successivamente, dalla placenta.
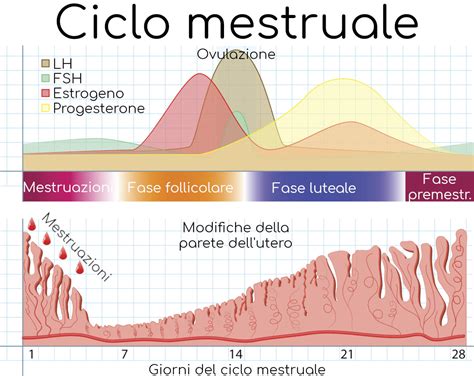
Il Ruolo del Progesterone nel Ciclo e nel Concepimento
Regolazione del ciclo mestruale: dopo l’ovulazione, il corpo luteo produce progesterone che rende l’endometrio ricettivo all’impianto dell’embrione. Il progesterone viene prodotto dal corpo luteo, il quale si forma nella sede in cui è stato rilasciato l’ovulo da una delle due ovaie grazie all’azione dell’ormone luteinizzante (LH). Nel caso in cui la fecondazione non abbia luogo, i livelli di progesterone calano in seguito alla degradazione del corpo luteo e inizia il sanguinamento del ciclo mestruale. Anche nei maschi viene prodotto il progesterone, anche se in misura nettamente inferiore rispetto alle donne.
Il concepimento ha inizio quando lo spermatozoo incontra l'ovulo. Lo spermatozoo è una piccola cellula costituita da una testa, una parte intermedia e una coda filamentosa. È grazie a quest'ultima che è in grado di muoversi velocemente per poter incontrare l'ovulo femminile e fecondarlo. Quando il liquido seminale penetra nell'organismo femminile, durante l'eiaculazione, gli spermatozoi che vengono immessi si mantengono vitali e in grado di fecondare per 2 o 3 giorni circa. Iniziando un lungo viaggio che attraverso il canale cervicale li porta all'utero e poi fino alle tube, sono agevolati nel loro cammino dal muco cervicale.
La Formazione della Placenta: Origine e Struttura
La placenta è un organo deciduo, quindi temporaneo, che si forma nell'utero durante la gravidanza. È deputata a nutrire, proteggere e sostenere la crescita fetale. La placenta è comune alla gestante ed al feto; una sua parte, infatti, ha origini materne (costituita dall'endometrio uterino modificato o decidua), mentre la rimanente ha origini fetali (formata dai villi coriali).
Dopo il concepimento, che avviene nelle Tube di Falloppio, l'ovulo fecondato - chiamato zigote - inizia la sua marcia di avvicinamento all'utero, durante la quale subisce una serie di divisioni. Cinque o sei giorni dopo, lo zigote - ora costituito da una sfera cava formata da 100 cellule circa, detta blastocisti - raggiunge la cavità uterina. Intorno al settimo giorno inizia l'impianto della blastocisti nell'endometrio, grazie al rilascio di particolari enzimi proteolitici. Questa, dopo esservi penetrata, viene completamente avvolta dall'endometrio (dodicesimo giorno) e continua il suo sviluppo.
Le cellule embrionali che diventeranno placenta iniziano a formare propaggini digitiformi, dette villi coriali, che penetrano nell'endometrio vascolarizzato materno. Da questo momento in poi numerosi villi andranno incontro ad ulteriori ramificazioni e trasformazioni strutturali, affondando ancor più nella mucosa uterina, fino ad originare un intimo sistema di scambi che unisce la madre al feto. Allo stadio di definitiva maturazione la placenta è costituita da una porzione fetale, derivante dal corion frondoso, e da una porzione materna, derivante dalla decidua basale. Feto e placenta comunicano tramite il cordone ombelicale, mentre la madre comunica direttamente con la placenta attraverso lacune ripiene di sangue, dalle quali "pescano" i villi coriali.
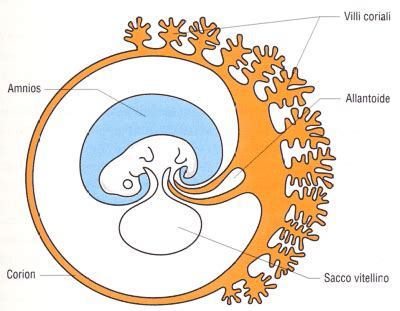
La Funzione Endocrina della Placenta
La placenta ha un'importantissima funzione endocrina. Sostiene la produzione di progesterone da parte del corpo luteo, motivo per cui il dosaggio della Gonadotropina Corionica Umana (hCG) nel sangue o nelle urine viene utilizzato nei test di gravidanza. Dalla settima settimana in poi, la placenta raggiunge un grado di sviluppo sufficiente per produrre da sola tutto il progesterone necessario; di conseguenza, il corpo luteo degenera e, insieme ad esso, la quantità di hCG prodotta dalla placenta.
Oltre all'hCG, la placenta secerne altri ormoni, come il lattogeno placentale umano, gli estrogeni (che inibiscono la maturazione di altri follicoli), il progesterone (che impedisce le contrazioni uterine e sostiene l'endometrio) ed altri ancora (tra cui inibina, prolattina e prorenina). È interessante notare come la placenta sia priva di alcuni degli enzimi necessari per completare la sintesi degli ormoni steroidei; tali enzimi sono tuttavia presenti nel feto. Il progesterone, in particolare, è l'ormone responsabile della preparazione dell'endometrio per l'impianto e del mantenimento dello sviluppo del feto durante tutta la gravidanza, specialmente nel primo trimestre.
Cambiamenti Fisiologici in Gravidanza e Ruolo del Progesterone
Anziché atrofizzarsi, il corpo luteo si conserva e si ingrandisce in risposta all'hCG. L'innalzamento dei livelli di estrogeni e di progesterone contribuisce a sostenere la gravidanza e la salute della placenta. A questi due ormoni sono imputabili molti dei cambiamenti fisici e i tipici malesseri comunemente associati alla gravidanza. Gli estrogeni stimolano l'aumento di volume del seno e, insieme all'hCG, sono responsabili della comparsa della nausea e del vomito mattutini che molte donne avvertono nei primi 3 mesi di gestazione.
La motilità gastrointestinale si riduce perché gli elevati livelli di progesterone determinano il rilassamento della muscolatura liscia. La pirosi gastrica e le eruttazioni sono di frequente riscontro e sono dovute al ritardato svuotamento gastrico e al reflusso gastroesofageo dovuto al rilassamento dello sfintere esofageo inferiore e dello iato diaframmatico. Anche la funzione renale risente di questo ormone: una marcata dilatazione degli ureteri è dovuta alle influenze ormonali del progesterone, che può anche causare idronefrosi.
Placenta (animazione 3D)
Diagnosi e Monitoraggio in Gravidanza
Anche se il corpo della donna dà dei segnali inequivocabili come la tensione del seno, la nausea e la stanchezza, è sempre bene fare il test di gravidanza. I test sulle urine sono strumenti molto sensibili e sicuri; nel caso ci siano dubbi si può ricorrere, per la definitiva conferma, all'analisi del sangue. Con quest'ultimo esame o con l'ecografia il medico potrà confermare la gravidanza.
Il monitoraggio del battito cardiaco fetale, chiamato anche cardiotocografia, è un esame semplice e non invasivo che registra la frequenza del battito cardiaco del bambino e le sue variazioni, rivelando l'eventuale presenza di contrazioni dell'utero. L'esame, che dura circa 20 minuti, non comporta rischi né per la mamma né per il feto.
Oltre all'ecografia, esistono altre tecniche di indagine che mirano a una corretta diagnosi prenatale, come il tri-test, l'esame dei villi coriali e l'amniocentesi. L'esame dei villi coriali (villocentesi) è una tecnica invasiva di diagnosi prenatale che consiste nel prelievo di cellule dai villi coriali, un tessuto appartenente al feto che si trova nella placenta della futura mamma. Il campione prelevato è utile per lo studio del corredo cromosomico del nascituro e permette di identificare precocemente alcune importanti anomalie cromosomiche, come la sindrome di Down, o malattie genetiche come la fibrosi cistica.
Localizzazioni Placentari e Patologie Correlate
Quando si parla della placenta, è necessario soffermarsi anche sulle sue diverse localizzazioni, che dipendono da dove avviene l’impianto dell’embrione: posteriore, fundica, anteriore o laterale. Può capitare che l'embrione si impianti nella parte inferiore dell'utero, determinando la cosiddetta placenta bassa o placenta previa. La placenta previa ricopre in maniera parziale o totale l'orifizio inferiore dell'utero.
Il rischio principale della placenta previa è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il cucciolo non abbia più la sua fonte di nutrimento. Questo è il motivo per cui, accertata la diagnosi, si opta per la nascita con taglio cesareo. Un'altra emergenza ostetrica è il distacco di placenta, che si verifica quando, prima del tempo, la placenta si separa dalle pareti dell’utero. In acuto ha come sintomo un dolore improvviso, costante e localizzato, accompagnato talvolta da perdite di sangue.
Livelli di Progesterone: Interpretazione Clinica
L'interpretazione dei livelli di progesterone nell’organismo dipende da diverse condizioni come la fase del ciclo ovarico, l'eventuale gravidanza o il ciclo mestruale. Nella fertilità, è comune monitorare i livelli di progesterone durante la stimolazione ovarica e prima del trasferimento embrionale.
I livelli normali di progesterone variano a seconda della fase:
- Fase follicolare: < 1 ng/mL.
- Fase luteale: 5-20 ng/mL.
- Gravidanza: 11-90 ng/mL (a seconda del trimestre).
Una cattiva coordinazione tra l’embrione e l’endometrio a causa di livelli inadeguati di progesterone può ridurre i tassi di successo nei trattamenti di riproduzione assistita, come la fecondazione in vitro (FIV). In questi contesti, il progesterone viene somministrato per assicurarsi che l’endometrio sia ricettivo e possa sostenere l’impianto dell’embrione, prevenendo inoltre contrazioni uterine che potrebbero complicare la gravidanza. Il progesterone, dunque, provvede a tutte le necessità del feto, nutrendolo, proteggendolo e costruendo un intimo legame con la madre; un legame fatto di cure e rifiuto, di dipendenza ed autonomia che accompagnerà i due individui anche nella vita extrauterina.
tags: #placenta #produce #progesterone