La gravidanza è un percorso straordinario e complesso, durante il quale il corpo femminile subisce profonde trasformazioni per accogliere e nutrire una nuova vita. Al centro di questo processo vi è la placenta, un organo affascinante e temporaneo, la cui posizione e funzione sono cruciali per il benessere del feto e della madre. Talvolta, durante i controlli ecografici di routine, le future mamme possono sentirsi dire che la loro placenta è "leggermente bassa". Questa affermazione può generare preoccupazione e interrogativi, ma è fondamentale comprendere che esistono differenze significative tra una "placenta bassa" e una condizione più seria conosciuta come "placenta previa". Approfondiamo insieme queste distinzioni, i loro impatti e le gestioni cliniche associate.
La Placenta: Ruolo Vitale e Posizionamento Ideale
La placenta è un organo indispensabile per l’andamento e la prosecuzione normale della gravidanza. Si forma all'interno dell'utero unicamente durante la gestazione, servendo da collegamento essenziale tra il feto e il circolo materno. Il suo ruolo primario è fornire il giusto ossigeno, nutrimento e le sostanze fondamentali per la crescita e lo sviluppo del feto, fungendo da interfaccia tra la circolazione sanguigna materna e quella del bambino/a che sta crescendo. Allo stesso tempo, si occupa dello smaltimento delle sostanze di rifiuto, come l’anidride carbonica, assicurando un ambiente ottimale per il piccolo. Mediante il cordone ombelicale, la placenta trasporta queste sostanze vitali dalla madre al feto.
La sua importanza è tale che il ginecologo, nel corso delle varie visite, controlla non solo il suo corretto funzionamento, ma si accerta anche della sua posizione. Da essa, infatti, si può determinare l’andamento della gravidanza, che può essere normale oppure a rischio, influenzando le decisioni sul parto e la gestione generale.
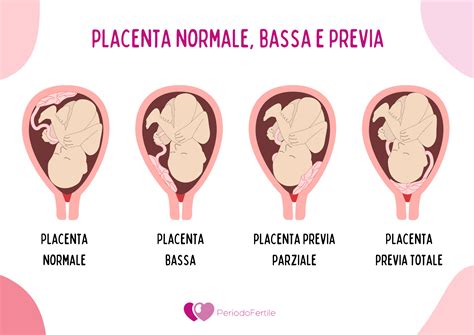
Normalmente, la placenta è situata nella parte superiore dell’utero. Può crescere in qualsiasi posizione all'interno dell'utero; in base alla sede in cui è avvenuto l'impianto dell'embrione, la sua collocazione può risultare anteriore (davanti), posteriore (dietro), fundica (nella parte superiore dell'utero) o laterale. Tutte queste posizioni, sebbene diverse, sono del tutto normali e non causano alcun tipo di problema relativo all’andamento della gravidanza, che prosegue regolarmente anche grazie alla giusta funzionalità di quest’organo. In generale, la placenta si inserisce sul fondo o sulle pareti laterali dell'organo, ad una distanza sufficiente dall'orifizio uterino, ossia l’ingresso al canale del parto. In altre parole, lo sviluppo della membrana tende a non interessare la zona limitrofa al canale del parto. Di norma, la placenta si sviluppa sulla parete dell’utero a livello della porzione media o superiore, ovvero sta in zone che non costituiscono ostacolo al momento del parto. Successivamente al parto, essa verrà infatti espulsa con il cosiddetto “secondamento”, in quanto la sua funzione sarà ormai esaurita.
Comprendere la Placenta Bassa in Gravidanza
Spesso, durante i primi controlli ecografici della gravidanza, può essere riscontrata quella che viene definita una placenta bassa, anche nota come inserzione placentare bassa. Questa condizione si verifica quando il sacco placentare si innesta nella parte inferiore dell'utero, in corrispondenza della cervice, o talvolta la placenta è situata accanto all’apertura della cervice, ma non sopra di essa. Durante l’ecografia del 2° trimestre, la cosiddetta “morfologica”, può essere visibile una placenta localizzata tra 2 e 3,5 cm di distanza dal collo uterino.
Questa situazione non deve destare particolare preoccupazione nei primi mesi di gravidanza. Non si tratta, infatti, di un evento raro e, di solito, non rappresenta un elemento allarmante. È importante sottolineare che una placenta bassa nella prima metà della gravidanza non è considerata una condizione patologica. Per tale ragione, durante questo periodo è più corretto parlare di inserzione placentare bassa e non di placenta previa.
La placenta bassa è un'anomalia che, nella maggior parte dei casi, non deve preoccupare, poiché viene diagnosticata in tempo e, grazie al suo comportamento dinamico, non pregiudica il buon andamento della gestazione. La placenta bassa si presenta quando, subito dopo il concepimento, l'embrione si annida in un punto del segmento inferiore dell'utero materno; quest'evento è imprevedibile e non riconosce un'unica specifica causa.
La "Risalita" della Placenta: Un Fenomeno Comune
Il corpo umano è capace di adattamenti incredibili, e la placenta non fa eccezione. Moltissime donne con un’iniziale inserzione placentare bassa mostrano, con il progredire della gravidanza, una progressiva "risalita" dell’organo e la successiva liberazione del canale del parto, risultando infine nel 3ᵒ trimestre correttamente inserita. Questo fenomeno è spiegato dal fatto che, a mano a mano che l'utero aumenta di dimensione, la placenta tende a salire verso l'alto, lasciando libero l'orifizio uterino.
Come spiega Silvano Zaglio, Direttore del Dipartimento Materno Infantile e della S.C. di Ostetricia e Ginecologia dell’Ospedale di Desenzano del Garda (Bs), “Con l’aumento del volume dell’utero, in genere, la placenta viene “stirata” verso l’alto, aumentando la distanza con il canale cervicale”. Andando avanti la gravidanza, l’utero si distende un po’ come fa un palloncino che viene gonfiato. La placenta viene di solito “tirata” in alto nel corso delle settimane, e così anche la distanza tra il margine placentare e l’orifizio uterino interno va aumentando. Per verificare che questo accada, è importante fare l’ecografia del 3° trimestre, detta “di accrescimento”, intorno alle 30-32 settimane. È il monitoraggio con l’ecografia che testimonia i “progressi” della placenta, che nelle settimane successive (prima a 28 e poi a 34 settimane) solitamente “risalirà” permettendo di affrontare il parto per via vaginale in completa sicurezza. Solo una donna su 10 a cui è stata diagnosticata una placenta a inserzione bassa nelle prime settimane, si troverà nel 3° trimestre in una condizione di placenta previa.
Placenta bassa - Placenta previa, animazione
Raccomandazioni in Caso di Placenta Bassa
Pur non costituendo una situazione allarmante, la placenta a inserzione bassa richiede qualche accorgimento. Ad esempio, è consigliabile evitare rapporti sessuali e sforzi fisici molto intensi. Questo perché la placenta bassa può predisporre a sanguinamenti vaginali durante la gravidanza, i quali, se di scarsa entità, non devono mettere in allarme la futura mamma. Tuttavia, richiedono una valutazione urgente in Pronto Soccorso Ostetrico se assumono un carattere emorragico, affinché possano essere adottati in maniera tempestiva provvedimenti terapeutici adeguati. Se il ginecologo dovesse osservare inserzione placentare bassa nelle prime settimane, non ci sono grossissimi rischi ma è comunque importante evitare sforzi eccessivi e condurre una vita un po’ più tranquilla per evitare di stirare il segmento (che non è elastico) e di far sanguinare la placenta.
Nella gestante con una placenta bassa, la perdita ematica può considerarsi l'unico sintomo a manifestarsi. Il sanguinamento vaginale occorre nella prima fase della gravidanza, solitamente prima della 20esima settimana. L'insorgenza della perdita ematica è improvvisa e, in alcuni casi, intermittente, cioè si interrompe per qualche giorno, prima di riprendere. Il sanguinamento vaginale si verifica quasi sempre senza alcun dolore.
Distinguere la Placenta Bassa dalla Placenta Previa
Una distinzione cruciale nella gestione della gravidanza è quella tra la placenta bassa (o inserzione placentare bassa) e la placenta previa. Mentre la prima è spesso una condizione transitoria che si risolve spontaneamente, la placenta previa rappresenta una condizione patologica più seria. La placenta previa si verifica quando la placenta si insedia (impianta) sopra l’apertura della cervice, nella parte inferiore dell’utero, piuttosto che in quella superiore, coprendo l’ingresso al canale del parto.
La diagnosi di placenta previa ha significato solo a partire dalla fine del 2ᵒ trimestre e nel 3ᵒ trimestre di gravidanza, non prima. La patologia si determina infatti solo quando la "risalita" della placenta non avviene e la placenta rimane nella stessa posizione nonostante l’evolversi della gravidanza. Dopo la 28esima settimana di gestazione, se la placenta risulta ancora bassa e copre il collo dell'utero, allora si parla di placenta previa. Questa condizione è potenzialmente pericolosa, sia per la madre che per il feto, poiché la placenta viene a trovarsi molto vicino o a coprire del tutto l’orifizio uterino interno, che mette in comunicazione l’utero con il canale cervicale, e per il quale transiterà il bambino durante il parto. Il primo problema della placenta previa è quindi il fatto che viene a precedere il bambino, a trovarsi davanti rispetto a dove dovrebbe passare il bambino durante il parto.
Si osserva placenta previa in 1 parto su 800. Fino al 2% delle gestanti evidenzia una placenta previa nel secondo trimestre, visibile nell’ecografia. Tuttavia, il problema si risolve da solo in oltre il 90% dei casi prima del parto. Ciò evidenzia l'importanza del monitoraggio continuo.
Tipi di Placenta Previa e Loro Implicazioni
Non tutte le placente previe si presentano allo stesso modo, e la classificazione dipende da quanto la placenta copre l'orifizio uterino interno:
- Placenta Previa Laterale: In questo caso, la placenta, pur essendo bassa, non giunge ad occludere l’orifizio interno ed è lontana almeno 2 cm da esso. Essendo un po’ più alta e non andando a chiudere completamente il canale del parto, è considerata la situazione meno grave tra le forme di placenta previa. Talvolta è anche chiamata "marginale" quando si avvicina, arrivandovi a meno di 2 cm senza superarlo.
- Placenta Previa Marginale: Si verifica se la distanza tra la placenta e l’orifizio uterino interno è meno di 2 cm. In questa condizione, la placenta è più vicina al canale del parto e potrebbe costituire un maggiore ostacolo.
- Placenta Previa Centrale (o Totale): Questa è la situazione più grave perché la placenta ricopre completamente l’orifizio uterino interno. In questi casi, viene coperta l'apertura tra utero e vagina, rendendo il parto vaginale impossibile.
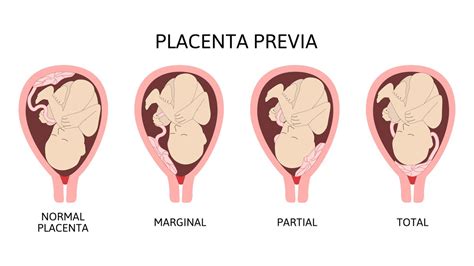
Sebbene la classificazione per tipi abbia storicamente guidato le decisioni ostetriche, ad oggi, la presenza di una placenta previa, specialmente nelle forme più severe, si risolve di frequente con il parto cesareo, e questa classificazione ha meno importanza ai fini dell’espletamento del parto.
Fattori di Rischio Associati a Placenta Bassa e Previa
Sebbene l'impianto della placenta in una posizione bassa sia un evento imprevedibile e non riconosca un'unica specifica causa, alcuni fattori possono aumentare il rischio di sviluppare una placenta previa. Questi fattori di rischio includono:
- Precedenti Gravidanze: Avere avuto gravidanze multiple in passato.
- Precedente Parto Cesareo: È il più importante fattore di rischio, e l’incidenza aumenta con il numero di parti cesarei sostenuti. L’incisione del taglio cesareo si pratica proprio nel segmento uterino inferiore, una zona che a fine gravidanza si è dilatata e assottigliata e dunque sanguina meno. La placenta di gravidanze successive tende ad impiantarsi sulla cicatrice di un pregresso cesareo, probabilmente per ragioni biochimiche. Questo aumenta significativamente il rischio, anche, di condizioni come la placenta accreta. “Un intervento chirurgico eseguito senza indicazione medica non rientra nei canoni della migliore pratica medica. In altre parole il parto cesareo dovrebbe essere effettuato solo previa indicazione del ginecologo, ovvero quando sussistano delle controindicazioni al parto naturale, e non semplicemente “per scelta”.
- Anomalie Strutturali dell’Utero: La presenza di fibromi o altre malformazioni uterine può influenzare la zona di impianto.
- Interventi Uterini Precedenti: Aver subito un intervento che ha coinvolto l’utero, come l’asportazione di fibromi uterini (miomectomia) o dilatazione con raschiamento (D e R) effettuata diverse volte, può alterare la parete uterina.
- Fumo: Il fumo è un noto fattore di rischio che può influenzare negativamente la gravidanza in vari modi, inclusa la posizione placentare.
- Gravidanze Multiple: Gravidanza di gemelli, triplette o feti multipli (parti plurimi).
- Età Materna Avanzata: L'età più avanzata della gestante è associata a un rischio maggiore.
La causa responsabile della placenta previa è un’anomalia durante il processo di formazione dell’organo, che può peraltro indurre il contemporaneo sviluppo di placenta accreta, una condizione in cui la placenta s’inserisce più in profondità nell’utero, addentrandosi nello strato muscolare.
Sintomi e Segnali: Quando Preoccuparsi?
La placenta previa spesso è asintomatica e i medici la scoprono durante un’ecografia di routine nel secondo trimestre. Tuttavia, il sintomo più caratteristico e allarmante della placenta previa è un abbondante sanguinamento vaginale indolore nella fase avanzata della gravidanza, che può iniziare improvvisamente. Il sangue è tipicamente di colore rosso vivo. Questo sanguinamento può diventare profuso e mettere a repentaglio la vita sia della donna che del feto. Alcune donne presentano anche contrazioni.
Il sanguinamento avviene alla fine del 2ᵒ trimestre di gravidanza o più spesso nel corso del 3ᵒ trimestre, ma in alcune donne non prima del travaglio. Un sanguinamento in epoca precedente (cioè quando ancora non ci sia stata l’espansione del segmento uterino inferiore) non è quindi dovuto a placenta previa. Nelle situazioni più gravi, come nella placenta previa centrale, il sanguinamento è più probabile, può comparire precocemente (già alla 26ᵃ settimana) e di solito è anche più abbondante. Una caratteristica importante è che, ponendo una mano sulla pancia, l’utero è rilasciato, non è contratto, e la condizione non causa né contrazioni né dolore (ovviamente a meno che la sintomatologia compaia durante il travaglio).
Perché Avviene il Sanguinamento?
Il sanguinamento nelle donne con placenta previa si verifica principalmente nel 3ᵒ trimestre a seguito dell’espansione del segmento uterino inferiore. Verso la fine della gravidanza, l’istmo, la parte inferiore dell'utero, va incontro a modificazioni volte ad accogliere la testa del bambino. Dall’istmo si forma progressivamente il segmento uterino inferiore, una zona dove l’utero, durante il terzo trimestre e soprattutto durante il travaglio, si dilata a coppa e si assottiglia. È proprio in questa zona che è impiantata la placenta previa.
La zona dove si impianta normalmente la placenta è una zona che rimane più costante nella forma con il procedere della gravidanza. Mentre l’istmo si dilata sfruttando la significativa elasticità uterina, la placenta non è in grado di adattarsi alle modificazioni della parete su cui è inserita. Di conseguenza, man mano che il segmento uterino inferiore si dilata, avviene un parziale distacco della placenta dalla parete uterina, con il conseguente sanguinamento.
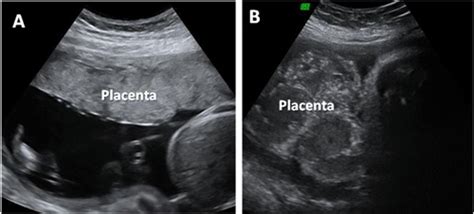
Diagnosi Accurata: Il Ruolo dell'Ecografia
La diagnosi di una placenta bassa o previa è quasi sempre confermata dall’ecografia. Il sospetto di placenta previa sorge se la gestante ha sanguinamenti vaginali che iniziano nel secondo o nel terzo trimestre di gravidanza. L’ecografia aiuta i medici a identificare la placenta previa, distinguendola da una placenta che si è staccata prematuramente (distacco di placenta), un'altra importante causa di sanguinamento nel 3ᵒ trimestre.
La placenta bassa può essere riscontrata durante l'ecografia morfologica, tipicamente nel 2° trimestre (circa 20 settimane dal concepimento). Per la conferma o l'esclusione definitiva di questa condizione, o in caso di dubbi, può essere indicata anche un'ecografia transvaginale, nella quale la sonda viene introdotta in vagina ed avvicinata al collo uterino. Questa tecnica è considerata sicura e fornisce immagini più dettagliate della relazione tra la placenta e il collo uterino.
A rivelare la presenza di una placenta bassa è l’ecografia al 2ᵒ-3ᵒ trimestre, anche senza sintomatologia evidente. In altri casi, l’ecografia conferma la diagnosi di placenta previa, sospettata sulla base dei segni e sintomi della gestante. È in genere sufficiente l’ecografia sovrapubica (transaddominale), ma in caso di dubbi si può eseguire l’ecografia transvaginale, seppur con prudenza.
Se nel terzo trimestre di gravidanza, la placenta è ancora bassa, viene consigliata alla gestante un'ulteriore ecografia per verificare la posizione che ha assunto la membrana in relazione alla distensione dell'utero e alla crescita del feto. Tutte le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Per questo motivo, è imperativo che i medici sottopongano regolarmente ad ecografia le donne in gravidanza e interpretino con attenzione le ecografie stesse. Se una donna in gravidanza dovesse notare segni o avere sintomi compatibili con anomalie placentari, è necessario eseguire, in qualsiasi momento della gravidanza, ecografie aggiuntive.
In caso di sanguinamento vaginale, se si ritiene che la causa sia la placenta previa, il medico tiene sotto osservazione la frequenza cardiaca del feto per stabilire se abbia problemi, come insufficiente apporto di ossigeno. La perdita di sangue di colore rosso vivo e l’assenza di contrazioni e di dolore permettono al medico di escludere un’altra importante causa di sanguinamento nel 3ᵒ trimestre, ovvero il distacco di placenta, nel quale la perdita ematica si accompagna al dolore. In caso di perdite vaginali di sangue rosso vivo, e quindi della possibilità che si tratti di placenta previa, l’esplorazione vaginale e la visita con speculum vengono evitate o eseguite con estrema prudenza, per non provocare un aumento del sanguinamento.
Gestione e Trattamento della Placenta Bassa e Previa
La gestione della placenta bassa e della placenta previa differisce notevolmente a causa della loro diversa gravità e della tendenza alla risoluzione spontanea.
Gestione della Placenta Bassa (Inserzione Placentare Bassa)
Se viene riscontrata una placenta bassa nelle prime settimane o nel secondo trimestre, e non vi è placenta previa, la gestione è solitamente conservativa e prevede il monitoraggio ecografico. La placenta bassa deve essere monitorata con controlli ecografici, pianificati con una cadenza regolare. Il trattamento prevede l'adozione di misure idonee a consentire il normale proseguimento della gravidanza, come riposo e astensione dai rapporti sessuali. Come già accennato, è importante evitare sforzi fisici molto intensi e condurre una vita più tranquilla.
La tendenza generale consiste nel tentare di portare avanti la gravidanza in modo naturale, giungendo al termine delle settimane di gestazione, poiché nella maggior parte dei casi la placenta "risalirà".
Gestione della Placenta Previa
La placenta previa, essendo una condizione potenzialmente più pericolosa, richiede una gestione più attenta e spesso un ricovero.
Modifica dell'Attività e Ricovero: Se il sanguinamento è minimo e si verifica prima di circa 36 settimane di gravidanza, il medico di norma consiglia il ricovero in ospedale e di limitare le attività fino all’interruzione del sanguinamento. Limitare le attività (chiamato modifica dell’attività o riposo a letto modificato) significa che la donna deve riposare per la maggior parte della giornata. Se il sanguinamento si interrompe, la donna potrà riprendere gradualmente le attività leggere. Se l’emorragia non si ripresenta, viene dimessa, sempre che possa facilmente tornare in ospedale in caso di necessità. I rapporti sessuali sono sconsigliati, in quanto possono indurre sanguinamento. Se il sanguinamento si ripresenta, la donna viene di solito nuovamente ricoverata e può dover rimanere in ospedale fino al parto.
Corticosteroidi per la Maturazione Polmonare Fetale: Se la gestante è tra 24 e 34 settimane di gravidanza, i polmoni del bambino devono ancora maturare. Pertanto, se possibile (ovvero se il sanguinamento è contenuto), è auspicabile posticipare il parto. Guadagnare tempo permette di somministrare cortisone, sostanza che consente di accelerare la maturazione polmonare fetale (di solito prima di circa 34 settimane di gestazione), nel caso si rendesse necessario un parto prematuro. Può essere utile, previa amniocentesi, valutare il liquido amniotico per avere indicazioni sulla maturità polmonare fetale.
Terapia di Supporto in Caso di Sanguinamento Importante: In caso di sanguinamento importante, viene preferito il ricovero ospedaliero, che consente una terapia di supporto fondata su antiemorragici, liquidi e trasfusioni nel caso di valori bassi di emoglobina. Le donne con sangue Rh negativo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale).
Tempistiche del Parto: Se la donna non ha contrazioni e il sanguinamento si è interrotto, il feto può essere partorito dopo 36-37 settimane di gestazione. Oltre le 34 settimane di gravidanza, la prematurità è lieve e comincia ad essere significativa la probabilità che il bambino respiri come un neonato a termine. In questa fase, si somministra comunque cortisone per favorire la maturità polmonare fetale, ma in epoca compatibile con una buona maturità polmonare, anche in presenza di minime perdite di sangue, si procede al parto immediato mediante taglio cesareo. In questa fase, si preferisce far nascere il bambino un po’ prematuro, piuttosto che procedere con la gravidanza, perché aumenterebbe (con l’ulteriore dilatazione) il rischio di emorragie importanti e l’obbligo di un cesareo d’urgenza.
Emergenza: Se una gestante con placenta previa manifestasse un’emorragia talmente importante da metterne a repentaglio la vita, si presenta purtroppo una situazione di emergenza che rende necessario il taglio cesareo immediato, a prescindere dalla maturità fetale, per evitare la perdita di entrambi. Il parto viene eseguito di norma immediatamente in situazioni quali sanguinamento abbondante o inarrestabile, frequenza cardiaca del feto anomala o pressione sanguigna della madre troppo bassa.
La placenta previa non si può prevenire, ma è possibile riflettere sui fattori di rischio, in particolare su quello più importante, ovvero un taglio cesareo pregresso.
Modalità del Parto: Scelte e Considerazioni
La modalità del parto è una delle decisioni più importanti e viene presa in base alla posizione finale della placenta e alla gravità della condizione.
Parto Vaginale in Caso di Placenta Bassa: Mentre una placenta a inserzione bassa diagnosticata nel 2° trimestre non rappresenta una controindicazione al parto per via vaginale, a condizione che l’ecografia del 3° trimestre ne confermi la “risalita”, il parto vaginale può essere possibile nelle donne con placenta bassa. In caso di placenta bassa, la modalità di parto più adeguata viene consigliata in base alle specifiche condizioni. Per poter partorire naturalmente è prevista una distanza minima margine placentare-orifizio uterino interno di 25 mm. Solo nel caso in cui la placenta bassa sia di tipo marginale o laterale ed il feto in presentazione cefalica (cioè se il bambino è posto in maniera che uscirà di testa), dopo un'adeguata informazione sui rischi, può essere considerato il parto vaginale.
Parto Cesareo in Caso di Placenta Previa: Nelle donne con placenta previa, il parto è cesareo ed è effettuato di norma prima dell’inizio del travaglio. La placenta previa richiede necessariamente un taglio cesareo, poiché la nascita naturale non sarebbe possibile se la placenta copre l'orifizio uterino interno. Se nell'ecografia a 34 settimane di gravidanza, il margine della placenta dista meno di un paio di centimetri dalla cervice, probabilmente sarà necessario il ricorso ad un taglio cesareo, per evitare sofferenze al feto o emorragie materne. Di solito, si ricorre al parto cesareo se il sanguinamento è grave e continuo o se il feto o la gestante sviluppa problemi. Il taglio cesareo è preso in considerazione solo se il sanguinamento è così severo da causare rischi per la donna ed il bambino. Quest’ultima condizione (placenta previa) potrebbe richiedere, per il maggior rischio emorragico e dopo un’accurata valutazione del quadro clinico, un ricovero “osservazionale” già nel 3° trimestre (in genere dopo le 33-34 settimane).
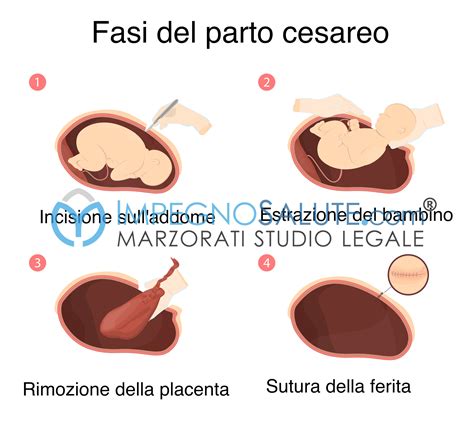
Potenziali Complicazioni e Condizioni Correlate
La placenta previa può causare problemi al feto e alla madre, oltre al sanguinamento.
Problemi Fetali:
- Il feto può presentarsi in una posizione anomala (ad esempio, podalica o trasversa) a causa dell'ostacolo placentare. La placenta bassa nelle fasi avanzate della gestazione potrebbe impedire al feto di assumere la normale posizione cefalica.
- Il feto potrebbe non crescere come previsto (restrizione della crescita intrauterina) in alcuni casi rari, se la funzionalità placentare è compromessa.
- I vasi sanguigni che collegano il cordone ombelicale e la placenta possono bloccare l’uscita del feto attraverso l’apertura della cervice (una condizione rara e pericolosa nota come vasa previa).
- Per il bambino, il pericolo è costituito dalla possibilità concreta di dover intervenire d'urgenza con un parto cesareo pretermine, nel caso in cui si verifichi un distacco di placenta improvviso e grave.
- L'anomalo posizionamento della placenta, di per sé, non comporta una situazione di rischio per il feto, che può procedere in maniera del tutto normale nel suo sviluppo. I rischi emergono piuttosto dalle complicazioni che possono scaturire dalla posizione.
Spettro della Placenta Accreta: Se le donne hanno avuto una placenta previa con parto cesareo in passato, aumenta il rischio che la placenta sia attaccata all’utero troppo saldamente. La placenta accreta appartiene a un gruppo di disturbi detti spettro della placenta accreta. Questi disturbi differiscono in quanto saldamente la placenta è attaccata all’utero.
- La placenta accreta si verifica quando i vasi sanguigni e altre parti della placenta sono cresciuti troppo profondamente nella parete uterina, rendendo difficile il corretto distacco della placenta dopo il parto. Questa condizione complica la separazione naturale della placenta dalla parete dell’utero, così che alcune parti della placenta vengono lasciate attaccate alla parete stessa. Il sintomo principale è il sanguinamento vaginale, che può variare per durata e per quantità di sangue perso.
- La placenta increta, invece, è una patologia placentare simile ma più rara, che si verifica quando la placenta è attaccata ancora più in profondità nella parete uterina fino al muscolo uterino.
- Ancora più rara è la placenta percreta, in cui la placenta penetra completamente nell'utero e si attacca a un altro organo del corpo, come la vescica.
- Circa 1 gravidanza su 2.500 comporta uno di questi tipi di posizionamenti anomali della placenta: accreta, increta o percreta.
Distacco della Placenta (Abruptio Placentae): In questa condizione, la placenta si stacca prima del previsto dalla parete uterina, facendo sanguinare l’utero e riducendo l’apporto di ossigeno e di sostanze nutritive al feto. Il sintomo principale del distacco della placenta è il sanguinamento vaginale, che può variare per quantità di sangue perso e per la persistenza del sanguinamento, ma a differenza della placenta previa, si associa spesso a dolore addominale intenso e improvviso e contrazioni uterine. Le donne con tale complicanza devono essere ricoverate e potrebbe essere necessario anticipare il parto.
Insufficienza Utero-Placentare: È una condizione che si verifica quando la placenta non è in grado di trasferire i nutrienti necessari al bambino in modo efficiente.
Placenta Anteriore: La placenta anteriore è una condizione in cui la placenta si sviluppa nella parte anteriore dell'utero per poi spostarsi durante la gravidanza, collocandosi posteriormente. Una placenta anteriore può rendere più difficile per la madre sentire i calci del bambino e più complesso per i sanitari monitorare i battiti cardiaci fetali. A volte la placenta anteriore diventa previa, con tutti i rischi per la madre e per il bambino.
Consigli Pratici per le Future Mamme
Comprendere la differenza tra una placenta bassa transitoria e una placenta previa persistente è fondamentale per affrontare la gravidanza con maggiore serenità. Il monitoraggio ecografico regolare è lo strumento principale per la diagnosi e la gestione di queste condizioni.
- Segnalare Sanguinamenti: È importante che qualsiasi sanguinamento vaginale sia segnalato immediatamente al proprio medico. Richiedono una valutazione urgente in Pronto Soccorso Ostetrico se assumono un carattere emorragico, affinché possano essere adottati in maniera tempestiva provvedimenti terapeutici adeguati. Se compaiono perdite ematiche vaginali o emorragie, occorre recarsi subito in ospedale o allertare il 118.
- Seguire le Indicazioni Mediche: Se viene diagnosticata una placenta bassa o previa, seguire scrupolosamente i consigli del ginecologo riguardo al riposo, all'attività fisica e ai rapporti sessuali è essenziale per il buon esito della gravidanza.
- Pianificazione del Parto: In caso di placenta previa confermata, la paziente e il medico pianificheranno insieme il momento e la modalità del parto, che sarà quasi sempre un taglio cesareo programmato.
- Monitoraggio Continuo: Una volta che il ginecologo ha confermato la diagnosi di placenta bassa, la gestante è posta sotto stretto monitoraggio. La tendenza generale consiste nel tentare di portare avanti la gravidanza in modo naturale, giungendo al termine delle settimane di gestazione, sempre sotto attenta osservazione.
- Informazione e Consapevolezza: Tutte le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Per questo motivo, è imperativo che i medici sottopongano regolarmente ad ecografia le donne in gravidanza e interpretino con attenzione le ecografie stesse. Il parere degli specialisti ha uno scopo puramente informativo e non può in nessun caso sostituirsi alla visita specialistica o al rapporto diretto con il medico curante, che rimane l'unico referente che può parlare con cognizione di causa della singola situazione clinica.
tags: #placenta #leggermente #bassa