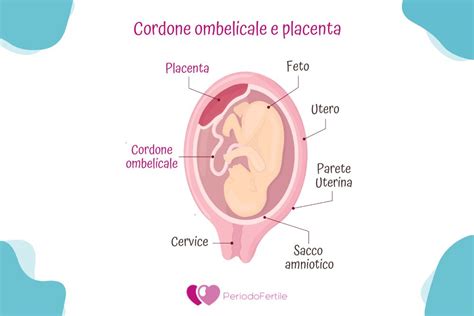
La placenta è un organo straordinario, definibile come temporanea e decidua - con il secondo aggettivo si chiama in causa il fatto che, una volta conclusa la sua funzione, si separa dal corpo - che nutre e protegge il feto durante il viaggio della gravidanza. La sua formazione avviene nell’utero materno e ha origine sia dal corpo della mamma, per la precisione da modifiche dell’endometrio, sia dall’embrione. La porzione di placenta che trae origine dall’embrione sono i villi coriali. Il loro compito è assorbire ossigeno e altre tipologie di nutrimento per il feto dal sangue della mamma. Il loro ruolo prezioso non finisce qui. I villi coriali, infatti, sono fondamentali per la cessione dell’anidride carbonica al corpo della mamma.
Formazione della placenta: modalità e tempi
Trascorsi più o meno sette giorni dal concepimento, la blastocisti, ossia la forma più avanzata dello sviluppo embrionale, comincia la sua penetrazione nell’endometrio. Dopo un tempo che, in linea di massima, corrisponde ad altri sei giorni, la blastocisti viene avvolta dall’endometrio e prosegue con il suo sviluppo. A partire da alcune delle cellule dell’embrione, prende il via la formazione dei villi coriali che, penetrando nell’endometrio, vengono coinvolti in processi di ramificazione via via più complessi.
Si forma così la placenta che, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto. Le funzioni di nutrimento spettavano prima al sacco vitellino, membrana extraembrionale visibile già dalle prime settimane di gestazione e fondamentale per la formazione delle cellule ematiche e germinali. Il sacco vitellino, che smette di crescere più o meno verso la dodicesima settimana, scompare attorno alla dodicesima. Continua nel frattempo la crescita della placenta che, in prossimità del parto, può raggiungere un peso di 500 - 600 grammi. Il diametro alla fine della gravidanza, invece, va dai 20 ai 30 centimetri. Per quel che concerne lo spessore, decisamente più consistente al centro, si parla di circa 4 centimetri.
Le funzioni della placenta
La principale funzione riguarda la gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra quest’ultimo e la placenta avviene grazie al cordone ombelicale. Doveroso è ricordare che pure l’organismo materno, a modo suo, “comunica” con il meraviglioso organo oggetto di queste righe. Lo fa attraverso sacche piene di sangue, le cosiddette lacune, a loro volta in contatto con i villi coriali.
Ossigeno al cucciolo e funzioni depurative
Tra le altre funzioni è possibile citare la cessione di ossigeno al feto e l’allontanamento da esso dell’anidride carbonica. Per la diffusione di entrambi questi gas, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma. Durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno.
Sostegno immunitario e passaggio di nutrienti
Attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, il fantastico organo di cui stiamo parlando consente il passaggio degli anticorpi al cucciolo. Questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni. Attenzione: non a tutti! Esistono diverse eccezioni, tra cui il protozoo che causa la toxoplasmosi. Permeabile da parte di tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, la placenta è in grado di passarli al cucciolo.
Funzioni endocrine e barriera protettiva
Già dall’inizio del suo sviluppo, la placenta secerne l’ormone gonadotropina corionica umana (hCG), la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. L’hCG ha un compito molto importante: sostenere i processi di sintesi del progesterone, che partono dal corpo luteo. Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone che serve all’embrione. La placenta, fungendo da barriera, protegge il feto da diverse sostanze dannose. Pure in questo caso, ci sono delle eccezioni. Tra queste spiccano la nicotina e altre sostanze cancerogene che si trovano nelle sigarette, le droghe e l’alcol.
Placenta previa e placenta bassa | Cosa vuol dire per la tua gravidanza
Le localizzazioni della placenta
Quando si parla della placenta, è necessario soffermarsi anche sulle sue diverse localizzazioni, che dipendono da dove avviene l’impianto dell’embrione. Le principali includono:
- Posteriore: la placenta è rivolta verso la schiena della mamma.
- Fundica: la placenta si trova a livello della parete superiore dell’utero.
- Anteriore: la placenta “guarda” verso la pancia.
- Laterale: localizzazione destra o sinistra.
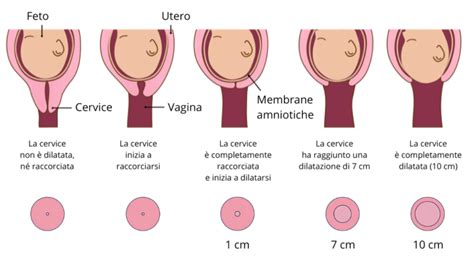
Ricordo anche l’esistenza di svariate posizioni intermedie e soprattutto il fatto che l’importante è che la placenta si trovi al di sopra del feto. Può capitare che l’embrione si impianti nella parte inferiore dell’utero. In questi frangenti, si parla di placenta bassa e di placenta previa. La prima si trova vicina all’orifizio inferiore dell’utero. La placenta previa, invece, ricopre in maniera parziale o totale il suddetto orifizio.
Placenta previa: cause e rischi
La placenta previa, favorita da fattori di rischio come la medesima diagnosi nelle gravidanze precedenti, il parto cesareo, il tabagismo, l’età superiore ai 35 anni e la gestazione insorta a seguito di una PMA, è una condizione che merita immediata attenzione medica. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il cucciolo non sopravviva. Questo è il motivo per cui, dopo le 32 settimane, si opta per la nascita con taglio cesareo, spesso prima delle 40 settimane, così da evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che parta naturalmente il travaglio.
Distacco di placenta: emergenza ostetrica
Il distacco di placenta è un’emergenza ostetrica che si verifica quando, prima del tempo, la placenta si stacca dalle pareti dell’utero. Evenienza che si concretizza raramente e in gestazioni già problematiche - a favorirla, per esempio, sono l’età elevata della madre e l’ipertensione - in acuto ha come sintomo un dolore improvviso, costante e localizzato. Il distacco di placenta viene definito non a caso “distacco intempestivo di placenta normalmente inserita”.
Le complicanze più gravi sono legate alla perdita di sangue causata dal distacco, con conseguente emorragia, possibile shock, problemi alla coagulazione e renali per la mamma e sofferenza o nascita prematura per il feto. Cosa fare? Recarsi subito in pronto soccorso ostetrico. La paziente che ha avuto un distacco di placenta grave deve essere sempre stabilizzata, e ciò può richiedere un’eventuale trasfusione e la somministrazione di liquidi endovena. L’unica risposta per la prevenzione è quella di adottare uno stile di vita sano, limitando fattori come fumo, droghe e monitorando la pressione sanguigna.
Il processo del secondamento
Il secondamento è l’ultima fase del parto e consiste nell’espulsione della placenta e degli altri annessi fetali. Dopo il parto, l’espulsione della placenta avviene spontaneamente entro mezz’ora dalla nascita del cucciolo. Ciò avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo.
A volte può capitare o che le contrazioni si interrompano dopo il parto o che la placenta abbia delle anomalie “di attacco” in utero e per questo non si stacchi, creando quella che viene definita “ritenzione placentare”. Se il secondamento non si completa nemmeno con l’aiuto manuale, occorre spostare la donna in sala operatoria, dove, in anestesia generale, si effettuerà un secondamento operativo, strumentale, della durata di pochi minuti.
Anomalie nell'espulsione: ritenzione e accretismo
La ritenzione della placenta è una complicanza rara del parto (1-3% dei parti con bambini nati vivi) che si verifica quando la placenta non esce ma rimane all'interno dell'utero. Si distinguono diverse tipologie:
- Placenta "incarcerata" o "intrappolata": la placenta si stacca ma rimane intrappolata nell’utero.
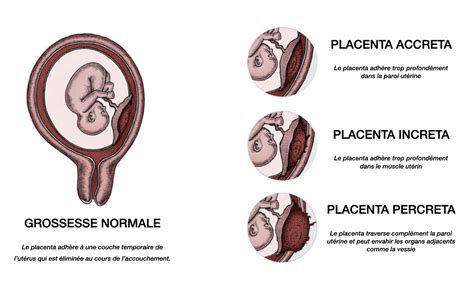
- Placenta accreta: condizione in cui la placenta si attacca troppo profondamente alla parete dell'utero.
Si definisce Placenta Accreta (PA) quella condizione patologica (chiamata MAP: Morbidly Adherent Placenta) in cui la placenta aderisce all’utero saldamente e con buon esito funzionale, ma non nel modo corretto. La placenta accreta si ha quando per un difetto della decidua basale, essa si estende oltre il limite superficiale dell’endometrio fino a invadere il miometrio con i villi coriali. Il disturbo non compromette la gravidanza, in quanto la funzione placentare è normale, ma predispone a una massiva emorragia post-partum.
Diagnosi e gestione della placenta accreta
L’accretismo placentare è responsabile del 50-65% delle isterectomie post-partum e nel 66% di questi casi in anamnesi vi è almeno un pregresso taglio cesareo. Se i medici identificano una placenta accreta prima del parto, di solito si procede con un parto cesareo seguito dall’asportazione dell’utero (isterectomia cesarea). In genere, questa procedura viene eseguita attorno alle 34 settimane di gestazione e contribuisce a prevenire una perdita di sangue potenzialmente letale.
La ritenzione di materiale placentare rappresenta una complicanza possibile a seguito del parto. Generalmente causa disturbi, come le perdite di sangue, che si risolvono spontaneamente o con rimozione chirurgica (in genere isteroscopica) dei residui placentari. La decisione terapeutica attuale dipende dalle dimensioni del materiale placentare ritenuto, dal suo grado di vascolarizzazione e dalla sintomatologia riportata dalla paziente. Valutando i diversi aspetti presenti nel singolo caso, il ginecologo valuterà se si può semplicemente monitorare il progressivo riassorbimento, mediante controllo ecografico transvaginale, oppure ricorrere all’asportazione completa in sede di isteroscopia operativa. O, ancora, optare per una terapia con metotrexato, farmaco chemioterapico usato anche per facilitare il riassorbimento del materiale placentare residuo.