Il percorso verso la genitorialità attraverso le tecniche di Procreazione Medicalmente Assistita (PMA), come la Fecondazione in Vitro (FIVET) o l'Iniezione Intracitoplasmatica di Spermatozoi (ICSI), rappresenta per molte coppie una speranza tangibile, ma è anche un cammino che può presentare sfide, sia fisiche che emotive. Tra le ansie più comuni per le donne che affrontano questi trattamenti vi sono i fastidiosi effetti collaterali della stimolazione ovarica e i rischi, seppur rari, di complicanze più serie come la sindrome da iperstimolazione ovarica (OHSS) e fenomeni quali gli svenimenti. È fondamentale affrontare questo percorso con una conoscenza approfondita di ciò che comporta, preparandosi sia agli aspetti comuni e gestibili sia alle evenienze meno frequenti, ma che richiedono attenzione. L'obiettivo di questo articolo è fornire informazioni dettagliate su queste esperienze, dalle sensazioni post-prelievo ovocitario alle cause e alle strategie per gestire gli svenimenti, fino alla comprensione e prevenzione dell'OHSS, al fine di rendere il percorso più consapevole e sereno.
I. Il Percorso del Prelievo Ovocitario: Preparazione e Procedura
La fase del prelievo ovocitario, o "pick-up", è un momento cruciale nei trattamenti di procreazione assistita. Essa è preceduta da un periodo di preparazione e segue fasi ben definite, ciascuna con le proprie peculiarità.
La Stimolazione Ovarica Controllata: Scopo e Reazioni Fisiche
La stimolazione ovarica controllata (COS) è una procedura medica e farmacologica basata sull'impiego di ormoni, il cui scopo è stimolare le ovaie a produrre un numero maggiore di ovuli, attraverso la maturazione contemporanea di più follicoli. In un ciclo naturale, solo un follicolo, definito dominante, raggiunge la corretta maturazione e rilascia un singolo ovulo. Con la stimolazione ovarica, l'obiettivo è quello di ottenerne almeno due o tre, se non di più, per aumentare le probabilità di successo.
I farmaci ormonali vengono somministrati secondo protocolli personalizzati, che tengono conto dell'anamnesi della paziente, della sua età, dell'indice di massa corporea (BMI), di condizioni mediche particolari come la sindrome dell'ovaio policistico (PCOS), dei livelli ormonali e del numero di follicoli antrali. La somministrazione può avvenire tramite iniezioni, che possono essere sottocutanee o intramuscolari. È importante sottolineare che queste iniezioni sono assolutamente indolori se ben eseguite.
Durante la stimolazione ormonale, il dolore ovarico è abbastanza comune, ma solitamente molto lieve. Le pazienti potrebbero riscontrare una lieve dolenzia alla pancia, accompagnata da gonfiore, ritenzione di liquidi e un aumento delle perdite vaginali. Alcune donne avvertono anche mal di testa, fastidio al seno o sbalzi d’umore. Questi effetti sono generalmente passeggeri e possono essere mitigati adottando una buona alimentazione, mantenendo una corretta idratazione e praticando una moderata attività fisica. È rassicurante sapere che la stimolazione ovarica è, nella maggior parte dei casi, ben tollerata e i sintomi spesso scompaiono spontaneamente in breve tempo, oppure possono essere minimizzati tramite l'aggiustamento dei dosaggi farmacologici.
La Raccolta degli Ovociti (Pick-up): La Procedura Medica
Il prelievo ovocitario è una procedura che richiede delicatezza e precisione. La paziente viene sottoposta a una lieve e breve sedazione. Durante l’anestesia, sotto guida ecografica transvaginale, si raggiungono le ovaie e i follicoli maturati grazie alla precedente stimolazione. Questi vengono penetrati da un ago sottile al fine di aspirare il liquido follicolare interno, che contiene gli ovociti. È una procedura mininvasiva che non richiede punti di sutura e non lascia cicatrici, poiché si accede attraverso il canale vaginale.
La Raccolta del Liquido Seminale: Un Elemento Complementare
Contestualmente al prelievo ovocitario, o in alcuni casi precedentemente, si procede alla raccolta dello sperma dal partner maschile. Questa avviene generalmente in clinica e con un apposito recipiente sterile, mediante masturbazione. La procedura è totalmente indolore e priva di effetti collaterali. Tuttavia, in alcuni casi specifici, qualora non fosse possibile ottenere un campione in questo modo o in presenza di determinate condizioni mediche, è previsto il prelievo chirurgico degli spermatozoi.

II. Dopo il Prelievo Ovocitario: Effetti Immediati e a Breve Termine
Una volta completato il prelievo ovocitario, la paziente deve rimanere a riposo in clinica per qualche ora per recuperare dalla sedazione e monitorare eventuali reazioni immediate. Gli effetti indesiderati che possono manifestarsi in questo periodo e nei giorni immediatamente successivi sono per lo più gestibili, ma è importante conoscerli per affrontarli con consapevolezza.
Sintomi Comuni Post-Procedura
Tra gli effetti indesiderati che le donne possono sperimentare dopo il prelievo, vi possono essere gonfiore, crampi o indolenzimento, sensazioni spesso simili a quelle tipiche del ciclo mestruale. Si possono, inoltre, avere lievi perdite ematiche vaginali. Questi sintomi sono generalmente considerati normali e rientrano nel processo di recupero del corpo.
Il giorno successivo al prelievo, la paziente deve effettuare un emocromo, un esame del sangue che permette di verificare che tutti i parametri siano nella norma e di individuare precocemente eventuali complicanze post-operatorie. È rassicurante sapere che le complicanze gravi sono estremamente rare, con un'incidenza intorno allo 0,1%. Nonostante ciò, il controllo è una prassi standard per garantire la massima sicurezza.
Diverse testimonianze di donne che hanno affrontato questa fase confermano la presenza di questi sintomi comuni. Alcune riferiscono un "leggero dolorino" all'ovaia, spesso accompagnato da stanchezza e sonnolenza, che sono postumi normali della sedazione. Dopo 3-4 ore dal prelievo, alcune hanno avvertito l'insorgere di nausea e dolori più intensi alle ovaie, sintomi che in certi casi sono persistiti per diversi giorni, anche dopo il transfer embrionario. Come riportato da alcune pazienti, la nausea può essere un postumo dell'anestesia e solitamente suggeriscono di mangiare leggero per gestirla. Anche se i dolori possono preoccupare, come sottolineato, sono "ahimè normalissimi".
L'Impatto Emotivo: Riconoscere e Gestire il Disagio Psicologico
Sebbene il dolore fisico a cui si è esposti durante il prelievo ovocitario sia spesso minimo e gestibile, non bisogna sottovalutare il peso del dolore emotivo, la cui entità varia molto da persona a persona. L'intero percorso di procreazione assistita è intrinsecamente carico di aspettative, speranze e, talvolta, frustrazioni. Questa componente emotiva può influenzare notevolmente la percezione dei sintomi fisici e il benessere generale. Sensazioni di tristezza o ansia possono emergere nel post-procedura, come testimoniato da chi si sente "rilassata dopo il primo passo" ma anche "con tanta tristezza addosso". È un processo che mette a dura prova la resilienza individuale e di coppia.
III. Svenimenti Post-Prelievo: Cause e Strategie di Prevenzione
Un'evenienza che può generare particolare preoccupazione dopo il prelievo ovocitario è lo svenimento. Questo fenomeno, sebbene non comune a tutte, può verificarsi per diverse ragioni, alcune legate alla procedura stessa e altre a risposte fisiologiche innate del corpo.
Quando e Perché Avviene lo Svenimento: Esperienze delle Pazienti
Molte donne hanno condiviso esperienze di svenimento dopo il prelievo ovocitario, spesso accompagnate da sensazioni di malessere generale. Una paziente ha raccontato di aver provato forti dolori dopo il prelievo e, una volta più sveglia, un "terribile svenimento", vedendo "nero" e sentendosi "che stavo andando", seguito da vomito. Un'altra ha descritto un "collasso" dovuto al prolasso delle ovaie dietro l'utero, che, con la vescica piena, spingevano contro l'utero, causando fitte lancinanti e la perdita dei sensi. Queste esperienze, sebbene spaventose, evidenziano come la reazione del corpo possa essere complessa e inaspettata. Alcune hanno sperimentato svenimenti anche con dosaggi di stimolazione considerati bassi, suggerendo che fattori come la tensione accumulata possano giocare un ruolo significativo.
Paura degli Aghi - Perché Esiste e COME SUPERARLA (tutta la verità)
La Fobia degli Aghi e del Sangue: Un Fattore Predisponente
Una delle cause sottostanti agli svenimenti, non solo nel contesto del prelievo ovocitario ma in generale di fronte a procedure mediche che coinvolgono aghi o la vista del sangue, è la fobia specifica. La fobia del sangue e delle siringhe, nota anche come belonefobia o ematofobia, è un disturbo molto diffuso, che si stima colpisca circa il 4% della popolazione, ovvero milioni di persone. Si tratta di una fobia "naturale", per la quale siamo biologicamente predisposti a mal sopportare la vista del sangue, a maggior ragione se è il nostro. Questa paura può anche essere appresa per condizionamento, per imitazione o per autoinduzione. Per chi ne soffre, la semplice prospettiva di un prelievo può innescare una reazione di ansia intensa, culminante talvolta in una perdita di conoscenza.
La Sincope Vasovagale: Il Meccanismo Fisiologico
Lo svenimento che si manifesta in queste circostanze è spesso il risultato di una sincope vasovagale. Normalmente, quando ci si trova in una situazione di ansia o pericolo percepito, il corpo attiva la cosiddetta risposta di "attacco o fuga", caratterizzata da un aumento della frequenza cardiaca, della tensione muscolare, della pressione arteriosa e della concentrazione di adrenalina e glucosio nel sangue. Questa risposta, gestita dal Sistema Nervoso Ortosimpatico, serve a renderci più reattivi.
Tuttavia, nella fobia del sangue e delle siringhe, o in contesti di forte stress come il prelievo ovocitario, questa reazione tensiva può sfociare nella sincope vasovagale. In questo caso, si verifica un'improvvisa e brusca attivazione del Sistema Nervoso Parasimpatico (responsabile del rilassamento e del ripristino dei normali parametri fisiologici). Questo porta a un repentino calo della frequenza cardiaca e della pressione arteriosa, che a sua volta causa una momentanea carenza di ossigeno al cervello. Il risultato è la perdita di forza, la visione che si annebbia ("vedere nero") e, infine, lo svenimento. È importante precisare che la sincope vasovagale non ha effetti duraturi sulla salute e non è dovuta a patologie cardiache o cerebrali. Di solito è breve, assimilabile a un temporaneo "blackout", e pochi istanti in posizione supina sono sufficienti per tornare vigili.
Le ragioni precise della sincope vasovagale di fronte a sangue e siringhe non sono del tutto note. Una suggestiva teoria evoluzionistica suggerisce che lo svenimento possa essere una forma di difesa contro i predatori, simulando la morte per scoraggiare l'aggressione. Qualunque sia la causa, il meccanismo è un'iper-reazione del corpo che va compresa e gestita.
Strategie per Prevenire lo Svenimento
Per le persone predisposte a svenire o che provano forte ansia, esistono tecniche e accorgimenti utili per prevenire la sincope vasovagale.
Controllo del Ritmo Respiratorio
Un metodo semplice e immediato consiste nel controllare il ritmo della respirazione. Anche se spesso sottovalutata, la respirazione è uno strumento potente per modulare le reazioni fisiologiche del corpo. Per almeno un minuto, inspirare per 3 secondi ed espirare per 3 secondi, utilizzando esclusivamente il naso. Questo esercizio può aiutare a impedire a monte l'eccessivo accumulo di tensione che può portare alla perdita di conoscenza.
La Tecnica dell'Applicazione di Tensione
Quando compaiono i primi segni prodromici della sincope vasovagale, come capogiri, sensazione di svenimento imminente o annebbiamento della vista, è utile adottare la Tecnica dell'Applicazione di Tensione. Lo scopo è contrastare il calo di tono muscolare, di frequenza cardiaca e di pressione arteriosa causato dal sistema nervoso parasimpatico.
Ecco come applicarla:
- Contrazione: Tendere contemporaneamente i muscoli di braccia, gambe e torace per circa 15 secondi, o fino a percepire una sensazione di calore al viso. Si può, ad esempio, stringere i pugni, premere l'interno delle braccia contro i lati del torace e sollevare leggermente le gambe, come per chiudersi "a uovo". È importante evitare una contrazione eccessiva.
- Rilascio e Attesa: Rilasciare la tensione e attendere circa 15 secondi, evitando un rilassamento completo.
- Ripetizione: Se necessario, ripetere i punti 1 e 2.
Questa tecnica, sebbene semplice, è efficace nel contrastare l'abbassamento della pressione sanguigna. Per esercitarsi, si può iniziare contraendo singole parti del corpo, partendo dall'avambraccio, e poi passare a contrarre più parti insieme, fino all'intero corpo. È possibile imparare a produrre tensione muscolare senza cambiare postura, ad esempio contraendo e rilassando i muscoli addominali in modo isometrico. Se durante l'esercizio si avverte mal di testa, potrebbe essere segno di tensione eccessiva e prolungata; in tal caso, è consigliabile diminuire l'intensità e allungare l'intervallo di distensione. Nel caso specifico delle iniezioni, per evitare un aumento del dolore, è opportuno mantenere distesa l'area interessata e tendere invece il resto del corpo.
L'Importanza della Comunicazione con il Personale Medico
È di vitale importanza informare i medici e il personale sanitario riguardo a eventuali precedenti esperienze di svenimento, fobie specifiche o forte ansia legata a procedure mediche. Segnalare anticipatamente queste condizioni permette al team medico di adottare misure preventive appropriate, come consentire alla paziente di sdraiarsi durante il prelievo di sangue o il posizionamento dell'ago, e di monitorare più attentamente i suoi parametri vitali. Ad esempio, una paziente che aveva svenuto in precedenza si chiedeva se fosse meglio "avvisare i medici di questo diverso centro in cui andrò di quello che mi è capitato o non parlarne?". La risposta è sempre sì: la comunicazione aperta e trasparente con il personale medico è cruciale per la sicurezza e il benessere del paziente. In contesti come il prelievo ovocitario, dove la sedazione e lo stress sono fattori presenti, questa informazione è ancora più preziosa.
IV. La Sindrome da Iperstimolazione Ovarica (OHSS): Una Potenziale Complicazione Seria
Accanto alle reazioni comuni e agli svenimenti, una complicanza più seria, sebbene meno frequente grazie ai progressi medici, è la sindrome da iperstimolazione ovarica (OHSS). È una condizione medica che può presentarsi come effetto indesiderato degli attuali protocolli utilizzati nelle tecniche di procreazione medicalmente assistita.
Cos'è l'OHSS e Come si Manifesta
La sindrome da iperstimolazione ovarica (OHSS) è una condizione iatrogena, ovvero che si verifica in relazione o come conseguenza di una terapia medica. Colpisce le donne sottoposte a induzione dell’ovulazione durante i cicli di fecondazione in vitro (IVF) o altre tecniche di PMA. Questa sindrome è caratterizzata da una risposta anormalmente elevata dell'ovaio ai farmaci somministrati, in particolare l'hCG, utilizzato per indurre la maturazione finale degli ovociti.
Quando l'hCG viene somministrato, specialmente in dosi elevate come accade nella FIVET rispetto all'inseminazione artificiale (IA), le ovaie possono essere stimolate più fortemente del previsto. Ciò può causare una crescita eccessiva delle ovaie, che si riempiono di liquido. La conseguenza più significativa dell'OHSS è il rilascio di un volume anomalo di liquido nella cavità addominale e, in alcuni casi, anche nella cavità polmonare. Questo fenomeno può sbilanciare l'emostasi del corpo della donna e portare a diverse alterazioni. L'OHSS è una sindrome di vita molto breve, poiché scompare con l'arrivo delle mestruazioni, quando i livelli ormonali del ciclo della donna vengono ripristinati. Tuttavia, deve essere controllata attentamente da un medico, che segue il paziente mediante ecografia transvaginale e analisi ormonale dell'estradiolo, per prevenire complicazioni più gravi.
Fisiopatologia dell'OHSS: Il Ruolo del VEGF
Il segno distintivo dell’OHSS è un aumento della permeabilità dei vasi sanguigni, che si traduce in una fuoriuscita di liquidi dal sangue ad altri comparti dell’organismo, come i polmoni e la cavità addominale. Un ruolo critico nella patogenesi della sindrome è svolto dal fattore di crescita dell'endotelio vascolare (VEGF), una proteina che stimola la proliferazione e il differenziamento cellulare e che aumenta la permeabilità vascolare. Il VEGF viene prodotto dalle cellule della granulosa, che circondano l'ovocita, e la sua secrezione è stimolata dalla gonadotropina corionica umana (hCG).
L'associazione tra OHSS e stimolazione ovarica si comprende considerando che l'eccessiva crescita delle ovaie in seguito alla terapia non corrisponde immediatamente a un aumento della vascolarizzazione ovarica. Questo squilibrio genera uno stato di ipossia (carenza di ossigeno) che induce la produzione di VEGF. L'hCG somministrata esogena è la causa principale dell'OHSS precoce, che si manifesta entro 9 giorni dalla somministrazione. L'OHSS tardiva, che si presenta oltre i 10 giorni, è invece dovuta all'hCG endogeno prodotto dalla placenta durante una gravidanza in corso. La sindrome non si verifica immediatamente dopo la somministrazione di hCG, ma i suoi sintomi iniziano a manifestarsi giorni o settimane dopo.
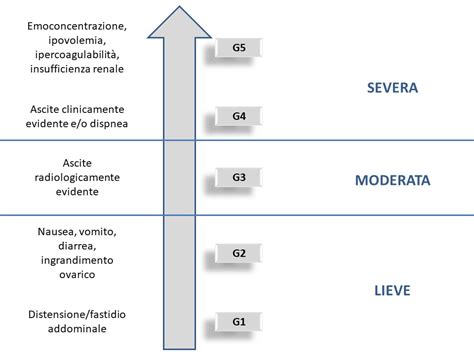
Classificazione della Sindrome: Livelli di Gravità e Sintomi
L'OHSS viene classificata in diverse categorie in base alla gravità dei sintomi, dei segni e dei parametri di laboratorio. È importante distinguere tra forme lievi, moderate, gravi e critiche.
OHSS Lieve
Questa forma è caratterizzata da elevati livelli di estradiolo e progesterone e da ovaie leggermente ingrossate, con diametro fino a 8 cm, che presentano più cisti follicolari e luteiniche. I sintomi includono distensione e lieve dolore addominale, dovuti all'aumento delle dimensioni ovariche. È una condizione molto comune, presente in circa il 25-30% dei cicli di IVF. I sintomi possono includere anche gonfiore e lieve dolore all'addome, aumento di peso, nausea o vomito e diarrea.
OHSS Moderata
Oltre ai cambiamenti ormonali e all'aumento delle dimensioni dell'ovaio, fino a 12 cm, la paziente presenta un disagio e un ingrandimento della zona addominale. Si riscontrano sintomi gastrointestinali come nausea, vomito e diarrea, con evidenza ecografica di ascite (accumulo di liquido nell'addome). Un rapido aumento di peso di oltre 3 kg in pochi giorni può essere uno dei segni iniziali. Si stima un'incidenza del 3-6% nei casi di IVF.
OHSS Grave
Circa il 2% dei casi di OHSS sono classificati come gravi. Questa forma è caratterizzata da ovaie con diametro esageratamente grande (>12 cm) e livelli ormonali totalmente alterati. La paziente sperimenta un notevole aumento di peso giornaliero a causa dell'eccesso di liquido nella cavità addominale e, talvolta, toracica (idrotorace). Questo può portare a problemi renali, epatici e trombotici. La sintomatologia include ascita clinica, con o senza idrotorace, ipoproteinemia (albumina sierica <35 g/L), oliguria (escrezione urinaria <300 mL/giorno), livelli di creatinina tra 1.1 e 1.5 mg/dL, emoconcentrazione con ematocrito >45%, conta dei globuli bianchi >15000, disfunzione epatica, aumento della viscosità del sangue e rischio di eventi tromboembolici. Altri sintomi tipici sono un rapido aumento di peso (più di 4,5 kg in 3-5 giorni), ipotensione e tachicardia, difficoltà di respirazione e una minore frequenza di urinazione, oltre all'alterazione dei valori dei test che valutano le funzioni vitali.
OHSS Critica
Questa è la forma più severa, diagnosticata quando è presente un'ascite o un idrotorace gravi, con ematocrito >55%, conta dei globuli bianchi >25000, oliguria o anuria, creatinina ≥1.6 mg/dL, clearance della creatinina <50 ml/min, tromboembolia o sindrome da distress respiratorio acuto (ARDS).
Fattori di Rischio per l'OHSS
Sebbene qualsiasi donna sottoposta a trattamento di iperstimolazione ovarica sia a rischio di soffrire di OHSS, sono stati descritti una serie di fattori che favoriscono la sua comparsa. Si distinguono fattori di rischio primari e secondari.
Fattori di Rischio Primari:
- Età: Le giovani donne (sotto i 30 anni) tendono ad avere un numero maggiore di recettori per gli ormoni gonadotropici o un numero maggiore di follicoli, rendendole più suscettibili.
- Basso Indice di Massa Corporea (BMI): Ci sono più casi di OHSS nelle donne magre, sebbene su questo punto esista qualche discordanza nella letteratura scientifica.
- Sindrome dell'Ovaio Policistico (PCOS): Esiste una chiara associazione tra PCOS e OHSS. Le donne con PCOS hanno maggiori probabilità di sviluppare la sindrome quando sono iperstimolate.
- Storia di OHSS Precedente: Un episodio pregresso di OHSS è un forte indicatore di suscettibilità.
- Gravidanza Precedente: Le donne che sono state incinte in passato hanno più probabilità di avere OHSS rispetto a quelle che non lo sono mai state.
- Gravidanza Multipla: L'hCG, l'ormone che favorisce la comparsa dell'OHSS, aumenterà in modo significativo in caso di gravidanza multipla, peggiorando l'evoluzione della sindrome.
Fattori di Rischio Secondari:
Questi sono parametri che emergono durante il ciclo di stimolazione:
- Estradiolo Sierico Elevato: Durante la stimolazione ovarica, la paziente effettua controlli ecografici e dosaggi dell'estradiolo ogni due giorni. Livelli superiori a 25000 pg/ml o un rapido aumento in breve tempo possono allertare il medico sul possibile innesco dell'OHSS.
- Numero e Dimensione dei Follicoli: Un numero particolarmente elevato di follicoli (conta dei follicoli antrali o AFC) o una loro crescita troppo rapida indicano un rischio. L'immagine ad ultrasuoni del "segno della collana", con i follicoli distribuiti attorno all'ovaio in modo simile a perle, è caratteristica nelle donne a rischio.
- Numero di Ovociti Prelevati: Un numero elevato di ovociti recuperati è correlato a un rischio maggiore.
È importante notare che nessuno di questi parametri, preso singolarmente, è sufficiente per predire in modo indipendente l'OHSS, ma la loro combinazione e il monitoraggio continuo sono fondamentali.
Complicazioni Associate all'OHSS
Le complicazioni dell'OHSS possono essere significative e, nei casi più gravi, potenzialmente pericolose per la vita. La conseguenza più significativa è il rilascio di un volume anomalo di liquido nella cavità addominale e polmonare, che può portare a:
- Impermeabilizzazione dei Polmoni (idrotorace): L'accumulo di liquido intorno ai polmoni può causare difficoltà respiratorie.
- Torsione Ovarica: L'elevata quantità di liquido addominale può far sì che l'ovaio, ingrossato, galleggi e si capovolga sul suo asse, interrompendo l'afflusso di sangue e richiedendo un intervento chirurgico urgente.
- Squilibrio Elettrolitico: La fuoriuscita di liquidi dal flusso sanguigno può alterare i livelli di sali minerali nel corpo.
- Diminuzione della Frequenza e del Volume della Minzione (oliguria): Gran parte del liquido viene rilasciato nella cavità addominale, riducendo la volemia (quantità di liquidi nei vasi) e compromettendo la perfusione renale, con conseguente insufficienza renale di tipo ipovolemico.
- Emorragia Interna: Se una cisti ovarica si rompe, può verificarsi un'emorragia interna.
- Aborto Spontaneo: Se una donna rimane incinta, l'OHSS può aumentare il rischio di aborto spontaneo.
- Tromboembolie: L'emoconcentrazione e l'aumento della viscosità del sangue aumentano il rischio di formazione di coaguli, che possono causare eventi tromboembolici (ad esempio, trombosi venosa profonda o embolia polmonare).
V. Prevenzione e Trattamento dell'OHSS
Fortunatamente, grazie ai progressi nella medicina riproduttiva e alla comprensione approfondita della sindrome, l'incidenza dell'OHSS è notevolmente diminuita. La prevenzione è la chiave e si basa su protocolli ben definiti e un attento monitoraggio.
Strategie di Prevenzione
Non esiste un trattamento che possa completamente curare l’OHSS una volta insorta, tuttavia la prevenzione è di primaria importanza. Questa può essere attuata adeguando il piano terapeutico in termini di farmaci e dosi, in base alle caratteristiche anamnestiche e ai fattori di rischio della paziente.
- Personalizzazione del Protocollo di Stimolazione: Per le donne ad alto rischio (giovani, con PCOS, o con BMI molto basso), è consigliabile iniziare la stimolazione con dosi più basse di gonadotropine e valutare la risposta ovarica. Il dosaggio dell'ormone antimulleriano (AMH) e la conta dei follicoli antrali (AFC) tramite ecografia sono parametri fondamentali per valutare il rischio. Valori elevati di AMH indicano un maggior numero di potenziali follicoli, e quindi un rischio maggiore.
- Induzione dell'Ovulazione con Agonisti GnRH: Uno dei modi più efficaci per prevenire l'OHSS è sostituire l'hCG con un agonista del GnRH per indurre la maturazione finale degli ovuli. Questo farmaco innesca una reazione ormonale che aumenta l'ormone LH, causando l'ovulazione, ma ha un effetto di durata più breve, riducendo significativamente il rischio di OHSS grave. Sebbene questa misura riduca il rischio di OHSS, può diminuire il tasso di impianto e di gravidanza a causa di un deficit della fase luteale, ma solo se l'embrione viene trasferito nello stesso ciclo.
- Annullamento del Ciclo: Nei casi in cui lo sviluppo follicolare sia troppo rapido o i livelli di estradiolo nel sangue siano eccessivamente elevati, si può considerare l'annullamento dell'iniezione di hCG e, di conseguenza, dell'intero ciclo di trattamento. Questa strategia previene efficacemente l'OHSS. Tuttavia, la coppia deve essere informata della necessità di astenersi dai rapporti sessuali, per evitare ovulazioni spontanee che potrebbero portare a gravidanze multiple e/o OHSS tardive.
- Crioconservazione degli Embrioni (Vitrification): Qualora si sospetti che la paziente possa sviluppare l'OHSS, una delle opzioni è vitrificare tutti gli embrioni ottenuti per trasferirli in un ciclo successivo. Questo non previene la comparsa dell'OHSS, ma ne previene l'aggravamento che deriverebbe da una gravidanza in corso, dato che la placenta produrrebbe hCG endogeno, peggiorando la sindrome. I moderni processi di crioconservazione sono molto delicati e consentono comunque l'utilizzo futuro degli embrioni.
- Riduzione della Dose di hCG: Esiste una relazione diretta tra i livelli di hCG e la gravità della sindrome. Ridurre la dose somministrata per indurre l'ovulazione può aiutare a evitare lo sviluppo dell'OHSS, anche se questa misura non elimina completamente la possibilità.
- Trattamenti Farmacologici Preventivi: L'utilizzo della cabergolina può prevenire l'aumento della permeabilità vascolare. Recenti studi hanno inoltre mostrato che la somministrazione di metformina riduce il rischio di OHSS del 63% e aumenta i tassi di gravidanza clinica.
Gestione e Trattamento dell'OHSS
Il trattamento dell'OHSS dipende dalla sua gravità, dalla presenza di eventuali complicanze e dall'eventuale stato di gravidanza della paziente.
OHSS Lieve e Moderata:
Nei casi più lievi o moderati, non è solitamente necessario il ricovero ospedaliero. La terapia mira a ridurre il disagio causato dai sintomi e include le seguenti raccomandazioni:
- Idratazione: Bere molti liquidi, in particolare bevande ricche di elettroliti (minerali).
- Riposo: Riposare con le gambe sollevate per favorire la circolazione e prevenire processi trombotici.
- Alimentazione: Evitare l'assunzione di alcol e caffeina.
- Attività Fisica: Evitare l'esercizio fisico intenso per prevenire la torsione ovarica.
- Rapporti Sessuali: Astinenza dai rapporti sessuali.
- Farmaci: Assumere antidolorifici per il dolore, come paracetamolo o codeina.
- Monitoraggio: Nonostante questi suggerimenti, è essenziale un monitoraggio attento dell'evoluzione dell'OHSS per prevenire complicazioni.
OHSS Grave e Critica:
Nei casi gravi di OHSS, il ricovero in ospedale è di vitale importanza per controllare a fondo l'evoluzione della sindrome.
- Fluidi Intravenosi: Vengono somministrati liquidi per via endovenosa, con soluzioni fisiologiche e, se necessario, albumina, per ripristinare il volume di liquidi all'interno dei vasi e migliorare la perfusione renale.
- Paracentesi: Potrebbe essere necessario eseguire una paracentesi, una puntura chirurgica per rimuovere il liquido accumulato nella cavità addominale (ascite) o nel torace (idrotorace), per ridurre il dolore, la compressione del diaframma e la compromissione renale.
- Monitoraggio Intensivo: È fondamentale monitorare attentamente la funzione epatica, i fattori anticoagulanti, l'equilibrio idroelettrolitico, la funzione renale e le complicazioni polmonari.
- Profilassi Antitrombotica: Per fluidificare il sangue e ridurre il rischio trombotico, è utile la somministrazione di eparina mediante iniezioni sottocutanee.
- Gestione delle Complicazioni: In caso di insufficienza renale acuta, in assenza di miglioramento con altre misure, si può ricorrere alla somministrazione di dopamina. Le complicazioni più severe, come la rottura di una ciste, la torsione ovarica o una gravidanza ectopica, possono richiedere un intervento chirurgico.
- Terapia Intensiva: Nei casi di OHSS critica, è necessario il ricovero in terapia intensiva per una gestione specialistica.
La prognosi è ottima nelle forme lievi, che tendono a regredire spontaneamente nel giro di 10-15 giorni. Le forme severe, invece, hanno una prognosi peggiore, soprattutto in assenza di un adeguato trattamento specialistico.
L'evoluzione della medicina ha trasformato l'approccio all'OHSS. Rispetto al passato, l'incidenza di forme gravi è notevolmente inferiore, grazie a conoscenze più approfondite, allo sviluppo di nuovi farmaci che permettono un controllo migliore della stimolazione ovarica, all'identificazione dei fattori di rischio e al miglioramento delle tecniche di laboratorio, inclusi i protocolli di crioconservazione. La comprensione di questa condizione e l'adozione di misure preventive e curative adeguate sono essenziali per tutelare la salute delle pazienti. Talvolta, la sospensione di un ciclo di fecondazione assistita non è un motivo di delusione, ma un atto necessario per salvaguardare il benessere della donna.
tags: #pick #up #ovociti #e #svenimenti