Affrontare una gravidanza in sovrappeso o in condizioni di obesità richiede attenzioni specifiche, ma con il supporto medico adeguato è possibile vivere un'attesa serena e ridurre i potenziali rischi. L'obesità è uno dei maggiori problemi di salute pubblica a livello mondiale, e i suoi effetti negativi non risparmiano la gravidanza e la fertilità femminile. Mantenere un peso adeguato è fondamentale per la salute propria e per quella del nascituro. Numerosi studi concordano nell'affermare che le donne in sovrappeso od obese prima o all'inizio della gravidanza sono esposte a un rischio maggiore di sviluppare diverse patologie. La prevenzione e la gestione del peso prima e durante la gravidanza sono essenziali per ridurre questi rischi e garantire una gravidanza più sicura per madre e figlio.
Comprendere il Peso Corporeo in Gravidanza: Il Ruolo dell'Indice di Massa Corporea (BMI)
Quando si parla di obesità in caso di gravidanza, la classificazione si basa sull'Indice di Massa Corporea (BMI), uno strumento che aiuta a classificare il peso corporeo. Il BMI si calcola dividendo il peso in chilogrammi per il quadrato dell'altezza in metri. Questo valore va calcolato prima della gravidanza oppure, qualora non si conosca, al primo incontro in gravidanza. Per capire se una donna incinta è considerata sottopeso, normopeso, sovrappeso o obesa occorre considerare la sua altezza e il suo peso, fattori che consentono di calcolare l'indice di massa corporea (IMC), o body mass index (BMI).
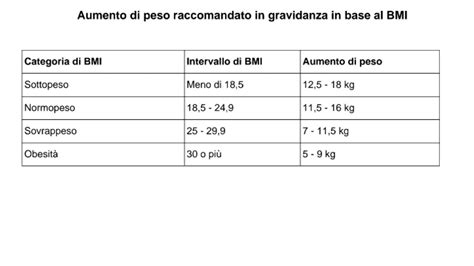
Secondo i parametri stabiliti dall’Organizzazione Mondiale della Sanità (OMS), un BMI pari o superiore a 30 indica una condizione di obesità, mentre un BMI compreso tra 25 e 29,9 corrisponde al sovrappeso. Oltre a queste definizioni generali, esiste una tabella per classificare il BMI, sulla base di sei categorie specifiche per la gravidanza. Queste includono: Sottopeso con un BMI gravidico inferiore a 18,5; Normopeso con un BMI gravidico tra 18,5 e 24,9; Sovrappeso con un BMI gravidico tra 25 e 29,9; Obesità classe I con un BMI gravidico tra 30 e 34,9; Obesità classe II con un BMI gravidico tra 35 e 39,9; e Obesità classe III con un BMI gravidico superiore o uguale a 40.
È importante sottolineare che il BMI è un modo semplice per valutare lo stato nutrizionale, ma purtroppo è insufficiente a valutare la composizione corporea, ovvero la percentuale di grasso e di massa metabolicamente attiva detta "massa magra", del singolo soggetto. Donne con uguale BMI possono avere proporzioni di grasso e muscoli molto diverse e quindi esigenze nutrizionali differenti. L’eccesso di tessuto adiposo agisce come un vero e proprio organo endocrino, capace di produrre ormoni (come leptina, adiponectina e resistina) e di influenzare negativamente l’asse ipotalamo-ipofisi-ovaio.
L’obesità è una condizione patologica in notevole incremento a causa dello stile di vita sempre più caratterizzato da un'eccessiva alimentazione e da una scarsa attività fisica. Essa colpisce in percentuali elevate le persone nate e vissute in condizioni di carenza alimentare e poi bruscamente esposte allo stile di vita occidentale a causa dell'immigrazione. Secondo l’OMS, più del 60% degli adulti nei paesi ad alto reddito è in sovrappeso (BMI > 25) e circa il 25-30% è obeso (BMI > 30). In Italia le persone in eccesso di peso sono più di 25 milioni, di cui 6 milioni rappresentano i soggetti obesi, corrispondenti al 12% dell’intera popolazione. Negli Stati Uniti, il CDC (Centers for Disease Control and Prevention) riporta che oltre il 40% delle donne in età fertile (15-44 anni) è obesa, con una prevalenza ancora maggiore nelle donne afroamericane e ispaniche.
Un tempo l'obesità era considerata un segno di ricchezza, ma oggi le donne obese tendono ad avere un livello socio-culturale ed economico più basso. Le donne con licenza elementare hanno una probabilità aumentata di 3-4 volte di essere obese rispetto alle diplomate e alle laureate; le donne con licenza media inferiore hanno una probabilità doppia. Ciò indica che, pur considerando che circa il 70% delle cause del peso dipende da fattori genetici, maggiore è il livello culturale, maggiore è l'attenzione ad evitare il sovrappeso e minori sono i conseguenti rischi ostetrici.
Aumento di Peso Ideale Durante la Gestazione
L'aumento di peso durante la gravidanza è un processo fisiologico naturale, essenziale per sostenere la crescita del bambino. Oltre al peso del feto, contribuiscono a questo aumento, ad esempio, l'utero, la placenta e il liquido amniotico. L'aumento di peso ideale in gravidanza varia da donna a donna e dipende principalmente da due fattori: dall'Indice di Massa Corporea (BMI) di partenza e dal tipo di gravidanza (ad esempio, una gravidanza gemellare determinerà un aumento di peso superiore).
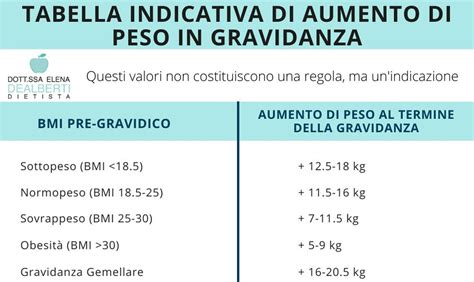
In base al peso di partenza, le linee guida identificano dei parametri generali per l'aumento di peso:
- Sottopeso (BMI < 18.5): + 12.5-18 kg
- Normopeso (BMI 18.5 - 24.9): + 11.5-16 kg
- Sovrappeso (BMI 25 - 29.9): + 7-11.5 kg
- Obesità (BMI > 30): + 5-9 kg
In caso di obesità, quindi, l'aumento di peso dovrebbe rientrare tra i 5 e i 9 chili. È importante che la curva del peso in gravidanza segua un andamento equilibrato nei trimestri di gravidanza. Questa curva fornisce una visualizzazione del peso corporeo della donna nel corso della gestazione, consente di monitorare se il guadagno di peso è in linea con le raccomandazioni stabilite ed individuare eventuali variazioni significative che potrebbero richiedere ulteriori approfondimenti.
Nel primo trimestre, in genere, l’aumento di peso è contenuto rispetto ai trimestri successivi, poiché il feto è ancora in fase di sviluppo. Anzi, se si sperimentano i primi sintomi della gravidanza, come nausea, vomito e forte sensibilità a odori e sapori, è possibile addirittura perdere peso. Senza alcun fastidio o carenza alimentare particolare, in questo periodo l’aumento di peso è in media di 500 grammi al mese. Per una gravida inizialmente normopeso fino a 10 settimane l'incremento ponderale è generalmente di entità trascurabile.
Il guadagno di peso maggiore avviene a partire dal secondo trimestre, indicativamente intorno al quarto mese. Il feto cresce rapidamente e, allo stesso tempo, aumenta il peso della placenta e il volume del liquido amniotico. Le esigenze nutrizionali della madre, di conseguenza, aumentano. In questo periodo, l’aumento medio di peso è di circa 350-450 grammi alla settimana. Il guadagno di peso nel terzo trimestre è importante per sostenere la crescita e lo sviluppo del bambino e per preparare il corpo della madre al parto. In questa fase non sono rari disturbi gastrointestinali, come l’acidità di stomaco, causati dalla pressione esercitata dall’utero sullo stomaco.
Quando ci si prepara ad affrontare una gravidanza, in genere si consiglia di raggiungere un peso corporeo corretto prima del concepimento. Tuttavia, può capitare che la gravidanza arrivi in modo inaspettato oppure che l’obesità sopraggiunga in seguito. Per questo motivo è opportuno tenere sotto controllo il peso durante l’intera gestazione per evitare di incorrere in rischi dannosi per la mamma e per il bambino. La gravidanza non è certamente il periodo ideale per perdere peso perché un dimagrimento potrebbe compromettere la salute del bambino. L'Associazione Americana di Ostetrici e Ginecologi (ACOG) sostiene che la gravidanza non è il momento ideale per perdere peso, anche se si era in sovrappeso o obese prima che cominciasse. Tuttavia, è fondamentale valutare la situazione individuale, tenendo conto dell'indice di massa corporea (BMI) della donna all'inizio della gravidanza. Se una donna è in sovrappeso o obesa all'inizio della gravidanza dovrebbe almeno fare molta più attenzione a non aumentare eccessivamente di peso.
Nutrizione in Gravidanza: I Consigli del Dr. Davide Ippolito
Diversi studi hanno anche dimostrato che le donne in sovrappeso in gravidanza, che prendono meno peso di quello raccomandato (invece di prendere da 15 a 25 chili, ne prendono ad esempio da 6 a 14), non influiscono negativamente sulla crescita e lo sviluppo fetale - in più si ritrovano con meno peso dopo il parto. Le donne in gravidanza dovrebbero controllare il proprio peso settimanalmente e quelle in sovrappeso o obese dovrebbero aumentare al massimo di 7-9 Kg a termine della gravidanza. Questo è importante, dal momento che aumentare della giusta quantità di peso non solo riduce il rischio di complicazioni in gravidanza, ma significa anche che si avrà meno peso da perdere dopo che il bambino nasce.
Rischi per la Salute Materna: Un Quadro Approfondito
L'obesità in gravidanza è una patologia importante che diventa una condizione di rischio per la gravidanza, i cui rischi sono generalmente aumentati e significativi, sia per la madre che per il feto, e sono proporzionali al grado di obesità ed alla conseguente alterazione del metabolismo. Maggiore è l'entità dell'eccesso di adipe, maggiori sono i rischi ostetrici. Numerosi studi concordano nell'affermare che le donne in sovrappeso od obese prima o all'inizio della gravidanza sono esposte a un rischio maggiore di sviluppare patologie come ipertensione arteriosa, preeclampsia e diabete gestazionale.
Una donna gravida obesa ha più probabilità di sviluppare il diabete gestazionale, che è un rischio maggiore se l’accumulo di grasso è localizzato a livello centrale, ovvero sulla pancia, piuttosto che sulle cosce; si parla della cosiddetta obesità ginoide simil maschile, quella più rischiosa in termini di salute cardiovascolare. Il rischio di diabete gestazionale aumenta fino a 3 volte. Il rischio è maggiore nelle obese rispetto alle donne di peso normale: rispettivamente del 6.3% invece che del 2.3% circa. L'aumento del rischio è proporzionale all'entità del BMI: 2.13 volte nelle donne in sovrappeso e 2.90 in quelle obese ed aumenta di ben 21 volte nelle donne con obesità grave, rispetto alle donne normopeso. In caso di elevato BMI, il diabete gestazionale rischia di presentarsi nettamente in anticipo rispetto alle gravide normopeso. Per diagnosticare l’eventuale presenza di diabete gestazionale solitamente viene effettuato il Test di Tolleranza al Glucosio (OGTT: Oral Glucose Tolerance Test) tra la 24esima e la 28esima settimana, mentre in caso di obesità il controllo è anticipato e ripetuto successivamente. Inoltre, per la mamma in sovrappeso il rischio che il diabete mellito di tipo 2 si instauri e permanga anche a seguito del parto, o si manifesti anticipatamente, è nettamente aumentato.
Dall'altra parte, un’obesità centrale aumenta il rischio di sviluppare ipertensione gestazionale che può determinare preeclampsia, anche conosciuta come gestosi. Si tratta di una complicazione della gravidanza caratterizzata proprio da pressione alta e segni di danni a un altro sistema di organi, più spesso il fegato e i reni. Questi rischi non riguardano solo la madre, ma, come vedremo, anche la salute del feto e del neonato. Un peso pre-gravidico superiore a 90 Kg, ad esempio, aumenta di 4 volte il rischio di ipertensione e di 1.5 volte quello di diabete gestazionale.
I rischi aumentano anche in presenza di un incremento di peso significativo tra due gravidanze consecutive (incremento ponderale intergravidico). I risultati di uno studio condotto in Svezia e pubblicato su The Lancet indicano che un moderato aumento di peso (6-11 kg) tra la prima e la seconda gravidanza è associato a un incremento del rischio di morte in utero e nel primo anno di vita del bambino. Il rischio aumenta ulteriormente per le donne che guadagnano oltre 11 kg tra le due gravidanze.
Le donne obese, inoltre, hanno maggiori rischi di complicanze operatorie durante e dopo il cesareo dovute ad aumento dei tempi operatori, delle perdite ematiche, del rischio di infezioni e di tromboembolie. In particolare le trombosi venose sono cinque volte maggiori nelle obese che partoriscono, rispetto alle non obese, e 10 volte se eseguono un taglio cesareo rispetto al parto vaginale. In condizioni di sovrappeso infatti, esiste una maggiore probabilità di infezioni, emorragie ed ematomi. Inoltre, è più elevato il rischio tromboembolico. L’obesità può anche causare problemi respiratori, che possono compromettere il benessere della madre e del feto, in quanto riduce la capacità polmonare e aumenta il lavoro respiratorio, favorendo la dispnea (difficoltà a respirare) e l’ipossia (basso livello di ossigeno nel sangue).
Un'altra causa importante di danno al perineo è la massa adiposa intra-addominale, detta grasso viscerale, che sollecita in modo troppo intenso e continuo i muscoli e i fasci di tessuto connettivo della parte inferiore delle pelvi. Le lesioni da parto del nervo che stimola i muscoli perineali, detto nervo pudendo, causano lassità muscolare da "denervazione parziale", ovvero da distruzione di parte delle terminazioni nervose che danno tono e mobilità a tali muscoli fondamentali per la continenza urinaria e fecale e per la sessualità. L'incontinenza fecale è molto più rara (0.6%), ma non tanto se si riferisce ai gas (14.3%).
Impatto dell'Obesità Materna sulla Salute del Bambino
L'obesità materna durante la gravidanza comporta rischi significativi per la salute del bambino. Le donne con un indice di massa corporea (BMI) superiore a 30-35 presentano un rischio raddoppiato di morte fetale intrauterina e neonatale rispetto a donne di peso normale. L'obesità materna è una delle poche cause prevenibili di morte intrauterina del feto dopo la 20a settimana. Inoltre, l'obesità in gravidanza può rappresentare un rischio anche per il bambino. Esiste una correlazione tra questa patologia e un’alterazione della crescita del feto, sia in eccesso che in difetto. La percentuale di neonati ricoverati in terapie intensive neonatali è di 3.5 volte maggiore per le gravide obese rispetto alle normopeso.
Macrosomia Fetale e Complicazioni al Parto
Un neonato macrosomico è caratterizzato da un peso superiore alla norma al momento del parto. L'obesità materna aumenta il rischio di macrosomia fetale da 1.4 a 3.9 volte circa. Nelle madri obese o con diabete gestazionale, il rischio di avere un bambino macrosomico è elevato e questo può complicare il travaglio e il parto, rendendo spesso necessario un taglio cesareo. Il diabete gestazionale, infatti, può creare uno stato di dislipidemia e di alterazioni metaboliche che coinvolge il feto: a causa dell’eccessiva glicemia materna produrrà molta insulina, ormone anabolico che può determinare una crescita eccessiva del corpo del bambino che sarà più grande del normale.
I bambini macrosomici sono più inclini a problemi respiratori, ipoglicemia, ittero e malformazioni congenite, condizioni difficili da trattare. Inoltre, le madri obese spesso incontrano difficoltà durante il travaglio, con spinte inefficaci che prolungano la durata del parto. Questo può aumentare il rischio di sofferenza fetale e lesioni neonatali. Nel caso del parto naturale, il rischio di distocia è quello più pericoloso. La distocia delle spalle è quella più comune e consiste nella mancata espulsione delle spalle del bambino subito dopo la fuoriuscita della testa. Questa situazione è estremamente pericolosa per il bambino. Sono più frequenti le anomalie di presentazione fetale ed i pregressi tagli cesarei fatti per i suddetti motivi.
Difetti del Tubo Neurale e Altri Disturbi dello Sviluppo
I bambini nati da madri obese hanno un rischio maggiore di sviluppare difetti del tubo neurale, come spina bifida e anencefalia. L'assunzione di acido folico da parte della madre prima della gravidanza può ridurre significativamente questi rischi. Il bambino potrebbe sviluppare disturbi al cervello e al cuore, inclusi difetti del tubo neurale, indirettamente legati all’obesità.
Obesità Infantile e Diabete di Tipo 2
I bambini nati con un peso superiore alla norma hanno maggiori probabilità di sviluppare obesità e diabete di tipo 2. Studi dimostrano che la predisposizione all'obesità si manifesta già durante l'infanzia e l'adolescenza, aumentando il rischio di sviluppare malattie croniche.
Rischio di Nascita Prematura
Esiste poi un aumento del rischio di nascita prematura quando la gestante è in stato di obesità. Questo si aggiunge alle altre complicanze che possono compromettere il benessere del neonato.
Fertilità e Difficoltà nel Concepimento
L’obesità può influenzare negativamente la fertilità femminile, perché può alterare il ciclo mestruale, l’ovulazione e gli ormoni sessuali. La PCOS (Sindrome dell'Ovaio Policistico) e la sua variante meno grave e più frequente, la Micropolicistosi Ovarica, rappresentano una delle principali cause di difficoltà nel concepimento. Circa il 50-70% delle donne con PCOS è in sovrappeso o obesa.
Numerosi studi hanno evidenziato che le donne con BMI elevato impiegano più tempo a concepire. «La donna obesa, mediamente, ci mette più tempo per ottenere una gravidanza - spiega il professor Lanzone - e ricorre più spesso alla Procreazione Medicalmente Assistita. I tassi di successo nell’ambito di questa pratica sono minori e le percentuali di gravidanza più basse. Il motivo è da ricercare in una probabile immaturità degli ovociti nelle donne obese». Le donne obese rispondono meno alla stimolazione ovarica controllata. Studi clinici riportano che il tasso di gravidanza clinica si riduce progressivamente con l’aumentare del BMI, anche a parità di età e riserva ovarica. Inoltre, al giorno d'oggi, sempre più donne ricercano una gravidanza in età avanzata quando la possibilità di presentare eccesso ponderale è maggiore.
Strategie di Gestione e Consigli Pratici per una Gravidanza Sicura
La complessità della gestione dell’obesità nella donna in età fertile richiede un lavoro di squadra. Prevenire e trattare l’obesità non solo migliora le probabilità di concepimento, ma riduce drasticamente i rischi ostetrici e neonatali.
Prevenzione Pre-gravidanza e Approccio Multidisciplinare
Per cercare di aumentare il più possibile le probabilità che la gravidanza decorra senza complicanze, è auspicabile iniziarla con un peso corporeo il più vicino possibile a quello ideale ed avere un adeguato incremento ponderale materno, che dipende dall'indice di massa corporea e dalle caratteristiche individuali. Per chi programma la gravidanza è fondamentale ribadire l'importanza di normalizzare prima il peso corporeo e iniziare ad assumere l'acido folico. L’obesità è una condizione complessa che richiede un intervento precoce, sistemico e centrato sulla donna. Se una donna obesa che desideri una gravidanza e voglia realmente il bene del proprio bambino dovrebbe trarre dai dati oggi disponibili sufficienti motivazioni per resistere alle tentazioni alimentari e per fare attività fisica.
Una donna in sovrappeso che decide di intraprendere una gravidanza dovrebbe prendere alcune precauzioni per vivere un'attesa il più possibile tranquilla e sicura per sé stessa e per il bambino. Il primo passo è consultare il proprio medico e lavorare con un team di esperti, tra cui un ginecologo, un dietologo o un nutrizionista e, possibilmente, uno psicologo, per affrontare non solo gli aspetti fisici, ma anche quelli emotivi e mentali dell'attesa. Non appena il test di gravidanza risulta positivo, è bene fissare un appuntamento con il proprio medico. In modo da fare al più presto la prima ecografia per datare l’inizio della gravidanza con precisione, sia perché l'ovulazione è spesso più irregolare nelle donne in sovrappeso, sia perché alcuni dei parametri di valutazione che tradizionalmente si usano per stimare la data di inizio gravidanza (l'altezza del fondo uterino, la dimensione dell'utero, il battito cardiaco) possono essere difficili da leggere in presenza di grasso addominale supplementare.
Alimentazione Equilibrata e Consapevole
Durante la gravidanza, è fondamentale adottare un'alimentazione bilanciata e varia per soddisfare i bisogni nutrizionali della madre e del bambino in crescita, senza però cadere nel mito del "mangiare per due". Il concetto che si debba mangiare “due volte meglio” e non “per due” deve essere ben assimilato non solo dalla mamma, ma anche da chi le sta intorno: genitori, marito o compagno, suoceri e amici. Questo è in gran parte dovuto ad alcuni "miti" ancora radicati nella nostra cultura come quello non ancora sfatato che afferma che la donna gravida deve "mangiare per due" e stare a riposo. L'alimentazione e lo stato nutrizionale prima e durante la gravidanza ne influenzano profondamente il decorso e la salute della madre e del feto. Questo non solo nel periodo embrio-fetale o neonatale, ma sembra addirittura essere in relazione con il rischio di malattie nel bambino ed anche nell'adulto.
I professionisti della salute raccomandano di concentrarsi su qualità e varietà, anziché sulla quantità di cibo. La maggior parte delle donne in gravidanza ritiene che la propria dieta sia adeguata, invece molto spesso non si rende conto che si alimenta in maniera eccessiva, fa poca o nessuna attività fisica e aumenta troppo di peso. Per evitare un aumento ponderale eccessivo e allo stesso tempo nutrire correttamente il bambino, dal punto di vista nutrizionale le regole sono quelle classiche.
I principali gruppi alimentari da includere nella dieta in gravidanza sono:
- Frutta e verdura: rappresentano la fonte principale di vitamine e forniscono acido folico (vitamina B9), essenziale per prevenire difetti del tubo neurale, e fibre che contrastano la stitichezza gravidica. Esempi: verdure a foglia verde scuro (spinaci, bietole) e frutti ricchi di vitamina C (agrumi, kiwi).
- Cereali integrali: sostituire i cereali raffinati (pane bianco, pasta comune) con quelli integrali è la strategia più efficace per il senso di sazietà. Le fibre, infatti, rallentano l'assorbimento degli zuccheri, mantenendo stabili i livelli di energia ed evitando gli attacchi di fame improvvisa. Esempi: quinoa, avena, riso venere, farro e orzo decorticato. Il vostro bebè ha bisogno in realtà solo di circa 50 calorie al giorno nel primo trimestre (pensate ad una mela o ad una mezza tazza di cereali di avena) - e solo un extra di 300 calorie al giorno verso la fine della gravidanza.
- Latte e latticini: durante la gravidanza, il fabbisogno di calcio aumenta per permettere la formazione dello scheletro del bambino. Esempi: Yogurt greco bianco (alto contenuto proteico e basso contenuto di zuccheri) o formaggi freschi magri.
- Proteine magre: le proteine sono fondamentali per la costruzione dei tessuti e della placenta. Esempi: pesce azzurro (ricco di Omega-3), carni bianche, uova e legumi. È invece meglio limitare i pesci di grossa taglia per il rischio di accumulo di mercurio, preferendo alici, sarde o salmone. L’apporto proteico proveniente da diverse fonti deve rimanere sostanziale, senza tuttavia disdegnare i carboidrati, importanti per il feto. Cercare di evitare gli zuccheri semplici e prediligere carboidrati integrali nella misura di 70-80 grammi al pasto principale tra pane e pasta.
- Grassi sani: la qualità dei grassi ingeriti dalla madre influisce direttamente sullo sviluppo cognitivo e visivo del neonato oltre ad avere effetti positivi sulla salute cardiovascolare della mamma. Esempi: olio extravergine d'oliva (a crudo), avocado e frutta secca (noci, mandorle).

È bene ricordare che non si devono eliminare nutrienti importanti per il bene della mamma o del bambino. È sempre meglio consultare il proprio medico prima di iniziare una nuova attività motoria. È bene scegliere cibi ricchi di fibre - tra cui verdure gialle e verdi, frutta e cereali integrali come riso e pane integrale e avere un basso indice glicemico. È invece meglio escludere cibi fritti, bevande alcoliche e tutto ciò che non è possibile mangiare durante la gravidanza. Il mantenimento di una dieta sana è una delle raccomandazioni più importanti per stare bene in gravidanza. Anche con dei limiti da rispettare, la dieta quotidiana deve contenere le calorie adeguate ed essere ricca di alimenti che siano fonti di vitamine, minerali e proteine. Occorre prestare attenzione alla qualità più che alla quantità.
Bisogna inoltre considerare le conseguenze delle sostanze tossiche assunte dalle donne in gravidanza nell'alimentazione quotidiana. La presenza nell'alimentazione dei cosiddetti interferenti endocrini, ad esempio, è infatti molto diffusa e in aumento. Per la stragrande maggioranza di queste sostanze non si conoscono gli effetti a lungo termine in quanto non vi sono studi sperimentali in campo umano. Va aggiunto inoltre che per il cittadino che sceglie l'alimento è molto difficile, o in molti casi è impossibile, conoscere la reale concentrazione delle sostanze nocive in esso contenute. Queste non ne alterano le caratteristiche, anzi spesso fanno apparire "più bello e sano" l'alimento in quanto ne eliminano i microrganismi.
Stile di Vita Attivo e Attività Fisica Moderata
L’esercizio fisico moderato permette di ottenere numerosi benefici: migliora l’umore, aiuta a prevenire un eccessivo aumento di peso e a ridurre il rischio di complicazioni come il diabete gestazionale o la preeclampsia. Fare lunghe passeggiate, fare le scale a piedi e sfruttare ogni occasione possibile per camminare è già un buon inizio per mantenersi attive durante la gestazione. Durante tutta la gravidanza, salvo diversa indicazione del ginecologo, è fondamentale lo svolgimento di una moderata attività fisica: 30-40 minuti al giorno di camminata o meglio ancora dell’attività in acqua adatta alla futura mamma diventeranno una tappa fondamentale nella giornata.

Se non si ha mai fatto molto esercizio prima di rimanere incinta, è bene chiedere al proprio medico come aumentare lentamente l'attività e quali sport praticare. Secondo le linee guida, il tempo ottimale da dedicare all’attività fisica durante la gravidanza è pari circa a un paio di ore a settimana. Una donna incinta può fare sport con i dovuti accorgimenti. Nei primi tre mesi è meglio evitare sport intensi, mentre dal quarto mese in poi è possibile svolgere attività fisica più o meno intensa in base alle abitudini della donna prima della gravidanza. Se non siete mai state attive, la gravidanza è un’eccellente motivazione a muoversi. Iniziare con cinque minuti di esercizio fisico ogni giorno, e aggiungere cinque minuti ogni settimana. Quindi la prima settimana sarà caratterizzata da cinque minuti di attività fisica ogni giorno, la seconda settimana da 10 minuti al giorno, la terza da 15 minuti al giorno.
Sonno e Rilassamento: Gestire lo Stress
La gravidanza può essere un periodo emotivamente intenso. Rilassarsi e dormire aiuta a ridurre i livelli di cortisolo, l'ormone dello stress, che, se elevato, può influenzare negativamente la gravidanza e contribuire all'aumento di peso. Uno stato di rilassamento promuove una salute mentale stabile, riducendo il rischio di ansia e depressione. Una buona notte di sonno aiuta l'organismo a rimanere in buona salute, ma se si è in sovrappeso o obese aumentano le probabilità di soffrire di apnea del sonno e di altri problemi respiratori che non permettono un sonno ristoratore. In questo caso meglio informare il medico che vi consiglierà come comportarvi, anche solo utilizzando dei cuscini che pongono in posizione più eretta mentre si dorme.
Il Parto in Caso di Obesità
Il parto cesareo è spesso considerato un passaggio quasi obbligatorio per le donne obese a causa dell'aumentato rischio di complicazioni durante il parto vaginale. Tuttavia, la decisione non è scontata e soprattutto dipende dal singolo caso. L’obesità rappresenta un fattore di rischio tanto per un parto naturale quanto per un cesareo, rispetto alla donna normopeso. Le donne con obesità presentano un rischio maggiore di infezioni post-operatorie, trombosi e complicanze anestesiologiche dopo un cesareo. L’obesità è uno dei più importanti problemi socio-sanitari dei paesi occidentali. La decisione però non è scontata e soprattutto dipende dal singolo caso. Se non ci sono altre controindicazioni, è possibile tentare un parto naturale, a condizione di essere seguite da un’equipe ostetrica esperta e preparata e comunque non senza rischi. L'obesità inoltre, ha maggiori rischi di complicanze operatorie durante e dopo il cesareo dovute ad aumento dei tempi operatori, delle perdite ematiche, del rischio di infezioni e di tromboembolie. Ciò è dovuto alla maggiore probabilità di avere in gestazione feti troppo grandi, che durante il parto hanno difficoltà a progredire nel canale del parto.
Intervento Bariatrico e Gravidanza
Avevi pensato alla possibilità di intervento bariatrico per ridurre i rischi per te e per il feto legati all’obesità in gravidanza? Si tratta di una procedura chirurgica che riduce lo stomaco o il suo assorbimento, con lo scopo di indurre una perdita di peso significativa e duratura. L’intervento bariatrico può migliorare la fertilità delle donne obese, perché favorisce il ritorno dell’ovulazione e normalizza gli ormoni sessuali.
Tuttavia, l’intervento bariatrico richiede delle precauzioni prima, durante e dopo la gravidanza. Prima della gravidanza, si consiglia di attendere almeno 12-18 mesi dall’intervento, per stabilizzare il peso ed evitare carenze nutrizionali. Durante la gravidanza, si consiglia di seguire una dieta equilibrata e personalizzata, di assumere integratori di acido folico, vitamina D e iodio, di monitorare la crescita fetale e di consultare regolarmente il chirurgo bariatrico.
Monitoraggio Costante e Supporto
Durante la prima visita, il medico si farà un quadro preciso del vostro peso calcolando l’indice di massa corporea (IMC). E poiché con il sovrappeso aumenta il rischio di diabete gestazionale, il medico potrà richiedere fin da subito un esame della glicemia (invece di aspettare fino alla settimana 28). Se il test è positivo, sarà necessario monitorare la glicemia a casa. In caso contrario, il medico continuerà a controllare la pressione arteriosa e l’eventuale proteinuria nelle urine ad ogni check-up. Mantenere uno stato di rilassamento promosso da un buon sonno favorisce una salute mentale stabile, riducendo il rischio di ansia e depressione. Può essere difficile restare motivati, soprattutto quando si è obese e si deve seguire un programma di dieta e fitness in gravidanza. Partecipare ad un gruppo di sostegno può essere molto utile. Se si seguono con attenzione le raccomandazioni del medico è possibile avere gravidanza e bambino sani.