La storia della medicina è scandita da tappe fondamentali che hanno trasformato radicalmente il destino delle popolazioni umane. Chi ha potuto ascoltare la storia della propria famiglia - magari dai nonni o dai bisnonni - sa che nella prima metà del secolo scorso le famiglie avevano molti figli. I numeri lo dimostrano: a quei tempi, ogni 1.000 nati morivano all'incirca 300-350 bambini. Questo scenario di alta mortalità infantile è stato gradualmente ribaltato dall'introduzione della vaccinazione, una pratica che, sebbene oggi sia pilastro della salute pubblica, ha origini antiche e sofferte.
L'Origine del Concetto di Vaccino
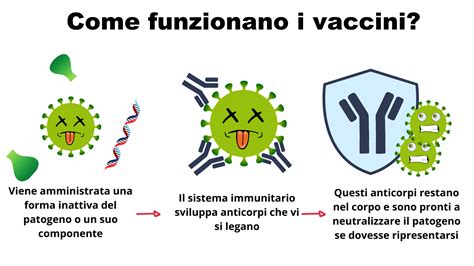
Il termine stesso "vaccino" nasce da una intuizione legata alla protezione contro il vaiolo. Un medico, osservando la natura del vaiolo bovino, decise di iniettare del materiale proveniente da una pustola di vaiolo vaccino a un ragazzo di 8 anni e la malattia non si manifestò. Non fu semplice convincere tutti dell'efficacia di questo metodo per prevenire il vaiolo, e ci vollero molti anni per far accettare questa pratica. Tuttavia, alla fine, il potere protettivo della "vaccinazione" risultò così evidente che si diffuse rapidamente.

Prima che fosse messo a punto il vaccino, la popolazione si affidava alla «vaiolizzazione», che consisteva nell’inserire sotto la pelle una piccola quantità di virus prelevata dal pus che fuoriusciva dalle piaghe di malati in via di guarigione dal vaiolo. La vaiolizzazione è stata introdotta in Europa dall’Asia e dall’Africa, dove era in uso da centinaia di anni; tuttavia, tale procedura comportava il rischio di infettare la persona, che contraeva quindi la malattia dalla quale avrebbe dovuto essere protetta. Per proteggere le persone dal vaiolo umano senza rischiare che si ammalassero, il vaccino si avvalse di materiale proveniente da una piaga da vaiolo bovino, causato da un virus della stessa famiglia ma molto meno pericoloso. Questa condizione è avvenuta nella storia ad oggi solo per il virus del vaiolo - dichiarato eradicato dall'OMS nel 1980.
Dalla Batteriologia alla Moderna Virologia
In seguito allo sviluppo del vaccino contro il vaiolo, gli scienziati hanno iniziato a fare ricerche sulla possibilità di ricorrere alla vaccinazione per proteggere le persone da altre malattie. Nei cento anni seguenti gli scienziati hanno messo a punto metodi per prevenire la rabbia dopo un contatto con la malattia in modo analogo a quello utilizzato per il vaccino contro il vaiolo. Alla fine del XIX secolo, gli scienziati hanno scoperto che i batteri soppressi in laboratorio mediante il calore o sostanze chimiche erano ancora in grado di far reagire il sistema immunitario.
Vaccini, storia ed evoluzione
Si ritiene che fino a 50 milioni di persone in tutto il mondo siano decedute a causa della pandemia di influenza spagnola del 1918. Tuttavia, a causa della scarsa comprensione della malattia, l’uso del primo vaccino contro l’influenza fu approvato non prima del 1945. Tale vaccino utilizzava virus influenzali inattivati che «insegnavano» all’organismo a combattere i virus attivi. Mentre i precedenti vaccini inattivati agivano contro i batteri, quello antinfluenzale è stato il primo a conferire protezione da un virus. Negli anni ’20 gli scienziati scoprirono che l’aggiunta di determinate sostanze (dette adiuvanti) ai vaccini poteva rafforzare la risposta immunitaria dell’organismo in tutta sicurezza.
Sviluppo dei Vaccini per la Poliomielite e il Morbillo
I progressi che hanno consentito di mettere a punto con esito positivo un vaccino contro l’influenza hanno anche permesso agli scienziati di scoprirne uno contro la poliomielite, una malattia che si stima abbia ucciso oltre 2 milioni di persone in Europa e causato disabilità con conseguenze permanenti per l’esistenza di altri milioni di esse prima che fosse eradicata in Europa mediante la vaccinazione. Nel 1954 questo vaccino inattivato è stato somministrato per la prima volta su larga scala negli Stati Uniti. Oggi il vaccino contro la poliomielite è incluso nei programmi di vaccinazione infantile per garantire la protezione di tutti i bambini. Nel 1963 è stato sviluppato un vaccino contro il morbillo, un’altra delle principali cause di morte e di invalidità a vita.
Nuove Frontiere: Proteine e mRNA
Con il miglioramento delle conoscenze in materia di sistema immunitario, malattie e genetica umana nella seconda metà del XX secolo, gli scienziati hanno scoperto nuovi modi per contribuire a proteggere la popolazione dalle malattie. Negli anni ’60 hanno scoperto la proteina che permette al virus dell’epatite B di causare la malattia. Questa scoperta ha consentito loro di sviluppare nel 1981 il primo vaccino a base proteica per l’immunizzazione da un virus. Nel 1972 i primi vaccini a vettore virale hanno superato le sperimentazioni di laboratorio, anche se ci sono voluti quasi 50 anni prima che un tale vaccino fosse approvato per la prevenzione dell’Ebola. Negli anni ’60 è stato scoperto l’acido ribonucleico messaggero (mRNA), che, analogamente al DNA, fa parte del sistema di codifica utilizzato per produrre le proteine. Nei decenni successivi gli scienziati hanno studiato come usare l’mRNA per prevenire le malattie. Negli anni ’90 sono stati sperimentati vaccini a base di mRNA contro l’influenza e nel 2013 sono stati sperimentati potenziali vaccini contro la rabbia.
La Pertosse: Storia, Evoluzione e Criticità
Il batterio Bordetella pertussis è presente nell’ambiente almeno dal 16° secolo e può essere particolarmente grave nei neonati, ostacolando la respirazione, perché questi batteri producono un muco denso che intasa e ostruisce le loro minuscole vie respiratorie. Si parla di immunità di gregge quando, raggiunto un certo livello di vaccinazione in una popolazione, anche le persone non vaccinate sono protette. Tuttavia, per la pertosse, la situazione è complessa. È reso disponibile un vaccino per la tosse asinina. Nasce il primo vaccino inattivato che protegge da un virus. Dopo l'introduzione della vaccinazione si è osservato una diminuzione dei casi di pertosse. Analizzando i dati epidemiologici sui casi di pertosse in Italia dal 1996 al 2006, notiamo che l'andamento mostra un picco di quasi 7 mila casi riportati nel 1998.
Il primo vaccino contro la pertosse a cellula intera fu autorizzato e commercializzato nel 1914, anche se non fu somministrato in modo esteso ai bambini fino a dopo il 1949, quando fu combinato con i vaccini contro il tetano e la difterite, nel vaccino DTP. Sviluppato negli anni '50, il vaccino cellulare, ottenuto da sospensioni di Bordetella pertussis, oggi non viene praticamente più utilizzato a causa dei numerosi dubbi e controversie esistenti riguardo alla sua presunta tossicità. Il vaccino consiste in una sospensione sterile di ceppi di Bordetella pertussis inattivati, in genere con il calore, la formaldeide oppure la glutaraldeide.
Le Sfide dell'Immunità e dell'Evoluzione Batterica
Diciotto anni fa, nel 1998, i biologi molecolari e altri scienziati hanno cominciato a segnalare che la Bordetella pertussis aveva cominciato a evolversi per eludere il vaccino antipertosse a cellula intera. Oggi, i ceppi di pertosse inclusi nel vaccino non corrispondono più ai ceppi di pertosse che causano la malattia. Vi è convincente evidenza scientifica che batteri della B. pertussis si siano evoluti per sopravvivere alla pressione del vaccino. Per sopravvivere, il microbo ha creato nuovi ceppi che producono più tossina della pertosse in grado di sopprimere il sistema immunitario umano e causare malattie più gravi. Una revisione della letteratura medica rivela che gli esperti non sono soddisfatti delle conoscenze finora acquisite sul microbo e si stanno confrontando per capire se, quando, come e perché i vaccini antipertosse non siano riusciti a realizzare l’immunità di gregge per prevenire la circolazione della pertosse.
La Natura del Vaccino Acellulare
Il vaccino acellulare, oggi standard, ha sostituito quello cellulare nel tentativo di migliorarne la tollerabilità. La proteina ricombinante PT 9K/129G, una proteina mutante non tossica della tossina della pertosse, ha dimostrato di mantenere inalterate le proprietà immunologiche della molecola originale, ma è priva di tossicità. Al vaccino acellulare vengono costantemente aggiunti anche l'emoagglutinina filamentosa (FHA) e la pertactina (PRN), una proteina della superficie esterna del batterio, con attività di adesione.
Nei bambini più piccoli la sede preferita per la somministrazione è la zona anterolaterale della coscia. Anche per questo tipo di vaccino sono previste complessivamente 3 dosi, rispettando un intervallo di due mesi tra le stesse. Dopo somministrazione si possono verificare febbre, irritabilità, dolore, gonfiore, arrossamento ed altre reazioni locali nel sito di iniezione. Queste reazioni locali sembrano verificarsi con maggiore frequenza in caso di utilizzo del vaccino cellulare intero piuttosto che del tipo acellulare.
Complicazioni Cliniche e Gestione
Le principali complicanze della pertosse sono di due tipi: polmonari e cerebrali. Quelle polmonari sono le più frequenti: in genere si tratta di polmoniti che possono compromettere seriamente la funzione respiratoria. Le complicanze cerebrali, o encefalopatia da pertosse, sono caratterizzate da convulsioni e alterazione dello stato di coscienza. Contrariamente ad altre malattie infettive, la pertosse può colpire anche i neonati di madre immune. Attualmente è difficile che un bambino piccolo sia contagiato da altri bambini, ma la trasmissione della malattia avviene solo fra esseri umani, spesso tramite starnuti.
Il Calendario Vaccinale e la Protezione Collettiva
Questi tempi sono elencati nel calendario vaccinale, unico e raccomandato dal Ministero della Salute, che insieme alle più importanti società scientifiche definisce il Piano per la Prevenzione Vaccinale. A queste vaccinazioni si aggiungono quella per lo pneumococco e quella per il meningococco di tipo B, entrambi somministrati in tre e due dosi fino al compimento dell'anno di età. Negli anni successivi si procede alla somministrazione dei richiami vaccinali, a 6 anni e dopo i 12 anni. A 12 anni è raccomandato un ulteriore richiamo del vaccino contro il meningococco dei sierotipi ACW135Y.
Le informazioni riportate non sono consigli medici e potrebbero non essere accurate. In realtà, sia che voi o il vostro bambino siate stati vaccinati o non siate stati vaccinati, potreste contrarre una forma asintomatica o paucisintomatica di pertosse e potreste trasmetterla ad altre persone, senza neppure accorgervene. Quel bambino o quell’adulto seduto accanto a voi nel bus, in aula, al cinema o nell’ambulatorio del medico, che ha un po’ di tosse o addirittura non ha tosse per niente, potrebbe essere infettato da B. pertussis. Spetta a ciascuno di noi informare i funzionari della sanità pubblica e i legislatori che è loro responsabilità farci conoscere i dati scientifici e darci la possibilità di scegliere quando si tratta di vaccini.