Il corpo femminile è un sistema complesso e dinamico, spesso capace di inviare segnali sottili, specialmente nelle fasi iniziali di eventi significativi come una gravidanza. A volte, infatti, e senza un motivo apparente, le mestruazioni possono essere più brevi e scarse del solito, e non è raro associare i crampi e un flusso leggero all’arrivo del ciclo. Tuttavia, in alcune circostanze, c’è qualcosa di più profondo che può generare questi sintomi, ed è fondamentale saperli interpretare correttamente. Questo articolo esplorerà le cause delle perdite e dei dolori che possono indicare l'inizio di una gravidanza, focalizzandosi in particolare sull'impianto embrionale, ma anche analizzando altre condizioni che possono manifestarsi con sintomi simili, talvolta associati a fastidi più intensi e preoccupanti.
L'Impianto Embrionale: Il Primo Passo Verso una Nuova Vita
Una delle prime fasi cruciali nel percorso della gravidanza consiste nell’impianto, ovvero il processo in cui l’ovulo fecondato si attacca allo strato interno dell’utero. In generale, “impianto” è il termine utilizzato per descrivere proprio l’annidamento di un ovulo fecondato nella membrana uterina. Parliamo specificamente di fecondazione e impianto, dove la fecondazione può avvenire solo se uno spermatozoo riesce a incontrare un ovulo pronto, il quale percorre il tratto da una delle tube verso la membrana uterina, dove avverrà l’annidamento dell’embrione. Si chiama impianto perché ciò che avviene è un vero e proprio attecchimento dell’embrione nell’utero, un passaggio indispensabile affinché possa crescere e diventare un feto.
Dopo la fecondazione tra ovulo e spermatozoo, inizia il viaggio verso la cavità uterina attraverso la tuba di Falloppio, a partire dall’ovaio (destro o sinistro) in cui l’ovulazione è avvenuta. Nel momento in cui l’embrione, appena formato dopo la fecondazione, si attacca alla mucosa interna dell’utero, si verifica l'impianto. L’embrione penetra quindi nella mucosa uterina, e questo passaggio permette la formazione della placenta, l’organo che connette il piccolo alla mamma.
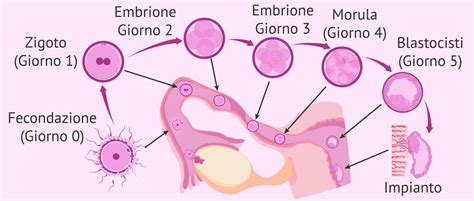
Questo processo di annidamento di un ovulo fecondato si verifica, solitamente, da 6 a 10 giorni dopo il concepimento, che avviene dopo che è trascorso il tempo di raggiungimento dell’ovulo da parte dello spermatozoo. In termini più specifici, l’impianto avviene circa 6-12 giorni dopo aver avuto un rapporto sessuale non protetto. Per essere incinta, l’embrione deve annidarsi nella membrana uterina, che si ispessisce a questo scopo nel periodo che intercorre tra le ultime mestruazioni e l’ovulazione. Dopo l’impianto, il corpo rilascia un ormone chiamato gonadotropina corionica umana (hCG), il quale produce nel corpo i cambiamenti necessari per sostenere la gravidanza, contribuendo anche alla comparsa di molti dei sintomi precoci. Se, dopo il concepimento, l’embrione non si impianta nell’utero, il primo segnale di questo mancato impianto è la comparsa delle mestruazioni, che indica che la gravidanza non si è instaurata.
Le Perdite da Impianto: Un Segnale Discreto di Gravidanza
Non tutte lo sanno, ma può succedere che l’impianto causi dei crampi e delle leggere perdite. Questo fenomeno è perfettamente normale all’inizio della gravidanza, infatti capita a una donna su quattro. Lo spotting da impianto consiste essenzialmente in piccole perdite di sangue, di durata limitata, che si verificano a seguito del concepimento. Quando i piccoli vasi sanguigni che si trovano sulla superficie dell’utero si rompono, a causa dell'attaccamento dell'embrione, allora si verifica il cosiddetto spotting da impianto. Anche se il sangue fuoriesce dalla vagina, a causare le perdite non sono gli ormoni, come nel caso delle mestruazioni, ma piuttosto l'azione meccanica dell'embrione che si annida.
Le perdite da impianto, note anche come spotting da impianto, sono un fenomeno abbastanza comune durante le prime fasi della gravidanza, sia in quelle da concepimento naturale che in quelle ottenute dopo Procreazione Medicalmente Assistita. Questo perché le pareti dell’utero contengono un gran numero di vasi sanguigni, il cui obiettivo è quello di fornire sostanze nutritive per facilitare lo sviluppo dell’embrione nell’utero. Comunque, può capitare che, proprio quando l’embrione si impianta nell’utero, alcune vene o capillari sulla superficie dell’endometrio - lo strato interno che riveste l’utero - si rompano, e questo è ciò che causa lo spotting.
Non tutte le donne in gravidanza sperimentano lo spotting da impianto. Questo fenomeno si verifica solo nel 15-25% delle prime gravidanze, ma la frequenza delle perdite ematiche durante le prime settimane di gestazione può arrivare fino al 50% delle pazienti sottoposte a transfer embrionale.
Come Distinguere le Perdite da Impianto dalle Mestruazioni
Distinguere le perdite da impianto dal ciclo mestruale non è sempre semplicissimo, poiché di solito lo spotting da impianto si verifica tra il sesto e il quattordicesimo giorno dopo la fecondazione, proprio quando le mestruazioni dovrebbero arrivare o un po’ prima. Questo può creare confusione, portando molte donne a pensare che stiano semplicemente iniziando le mestruazioni. Tuttavia, esistono alcune differenze chiave da osservare:
- Colore: Le perdite da impianto hanno un colore più chiaro rispetto al flusso mestruale, avvicinandosi al marrone ruggine oppure al rosa chiaro. In alcuni casi, la tonalità può essere più scura, simile a quella della fine del ciclo, o più rosata. Può anche essere rosso, ma di solito il tono è più spento di quello del flusso mestruale. Diversamente, il sangue mestruale è di colore rosso vivo.
- Quantità: Il flusso è molto scarso, infatti si parla di spotting. Anzi, è difficile persino riempire un assorbente o un tampone, visto che nella maggior parte dei casi fuoriescono solo poche gocce di sangue. Le perdite da impianto sono molto leggere rispetto al sanguinamento mestruale, di solito alcune gocce di sangue che non coprirebbero nemmeno un salvaslip.
- Durata: Il flusso dura meno. L’impianto è più breve del ciclo normale, perché in genere dura tra le due ore e i tre giorni. Le perdite da impianto possono durare solo poche ore o essere intermittenti, ma di solito non durano più di tre giorni, mentre il ciclo mestruale dura dai tre ai sette giorni.
- Consistenza: La consistenza delle perdite da impianto è più leggera e non contengono grumi. Al contrario, il ciclo mestruale è invece viscoso e denso, e può presentare coaguli.
Insomma: se noti un sanguinamento abbondante e di un rosso intenso per più di tre giorni, probabilmente sono solo mestruazioni. Lo spotting da impianto è più leggero del tipico flusso mestruale e di solito dura meno. Diverso dalle perdite da impianto è anche lo spotting premestruale, quest'ultimo è il risultato di una carenza di progesterone, che nella seconda fase del ciclo tende normalmente ad aumentare, non legato all'annidamento embrionale.
Perdite da impianto o mestruazioni? | clamoroby
Per sentirti più tranquilla, puoi indossare un salva-slip o un paio di mutande mestruali in caso di perdite da impianto.
I Dolori da Impianto: Sensazioni Simili, ma Diverse
I crampi da impianto sono un altro segnale possibile e possono verificarsi a seguito dell’impianto dell’embrione nell’utero. Alcune persone avvertono dolori da impianto al basso ventre, alla zona pelvica o lombare, altre invece non presentano affatto questo sintomo. Non è semplice fare un calcolo dell’annidamento e stabilire dopo quanti giorni dal rapporto possano verificarsi questi sintomi. Similmente alle perdite, distinguere i dolori da impianto dai normali crampi mestruali non è semplicissimo, perché in entrambi i casi si avvertono spasmi e fitte costanti al basso ventre.
Dopo che l'impianto è avvenuto con successo, e dunque successivamente al periodo ovulatorio, possono presentarsi crampi allo stomaco simili a quelli che si provano solitamente durante le mestruazioni. L’embrione che si è creato nei primi giorni di gravidanza, dopo la fecondazione dell’ovulo femminile, necessita di farsi spazio in utero per annidarsi e dare origine a tutti gli “accessori” necessari per la sua sopravvivenza e crescita, in particolare alla placenta che lo connetterà con il corpo della sua mamma. Pertanto, l’annidamento nella cavità uterina può irritare questa zona e dare origine a spasmi della muscolatura percepiti dalla donna a livello addominale.
Caratteristiche dei Dolori da Impianto
Quando si parla di crampi da impianto e dolori mestruali, le differenze purtroppo sono molto sottili, e distinguere questi due eventi diventa molto complicato. Le divergenze sostanziali stanno in termini di durata e percezione del dolore:
- Intensità e Durata: I dolori da impianto sono in genere più brevi e leggeri e vengono descritti più come un senso di pressione o di formicolio che non come veri e propri crampi. Il dolore tipico delle fasi premestruali, infatti, è continuo e intenso, mentre tra le caratteristiche dei crampi da impianto uterino c’è proprio la ridotta frequenza delle fitte e l’intensità inferiore. Non si tratta di un dolore forte.
- Localizzazione: Si possono avvertire al basso ventre, alla zona pelvica o lombare.
La percezione, come detto, può variare da donna a donna. Ad ogni modo, se i fastidi sono troppo forti o ti impediscono di vivere le tue giornate come al solito, puoi sempre prendere un antidolorifico, ma è consigliabile consultare un medico. I soli crampi sono un indizio insufficiente, poiché potrebbero essere stati originati da un’altra causa, ad esempio da problemi gastrointestinali, che possono provocare spasmi muscolari a livello addominale.
Sintomi Precoci di Gravidanza Oltre l'Impianto
Mentre le perdite e i dolori da impianto sono tra i primissimi segnali che possono manifestarsi, il corpo femminile inizia a sperimentare una serie di cambiamenti più ampi dopo che l'impianto è avvenuto con successo e la produzione di ormoni, in particolare l'hCG e il progesterone, aumenta. Alcune donne e persone con un ciclo mestruale sono certe di accorgersi subito di essere incinte; è vero, infatti, che possono verificarsi sintomi da impianto alquanto precoci, ma è importante anche essere consapevoli degli altri segnali che il corpo invia. Ricorda: ogni gravidanza è un’esperienza unica, proprio come ogni bambino è differente, quindi cerca di non confrontare la tua esperienza con quella degli altri. Alcune persone avvertono sintomi di gravidanza comuni, altre solo alcuni, altre ancora nessuno. I primi sintomi di gravidanza, come stanchezza, nausea, seno gonfio e dolente, si presentano intorno alla sesta settimana, pertanto non puoi accorgerti immediatamente di essere incinta.
Ecco alcuni sintomi precoci di gravidanza a cui puoi prestare attenzione:
- Ritardo delle Mestruazioni: Se le tue mestruazioni sono regolari come un orologio svizzero e hai un ritardo di una settimana o più, potrebbe essere avvenuto l’impianto e probabilmente sei incinta. Questo è uno dei primi e più evidenti segni di gravidanza. Se il test risulta negativo, il ritardo potrebbe essere dovuto ad altri fattori come stress, cambiamenti di peso o problemi di salute.
- Seno e Capezzoli Gonfi e Dolenti: Una o due settimane dopo il concepimento, potresti notare che i tuoi seni e capezzoli sono più gonfi e dolenti. Questo avviene a causa delle oscillazioni ormonali e dell'aumento dei livelli di progesterone, che preparano il corpo per l'allattamento. Potresti sentire il seno più pesante o più pieno rispetto a prima, e le vene del seno possono diventare più evidenti e l'areola (capezzoli) può scurirsi. In questo caso, è consigliabile indossare un reggiseno più largo o senza ferretto, per limitare la costrizione.
- Stanchezza e Affaticamento: La stanchezza in gravidanza è un sintomo comune che può comparire già una settimana dopo il concepimento o l’impianto e questo ha una ragione scientifica; il tuo corpo è molto impegnato a produrre più progesterone, l’ormone che aiuta a sostenere la gravidanza e che favorisce la crescita dei dotti lattiferi nel seno. Incredibilmente, il volume totale di sangue nel tuo corpo aumenta per fornire i nutrienti necessari alla crescita del feto, contribuendo ulteriormente alla sensazione di spossatezza. Se ti senti molto stanca, cerca di riposare il più possibile e mantieni una dieta equilibrata.
- Nausea Mattutina: Si chiamano “nausee mattutine” ma, in verità, il malessere può colpire in qualsiasi momento della giornata. La nausea può persistere anche senza vomito. Entrambi i sintomi possono iniziare da due a otto settimane dopo il concepimento e talvolta persistono per tutta la gravidanza. Se soffri di nausea intensa, cerca di mangiare piccoli pasti frequenti e mantieniti idratata. In alcuni casi, la nausea e il vomito possono essere così gravi da causare una condizione chiamata iperemesi gravidica, che colpisce circa una donna incinta su 100 e può richiedere un trattamento medico, inclusi liquidi per via endovenosa e farmaci antiemetici. Se soffri di nausea grave, consulta il tuo medico per ricevere il trattamento adeguato.
- Avversioni Alimentari o Voglie: Sviluppare avversioni improvvise per alcuni cibi o forti voglie per altri è un altro sintomo di gravidanza comune. Voglie e avversioni possono durare per tutta la gravidanza o modificarsi nel tempo. Potresti sviluppare avversioni per alcuni cibi e bevande che prima amavi, come tè, caffè o cibi grassi, o voglia di cibi insoliti.
- Sbalzi di Umore: Le oscillazioni ormonali della gravidanza possono causare anche intensi sbalzi di umore. Di norma, iniziano un paio di settimane dopo il concepimento; prenditi cura di te un po’ di più se le tue emozioni sembrano altalenanti. Potresti sentirti più emotiva o irritabile del solito, e talvolta potresti ritrovarti a piangere senza un motivo apparente.
- Bisogno Frequente di Urinare: Circa 6-8 settimane dopo il concepimento, potresti notare un aumento della frequenza urinaria. Il volume del sangue aumenta in questo periodo e, di conseguenza, la quantità di fluidi che i reni devono filtrare è maggiore; questo determina un aumento delle urine. Questo sintomo può diminuire alla fine del primo trimestre quando l'utero si solleva nell'addome.
- Gonfiore: Le oscillazioni ormonali delle prime fasi della gravidanza potrebbero farti sentire più gonfia; la sensazione è simile a quella che avverti all’inizio delle mestruazioni.
- Stitichezza: Sempre a causa delle variazioni ormonali, l’apparato digestivo rallenta il suo funzionamento e questo può provocare stitichezza. Puoi alleviare il sintomo inserendo la giusta quantità di frutta e fibre nella tua dieta.
- Congestione Nasale: Naso chiuso? È colpa degli ormoni e del volume del sangue che aumentano e comportano il rigonfiamento delle mucose, favorendone il sanguinamento.

Questi sintomi possono variare da donna a donna e da gravidanza a gravidanza. È importante che ogni donna in età fertile conosca, tra i vari sintomi iniziali della gravidanza, anche quelli legati all’avvenuto impianto, al fine di prepararsi correttamente alla gestazione.
Quando Preoccuparsi e Consultare un Medico
In linea di massima è molto raro che all’inizio della gravidanza ci sia qualcosa di preoccupante nello spotting da impianto. Le perdite da impianto sono un fenomeno piuttosto comune e generalmente non preoccupante. Tuttavia, qualsiasi sanguinamento durante la gravidanza dovrebbe essere controllato da un medico, poiché potrebbe anche indicare altri problemi come un aborto spontaneo o una gravidanza extrauterina. Se noti perdite nei mesi successivi all’impianto, invece, ti consigliamo di rivolgerti subito al medico per verificare che non ci sia qualche problema più serio.
È importante contattare il medico se si hanno dubbi o preoccupazioni, oppure in caso di sanguinamento abbondante e prolungato e/o dolore intenso. Se invece si avvertono forti dolori addominali, è necessario consultare immediatamente il ginecologo. In caso di emorragia vaginale o di minaccia di aborto, le perdite sono di solito molto più abbondanti e di colore rosso vivo. Inoltre, l’emorragia vaginale può presentare coaguli e la sua intensità non diminuisce nel corso delle ore e può addirittura aumentare. Se i fastidi sono troppo forti o ti impediscono di vivere le tue giornate come al solito, è sempre opportuno un parere medico.
Il Ruolo Fondamentale del Test di Gravidanza
Se sospetti di essere incinta a causa delle perdite da impianto o di altri sintomi, il primo metodo per accertare se si stia verificando una perdita da impianto o un episodio di spotting premestruale consiste, come è facile intuire, nel sottoporsi a un comune test di gravidanza. Fare un test di gravidanza è il modo migliore per scoprirlo. La certezza si ha solamente eseguendo il test per la ricerca delle βHCG, l’ormone della gravidanza.
Puoi fare un test di gravidanza subito dopo aver notato lo spotting. Alcuni test sono abbastanza sensibili da rilevare l'ormone hCG fino a sei giorni prima del ritardo mestruale. Tuttavia, se esegui il test troppo presto, potresti ottenere un risultato falso negativo. In tal caso, attendi tre giorni e ripeti il test. Ricorda che, se hai un ciclo mestruale irregolare, un ritardo non indica necessariamente una gravidanza, rendendo il test ancora più cruciale.
Sul mercato sono disponibili diverse tipologie di test, tra cui:
- Test di Gravidanza a Rilevazione Digitale Precoce: Dotati di un lettore digitale che rende facile e chiaro leggere il risultato, con una sensibilità di 10 mIU/ml, possono rilevare l'ormone hCG fino a 6 giorni prima del ritardo delle mestruazioni. Il risultato appare in parole come 'Incinta' o 'Non Incinta', ed è estremamente facile da usare.
- Test di Gravidanza a Risultato Rapido: Ideali per chi cerca un test semplice e veloce. Sono test urinari che possono essere utilizzati in qualsiasi momento della giornata, con risultati affidabili in soli 3 minuti. Grazie alla loro precisione, sono in grado di rilevare una gravidanza dal primo giorno di ritardo delle mestruazioni.
- Test Gravidanza Rapido Fai Da Te Ultrasensibile: Un'opzione pratica e ultrasensibile, perfetta per un'autoanalisi a casa. Facile da usare, il test fornisce risultati rapidi e affidabili in pochi minuti, posizionando la punta assorbente nel flusso di urina per un breve periodo.
Per ottenere risultati accurati dai test di gravidanza, è consigliabile:
- Leggere attentamente il foglietto illustrativo: Ogni test ha le proprie istruzioni specifiche che devono essere seguite per ottenere risultati accurati.
- Eseguire il test al mattino presto: Se possibile, usa la prima urina del mattino, poiché contiene la concentrazione più alta di hCG.
- Evitare di bere troppi liquidi prima del test: Potrebbe diluire l'ormone hCG nel campione di urina.
- Controllare la data di scadenza: Assicurarsi che il test non sia scaduto per garantirne l'efficacia.
Altre Cause di Dolore Addominale e Perdite Vaginali: La Diagnosi Differenziale
Non tutti i dolori al basso ventre o le perdite vaginali indicano una gravidanza o le mestruazioni. Esistono numerose altre condizioni che possono causare sintomi simili, rendendo fondamentale una diagnosi differenziale accurata, specialmente quando i sintomi sono forti o persistenti. Se le perdite si verificano tra due cicli mestruali e non c’è la possibilità di essere incinta, possono essere causate da una serie di motivi come l’uso di contraccettivi ormonali, infezioni, polipi o altri problemi di salute che possono influenzare il sistema riproduttivo.
Problemi Gastrointestinali
Come accennato, i dolori da impianto possono anche essere confusi con altri sintomi, come appunto i dolori da ciclo mestruale o anche, ad esempio, quelli gastrointestinali. Problemi come la stipsi persistente e/o la sindrome dell’intestino irritabile, infatti, possono causare dolore proprio nella fossa iliaca sinistra e, in alcuni casi, leucorrea. Gli spasmi muscolari a livello addominale possono essere un segno comune a molteplici condizioni, non solo quelle ginecologiche. Una valutazione gastrointestinale può essere indicata se si soffre di questi disturbi.
Mioma all’Utero
Un’altra possibile causa di dolore pelvico può essere la presenza di un mioma all’utero. I miomi sono escrescenze benigne che si sviluppano nell'utero e, a seconda delle loro dimensioni e posizione, possono causare dolore al basso ventre, sanguinamento anomalo o sensazioni di pressione. Ad esempio, una donna con un mioma di quasi quattro centimetri potrebbe avvertire dolore localizzato alla parte sinistra del basso ventre.
Infezioni Ginecologiche e Malattie Sessualmente Trasmesse
Le infezioni del tratto riproduttivo femminile sono una causa comune di dolore pelvico e perdite vaginali anomale. È fondamentale identificare e trattare queste infezioni tempestivamente per prevenire complicanze gravi.
Malattia Infiammatoria Pelvica (MIP)
La malattia infiammatoria pelvica (MIP) è un’infezione degli organi riproduttivi femminili superiori, che include la cervice, l’utero, le tube di Falloppio e le ovaie. Spesso è causata da un’infezione sessualmente trasmessa (IST) ed è la causa prevenibile di infertilità più comune negli Stati Uniti e in Europa. Molte donne con pregressa malattia infiammatoria pelvica hanno difficoltà a iniziare una gravidanza, e circa un terzo delle donne con pregressa malattia infiammatoria pelvica presenta recidive nel tempo.
La patologia compare di solito in donne sessualmente attive e raramente interessa le ragazze prima del primo ciclo mestruale (menarca), le donne in gravidanza o in post-menopausa.

Cause e Fattori di Rischio della MIP:
In genere la malattia infiammatoria pelvica è causata da batteri di origine vaginale. Il più delle volte i batteri si trasmettono durante il rapporto sessuale con un/a partner affetto/a da un’infezione sessualmente trasmessa. I batteri sessualmente trasmessi più comuni sono Neisseria gonorrhoeae (responsabile della gonorrea), Chlamydia trachomatis (responsabile della clamidia) e Mycoplasma genitalium. Questi batteri generalmente si diffondono dalla vagina alla cervice (la parte inferiore dell’utero che si apre nella vagina), dove generano l’infezione (cervicite), che può rimanere circoscritta a questa zona o diffondersi agli organi superiori provocando la malattia infiammatoria pelvica.
Inoltre, la malattia infiammatoria pelvica è più comune nelle donne affette da vaginosi batterica. I batteri che causano la vaginosi batterica normalmente risiedono nella vagina, provocano i sintomi e si diffondono in altri organi solo se aumentano di numero (si sviluppano troppo). Non è noto se la vaginosi batterica si trasmetta sessualmente.
Una situazione meno comune si ha nei casi di infezione contratta durante il parto vaginale, un aborto o una procedura medica, come dilatazione e raschiamento (D e R) o chirurgia ginecologica, allorché i batteri vengono introdotti in vagina oppure i batteri che normalmente risiedono nella vagina vengono spinti nell’utero. Le irrigazioni vaginali aumentano il rischio di infezione.
I fattori di rischio includono: precedente malattia infiammatoria pelvica, infezioni sessualmente trasmesse, vaginosi batterica, attività sessuale (specialmente nei soggetti di età inferiore a 35 anni), partner sessuali multipli o nuovi, o un partner di sesso maschile che non usa il preservativo.
Sintomi della MIP:
In genere i sintomi di malattia infiammatoria pelvica si manifestano verso la fine del ciclo mestruale o pochi giorni dopo. Per molte donne, il primo sintomo è un dolore da lieve a moderato (spesso opprimente) nel basso ventre, che può peggiorare da un lato. Altri sintomi sono sanguinamento vaginale irregolare e secrezione vaginale, talvolta maleodorante. Con la diffusione dell’infezione, il dolore addominale aumenta fino a essere molto grave e può essere accompagnato da una leggera febbre (di solito sotto i 38,9° C), nausea o vomito. Nella fase avanzata, la febbre aumenta e le secrezioni spesso diventano similpurulente, di colore giallo-verdastro. Talvolta si può avvertire dolore durante la minzione o il rapporto sessuale. Anche se l’infezione è grave, i sintomi possono essere lievi o assenti. I sintomi della gonorrea tendono a essere più gravi di quelli della clamidia o dell’infezione da Mycoplasma genitalium, che possono non produrre secrezioni o altri sintomi osservabili.
Complicanze della MIP:
La malattia infiammatoria pelvica può determinare altri problemi gravi, tra cui:
- Ostruzione delle tube di Falloppio: Se sono infette, talvolta le tube di Falloppio possono bloccarsi e gonfiarsi a causa del liquido che rimane intrappolato all’interno, provocando una sensazione di pressione o un dolore cronico nel basso addome.
- Peritonite: Si sviluppa se l’infezione si diffonde alla membrana che riveste la cavità addominale e che ricopre gli organi addominali. La peritonite può provocare un dolore intenso, improvviso o graduale, in tutto l’addome.
- Sindrome di Fitz-Hugh-Curtis: Si sviluppa se l’infezione delle tube di Falloppio è dovuta a gonorrea o a clamidia e si diffonde ai tessuti che circondano il fegato, causando dolore nel quadrante superiore destro dell’addome. Tale dolore assomiglia a quello di una patologia colecistica o da calcoli.
- Ascesso (tubo-ovarico): Un ascesso nelle tube di Falloppio o nelle ovaie si forma in circa il 15% delle donne con infezione tubarica, specie se hanno avuto un’infezione durata parecchio tempo. A volte l’ascesso può aprirsi e il pus si riversa nella cavità pelvica (causando peritonite). La rottura provoca un forte dolore al basso ventre, rapidamente seguito da nausea, vomito e ipotensione grave (collasso). L’infezione si può diffondere nel torrente ematico (una condizione definita sepsi) e può essere letale. È un’emergenza medica.
- Aderenze: Bande anomale di tessuto cicatriziale che si possono sviluppare quando la malattia infiammatoria pelvica produce liquido simile a pus. Questo liquido irrita i tessuti provocando la formazione di bande di tessuto cicatriziale all’interno degli organi riproduttivi o tra due organi nell’addome, con possibile conseguenza di sterilità e dolore pelvico cronico. Il rischio di sterilità e di altre complicanze è direttamente proporzionale alla durata, alla gravità e alla frequenza con cui l’infiammazione recidiva, aumentando a ogni nuovo episodio di infezione.
- Gravidanza Tubarica (o Ectopica): È da 6 a 10 volte più frequente nelle donne affette da malattia infiammatoria pelvica. Nella gravidanza tubarica il feto cresce in una tuba di Falloppio invece che nell’utero. Questo tipo di gravidanza minaccia la sopravvivenza della donna ed è letale per il feto.
Diagnosi della MIP:
Il sospetto di malattia infiammatoria pelvica nasce nel momento in cui la donna avverte dolore al basso ventre o presenta secrezioni vaginali inspiegabili, in particolare se è in età fertile o se la secrezione contiene pus. La diagnosi si basa su valutazione medica, esame obiettivo (incluso esame pelvico per verificare il dolore), analisi di un campione prelevato dalla cervice (con tampone) per determinare l’eventuale presenza di gonorrea o di clamidia. Anche se i test non rilevano gonorrea o clamidia, la presenza di malattia infiammatoria pelvica è comunque possibile.
Se il dolore impedisce lo svolgimento di un adeguato esame obiettivo o se sono necessarie ulteriori informazioni, si procede a un’ecografia, che consente di individuare gli ascessi nelle tube di Falloppio o nelle ovaie e un’eventuale gravidanza tubarica. Si procede a un test di gravidanza, per escludere la presenza di una gravidanza tubarica, possibile causa dei sintomi. Gli altri sintomi e i test di laboratorio aiutano a confermare la diagnosi. Se la diagnosi è ancora dubbia o se la paziente non risponde alla terapia, il medico può inserire una sonda a fibre ottiche (laparoscopio) attraverso una piccola incisione vicino all’ombelico per osservare l’interno della cavità addominale e prelevare un campione di liquido da esaminare. Questa procedura può solitamente confermare o escludere la malattia infiammatoria pelvica.
Trattamento della MIP:
Il trattamento prevede l'immediata somministrazione di antibiotici contro la gonorrea e la clamidia, di solito per via orale o mediante iniezione intramuscolare, per prevenire gravi complicanze. Se necessario, la terapia antibiotica viene modificata non appena conosciuti i risultati degli esami. La maggior parte delle donne è trattata a casa con antibiotici assunti per via orale, ma l’ospedalizzazione si rende necessaria in casi di sintomi gravi, febbre alta, sospetto ascesso, gravidanza, vomito che impedisce l'assunzione orale di farmaci, o incertezza diagnostica che richiede di escludere disturbi chirurgici (come l’appendicite). In ospedale, gli antibiotici vengono somministrati per via endovenosa.
Sugli ascessi che persistono nonostante il trattamento con antibiotici si può intervenire con un drenaggio, spesso mediante un ago guidato da diagnostica per immagini (ecografia o TC). Un ascesso rotto deve essere operato d’urgenza. È opportuno astenersi dai rapporti sessuali fino al completamento della terapia antibiotica e alla conferma, da parte del medico, che l’infezione è stata eradicata completamente, anche se i sintomi scompaiono. Tutti i partner sessuali recenti devono essere sottoposti ai test per ricercare, e quindi trattare, un’eventuale gonorrea e clamidia. Se la malattia infiammatoria pelvica è diagnosticata e trattata rapidamente, è probabile una guarigione completa.
Prevenzione della MIP:
La malattia infiammatoria pelvica è solitamente causata da infezioni sessualmente trasmesse. La prevenzione comprende pratiche sessuali più sicure e test per i soggetti a rischio o con sintomi di queste infezioni. Se utilizzati correttamente, i preservativi possono aiutare a prevenire l’acquisizione di un’infezione sessualmente trasmessa.
Infezione da Chlamydia Trachomatis
Un esempio specifico e frequente di IST che può causare forti dolori addominali e perdite è l’infezione da Chlamydia trachomatis. Un dolore pelvico localizzato a sinistra, associato a perdite vaginali bianco-giallastre (“leucoxantorrea”), fa pensare anzitutto a una possibile infezione da Chlamydia, un germe che si contrae con i rapporti sessuali non protetti.
Questa infezione è di importanza cruciale anche per la difesa della fertilità, perché l’infezione - spesso asintomatica - può ledere le cellule ciliate delle tube, che come un delicato “tapis roulant” trasferiscono l’uovo fecondato nell’utero per l’annidamento: se queste cellule non funzionano, più si rischia una gravidanza extrauterina; se poi l’infiammazione è ancora più grave, la tuba può occludersi del tutto e provocare la cosiddetta “sterilità tubarica”.
La diagnosi per Chlamydia include un tampone vaginale e cervicale per accertarne l’eventuale presenza, e la ricerca nel sangue degli anticorpi specifici per questo germe. Un pap-test e un’ecografia transvaginale possono anche essere utili. Sulla base dei risultati, il ginecologo valuterà l’opportunità di procedere a ulteriori accertamenti o di iniziare una terapia mirata, sulla base di un’accurata diagnosi differenziale. Per prevenire la Chlamydia, l'uso combinato di un contraccettivo ormonale e del preservativo - in ogni tipo di rapporto, sin dall’inizio del rapporto - garantisce la massima protezione non solo dai concepimenti indesiderati, ma anche dalle malattie sessualmente trasmesse.
Comprendere la varietà di cause dietro le perdite da impianto e i forti dolori addominali è essenziale per una gestione consapevole della propria salute riproduttiva. La tempestiva consultazione di un professionista medico è sempre la strada migliore per ottenere una diagnosi accurata e un trattamento appropriato.