L’implantologia dentale è una terapia affidabile e ampiamente documentata dalla letteratura scientifica. Come per qualsiasi procedura medica o chirurgica, esiste però una percentuale di rischio, seppur contenuta, di complicanze o di mancata integrazione dell’impianto. Quando un impianto dentale fallisce, il paziente può provare preoccupazione, delusione o timore di non poter più recuperare una soluzione stabile.
Un impianto dentale è un piccolo perno (di solito in titanio) inserito nell'osso mascellare o mandibolare per sostituire la radice di un dente mancante. La longevità dell'impianto dipende soprattutto dall'osteointegrazione, ossia dalla sua capacità di "entrare a far parte" dell'osso. Il titanio - materiale biocompatibile con cui sono generalmente realizzati gli impianti - crea un legame diretto e stabile con l'osso circostante. L’implantologia dentale da quando sono stati introdotti nella pratica clinica ha rappresentato un’opzione di trattamento valida per la riabilitazione delle aree edentule. Questa modalità di trattamento però non sempre garantisce i risultati sperati, si riconoscono dei limiti evidenziati da tassi di fallimento terapeutici più o meno elevati.
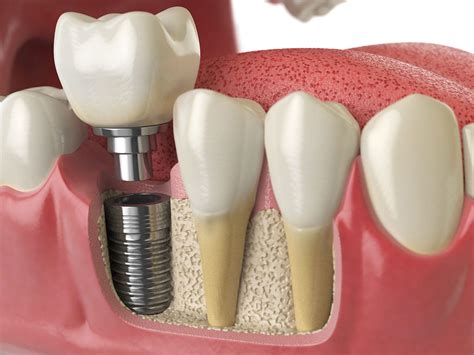
La durata nel tempo di un impianto dentale non è una cosa garantita che si ottiene in maniera "automatica", bensì rappresenta il risultato di più fattori che agiscono insieme. In sintesi, un impianto dura a lungo perché si integra con l'osso e perché oggi la progettazione chirurgico-protesica consente una distribuzione dei carichi più favorevole. Se condotta secondo criteri corretti e, forse ancora di più, se mantenuta secondo protocolli clinici e domiciliari adeguati, l’implantologia può rappresentare la soluzione definitiva all’edentulia. Alcuni autori hanno coniato l’efficace definizione di “terza dentizione”. A fronte di tassi di sopravvivenza compresi tra il 93 e il 98%, a seconda delle fonti, tale definizione non pare eccessiva. D’altro canto, è necessario guardare a quella pur ridotta percentuale di fallimenti.
Comprendere il Fallimento Implantare: Precoci e Tardivi
I fallimenti degli impianti dentali possono essere suddivisi in fallimenti precoci e fallimenti tardivi, a seconda che si verifichino prima della protesizzazione (precoci) o dopo (tardivi). Questa suddivisione è importante perché suggerisce che i fallimenti in questi due periodi distinti possono essere associati a fattori diversi. Questi possono essere classificati in precoci o tardivi. I primi si evidenziano prima di aver applicato un carico funzionale all’impianto mentre i secondi nel momento in cui il carico è già presente.
Si parla di fallimento precoce quando l’impianto non riesce a integrarsi correttamente nell’osso nelle settimane o nei primi mesi successivi all’inserimento. In questi casi l’osteointegrazione non si completa e l’impianto può risultare mobile o instabile. L’insuccesso precoce è rappresentato da una mancata osteointegrazione con una causa esclusivamente derivante da complicazioni biologiche. Se un impianto fallisce in poche settimane o in pochi mesi dall’intervento significa che il processo di osteointegrazione non ha avuto luogo. Sebbene l’impianto sia stato inserito, esso non è riuscito a saldarsi con l’osso. I fallimenti che possono occorrere nel breve periodo sono principalmente di ordine “biologico”, ovvero relativi ai tessuti quali osso e gengiva. I primi si concentrano nel primo anno o, al massimo, entro il secondo. Il riferimento, più che prettamente cronologico, è legato alla fase del carico.
Il fallimento tardivo, invece, si verifica dopo alcuni mesi o dopo anni dall’inserimento, quando l’impianto era inizialmente integrato e funzionale. Questo tipo di fallimento potrebbe avere anche complicazioni di tipo meccanico. Il fallimento tardivo in genere è associato ad una maggior perdita ossea e si verifica dopo che l’impianto è stato caricato, quando la corona è già stata posizionata. Questa condizione determina una maggiore difficoltà nella risoluzione del problema e, di conseguenza, il riconoscimento dei fattori di rischio che possono portare a questa condizione risulta molto importante.
IMPIANTI DENTALI E DOLORE PRE E POST INTERVENTO IMPLANTARE
Fattori di Rischio Biologici e Sistemici
Un impianto può non integrarsi correttamente nell’osso oppure perdere stabilità nel tempo per motivi biologici, meccanici o funzionali. La salute generale del paziente gioca un ruolo fondamentale nel successo di un impianto dentale. Alcune condizioni sistemiche, infatti, possono influenzare la capacità dell’osso di integrarsi correttamente con la superficie implantare, rallentando o compromettendo il processo di osteointegrazione.
Ma quali sono i principali fattori di rischio? Eccone alcuni:
- diabete non adeguatamente controllato
- tabagismo
- patologie che influenzano il metabolismo osseo
- terapie farmacologiche specifiche
- sistema immunitario compromesso
Quando il tasso di glicemia nel sangue è eccessivamente alto si creano forti squilibri e sollecitazioni cellulari che col tempo distruggono i tessuti che sostengono l’impianto. Un fallimento precoce di un impianto deriva dal non essere riusciti a stabilire una sufficiente ed adeguata osteo-integrazione. In questo caso, la guarigione ossea dopo l'inserimento dell'impianto è compromessa e può essere influenzata da fattori locali e sistemici come malattie sistemiche, assunzione di determinati farmaci cronici o abitudini viziose, come il fumo, che possono interferire con la guarigione delle ferite. Il fumo e l'assunzione di antidepressivi influenzano in maniera significativa il verificarsi dei fallimenti implantari precoci. Ecco perché l'odontoiatra deve motivare i pazienti fumatori a ridurre drasticamente il fumo prima di procedere all'implantologia e avvisare i pazienti che l'assunzione cronica di antidepressivi può inficiare l'osteointegrazione. È opportuno sottolineare che la credenza che l’osteoporosi possa portare al fallimento dell’impianto è ormai un concetto superato.
L'Impatto delle Abitudini Quotidiane e dell'Igiene Orale
Anche le abitudini quotidiane hanno un impatto significativo. Una scarsa igiene orale può favorire l’accumulo di placca batterica attorno all’impianto, aumentando il rischio di perimplantite, una condizione infiammatoria che può portare alla perdita progressiva di osso di supporto. La mucosite consiste nell’infiammazione reversibile della mucosa attorno all’impianto. Può banalmente essere dovuta ad un accumulo di placca batterica oppure essere favorita da ulteriori fattori come una corona non perfettamente combaciante con l’abutment. La perimplantite è senza dubbio la complicanza nel breve periodo più grave e temuta da pazienti e implantologi. Non dimenticare che la cura della protesi dentale è importante esattamente come quella dei tuoi denti naturali. La mancanza di un’adeguata igiene quotidiana può far insorgere infezioni batteriche ad opera dei microbi della placca che, se trascurate, portano all’insorgere della perimplantite e - nella peggiore delle ipotesi - alla perdita dell’impianto.
Infine, fattori come il bruxismo non controllato possono generare sovraccarichi meccanici che, nel tempo, compromettono la stabilità dell’impianto. Se soffri di bruxismo o digrignamento notturno dei denti, sappi che in tal caso gli impianti dentali sono costretti a sopportare un carico e una pressione molto elevata. Molti studi in letteratura si sono occupati di studiare i fallimenti tardivi dell'implantologia, i quali sono più legati all'ambiente microbico orale, alle parafunzioni, o errori protesici.

Il Ruolo Critico della Fase Chirurgica e Post-Operatoria
L’implantologia dentale è una terapia affidabile e ampiamente documentata dalla letteratura scientifica. Come per qualsiasi procedura medica o chirurgica, esiste però una percentuale di rischio, seppur contenuta, di complicanze o di mancata integrazione dell’impianto. Quando un impianto dentale fallisce, il paziente può provare preoccupazione, delusione o timore di non poter più recuperare una soluzione stabile. Veniamo adesso ai fattori che possono compromettere la riuscita di un impianto durante la fase chirurgica e il periodo immediatamente successivo all’intervento.
Un posizionamento non corretto, una stabilità primaria insufficiente o una pianificazione non adeguata rispetto alla quantità e qualità dell’osso disponibile possono compromettere il processo di osteointegrazione. Per questo motivo, nei centri specializzati come Clinica Tarabini, la diagnostica tridimensionale e la pianificazione digitale hanno così tanta rilevanza, dal momento che si tratta di strumenti fondamentali nella chirurgia implantare. Un altro aspetto estremamente importante è la sterilizzazione degli strumenti odontoiatrici. Ad esempio, il mancato raffreddamento delle frese di preparazione del sito implantare può determinare il surriscaldamento della parete ossea in grado di compromettere la guarigione.
Nel periodo post-operatorio, il mancato rispetto delle indicazioni fornite (come una dieta non adeguata, una scarsa igiene o un ritorno troppo precoce a carichi funzionali intensi) può interferire con la fase di guarigione. Anche infezioni precoci o complicanze locali, seppur non frequenti, possono ostacolare l’integrazione dell’impianto. Le cause di fallimento precoce possono essere legate a fattori biologici, condizioni sistemiche, infezioni o insufficiente stabilità primaria. Questa problematica a breve termine è principalmente correlata ai carichi immediati o in linea generale alle tecniche non-sommerse, in cui l’impianto è esposto nel cavo orale in una fase precoce.
L'Importanza della Progettazione Protesica e del Carico Masticatorio
L’implantologia dentale è una terapia affidabile e ampiamente documentata dalla letteratura scientifica. Come per qualsiasi procedura medica o chirurgica, esiste però una percentuale di rischio, seppur contenuta, di complicanze o di mancata integrazione dell’impianto. Quando un impianto dentale fallisce, il paziente può provare preoccupazione, delusione o timore di non poter più recuperare una soluzione stabile. Il successo di un impianto dentale non dipende solo dalla fase chirurgica, ma anche da una corretta progettazione protesica.
L’impianto deve essere inserito in modo coerente con il risultato finale, cioè con la protesi che dovrà sostenere. Se i carichi masticatori non sono ben distribuiti, si possono generare sovraccarichi nel tempo, con possibile perdita di osso di supporto o allentamento delle componenti protesiche. Per questo motivo è fondamentale valutare attentamente l’occlusione, la funzione masticatoria e l’eventuale presenza di bruxismo. Anche la scelta dei materiali ha la sua importanza. Tuttavia, è molto importante che questa corona si “sieda” sul moncone sottostante in maniera idonea e precisa.
I fallimenti tardivi degli impianti sono più legati agli errori protesici. Solitamente dopo qualche anno, oltre ai fallimenti di tipo biologico, potrebbero manifestarsi quelli di tipo “meccanico” come frattura e svitamento dell’impianto. Quando parliamo di complicazioni biologiche facciamo riferimento in particolare alla perimplantite, dunque all’infiammazione dei tessuti che circondano l’impianto dentale, mentre per complicazioni meccaniche si fa riferimento ad esempio a un design della superficie implantare non corretto. Gli studi che si trovano in letteratura mostrano come la perimplantite e il sovraccarico dell’impianto siano dei fattori di rischio comuni per il fallimento tardivo.
Studi Clinici e Evidenze Scientifiche sui Fattori di Rischio
Poco si sa per quanto riguarda i fattori che influenzano le fasi iniziali di osteointegrazione. In un recente studio pubblicato sul Journal of Dental Research di agosto 2016 si affronta proprio questo argomento, andando a valutare l'influenza dei fattori locali e sistemici sul fallimento precoce (preprotesico) degli impianti fino alla seconda fase chirurgica con inserimento dell'abutment. Questo studio retrospettivo ha considerato 2.670 pazienti in cui sono stati inseriti 10.096 impianti in una clinica specialistica e riabilitati con protesi tra il 1980 e il 2014. Nello studio sono stati inclusi solo gli impianti falliti prima della fase di protesizzazione. Sono stati inclusi solo impianti moderni cilindrici o conici. Gli impianti zigomatici sono stati esclusi dallo studio, così come gli impianti che non avessero adeguata documentazione e informazioni anamnestiche del paziente.
I risultati emersi da questo studio sono stati i seguenti: Di 10.096 impianti 642 sono falliti (6,36%). Di questi 642 impianti persi, 176 impianti in 139 pazienti sono stati persi prima della protesizzazione (65 uomini e 74 donne, età media 54,1 ± 16,3 y). Ciò corrisponde a un tasso di fallimento dell'1,74% riferito agli impianti e del 5,21% riferito ai pazienti. Dei 176 impianti falliti precocemente 73 sono stati inseriti in mascella anteriore, 36 nella mandibola anteriore, 44 nella mascella posteriore, e 23 nella mandibola posteriore. Solo 4 dei 176 fallimenti si sono verificati in impianti non sommersi con un protocollo di caricamento ritardato.
La Tabella 1 mostra il confronto tra i due gruppi di fallimento dell'implantologia, precoce e tardivo, rispetto alla classificazione di Lekholm e Zarb (1985) circa la quantità e la qualità dell'osso. Secondo la classificazione di Lekholm e Zarb (1985), la qualità dell'osso è suddivisa in 4 gruppi a seconda della proporzione tra struttura compatta e struttura trabecolare ossea: tipo 1, osso compatto omogeneo corticale di grandi dimensioni; tipo 2, spesso strato di osso compatto che circonda un osso trabecolare denso; tipo 3, sottile strato corticale che circonda un osso trabecolare denso; tipo 4, sottile strato corticale che circonda un nucleo di bassa densità ossea trabecolare. La quantità di osso mascellare è suddivisa invece in 5 gruppi (A-E) in base alla forma dell'osso residua dopo l'estrazione del dente: osso classificato come A presenta la maggior quantità di osso, osso classificato come E presenta il più basso volume di osso. La quantità e la qualità ossea non sembrano differire in maniera significativa tra gli impianti falliti precocemente e quelli falliti tardivamente.
Un gruppo di lavoro cinese, in uno studio da poco pubblicato su BMC Oral Health, si è proposto di indagare retrospettivamente i possibili fattori causali del fallimento precoce. Gli autori hanno valutato tutti i propri pazienti implantari del periodo 2006-2017, escludendo poi quelli soggetti a parodontopatia grave e infiammazione locale, patologie sistemiche non controllate, addiction, oltre a tutti i non collaboranti. Il campione è da giudicare uniforme anche per sistematica implantare: sono stati utilizzati esclusivamente impianti dotati di superfici sabbiate ruvide, non attive e sottoposte a mordenzatura con acidi. Lo studio ha incluso un campione di 1078 pazienti, di cui 601 maschi e 477 femmine, con un'età media pari a 48.2 ± 0.6 anni, e un totale di 2053 impianti inseriti. Nel periodo indagato, sono stati mantenuti 1974 impianti, per un tasso di sopravvivenza del 96.15%. Sono stati registrati 37 fallimenti nel corso del primo mese, altri 32 tra secondo e quarto mese, infine 10 oltre il quinto mese. La causa di fallimento precoce è risultata essere quella infettiva (26 casi), seguita da un torque di inserimento eccessivo.
IMPIANTI DENTALI E DOLORE PRE E POST INTERVENTO IMPLANTARE
L’aspetto più importante dello studio, come anticipato, è consistito nella possibilità di valutare a posteriori, tramite regressione logistica multivariabile, alcuni potenziali fattori di rischio, legati alla procedura o intrinseci al paziente. Tra questi, sono stati considerati sesso, età, arcata (superiore o inferiore), sito edentulo, eventuali procedure di bone augmentation o inserimento postestrattivo, diametro e lunghezza dell'impianto, livello rispetto all’osso e torque di inserimento. Dall’elenco precedente, sono emerse differenze statisticamente significative solo in alcuni casi, taluni sorprendenti perché contrastanti con altre evidenze disponibili. Innanzitutto, le fasce più giovani quella sotto i 30 e quella tra i 30 e i 60 anni, soggette a rischi maggiori (odds ratio pari rispettivamente a 1.248 e addirittura 2.392) rispetto a quella over-60. Le altre risultano essere la posizione dell’edentulia, la messa in atto di tecniche di bone augmentation, l’inserimento immediato e infine la lunghezza implantare, che vede svantaggiati gli impianti corti, ovvero quelli inferiori ai 10 mm.
Fattori generali come il sesso maschile, l’età avanzata, l’inserimento in posizione mandibolare anteriore, l’aumento osseo e la lunghezza ridotta sono stati associati a una maggiore probabilità di perdita dell’impianto dentale. Sono queste le conclusioni di uno studio retrospettivo condotto da un team di ricercatori dell’Università di Zhejiang, ad Hangzhou, in Cina, proprio con l’obiettivo di identificare i fattori di rischio associati al fallimento, precoce o tardivo, degli impianti. Come si può leggere sul Journal of Clinical Periodontology, lo studio ha preso in esame un campione molto ampio, costituito da 18.199 pazienti con 30.959 impianti, posizionati tra il 2011 e il 2015. Il tasso cumulativo di sopravvivenza è stato del 98% per i pazienti e del 98,7% per gli impianti dopo un periodo di osservazione variabile tra uno e sei anni. 194 impianti in 183 pazienti sono stati persi prima o durante la connessione del moncone, mentre altri 209 impianti in 193 pazienti sono falliti dopo il caricamento occlusale del dispositivo implantare. Ma ciò che interessava ai ricercatori era specialmente l’individuazione dei fattori che possono esercitare un’influenza sulla perdita dell’impianto.
Prima di tutto, l’analisi statistica ha mostrato che i pazienti di sesso maschile e quelli con più di quarant’anni corrono un rischio superiore di fallimenti implantari, sia precoci che tardivi. Secondo gli autori potrebbero essere associati, oltre all’invecchiamento dell’organismo, anche ad aspetti comportamentali, come l’abitudine del fumo o la scarsa igiene orale, più frequenti negli uomini anziani. Anche il numero di impianti inseriti in ciascun intervento chirurgico ha influito negativamente sulla sopravvivenza dell’impianto. «Dal punto di vista clinico - scrivono i ricercatori cinesi - l’inserimento di impianti multipli richiede una dissezione più ampia che influenza l’afflusso di sangue e la possibile contaminazione della ferita e che potrebbe aumentare l’incidenza delle complicanze. Inoltre, la necessità di posizionare impianti multipli potrebbe essere riferita a una particolare suscettibilità alle patologie orali, a una storia di malattia parodontale, a una scarsa igiene orale o al fumo. I pazienti che necessitano di molti impianti a causa della perdita di diversi denti sono in genere meno sani di quelli che richiedono il posizionamento di un impianto singolo». Per quanto riguarda la posizione, il rischio di perdita precoce dell’impianto è stato più che doppio quando l’impianto è stato inserito nella regione mandibolare anteriore rispetto alla regione mandibolare posteriore. Questo fenomeno potrebbe essere attribuito all’osso corticale spesso e duro, al minor afflusso di sangue e alla difficoltà di funzionamento dei denti mandibolari anteriori. In questo studio, la lunghezza degli impianti non è rientrata tra i fattori di rischio significativi per la perdita precoce dell’impianto, contrariamente al risultato di studi precedenti. Tuttavia, anche in questo caso gli impianti corti hanno mostrato un tasso di perdita tardiva significativamente più elevato rispetto a quelli di lunghezza regolare.
Nel giugno del 2020 un team di ricercatori ha svolto una revisione sistematica della letteratura per verificare se, oltre ai FDR soprammenzionati, ce ne fossero altri riscontrati in modo significativo. In base ai criteri di inclusione sono stati selezionati 14 studi che hanno valutato diversi FDR: età e sesso, fattori sistemici (radioterapia, diabete ed altri problemi medicali), problematiche orali, fumo, localizzazione implantare, condizioni ossee, tipo di impianto, lunghezza e diametro implantare, fattori correlati alla fase chirurgica. Dai risultati ricavati è emerso che in tutti gli studi l’età e il sesso non erano significativamente associati al fallimento tardivo, mentre i pazienti sottoposti a radioterapia e radiochemioterapia avevano un tasso di fallimento superiore rispetto ai pazienti sani e anche rispetto ai pazienti sottoposti a chirurgia resettiva. La radioterapia è fondamentale nella cura di varie forme di tumore, tuttavia essa ha un forte impatto sulle probabilità di fallimento di un impianto, soprattutto se è concentrata nell’area del cranio o del collo. Il diabete controllato non ha influenzato significativamente il tasso di fallimento implantare tardivo. È stato evidenziato come un paziente con storia di parodontite pregressa avesse una maggiore possibilità di fallimento tardivo. Il fumo non è stato considerato un FDR statisticamente significativo così come, pur avendo risultati controversi, il diametro e la lunghezza della fixture o ancora il posizionamento implantare in mandibola o in mascella. Le condizioni ossee e il design dell’impianto invece possono avere un ruolo importante in particolare dopo aver caricato la fixture. Infine risultati differenti sono stati registrati per quanto riguarda i fattori legati al tipo di chirurgia effettuata per l’inserimento dell’impianto. In base agli esiti evidenziati da questa ricerca i FDR legati al fallimento implantare tardivo si potrebbero classificare essenzialmente in 3 gruppi: anamnesi del paziente (radioterapia, bruxismo, parodontite, perdita precoce degli impianti), parametri clinici (tipo di osso e posizionamento implantare), e decisioni prese dall’operatore (tipologia di impianto inserito, tipologia di protesi applicata). Forse non tutti lo sanno, ma l’obesità è considerata da molti ricercatori come una vera e propria patologia del metabolismo; ecco perché alcune ricerche evidenziano una correlazione diretta tra l’obesità e la parodontite.

Gestione e Prevenzione dei Fallimenti Implantari
Una corretta valutazione pre-operatoria e un programma di mantenimento periodico sono elementi fondamentali per ridurre questi rischi. L’implantologia dentale è una terapia affidabile e ampiamente documentata dalla letteratura scientifica. Come per qualsiasi procedura medica o chirurgica, esiste però una percentuale di rischio, seppur contenuta, di complicanze o di mancata integrazione dell’impianto. Quando un impianto dentale fallisce, il paziente può provare preoccupazione, delusione o timore di non poter più recuperare una soluzione stabile.
Uno dei primi campanelli d’allarme può essere la mobilità dell’impianto o della protesi. Quando un impianto dentale non si integra correttamente nell’osso, lo specialista deve procedere con una valutazione accurata. Per evitare di peggiorare la situazione ed evitare complicazioni, è bene non aspettare e rivolgersi prontamente allo specialista.
La prima fase consiste nell’eseguire un controllo specialistico con esame clinico e radiografico per comprendere la causa della mancata osteointegrazione. In presenza di mobilità o infezione, può essere necessario rimuovere l’impianto. Nella maggior parte dei casi, la rimozione è una procedura relativamente semplice e consente al sito di guarire. A guarigione avvenuta, si può pianificare un nuovo intervento, dopo il quale è spesso possibile valutare:
- il reinserimento di un nuovo impianto
- eventuali procedure di rigenerazione ossea
- soluzioni implantari alternative in base alla quantità di osso residuo
La gestione dipende sempre dalla situazione clinica specifica. La prevenzione rappresenta uno degli aspetti più importanti per garantire la stabilità dell’impianto nel tempo. Sebbene non sia possibile azzerare completamente il rischio, una corretta pianificazione e un’attenta gestione post-operatoria riducono in modo significativo la probabilità di complicanze. Il primo passo è una valutazione pre-operatoria approfondita, che includa esami diagnostici tridimensionali, analisi delle condizioni sistemiche e studio dell’occlusione. Individuare eventuali fattori di rischio prima dell’intervento consente di adottare strategie preventive mirate.
IMPIANTI DENTALI E DOLORE PRE E POST INTERVENTO IMPLANTARE
Dopo l’inserimento dell’impianto, il mantenimento gioca un ruolo determinante. Subito dopo l'inserimento del perno, seguire con scrupolosa attenzione tutte le indicazioni fornite dall'odontoiatra. Un impianto dentale può durare molti anni - spesso anche 15-20 - ma ciò non può avvenire senza una costante cura. La manutenzione quotidiana, la salute generale e i controlli regolari sono fondamentali per massimizzare la durata. Non tutti i fallimenti implantari sono legati a errori o complicanze evitabili. Oggi l’evoluzione dell’implantologia consente di affrontare anche situazioni anatomiche severe attraverso tecniche avanzate. Per questo motivo è importante rivolgersi ad un centro specializzato, in modo da evitare di incorrere in spiacevoli sorprese. Una visita accurata, accompagnata da esami diagnostici mirati, consente di comprendere lo stato dell’impianto e di intervenire tempestivamente, quando necessario.