Molte coppie sanno quanto può essere difficile concepire un bebè. Numerosi tentativi “a vuoto” spesso possono far vacillare le speranze, ma non bisogna mai dimenticare che moltissimi possono essere i fattori che influenzano il concepimento. Innanzitutto, bisogna sottolineare il fatto che la specie umana è decisamente poco prolifica: si stima infatti che in una coppia fertile solo il 20-25% dei rapporti sessuali avvenuti nel periodo pre-ovulatorio portino all’effettivo concepimento. Questa percentuale, già di per sé non elevata, può essere ulteriormente influenzata da una serie di variabili ambientali, fisiologiche e mediche che richiedono un'attenta considerazione.
Negli ultimi decenni è stato osservato un declino della fertilità, sebbene le cause di questo fenomeno non siano ancora del tutto chiare. Tuttavia, diverse ipotesi suggeriscono un legame con l’inquinamento ambientale, lo stress sempre più elevato, sbagliate abitudini alimentari, il fumo, l'alcool e la sedentarietà. Tutti questi elementi possono, singolarmente o in combinazione, compromettere la salute riproduttiva sia maschile che femminile. Il fattore tempo, ovvero l'età dei partner, è altresì estremamente importante. Non bisogna allarmarsi se la cicogna tarda ad arrivare dopo qualche tentativo; si parla infatti di infertilità o sub-infertilità solo quando la coppia non è riuscita a concepire dopo 12 mesi consecutivi di rapporti sessuali liberi e non protetti.
Il Supporto Diretto al Concepimento: Gli Ovuli Vaginali a pH Controllato
Per favorire il concepimento e “aiutare” gli spermatozoi nel lungo e difficoltoso percorso che li separa dall’ovulo femminile, alcuni trattamenti specifici possono venire in soccorso. Un esempio è rappresentato da ovuli vaginali formulati per creare un ambiente più favorevole alla sopravvivenza e funzionalità degli spermatozoi. Si tratta di ovuli vaginali a base di myo-inositolo a pH 6.
Il myo-inositolo è la forma che più comunemente si trova dell’inositolo, uno zucchero ciclico prodotto dal nostro corpo, in special modo da rene e fegato, e implicato in tantissimi processi e reazioni metaboliche. In particolare, questa molecola gioca un ruolo importante a livello dell’apparato sessuale maschile dove risulta essere fondamentale per la corretta produzione e maturazione degli spermatozoi. Il myo-inositolo è presente nel liquido spermatico ad elevate concentrazioni. Studi clinici hanno evidenziato che la somministrazione di myo-inositolo migliora la morfologia, la motilità e il numero degli spermatozoi.
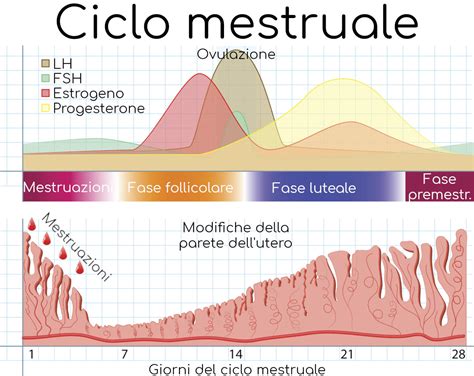
Gli ovuli vaginali che contengono myo-inositolo agiscono anche sul microambiente femminile. Alcalinizzano il pH all’interno della vagina e ciò, in combinazione con il myo-inositolo, genera un ambiente favorevole alla funzionalità e alla sopravvivenza degli spermatozoi. Per quanto riguarda la modalità d’uso, durante il periodo preovulatorio, il quale va dall’undicesimo fino al sedicesimo giorno di un ciclo mestruale regolare di 28 giorni, è consigliabile inserire in vagina un ovulo a giorni alterni, preferibilmente la sera, prima di coricarsi. È importante accertare il periodo preovulatorio mediante l’utilizzo di dispositivi elettronici che rilevano i livelli ormonali o mediante la valutazione diretta del muco cervicale, al fine di massimizzare l'efficacia del trattamento.
Fattori Determinanti nella Fertilità Umana: Età e Stile di Vita
Il fattore tempo è, come accennato, estremamente importante per la fertilità. Si sa che la fertilità, sia maschile che femminile, decresce significativamente con l’avanzare dell’età. Per la donna, il periodo migliore per il concepimento sembrerebbe essere quello compreso tra i 20 e i 25 anni. A partire dai 30 anni, infatti, la sua fertilità si riduce drasticamente, con valori intorno a 50-55%, per poi subire un’ulteriore forte ribasso intorno ai 40 anni d’età, quando la fertilità femminile si assesta intorno al 4-7%.
Per molto tempo si è ritenuto che la fertilità maschile rimanesse stabile per tutta la vita, indipendentemente dall’età, ma oggi si sa che questo non è vero. Una prima riduzione della qualità dello sperma si verifica infatti a partire dai 35 anni d’età, per poi decrescere sempre di più dopo i 40 anni. Questo declino può manifestarsi con una riduzione del numero, della motilità e della morfologia degli spermatozoi.
Un altro mito da sfatare riguarda la percezione comune che le difficoltà di concepimento siano principalmente a carico della donna. Molto spesso si pensa che se una coppia ha difficoltà a concepire la causa è da ricercare soprattutto nella donna. Ad oggi, infatti, si ritiene che nel 50% dei casi in cui vi sia difficoltà di concepimento è l’uomo ad avere una limitata capacità riproduttiva. Circa il 7% degli uomini soffre di infertilità, e un dato particolarmente allarmante è che a soffrirne sono sempre di più i giovani. Le cause possono essere molteplici, inclusi fattori genetici, ambientali, ormonali e infiammatori.
La centralità dell'età della donna nella fertilità. Intervista al Prof. Luca Mencaglia.
Infezioni e Fertilità: Un Ostacolo Spesso Silenzioso
Alcune infezioni possono ostacolare il concepimento, specialmente se pregresse e trascurate nel tempo. Le malattie veneree, o sessualmente trasmissibili (MST), possono provocare infertilità sia nell’uomo che nella donna. Purtroppo, spesso sono asintomatiche ed è difficile, quindi, individuarle per tempo e procedere con un’adeguata terapia medica mirata. Con il passare del tempo, virus, batteri ed altri microrganismi sono in grado di alterare il sistema riproduttivo della coppia con il conseguente risultato di non riuscire ad ottenere una gravidanza.
Nella donna, queste infezioni possono provocare un’ostruzione delle tube di Falloppio, un impedimento fisico che blocca il passaggio dell'ovulo o degli spermatozoi, oppure insidiarsi nel muco cervicale, rendendo più complesso il movimento degli spermatozoi quando si tenta di concepire un bambino. In più, il sistema immunitario femminile, nel tentativo di debellare l’agente patogeno, può arrivare a danneggiare i gameti maschili, considerandoli come invasori. In alcuni casi, le infezioni possono provocare un’infiammazione cronica dell’endometrio che può impedire, nonostante il riuscito concepimento, l’attecchimento dell’embrione in utero, oppure provocare un aborto precoce.
Nell’uomo, l’infezione si insinua nell’apparato riproduttivo arrivando ad impedire una produzione qualitativamente e quantitativamente adeguata di spermatozoi. Questo può tradursi in una riduzione del numero totale degli spermatozoi, della loro motilità o della loro morfologia. Tra le infezioni a trasmissione sessuale, quelle che conducono al più alto tasso di infertilità sono la Chlamydia, la Gonorrea e la Sifilide. Si tratta di condizioni facilmente curabili con antibiotici se individuate precocemente, ma la migliore arma è sempre la prevenzione, evitando rapporti sessuali non protetti con partner occasionali.
La Clamidia
La Clamidia è una delle infezioni sessualmente trasmesse (IST) più diffuse, soprattutto nelle donne giovanissime. Si contano ogni anno nel mondo almeno 90 milioni di nuovi contagi. Nella maggioranza dei casi non dà sintomi, e questo la rende particolarmente insidiosa. Laddove presenti nella donna, possono manifestarsi febbre, dolore al basso ventre e salpingite, un’infiammazione delle tube, nonché delle ovaie. Comunemente si manifesta con secrezioni purulente, che però sono comuni a molte altre infezioni lievi e quindi possono passare inosservate. Queste ultime riguardano anche l’uomo, così come il bruciore durante la minzione ed i rapporti sessuali e l’infiammazione della prostata. Un’infezione da clamidia può portare ad una malattia infiammatoria pelvica che, alla lunga, può indurre aderenze pelviche e occlusione delle tube, tra le principali cause di infertilità femminile. Altera inoltre il muco cervicale ed il tessuto endometriale, con conseguenti effetti sulla fertilità. Nel genere maschile, il batterio della clamidia provoca effetti negativi sulla produzione di spermatozoi sia a livello qualitativo che quantitativo. Si cura facilmente con gli antibiotici, ma solo se individuata precocemente: i suoi danni sono irreversibili una volta sviluppati. Per tale motivo, il concepimento può richiedere un percorso di fecondazione assistita. La diagnosi si effettua con semplici test di laboratorio.
La Gonorrea
La Gonorrea è la seconda infezione sessualmente trasmessa (IST) più diffusa al mondo dopo la clamidia. Più del 50% delle donne e circa il 20% degli uomini infetti non riconoscono sintomi particolari. Questi, quando presenti, si manifestano nell’arco di una settimana dal momento del contagio e sono rappresentati da bruciori urinari e secrezioni abbondanti giallo-verdastre in entrambi i sessi. Si può curare con antibiotici, ma se non trattata può indurre infertilità, agendo con meccanismi simili a quelli della clamidia, causando ad esempio ostruzioni tubariche nella donna e problemi alla produzione spermatica nell'uomo. La diagnosi si effettua con analisi del sangue o con un tampone vaginale/uretrale, ma anche con uno specifico test delle urine.
La Sifilide
Anche la Sifilide, o Lue, è provocata da un batterio, la spirocheta pallida (Treponema pallidum). È una malattia sessualmente trasmessa ed ha un periodo di incubazione di circa 3 settimane, dopo il quale possono comparire i primi sintomi: un nodulo indolore, noto come sifiloma, nella vagina o sul pene e ghiandole linfatiche ingrossate. Il nodulo scompare da solo, ma se la sifilide non viene prontamente trattata, nell’arco di 6 settimane il batterio comincia a diffondersi in tutto l’organismo provocando febbre ed eruzioni cutanee. Negli ultimi stadi, dopo molto tempo, anche 10-30 anni, può provocare disturbi motori e demenza in quanto arriva a colpire anche il sistema nervoso ed il cervello. A livello riproduttivo può indurre infertilità nell’uomo colpendo l’epididimo ed i testicoli. In più, in una fase avanzata può avere come conseguenza anche la disfunzione erettile. Se contratta in gravidanza, aumenta sostanzialmente il rischio di aborto spontaneo, nonché di pericolosi danni per il feto, poiché l’infezione si trasmette al nascituro e durante il parto. La diagnosi si effettua con un test specifico sierologico e al microscopio. Nelle prime fasi, una terapia antibiotica permette di guarire completamente.
Papilloma Virus Umano (HPV)
Il Papilloma virus umano (HPV) è un’altra infezione che può portare difficoltà di concepimento. Nella maggioranza dei casi il sistema immunitario è in grado di debellarla definitivamente, nell’arco di qualche mese o 2 anni al massimo. Tuttavia, può essere un problema se si cerca di avere un bambino. Influisce sulla motilità degli spermatozoi e sulla loro capacità di legarsi agli ovociti attraverso la produzione di anticorpi che tendono a distruggerli. Aumenta inoltre il rischio di aborto spontaneo. In casi di infertilità idiopatica, ovvero senza causa apparente, è opportuno ricercare il virus nella coppia, attraverso l’HPV test nella donna e nel liquido seminale dell’uomo con indagini molecolari specifiche. Non esiste una cura vera e propria per l'infezione da HPV, per questo alle giovani coppie infertili positive ai test si può consigliare di attendere che il sistema immunitario faccia il suo corso e elimini spontaneamente il virus prima di intraprendere ulteriori percorsi per il concepimento.
HIV
L’HIV incide anche sulla fertilità. Nel genere femminile può comportare lesioni del collo dell’utero o menopausa precoce, mentre nei casi maschili una diminuzione della produzione di spermatozoi. Oggi, grazie a terapie antivirali mirate, le persone sieropositive possono avere una vita lunga e relativamente normale, ma permane il rischio di trasmissione materno-fetale. Per questo, in caso di desiderio di gravidanza, è fondamentale una gestione multidisciplinare della coppia con specialisti della fertilità e infettivologi.
Vaginosi Batterica
La vaginosi batterica, molto comune nelle donne in età riproduttiva, può influenzare la fertilità. Non è una malattia a trasmissione sessuale, ma è caratterizzata da un’alterazione del microbioma vaginale con una proliferazione di batteri “cattivi” a scapito dei lattobacilli protettivi. Le cause sono numerose e includono variazioni ormonali, uso di lavande interne, rapporti sessuali con nuovi partner e fumo. Di fatto, complica le possibilità di concepimento modificando l’ambiente ideale alla riproduzione: interferisce con la produzione di muco cervicale, un elemento fondamentale per la risalita degli spermatozoi, danneggia sia le cellule spermatiche che quelle vaginali e, alla lunga, può provocare un’ostruzione delle tube di Falloppio. In caso di gravidanza, aumenta il rischio di aborto spontaneo e di parto pretermine.
L’arma principale che abbiamo a disposizione contro queste infezioni è la prevenzione. È importante usare sempre il profilattico quando si hanno rapporti sessuali occasionali e, se si sospetta un’infezione, bisogna consultare il proprio medico il prima possibile per una diagnosi e un trattamento tempestivi.
Ovuli Vaginali: Una Formulazione Farmaceutica Versatile Oltre il Concepimento
Chi di noi non ha mai assunto, almeno una volta nella vita, degli ovuli vaginali? Come accennato, gli ovuli vaginali costituiscono una particolare formulazione farmaceutica destinata ad un uso locale e, più precisamente, vaginale. Entrando più nel dettaglio, si tratta di preparazioni solide a dose unica, aventi generalmente una forma ovoidale, talvolta simile a quella delle supposte. La loro funzione è quella di rilasciare principi attivi direttamente nel sito di azione, minimizzando gli effetti sistemici.
Gli ovuli vaginali vengono utilizzati per il trattamento di condizioni che interessano la mucosa vaginale. Sono principi attivi utilizzati per il trattamento di affezioni come vaginiti, vulvovaginiti o cervico-vaginiti di natura batterica o fungina. Il nifuratel, ad esempio, è un principio attivo antibatterico di sintesi dotato anche di azioni antimicotiche e antiprotozoarie, pertanto, può essere usato nelle infezioni micotiche, come quelle da Candida, ma anche in caso di affezioni vaginali causate da batteri o da Trichomonas vaginalis. Altri principi attivi sono utilizzati per favorire e ripristinare la flora vaginale in tutte quelle occasioni in cui vi siano alterazioni del suo delicato equilibrio. L'acido ialuronico, per esempio, è capace di esercitare un'azione idratante profonda, contribuisce a rivitalizzare le aree danneggiate favorendo il trofismo della mucosa vaginale, e questi principi attivi idratano e lubrificano la mucosa vaginale e possono coadiuvare la regolazione del pH vaginale, creando un ambiente più sano.
Naturalmente, affinché possano essere formulati, la composizione degli ovuli vaginali prevede necessariamente la presenza di eccipienti. Questi sono sostanze inerti che conferiscono all'ovulo la sua forma, consistenza e capacità di rilasciare il farmaco. Nella preparazione degli ovuli vaginali, spesso si utilizzano eccipienti idrosolubili che, dissolvendosi lentamente nelle secrezioni vaginali, sono in grado di rilasciare gradualmente i principi attivi contenuti, garantendo un'azione prolungata.
L'Importanza del pH Vaginale e la Microflora Endogena
Noi donne nasciamo in un modo, poi col passare del tempo cambiamo: e cambia anche la vagina. Perfettamente sterile alla nascita, negli anni viene colonizzata da microorganismi che vanno a costituire la cosiddetta microflora endogena. Ma cosa c’è in questa microflora? Lo spettro dei microorganismi presenti in vagina è davvero ampio, ma prevalgono i lattobacilli acidofili che sono caratteristici della flora vaginale durante l'età fertile, rappresentando circa il 95% del totale. A cosa servono? La caratteristica peculiare e più conosciuta dei lattobacilli è quella di produrre acido lattico, mantenendo così un ambiente acido a livello vaginale. Un pH vaginale sano, tipicamente acido (tra 3.8 e 4.5), è cruciale per la protezione dalle infezioni e per la salute della mucosa. In più, alcuni ceppi producono perossido di idrogeno, una sostanza che risulta tossica per un gran numero di specie batteriche, funghi e anche virus. Incrementare i lattobacilli vaginali è senz'altro d’aiuto per ripristinare le difese locali e un pH ottimale. Per questo esistono ovuli contenenti sostanze protettive della funzione vaginale che permettono di prevenire ulteriori recidive di infezioni.
La parete vaginale è formata da un rivestimento (epitelio) la cui modificazione e capacità di secernere liquido (fluido vaginale) dipende essenzialmente dallo stato ormonale, che rappresenta senz'altro il fattore più importante nel modulare le caratteristiche dell'ambiente vaginale. In queste donne può essere utile la somministrazione di ovuli non medicati, ma contenenti preparati idratanti e rigeneranti come l’acido ialuronico, specialmente in condizioni di secchezza o atrofia vaginale, che possono anch'esse indirettamente influenzare il comfort e la possibilità di rapporti sessuali.
Tecniche di Somministrazione e Consigli Pratici per l'Uso degli Ovuli Vaginali
L'inserimento degli ovuli vaginali non dovrebbe essere un procedimento eccessivamente difficile. Lo si spinge con un dito dentro e l’ovulo andrà a posizionarsi per agire. Se nella confezione del prodotto o medicinale è presente un applicatore, l'ovulo deve essere posizionato sull'applicatore che dovrà quindi essere inserito in profondità in vagina, dove poi dovrà essere rilasciato l'ovulo. Gli applicatori di solito si compongono di una cannula sulla cui estremità va posizionato l'ovulo e di una sorta di stantuffo che deve essere premuto dopo l'inserimento della cannula in vagina al fine di rilasciare l'ovulo. Dopo aver inserito l’ovulo, a mano o con applicatore, è fondamentale lavarsi accuratamente le mani per prevenire la diffusione di germi.
Nella maggioranza dei casi, gli ovuli vaginali vanno preferenzialmente applicati la sera prima di coricarsi, poiché la posizione stesa favorisce la permanenza del farmaco nel canale vaginale, permettendone un assorbimento ottimale e una migliore efficacia. Si possono provare anche altre posizioni, come su un fianco stese o sul letto con le gambe in alto, se ritenute più comode.
È importante essere consapevoli che alcuni ovuli vaginali possono danneggiare il materiale con cui sono fabbricati i preservativi, compromettendone l'efficacia contraccettiva e protettiva contro le MST. In seguito all’utilizzo di ovuli vaginali è possibile che si manifestino effetti indesiderati, benché non in tutti gli individui. Questi possono includere irritazione locale, bruciore o prurito.
Gli ovuli e le lavande vaginali, se medicate, possono offrire vantaggi rispetto ai farmaci orali per il trattamento delle infezioni vaginali. Il trattamento locale, direttamente nella vagina, anziché orale permette in genere una risoluzione più veloce dei sintomi e minori effetti collaterali indesiderati, poiché il farmaco agisce direttamente sul sito dell'infezione. Il vantaggio di ovuli e lavande è che il trattamento locale viene facilmente assorbito dalla mucosa vaginale, il rivestimento interno della vagina, e solo in minima parte va in circolo nel resto del corpo. Nel frattempo, venendo a contatto subito là dove serve, si possono generalmente utilizzare dosi inferiori di farmaco per combattere l’infezione, ed è sempre meglio assumere il minor quantitativo di farmaci possibile per curare un problema.
La somministrazione di questi preparati è il più delle volte giornaliera, se non in rari casi viene suggerito di prenderne meno o più di una al dì, per la durata di 7-21 giorni a seconda della condizione da trattare. Esiste anche una terapia che possiamo definire costante e che consiste nell’assunzione di ovuli solo due volte a settimana: questa favorisce l’elasticità vaginale, utile per il benessere generale della mucosa, in particolare in donne in menopausa.
Il Progesterone e il Suo Ruolo Cruciale nel Sostegno della Gravidanza
Gli ovuli contenenti ormoni si utilizzano anche al di fuori della menopausa, rivestendo un ruolo fondamentale nella riproduzione e nel mantenimento della gravidanza. Cos’è il progesterone? Basta prestare attenzione alla parola per scoprire di cosa si tratta e quali sono le sue funzioni: PRO-GESTERONE, l’ormone che favorisce la gestazione. Il progesterone è imprescindibile in una gravidanza. È una sostanza naturale che viene segregata nell’ovulo dopo l’ovulazione e durante la seconda metà del ciclo mestruale. È prodotto dall'ovaio durante la fase luteale del ciclo mestruale, dopo l'ovulazione.
Gli effetti sono molteplici e vari. A livello mammario prepara il seno per un possibile allattamento. È inoltre responsabile della maggior parte dei sintomi tipici dell’inizio della gravidanza, tra cui: la stitichezza, la sonnolenza, la sensazione di stanchezza, ecc. La gravidanza ha bisogno di progesterone per il suo sviluppo. D'altra parte, durante la gravidanza ci deve essere anche una soppressione della funzione immunitaria a livello uterino per evitare che il corpo stesso reagisca contro la gravidanza. Altrimenti, gli anticorpi della madre attaccherebbero la gravidanza e ne impedirebbero lo sviluppo, considerandola un corpo estraneo.
Durante le fasi iniziali della gravidanza, la secrezione di progesterone dipende direttamente dal corpo luteo, che rimane nell’ovaio dopo l’ovulazione. In trattamenti come l'inseminazione artificiale e la fecondazione in vitro si raccomanda il suo uso per sostenere la fase luteale, cruciale per l'impianto dell'embrione. D'altra parte, in trattamenti come la donazione di ovuli, la donazione di embrioni o il transfer di embrioni congelati, la somministrazione di progesterone è essenziale per ottenere la gravidanza e per farla evolvere correttamente, poiché in questi casi la produzione endogena potrebbe essere insufficiente o assente.
Il progesterone può essere somministrato in diverse forme. La via vaginale, solitamente sotto forma di ovuli da 100, 200 e 400 mg, è molto comune. La sua somministrazione è semplice e l’effetto collaterale più frequente è l’irritazione vaginale. I nomi commerciali più comuni sono Progeffik®, Utrogestán® e Cyclogest®. Un'altra via è la somministrazione sottocutanea, che ha una buona biodisponibilità e l’effetto indesiderato più frequente è l’irritazione nel sito di iniezione. In Spagna, i preparati di progesterone sono indicati per la somministrazione vaginale, orale o sottocutanea. Inizialmente si consiglia la via vaginale poiché il suo effetto è principalmente a livello uterino e quindi si evitano gli effetti sistemici dello stesso, come i capogiri.
Molto comune è per esempio l’utilizzo del progesterone assunto per via vaginale in gravidanza nella minaccia d’aborto, per rilassare la muscolatura uterina e sostenere l'impianto. Lo stesso progesterone per via vaginale viene somministrato per indurre la mestruazione nelle donne che sono in amenorrea, ovvero assenza di ciclo per più di 6 mesi. In questi casi viene somministrato per 10 giorni consecutivi al mese per far sì che la donna abbia cicli regolari. Abbiamo visto quindi le svariate indicazioni di una terapia con ovuli vaginali a base ormonale. Affinché si verifichi una gravidanza, è importante che vi sia un equilibrio ormonale in tutte le fasi del ciclo. Entrambi i livelli eccessivamente alti nella prima fase del ciclo e carenti nella seconda impediranno il verificarsi di una gravidanza, poiché possono ostacolare l'ovulazione o l'impianto dell'embrione. L'Estradiolo, anch'esso un ormone chiave, gioca un ruolo complementare al progesterone nella preparazione dell'endometrio per l'impianto e nel mantenimento della gravidanza.
Considerazioni Speciali sull'Uso degli Ovuli in Ricerca di Gravidanza o Durante la Gestazione
A partire dal periodo preconcezionale, la terapia farmacologica affrontata dall'aspirante mamma andrebbe valutata attentamente ed eventualmente aggiustata in vista del concepimento, qualora alcune medicine non fossero compatibili con la gravidanza. È sempre prudente discutere l'uso di qualsiasi farmaco, inclusi gli ovuli vaginali, con il proprio medico quando si sta cercando una gravidanza o si è già incinte.
L'impiego di ovuli vaginali che contengono clorexidina e imidazolidinil urea, una sostanza che rilascia formaldeide, rende poco opportuna la ricerca concomitante di una gravidanza. In questi casi, è meglio rimandare i tentativi di concepimento a dopo il termine della cura, per evitare potenziali rischi per lo sviluppo fetale.
In un caso specifico, una paziente ha riferito di aver ricevuto una prescrizione di ovuli di Neoxene per 10 giorni per 4 mesi al termine di ogni ciclo, a seguito di una flogosi di lieve entità e una piaghetta al collo dell’utero, chiedendo se durante il periodo di cura fosse consigliabile evitare il concepimento a causa di possibili effetti collaterali sul futuro feto. La gestione di situazioni come questa richiede un consulto medico approfondito per bilanciare la necessità del trattamento con il desiderio di gravidanza.
Per quanto riguarda gli ovuli di Cicatridina, un'altra domanda comune è se si possa rimanere incinta assumendoli. Ad esempio, dopo aver rimosso una piaghetta. Anche in questo caso, è fondamentale che il medico valuti la situazione specifica, ma spesso prodotti con azione riparatrice e idratante come la Cicatridina, a base di acido ialuronico, sono considerati a basso rischio.
I principi attivi contenuti negli ovuli Clogin Repair, ad esempio, non influenzano in modo negativo né il concepimento né un’eventuale gravidanza. Similmente, gli studi effettuati sull'impiego dell'antibiotico Miraclin, il cui principio attivo è la doxiciclina, nel 1° trimestre di gravidanza non hanno documentato un aumento del rischio di malformazioni, sebbene l'uso di antibiotici debba essere sempre giustificato e supervisionato.
Un'altra preoccupazione comune riguarda farmaci di uso comune. Ad esempio, "l’OKI impedisce l’impianto in utero dell’embrione dopo il concepimento?". Se il ketoprofene sale di lisina, principio attivo dell'OKI, avesse la proprietà di impedire l'annidamento dell'ovocita fecondato, verrebbe usato come contraccezione di emergenza al posto della pillola del giorno dopo. Questo indica che farmaci come l'OKI non sono considerati abortivi o impedienti l'impianto.
Indipendentemente da eventuali trattamenti con ovuli, è importante ricordare di assumere acido folico, una compressa al giorno da 400 microgrammi, a partire dalla ricerca della gravidanza e per tutto il primo trimestre della stessa. L'acido folico è essenziale per prevenire difetti del tubo neurale nel feto.
Infine, è cruciale sottolineare che il parere dei nostri specialisti ha uno scopo puramente informativo e non può in nessun caso sostituirsi alla visita specialistica o al rapporto diretto con il medico curante. I nostri specialisti mettono a disposizione le loro conoscenze scientifiche a titolo gratuito, per contribuire alla diffusione di notizie mediche corrette e aggiornate, ma ogni situazione clinica è unica e richiede una valutazione personalizzata.
La centralità dell'età della donna nella fertilità. Intervista al Prof. Luca Mencaglia.
tags: #ovuli #vaginali #e #concepimento