Il corpo femminile è un sistema straordinariamente complesso e finemente regolato, dove ogni processo fisiologico è interconnesso con gli altri. Tra questi, il ciclo mestruale rappresenta un pilastro della salute riproduttiva, influenzando profondamente non solo la capacità di accogliere una gravidanza, ma anche il benessere generale e, in particolare, la funzionalità del sistema urogenitale. Molte donne si trovano a interrogarsi su sintomi ricorrenti, come l'aumento della frequenza minzionale o l'insorgenza di cistiti, che sembrano seguire un andamento ciclico, spesso legato proprio alle fasi ormonali.
L'insorgenza della cistite, ad esempio, è fortemente influenzata dalle varie fasi del ciclo mestruale. Questo legame si spiega con il fatto che l'uretra, il canale che collega la vescica con l'esterno, e il trigono, la parte più bassa della vescica, condividono la stessa origine embrionale del tessuto vaginale. Sono, di conseguenza, direttamente influenzati dalle modificazioni ormonali che si susseguono durante il ciclo, le quali possono aumentare il rischio di recidiva in base alla fase in cui la donna si trova.
Per comprendere a fondo queste dinamiche, è fondamentale acquisire familiarità con il ciclo mestruale e le sue molteplici implicazioni.
Il Ciclo Mestruale: Un Orologio Biologico Femminile
Il ciclo mestruale è un processo fisiologico che prepara il corpo femminile ad accogliere una gravidanza. Esso inizia con il primo giorno di mestruazione e termina con l'inizio della mestruazione successiva, rappresentando un aspetto normale e naturale della vita delle donne. Questo meccanismo, orchestrato con precisione, avviene attraverso la produzione di ormoni, la cui regolazione è affidata alle ghiandole endocrine, al sistema nervoso e alle ovaie, che lavorano in sinergia ciclicamente.
La regolarità del ciclo mestruale può essere influenzata da vari fattori, tra cui lo stress, la malattia, l'esercizio fisico e gli squilibri ormonali. La prima mestruazione è chiamata menarca, mentre l'ultima, che segna la fine della produzione di ovociti e la cessazione delle mestruazioni, è denominata menopausa. Comprendere le diverse fasi del ciclo e cosa accade durante ognuna di esse è cruciale per individuare i periodi a maggior rischio di recidive e, di conseguenza, per attuare strategie preventive efficaci.
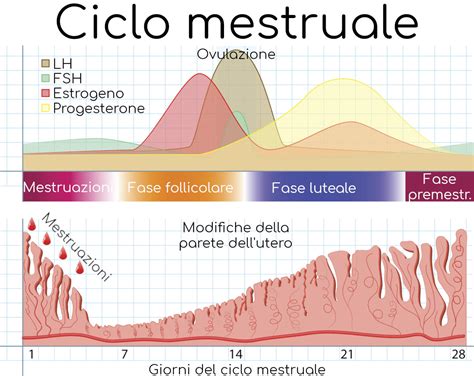
Le Fasi del Ciclo Mestruale e le Loro Specificità
Il ciclo mestruale, la cui durata media è di circa 28 giorni, sebbene possa variare considerevolmente da persona a persona, è suddiviso in quattro fasi principali, ognuna caratterizzata da specifiche modificazioni ormonali e fisiologiche.
Fase Mestruale: Il Periodo di Rinnovamento
La fase mestruale inizia il primo giorno del ciclo, in corrispondenza dell'espulsione del rivestimento uterino, l'endometrio, attraverso il canale vaginale sotto forma di sangue mestruale. Questo processo avviene quando l'ovulo non viene fecondato e l'endometrio inizia a sfaldarsi, dando origine a un'emorragia attraverso la quale vengono espulsi piccoli frammenti di tessuto endometriale insieme al sangue proveniente dai capillari in esso presenti. La mestruazione di solito dura in media 5 giorni, ma la durata può variare individualmente.
Durante questa fase si assiste a un brusco calo dei livelli di estrogeni e progesterone. Il follicolo, la parte dell'ovaio che accoglie l'ovulo, è molto piccolo, l'endometrio si assottiglia notevolmente e la temperatura corporea si abbassa. Queste variazioni ormonali e fisiche possono tradursi in sintomi come crampi addominali, mal di testa, ipersensibilità e affaticamento per molte donne.
Tuttavia, proprio in questa fase, la sintomatologia dolorosa a livello vescicale, inclusa quella legata alla cistite, di solito diminuisce o scompare del tutto. Questo sollievo è attribuibile a una maggiore frequenza minzionale, che consente un più efficace lavaggio vescicale e contribuisce a prevenire l'insorgenza di infezioni urinarie. L'aumento della frequenza minzionale è una conseguenza diretta del brusco calo di progesterone, che induce l'eliminazione dei liquidi accumulati nella fase premestruale, quando i livelli di progesterone erano ai massimi. Inoltre, il calo di progesterone aumenta i movimenti intestinali e la quantità di liquidi espulsi anche attraverso le feci. Questo "alleggerimento" generale del corpo, con lo svuotamento dell'intestino e il restringimento dell'utero, riduce anche la pressione sulla vescica e sul basso ventre, offrendo un momento di sollievo e benessere.
Fase Follicolare: La Preparazione alla Vita
La fase follicolare segue immediatamente la mestruazione e ha una durata media di circa 8 giorni. Durante questo periodo, la maggior parte delle donne si sente generalmente bene, sperimentando un senso di maggiore energia e vitalità. Questa fase è caratterizzata da un progressivo incremento degli estrogeni, che raggiungono il loro picco massimo.
L'aumento estrogenico è fondamentale per la maturazione del follicolo che contiene l'ovulo fecondabile. Parallelamente, lo spessore dell'endometrio inizia ad aumentare, preparandosi a un potenziale impianto. Anche la produzione di muco vaginale incrementa, e il suo volume e la sua consistenza raggiungeranno il picco massimo nella successiva fase ovulatoria.
Fase Ovulatoria: Il Momento Culminante
La fase ovulatoria è successiva alla fase follicolare e dura circa 48 ore. Questo è il momento in cui il follicolo, ormai maturo, attiva la secrezione dell'ormone luteinizzante (LH), a cui segue un brusco calo di estrogeni e progesterone. Queste rapide variazioni ormonali indeboliscono le pareti del follicolo, che si rompe, espellendo l'ovulo. Questo processo, noto come ovulazione, è il punto focale del ciclo, poiché è il periodo in cui la donna è fertile.
È proprio durante l'ovulazione che molte donne possono ricominciare a percepire i primi sintomi, talvolta sotto forma di leggeri crampi nella zona dell'utero e delle ovaie, o piccole perdite di sangue. Chi sta cercando una gravidanza si trova a gestire un maggior numero di rapporti sessuali, e l'alcalinità dello sperma può compromettere la sopravvivenza dei lattobacilli benefici presenti nell'ambiente vaginale. A ciò si aggiunge il fatto che, durante l'ovulazione, il calo degli estrogeni può causare un innalzamento del pH vaginale. La combinazione di questi fattori - sperma alcalino e alterazione del pH - aumenta significativamente il rischio di contaminazioni batteriche e, di conseguenza, di insorgenza o recidiva di cistiti.
LA FECONDAZIONE UMANA
Fase Luteale (o Premestruale): Il Periodo di Attesa e Rischio
La fase luteale, talvolta chiamata anche fase premestruale, inizia subito dopo l'ovulazione e ha una durata fissa di 14 giorni per ogni donna, a differenza delle altre fasi che possono variare. Questo è spesso identificato come il periodo più critico per quanto riguarda l'insorgenza delle cistiti e l'accentuazione di altri sintomi.
In questa fase, il follicolo che ha espulso l'ovulo si trasforma in corpo luteo, una struttura di colore giallastro che successivamente si atrofizza e rimpicciolisce se non avviene la fecondazione. Parallelamente, le dimensioni dell'endometrio aumentano ulteriormente, riempiendosi di nuovi vasi sanguigni per prepararsi ad accogliere e nutrire un eventuale embrione impiantato. Un tratto distintivo di questa fase è l'aumento significativo della produzione di progesterone, che ha il compito di mantenere lo spessore dell'endometrio. Se l'ovulo viene fecondato, attraverso le tube di Falloppio arriverà nell'utero e lì si impianterà. In caso contrario, il corpo luteo scompare e i livelli di progesterone ed estrogeni diminuiscono drasticamente, una precipitazione ormonale che provoca la distruzione dell'endometrio e l'inizio del nuovo ciclo mestruale. La temperatura corporea basale si alza di circa mezzo grado in questa fase, rimanendo elevata fino alla mestruazione se la gravidanza non si instaura.
L'Influenza Ormonale sul Sistema Urogenitale: Estrogeni e Progesterone
Gli ormoni estrogeni e il progesterone svolgono ruoli contrastanti ma entrambi fondamentali per la salute del tratto urogenitale e per le sensazioni percepite dalle donne, inclusa l'urgenza minzionale e la predisposizione alla cistite.
Il Ruolo Protettivo degli Estrogeni
Gli estrogeni sono fondamentali per il mantenimento dell'equilibrio e delle difese delle mucose uro-genitali. Essi migliorano la nutrizione e la vascolarizzazione di queste mucose, incrementando la loro capacità di difesa contro gli agenti patogeni. Inoltre, gli estrogeni stimolano la produzione di glicogeno, una sostanza nutritiva essenziale per i lattobacilli, i cosiddetti "batteri buoni" che compongono la flora vaginale benefica. Questi lattobacilli svolgono un ruolo cruciale nell'inibire la sopravvivenza e la proliferazione dei microrganismi patogeni, mantenendo un ambiente acido protettivo. Di conseguenza, una diminuzione dei livelli di estrogeni comporta una minore capacità difensiva del tessuto uro-genitale e una riduzione dei lattobacilli benefici, aumentando il rischio di infezioni.
L'Impatto del Progesterone Elevato
Il progesterone, che aumenta in modo significativo nella fase luteale, ha diversi effetti sul corpo, alcuni dei quali possono contribuire all'insorgenza di sintomi urinari e cistiti.
- Secchezza Vaginale: L'aumento del progesterone provoca una concentrazione delle secrezioni, che si traduce in secchezza vaginale. Questa condizione non solo rende più sofferente la mucosa genitale, ma aumenta anche l'attrito e i microtraumi durante il rapporto sessuale, favorendo così le cistiti post-coitali.
- Riduzione della Peristalsi: Il progesterone causa una riduzione della peristalsi, il movimento involontario delle pareti muscolari, sia a livello intestinale che uretrale. Questo rallentamento non solo incrementa la stipsi, rendendo le feci più dure e difficili da espellere, ma ostacola anche il corretto svuotamento urinario, favorendo il ristagno vescicale. Il ristagno urinario è un fattore di rischio noto per la proliferazione batterica e l'insorgenza di infezioni del tratto urinario.
- Ritenzione Idrica: L'aumento del progesterone in questa fase comporta anche ritenzione idrica. Ciò si traduce in una riduzione della quantità di liquidi che arrivano in vescica. Le urine diventano quindi più concentrate, e l'efficacia del lavaggio vescicale, che normalmente aiuta a eliminare i batteri, viene meno. La ritenzione idrica non riguarda solo l'apparato urinario, ma coinvolge anche le feci che, in assenza di liquidi sufficienti, diventano più dure e difficili da espellere, aggravando la stipsi e potenzialmente aumentando la migrazione batterica dall'intestino al tratto urinario.
- Aumento del Volume dell'Utero: Nella fase luteale, l'utero, preparandosi per una potenziale gravidanza, aumenta leggermente di volume. Un utero ingrossato può andare a comprimere la vescica, impedendone il completo riempimento e svuotamento e contribuendo alla sensazione di dover urinare più frequentemente o con maggiore urgenza.
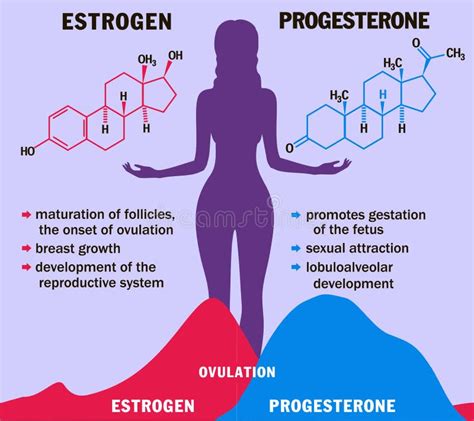
Circa 24-48 ore prima della mestruazione, si verifica un decremento dei livelli di estrogeno. Questa caduta provoca una diminuzione del glicogeno nell'ambiente vaginale e, di conseguenza, una riduzione dei lattobacilli benefici, con un conseguente aumento del rischio di recidive batteriche.
Stimolo Minzionale Frequente: Esplorando le Cause nel Ciclo Mestruale
Una domanda molto comune tra le donne riguarda l'aumento della frequenza minzionale, specialmente nella fase post-ovulatoria (PO). Molte esperienze personali riportano di andare a fare pipì più spesso, talvolta ogni mezz'ora o ogni ora, anche senza aver bevuto grandi quantità di liquidi. Questo fenomeno, che per alcune si manifesta con un'intensità tale da sollevare preoccupazioni o domande, ha diverse spiegazioni scientifiche e fisiologiche.
Osservazioni Comuni e Ipotesi
L'esperienza di urinare spesso nella fase post-ovulazione è stata notata da numerose donne. Alcune riferiscono di alzarsi anche 5-6 volte per urinare durante la notte (nicturia) e di fare tantissima pipì. Le spiegazioni a questo fenomeno sono state oggetto di discussione e di ricerca, con diverse ipotesi che si intrecciano con le variazioni ormonali.
Una delle ipotesi avanzate è che la frequente minzione nel periodo post-ovulatorio possa essere dovuta al calo degli estrogeni che inizia in prossimità dell'ovulazione. Si osserva che il fenomeno è al suo massimo quando i livelli di estrogeni sono al minimo, suggerendo un collegamento diretto con la diminuzione del loro effetto protettivo e regolatore sul sistema urogenitale.
Un'altra spiegazione, supportata da evidenze fisiologiche, indica che l'incremento di progesterone che segue l'ovulazione è un fattore chiave. Come già menzionato, il progesterone può causare ritenzione idrica e influenzare la peristalsi, ma paradossalmente può anche portare a una percezione di maggiore urgenza o frequenza minzionale in altre forme. Il fatto di urinare spesso nel post-ovulazione è quindi un risultato della complessa situazione ormonale, in particolare nella fase luteale avanzata, quando l'utero stesso può ingrossarsi e premere sulla vescica.
Inoltre, la nicturia, ovvero l'esigenza di alzarsi di notte per urinare, che si verifica in alcuni casi solo nella fase post-ovulatoria, potrebbe spiegarsi con un effetto sommatorio del progesterone e della ridistribuzione dei liquidi nel corpo. Durante la posizione clinostatica (distesa) notturna, i liquidi si ridistribuiscono nei vari distretti corporei, e i reni vengono stimolati a produrre una maggiore quantità di urina. Il progesterone potrebbe amplificare questa risposta fisiologica, portando a un aumento notevole della produzione urinaria.
Distinzioni Importanti
È fondamentale fare alcune distinzioni per evitare malintesi o preoccupazioni inutili. L'urinare spesso il giorno presunto dell'ovulazione, ad esempio, non è da considerarsi un sintomo specifico dell'ovulazione stessa. L'unico segnale strettamente collegato al picco ormonale e all'ovulazione è il muco cervicale, che assume caratteristiche specifiche.
Inoltre, una frequenza minzionale elevata non è necessariamente un segnale negativo. Se una persona beve molto, come un litro e mezzo o più di acqua al giorno, è del tutto normale e anzi salutare urinare di frequente. Questa è una fisiologica risposta del corpo a un'adeguata idratazione.
Considerazioni sulla Salute Renale
Nonostante le spiegazioni ormonali e fisiologiche, è sempre consigliabile prestare attenzione ai segnali del proprio corpo. In alcuni contesti, un aumento anomalo e persistente della frequenza minzionale, soprattutto se accompagnato da altri sintomi, potrebbe richiedere un approfondimento. Ad esempio, per chi assume farmaci come la metformina per l'insulino-resistenza, che è potenzialmente nefropatico, o per chi non beve a sufficienza, è fortemente consigliato eseguire un controllo della funzionalità renale. Esami come azotemia, creatininemia, clearance della creatinina, elettroliti nel sangue (sodiemia, potassiemia, calcemia, fosforemia), emocromo e un esame delle urine fresche possono fornire un quadro della salute renale. È cruciale aumentare l'introduzione di liquidi, specialmente in questi casi, poiché farmaci come la metformina non sono compatibili con la disidratazione o una scarsa idratazione. Sebbene il corpo umano non sia una macchina e possa reagire in modi che nemmeno i medici sanno sempre spiegare, con sintomi che possono apparire e scomparire spontaneamente, è sempre meglio verificare e non sottovalutare eventuali anomalie persistenti.
Cistite e Ciclo Mestruale: Prevenzione e Consapevolezza
La connessione tra cistite e ciclo mestruale è innegabile e complessa. L'insorgenza della cistite è fortemente influenzata dalle varie fasi del ciclo, e il rischio di recidiva è strettamente legato alle modificazioni ormonali che si verificano. Una delle domande più frequenti poste alla nostra associazione (Cistite.info APS) è se la cistite sia responsabile di ritardi delle mestruazioni. La nostra risposta è categorica: NO. La mestruazione è un indice di fertilità femminile e un processo fisiologico distinto dall'infezione urinaria, sebbene le due condizioni possano coesistere o influenzarsi reciprocamente in termini di sintomatologia.
Capire cosa succede durante queste fasi è il primo passo per individuare i periodi più a rischio di recidive e, di conseguenza, per mettere in atto strategie preventive mirate. Durante la fase mestruale, come abbiamo visto, i dolori e le infiammazioni diminuiscono, offrendo un momento di sollievo. Nella fase follicolare, con l'aumento degli estrogeni, la maggior parte delle donne si sente bene. È con l'ovulazione e soprattutto nella fase luteale (o premestruale) che il rischio aumenta.
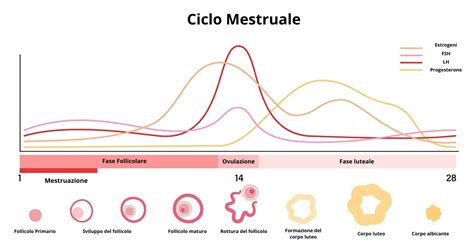
La Sindrome Premestruale (SPM) e i Suoi Effetti sul Benessere Urogenitale
La fase luteale, in particolare, è strettamente associata alla sindrome premestruale (SPM), una condizione che colpisce la maggior parte delle donne nei giorni immediatamente precedenti la mestruazione. La SPM non si manifesta solo con sintomi emotivi, come irritabilità, suscettibilità, sensibilità accentuata o tendenza alla depressione, ma anche con un'ampia gamma di disagi fisici. Molte donne, infatti, sono soggette a emicranie, dolori di varia natura come il mal di schiena, gonfiore, affaticamento e, in modo significativo, l'insorgenza della cistite.
Questo disagio fisico e mentale è una diretta conseguenza delle variazioni dei livelli ormonali nel sangue. Il forte aumento di progesterone, che caratterizza l'inizio della fase luteale, è un fattore chiave. Oltre a provocare la secchezza vaginale, che favorisce il rischio di infezioni batteriche, il progesterone può ridurre la risposta immunitaria dell'organismo, rendendo la donna più vulnerabile non solo alla cistite ma anche ad altri disturbi legati a un deficit immunitario, come l'herpes, il mal di gola, le afte orali o la candida vaginale.
In aggiunta, la ritenzione idrica, tipica di questo periodo e causata dall'aumento del progesterone (o dall'aumento di estrogeno post ovulazione in alcune interpretazioni), riduce i liquidi che dovrebbero arrivare in vescica, concentrando le urine. Le urine più concentrate sono un ambiente meno favorevole al lavaggio vescicale e un fattore di rischio per la crescita batterica. Questa ritenzione idrica indurisce anche le feci, contribuendo alla stitichezza e, di conseguenza, incrementando il rischio di proliferazione e migrazione di batteri intestinali verso il tratto urinario.
L'aumento dello spessore dell'endometrio e della sua vascolarizzazione, necessario per preparare l'utero all'impianto, può anche privare di sostanze nutritive e ossigeno gli organi pelvici vicini, inclusa la vescica, rendendola più vulnerabile. Infine, la diminuzione di estrogeni che compare a ridosso del ciclo provoca una diminuzione del glicogeno nell'ambiente vaginale, con la conseguente riduzione dei lattobacilli benefici e un ulteriore aumento delle infezioni batteriche.
Con tutte queste informazioni, ogni donna può affrontare le singole fasi del proprio ciclo mestruale con maggiore consapevolezza e disinvoltura, comprendendo meglio le cause dei sintomi e adottando strategie proattive per il proprio benessere urogenitale.
tags: #ovulazione #e #stimolo #pipi