L’ambito della procreazione medicalmente assistita (PMA) ha subito trasformazioni profonde negli ultimi decenni, rendendo accessibili percorsi un tempo preclusi nel nostro Paese. Tra le tecniche di maggior rilievo clinico e sociale vi è l’ovodonazione, scientificamente definita fecondazione eterologa con ovodonazione. Questa metodologia rappresenta una delle risposte più concrete alle sfide poste dall’infertilità irreversibile, permettendo a coppie che non possono utilizzare i propri gameti femminili di intraprendere il percorso verso la genitorialità.
La definizione e la natura della procedura
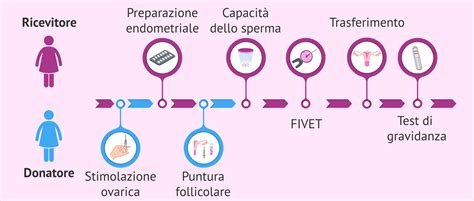
La fecondazione eterologa con donazione di ovociti si configura come una tecnica “parallela” a quella che utilizza il liquido seminale. In questo contesto, viene utilizzato un gamete esterno alla coppia - l’ovocita - mentre il gamete interno rimane il seme maschile del partner. Dopo la fecondazione in vitro (FIVET o ICSI), l’embrione ottenuto viene impiantato nell’utero della donna ricevente, il cui endometrio viene preventivamente preparato attraverso una specifica stimolazione ormonale (orale, transdermica o vaginale) per accogliere l’embrione e avviare la gravidanza.
La donazione è un atto che deve essere guidato dalla consapevolezza e dalla spontaneità, con il nobile scopo di permettere a una coppia di realizzare il desiderio di avere un figlio. Il gesto può essere paragonato, per valenza etica e sociale, alla donazione di tessuti o organi come il sangue o le cellule staminali. È importante sottolineare che, contrariamente a quanto si teme, la donazione non riduce la fertilità della donatrice: il processo di stimolazione ovarica porta a maturazione ovociti che, in un ciclo naturale, andrebbero incontro a una fisiologica dispersione.
L’evoluzione normativa: dal divieto alla legittimità
Il panorama legale italiano è mutato radicalmente nel corso degli anni. In origine, la Legge numero 40 del 2004 vietava espressamente le tecniche di fecondazione eterologa. Tuttavia, tale restrizione è stata rimossa dalla sentenza della Corte Costituzionale del 9 aprile 2014, la quale ha dichiarato il divieto illegittimo, aprendo di fatto la strada alla fecondazione eterologa sia con donazione di ovociti che di sperma.
Attualmente, la procedura è regolata dalla medesima Legge 40 e successive modifiche. Le strutture autorizzate a eseguire tali interventi devono essere regolarmente registrate presso il Registro Nazionale dell’Istituto Superiore di Sanità, garantendo standard qualitativi e di sicurezza elevati. La legge stabilisce che il ricorso all’ovodonazione sia possibile esclusivamente a seguito di una certificazione medica che attesti una sterilità o infertilità irreversibile. Possono accedere a tale percorso solo coppie di sesso diverso, coniugi o conviventi, maggiorenni ed in età potenzialmente fertile. È bene precisare che in Italia rimane precluso l’accesso alle coppie omosessuali e, in linea generale, a donne in età non più compatibile con una gravidanza sicura, un limite valutato caso per caso in relazione alla menopausa.
La fecondazione eterologa: Il Prof. Ermanno Greco risponde a tutto
Criteri di selezione e il meccanismo del "matching"
Per garantire la massima qualità del processo, le donatrici sono sottoposte a un rigido iter di selezione. I requisiti fondamentali includono un'età compresa tra i 20 e i 35 anni, un'ottima salute psicofisica e l'assenza di malformazioni o malattie genetiche ereditarie. La donazione, per legge, deve avvenire a titolo gratuito e in regime di totale anonimato: non viene corrisposto alcun compenso economico per evitare il rischio di mercificazione dei gameti.
Una volta selezionata la donatrice, la procedura prevede il cosiddetto "matching" o abbinamento. La legge impedisce alla coppia di scegliere le caratteristiche fisiche della donatrice, tuttavia il centro si occupa di garantire una compatibilità ottimale tra i profili. Vengono presi in considerazione il gruppo sanguigno (fattore critico) e variabili fenotipiche quali altezza, colore degli occhi e dei capelli, carnagione, etnia e nazionalità. Questo approccio è volto a tutelare sia la discrezione della donatrice che la serenità della coppia ricevente.
Il percorso clinico della ricevente
Il trattamento si suddivide in due flussi paralleli. Da un lato, la donatrice segue un protocollo di stimolazione ovarica della durata di circa 10-12 giorni, monitorato ecograficamente fino all'aspirazione transvaginale dei follicoli. Contemporaneamente, l'utero della ricevente viene preparato per l'impianto: se la donna non è in menopausa, viene indotta la cessazione dell'attività ovarica e, successivamente, viene stimolato l'endometrio tramite farmaci ormonali.
Gli ovociti raccolti vengono fecondati in laboratorio con gli spermatozoi del partner maschile. Grazie a tecniche di selezione avanzata (come la MACS), vengono scelti gli spermatozoi con maggiore capacità fecondante. Dopo 2-6 giorni dalla fecondazione, gli embrioni vengono trasferiti nell'utero della ricevente mediante una manovra eco-guidata. Le probabilità di successo sono elevate: il tasso medio di gestazione si attesta intorno al 60% già al primo ciclo di trattamento.
Tutele legali e differenze internazionali
In Italia, la tutela legale è garantita dall'obbligo di anonimato: la donatrice non potrà risalire alla coppia e viceversa. Questo principio è il cardine che protegge l'assetto familiare nascente. Tuttavia, la scarsità di donatrici nel nostro Paese ha spinto molti centri a stipulare accordi con banche di gameti estere. È fondamentale sottolineare che le leggi variano significativamente tra i vari Stati: mentre in Paesi come la Spagna vige l'anonimato assoluto, in altre giurisdizioni come il Regno Unito la normativa è meno stringente riguardo al diritto del figlio di conoscere le proprie origini biologiche al compimento del diciottesimo anno di età.
Negli Stati Uniti, ad esempio, vige un sistema di stampo "laissez-faire" con una minore regolamentazione statale rispetto all'Europa, rendendo il mercato estremamente flessibile ma basato interamente su protocolli di qualità definiti dalle cliniche private. In Italia, al contrario, la vigilanza è stretta e centralizzata, garantendo alla ricevente la sicurezza di agire all'interno di un quadro normativo che pone la tutela della salute della donna e dell'embrione al primo posto.
Nonostante l'impatto emotivo di tale percorso possa essere profondo, le variabili cosiddette “epigenetiche” offrono un conforto scientifico: i geni, infatti, possono essere attivati o disattivati dal contesto in cui si trovano, inclusa la gestazione stessa. Questo legame profondo tra madre e figlio che si sviluppa durante la gravidanza non è solo biologico, ma è sostenuto da un complesso scambio molecolare che avviene all'interno dell'utero, consolidando il ruolo della ricevente come madre, sia sotto il profilo biologico-gestazionale che sotto quello legale e affettivo.