Noi di IVF-Life comprendiamo che durante il trattamento per la fertilità potrebbero sorgere numerose domande sui sintomi, sulle procedure e soprattutto sui farmaci. Come specialisti della fertilità, siamo qui per aiutarti e supportarti in questo percorso. La procreazione medicalmente assistita (PMA) ha fatto passi da gigante negli ultimi anni, offrendo nuove speranze a coppie che affrontano problemi di fertilità. I farmaci utilizzati nei trattamenti di fertilità sono indispensabili per ottenere una gravidanza di successo. Per questo motivo, prima di iniziare il trattamento, vogliamo che tu comprenda chiaramente il loro funzionamento e somministrazione, in modo da sentirti sicura e a tuo agio. Sappiamo che durante il percorso verso l'arrivo del tuo bambino, possono sorgere dubbi e insicurezze.
Comprendere la Stimolazione Ovarica: Fondamento della Procreazione Assistita
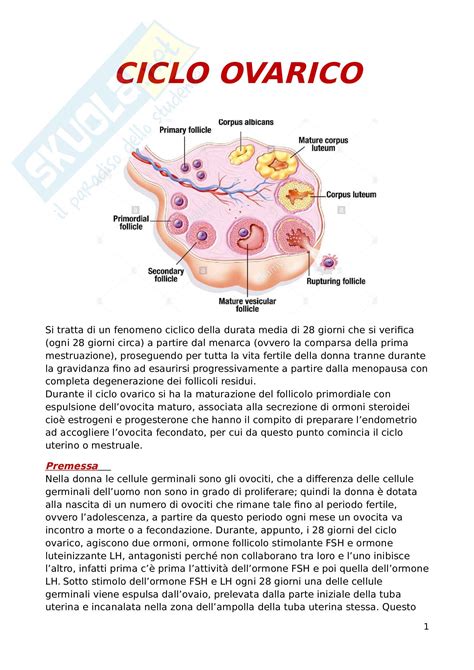
La stimolazione ovarica è una fase essenziale dei trattamenti di riproduzione assistita, che consente di ottenere più ovuli in un unico ciclo per aumentare le percentuali di successo. La stimolazione ovarica consiste nel somministrare medicinali che contengono ormoni che stimolano le ovaie a selezionare e sviluppare molteplici follicoli con lo scopo di permettere lo svolgimento della Fecondazione in vitro assistita. Serve ad aumentare la possibilità di successo del trattamento di fecondazione assistita. In un ciclo naturale, solo un follicolo raggiunge la maturità e rilascia un ovulo da fecondare. Tuttavia, nei trattamenti di riproduzione assistita è necessario ottenere più ovuli nella stessa fase del ciclo per aumentare le percentuali di successo.
È noto che il successo dei trattamenti di fecondazione assistita aumenta con l’aumentare del numero di ovociti (uova) prelevati e quindi della quantità e qualità degli embrioni generati. Normalmente, ogni mese, nelle ovaie delle donne, si formano circa 25 follicoli (all’interno dei quali crescono gli ovociti). Di questi soltanto uno raggiungerà la maturazione, facendo così avvenire l’ovulazione (rilascio degli ovociti). Nelle tecniche di fecondazione in vitro le ovaie vengono stimolate, attraverso una terapia ormonale, a produrre più follicoli. Dopo la somministrazione degli ormoni (gonadotropine), le ovaie producono più follicoli. La crescita del follicolo produce estrogeni i quali, tra l’altro, causano un aumento dei livelli di ormone luteinizzante (LH). Nel ciclo naturale, questo ormone consente all’ovocita maturo di essere rilasciato dalle ovaie.
La stimolazione ovarica è spesso necessaria in casi di infertilità sia femminile che maschile. Sostanzialmente è richiesta quando una donna non riesce a concepire un bambino dopo un anno di tentativi poiché la sua anamnesi è caratterizzata da irregolarità del ciclo mestruale e/o problemi di ovulazione. In pratica ogni mese con l’ovulazione il sistema riproduttivo femminile rilascia nelle tube di Falloppio un unico ovulo, a disposizione nell’arco di poche ore, per un eventuale concepimento. Per vari motivi questo meccanismo può alterarsi. La stimolazione ovarica, quindi, diventa importante per sollecitare la formazione e la maturazione di più ovociti contemporaneamente, da prelevare con un piccolo intervento ambulatoriale (pick up ovocitario) al fine di una fecondazione in vitro. Lo stesso accade quado è il fattore maschile il problema per cui può esserci bisogno di una FIVET o di una ICSI.
La Personalizzazione del Protocollo di Stimolazione
Ogni donna risponde in modo diverso alla stimolazione ovarica, pertanto la scelta del protocollo e del dosaggio ormonale deve essere personalizzata. All’Instituto Bernabeu, personalizziamo sempre il regime di trattamento, stabilendolo in base a vari fattori della paziente, come età, morfologia ovarica, massa corporea, analisi ormonale e risposta alla stimolazione nei cicli precedenti, tra gli altri. Inoltre, applichiamo test genetici (IBgen FIV per personalizzare i casi di bassa riserva ovarica o IBgen RIF per i casi di fallimento dell’impianto). Il medico è in grado di modulare la dose del farmaco in base alla sua evoluzione.
La dose del farmaco nel primo trattamento di stimolazione ovarica sarà calcolata dal medico sulla base dei livelli ematici di ormone anti-mulleriano (AMH) e dell’indice di massa corporea (BMI). Il trattamento deve essere iniziato sotto la supervisione di un medico specializzato nella gestione clinica dei problemi di fertilità e nelle tecniche di riproduzione assistita.
Gli analoghi del GnRH possono essere utilizzati in formulazioni “deposito” (nelle pazienti in cui è attesa una normale risposta ovarica) o “giornaliere” e vengono in genere impiegati nelle procedure che prevedono la soppressione dell’ipofisi prima di iniziare la stimolazione. Gli antagonisti del GnRH possono essere proposti alla paziente che presenta una previsione di risposta ridotta o, al contrario, eccessiva alla terapia di somministrazione. Vengono associati a un estroprogestinico per la sincronizzazione del ciclo e generalmente rendono più breve il periodo di induzione della multiovulazione.
LA STIMOLAZIONE OVARICA NELLA FECONDAZIONE IN VITRO ( FIVET-ICSI) : IL PROF CLAUDIO MANNA SPIEGA
I Farmaci Fondamentali per la Stimolazione Ovarica e il Supporto alla Gravidanza
Sono molti i farmaci che si utilizzano quando una coppia realizza un trattamento di fertilità (Fecondazione in Vitro, Inseminazione, Donazione di ovuli, ecc…). Alcuni molto semplici da utilizzare e senza alcun effetto collaterale ed altri più complessi. Alcuni di questi farmaci hanno effetti secondari che spesso possono essere percepiti più intensamente. Per questo motivo, prima di iniziare il trattamento, vogliamo che tu comprenda chiaramente il loro funzionamento e somministrazione, in modo da sentirti sicura e a tuo agio. A continuazione parleremo dei farmaci abitualmente più utilizzati, a cosa servono e i loro effetti collaterali.
Gonadotropine: I Motori della Crescita Follicolare
Le gonadotropine sono ormoni prodotti naturalmente dall’ipofisi e sono fondamentali per l’ovulazione. Nella stimolazione ovarica vengono somministrate in dosi più elevate per favorire lo sviluppo di più follicoli. Sono i farmaci per eccellenza utilizzati in un trattamento di fertilità. Servono per stimolare in modo controllato il funzionamento delle ovaie in modo da poter raccogliere dopo gli ovuli o ovociti che si sono sviluppati in essi. Si utilizzano abitualmente prima di un ciclo FIV per diversi motivi. La loro somministrazione produce una stimolazione ovarica controllata con l’obiettivo di indurre lo sviluppo multifollicolare.
Prenderai un farmaco contenente sostanzialmente FSH (ormone follicolo-stimolante) (può però contenere anche l’ormone luteinizzante-LH). Queste sostanze in natura vengono prodotte dalla tua ipofisi, una ghiandola che sta alla base del cervello e stimola le ovaie. L’FSH aumenta il numero di ovociti (uova) prodotti dalle tue ovaie che normalmente producono un solo ovulo. Le gonadotropine (FSH ed LH) sono state una rivoluzione nelle possibilità terapeutiche sia nell’induzione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione delle procedure di procreazione assistita.
Puregon® (FSH ricombinante)Passiamo a Puregon®, una versione purificata dell'FSH (ormone follicolo-stimolante), che garantisce una stimolazione ovarica più costante e controllata. Grazie alla tecnologia del DNA ricombinante, questo farmaco offre meno variabilità e maggiore sicurezza, proteggendo da germi più piccoli dei virus, chiamati prioni. Il principio attivo è la folitropina alfa. Questa molecola mostra un’attività follicolo stimolante (FSH). Nella donna stimola la crescita e la maturazione follicolare, favorendo la secrezione di estrogeni.
Gonal-f (Follitropina alfa)Il principio attivo di questo farmaco è la follitropina alfa, quasi identico all’ormone naturale prodotto dall’organismo denominato “ormone folliculo-stimolante» (FSH). La FSH è una gonadotropina, un tipo di ormone che svolge un ruolo importante nella riproduzione e fertilità umana. Nelle donne, l’ormone FSH è necessario per la crescita e lo sviluppo dei follicoli ovarici che contengono gli ovuli. Gonal-f contiene una molecola denominata “follitropina alfa”.
Pergoveris® (FSH e LH esogeni)Pergoveris® stimola la crescita dei follicoli ovarici, facilitando così la raccolta di ovuli maturi. Contiene FSH e LH esogeni per controllare la stimolazione ovarica e si adatta alle esigenze di ogni paziente. Contiene due principi attivi: follitropina alfa e lutropina alfa. Entrambi appartengono alla famiglia degli ormoni denominati “gonadotropine”. La follitropina è una molecola simile al FSH (ormone follicolo stimolante) endogena.
Meriofert® (Menotropina)Meriofert® è una brillante soluzione che combina gli ormoni FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante) per aiutare le ovaie a produrre e rilasciare ovuli. Il suo principio attivo è una gonadotropina urinaria umana della menopausa altamente purificata. Meriofert può essere iniettato sia per via sottocutanea che intramuscolare. Si presenta sotto forma di fiale con polvere liofilizzata e fiale di solvente liquido.
Menopur (Menotropina altamente purificata)Il principio attivo sia di Menopur 75 che 1200 è la menotropina altamente purificata ottenuta dall’orina delle donne dopo la menopausa. Si usa nel contesto della riproduzione assistita per stimolare le ovaie in modo controllato inducendo lo sviluppo di vari follicoli. Contiene il principio attivo della follitropina delta che appartiene al gruppo di ormoni noti come gonadotropine.
Fostipur/Fostimon (Urofollitropina)Il suo principio attivo è l’urofollitropina. La sua somministrazione produce una stimolazione ovarica controllata con l’obiettivo di indurre lo sviluppo multifollicolare. Fostipur/Fostimon può essere somministrato per via intramuscolare o sottocutanea.
Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, ci sono una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta, considerando anche un basilare principio di precauzione che ci ha orientato in modo sempre più deciso verso questa categoria di molecole. I dosaggi giornalieri variano da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico a un massimo di 450 UI/die, limite che non viene in genere superato, anche in pazienti con riserva ovarica compromessa, perché ritenuto inefficace.
Antagonisti e Agonisti del GnRH: Controllo Preventivo dell'Ovulazione
Questi farmaci sono utilizzati per prevenire l’ovulazione precoce, consentendo un migliore controllo del ciclo ovarico. Ci sono vari tipi e si possono somministrare in differenti momenti del ciclo di FIV a seconda dell’effetto che si desidera ottenere.
Orgalutran® (Ganirelix)Orgalutran® è un altro elemento fondamentale in questo percorso. Previene il rilascio prematuro delle uova, assicurandone la maturazione completa. Bloccando il rilascio degli ormoni FSH e LH, consente un maggiore controllo sul momento dell'ovulazione. Il principio attivo è il ganirelix. Nelle donne sottoposte a trattamenti di riproduzione assistita, in alcuni casi si potrebbe produrre un’ovulazione prematura degli ovociti prima della realizzazione della puntura ovarica. Questo farmaco si presenta sotto forma di siringhe pronte e monodose.
Decapeptyl® (inibitore di GnRH)Decapeptyl® viene utilizzato per inibire la produzione degli ormoni che regolano il ciclo mestruale, come l'ormone di rilascio delle gonadotropine (GnRn), prima di un processo di stimolazione ovarica. Ciò consente un maggiore controllo sul ciclo mestruale e aiuta a prevenire l'ovulazione precoce durante il processo di stimolazione.
Trigger dell'Ovulazione: Il Momento Decisivo
Questa fase finale del trattamento è nota come “trigger” o innesco dell’ovulazione. È il farmaco responsabile del completamento della maturazione degli ovociti e dell’attivazione dell’ovulazione circa 36 ore dopo la somministrazione. È un induttore dell’ovulazione. A seconda del trattamento che vogliamo eseguire, se inseminazione artificiale (IA) o fecondazione in vitro (FIV), lo utilizzeremo in un modo o nell’altro, rispettando sempre la corretta cronologia di somministrazione.
- Ovitrelle® (HCG ricombinante)Ovitrelle® viene utilizzato per indurre l'ovulazione dopo la stimolazione ovarica. È una forma ricombinante di HCG utilizzata per generare il picco di LH che innesca l'ovulazione. Contiene l’ormone hCG (Gonodotropina corionica umana) ricombinante. La sua somministrazione produce l’ovulazione. Questo farmaco contiene gonadotropina corionica umana urinaria.
Supporto alla Fase Luteale e all'Impianto
Prolutex® (Progesterone)Abbiamo poi Prolutex®, essenziale per preparare la mucosa uterina all'impianto e supportare la gravidanza nelle sue fasi iniziali. Prolutex® viene somministrato per via sottocutanea, una tecnica più comoda e semplice da utilizzare. Il suo principio attivo è il progesterone. Prolutex può essere iniettato sia per via sottocutanea che intramuscolare. Abitualmente utilizzato via vaginale sotto forma di ovuli. Proporziona un supporto ormonale nella fase lutea del ciclo (dopo l’ovulazione) quando questa è insufficiente o il trattamento realizzato lo richiede. Nei trattamenti di donazione di ovuli, Transferenza di embrioni vitrificati, ecc.. utilizziamo questi farmaci per preparare l’endometrio in modo da renderlo più ricettivo per l’embrione che vogliamo impiantare e dar così luogo ad una gravidanza evolutiva.
Saizen® (Somatropina)Saizen® è una forma sintetica dell'ormone della crescita umano. Questo farmaco migliora la qualità degli ovuli agendo sull'ambiente cellulare in cui si sviluppano.
Granocyte® (Lenograstim)Granocyte® (Lenograstim) è menzionato come parte dei farmaci utilizzati, con funzioni specifiche nei protocolli di trattamento.
In conclusione, i farmaci impiegati nei trattamenti di riproduzione assistita possono essere utilizzati in diverse maniere a seconda dell’effetto che si cerca in ogni caso.

Modalità di Somministrazione e Preparazione dei Farmaci
Prima di iniziare la somministrazione di farmaci per i trattamenti FIV, è necessario tenere conto di diversi fattori. Prima di preparare i farmaci, è sempre necessario lavarsi le mani con acqua e sapone. È molto importante disinfettare la zona in cui si inietterà il farmaco con alcol e garze. Il momento è importante.
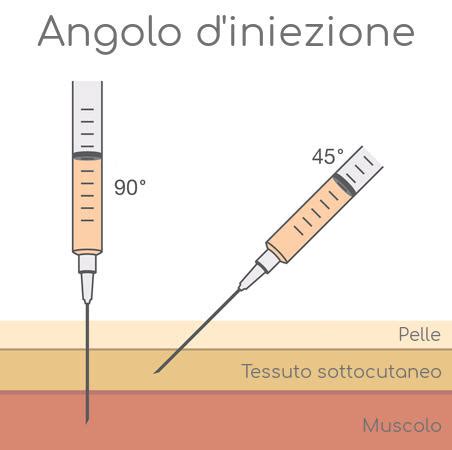
Questi farmaci vengono solitamente somministrati tramite iniezioni sottocutanee, utilizzando aghi sottili simili a quelli dell’insulina. Le iniezioni vengono effettuate nell’addome e, sebbene all’inizio possa essere un po’ sconcertante, molte donne imparano rapidamente ad autosomministrarsi. Le iniezioni sottocutanee sono le più comuni, poiché meno invasive rispetto alle altre, ovvero alle iniezioni intramuscolali. Questo metodo consente alle pazienti di auto-somministrare le punture, rendendo il processo più comodo e gestibile. Prolutex può essere iniettato sia per via sottocutanea che intramuscolare. Anche Meriofert può essere iniettato sia per via sottocutanea che intramuscolare. Fostipur/Fostimon può essere somministrato per via intramuscolare o sottocutanea.
Durante la stimolazione ovarica, le donne sono sottoposte a una serie di punture. Si tratta di iniezioni di specifici ormoni come FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante), essenziali per stimolare la crescita e lo sviluppo dei follicoli ovarici. Gli ormoni sono spesso somministrati attraverso siringhe pre-riempite, che le donne possono imparare a fare autonomamente oppure con l’ausilio di un familiare. Il fai-da-te è solo in questo senso, poiché tali farmaci sono soggetti a prescrizione di un medico specialista ed il protocollo è estremamente personalizzato: va seguito con attenzione per evitare i potenziali effetti collaterali. Le punture ormonali si fanno solitamente in un programma giornaliero di 10-20 giorni secondo una tempistica specifica, che può variare da caso a caso.
I farmaci si presentano in diverse forme per facilitare la somministrazione. Ad esempio, Prolutex si presenta sotto forma di fiale con polvere liofilizzata e fiale di solvente liquido. Allo stesso modo, Meriofert si presenta sotto forma di fiale con polvere liofilizzata e fiale di solvente liquido. Fostipur/Fostimon si presenta sotto forma di flaconcini di polvere liofilizzata e solvente per soluzione iniettabile. Gonal-f si presenta come una cartuccia di soluzione iniettabile, trasparente e incolore. La penna o il dispositivo per caricare detta cartuccia e somministrare il farmaco sarà fornito dal personale del centro di Medicina di Riproduzione corrispondente.
La conservazione dei farmaci è un aspetto importante. Gonal-f, per esempio, deve essere conservato in frigorifero fino al momento della sua somministrazione. Dopo la somministrazione della prima dose, si può conservare a temperatura ambiente per un periodo massimo di 28 giorni, assicurandosi che la temperatura ambiente non superi i 25°C. I flaconcini di polvere liofilizzata e solvente per soluzione iniettabile, come Fostipur/Fostimon, devono essere conservati a temperatura ambiente (inferiore a 25 ºC).
Monitoraggio della Stimolazione e Controllo della Terapia
La risposta alla stimolazione e il controllo della terapia sono fondamentali per la buona riuscita del ciclo di terapia. La ragione principale di questi controlli è quella di indurre un’ottima risposta delle ovaie. Durante il processo di stimolazione ovarica, è essenziale monitorare la risposta ovarica agli ormoni ed apportare eventuali aggiustamenti al protocollo di trattamento per evitare rischi di iperstimolazione ed altri effetti collaterali.
La risposta dell’organismo della donna alla stimolazione ovarica viene seguita dal medico in base al monitoraggio dei livelli ormonali nel sangue e di ecografie ripetute. Si effettua, secondo le linee guida della legge 40 del 2004 sulla procreazione medicalmente assistita, dosando il livello di estradiolo e l’ecografia. Durante la stimolazione vengono fatti al minimo tre controlli che comprendono il monitoraggio ecografico e prelievi di sangue. Tali controlli vengono di regola eseguiti 3-4 volte durante la stimolazione, di solito almeno il 5 °, l’8 ° e l’11 ° giorno.
In questo modo, da una parte si riuscirà ad ottenere un elevato numero di ovociti e, dall’altra parte, si potrà prevenire un’iperstimolazione, la quale si presenta con: dolore, ingrossamento significativo delle ovaie e formazione di liquido nella cavità addominale (OHSS Ovarian Hyperstimulation Syndrome). Il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica.
Siamo sicuri della nostra qualità di stimolazione. Essa viene monitorata: durante la stimolazione vengono fatti al minimo tre controlli che comprendono il monitoraggio ecografico e prelievi di sangue. La nostra clinica è aperta 7 giorni a settimana, pertanto programmiamo il pick-up di ovociti e il transfer in base alle esigenze della qualità di ovociti ed embrioni.
Sebbene sia meno conveniente per la paziente rispetto alla stimolazione senza controlli, sappiamo quanto siano utili questi controlli. Ciò è confermato anche dai nostri oltre 25 anni di esperienza. Ogni donna reagisce in modo diverso alla stimolazione. Se la paziente non è di Brno e ha un ginecologo disposto a eseguire ecografia e prelievi di sangue, è possibile sottoporsi ai primi esami esternamente. La paziente quindi chiama o invia solo il risultato del controllo alle coordinatrici.
Secondo la nostra esperienza, la stimolazione dovrebbe durare almeno 12 giorni. Il prelievo degli ovuli è quindi previsto per il 14° giorno. Se i follicoli crescono più lentamente o in modo non uniforme, la stimolazione può essere prolungata.
Rischi e Possibili Effetti Collaterali della Stimolazione Ovarica
La stimolazione ovarica è generalmente ben tollerata, ma possono verificarsi alcuni effetti collaterali lievi e transitori. Come qualsiasi altra terapia ormonale, le punture per la stimolazione ovarica possono indurre alcuni effetti collaterali, più o meno seri.
Comunemente, ad esempio, si riscontrano gonfiore addominale, mal di testa, lievi irritazioni nel sito di iniezione, alterazioni del tono dell’umore. Tuttavia, è importante sottolineare che la maggior parte di questi effetti collaterali è temporanea e scompare dopo la fine del trattamento.
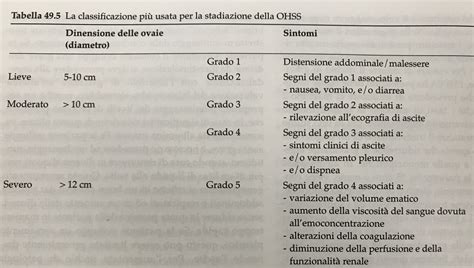
In casi più rari, possono verificarsi complicanze come l’iperstimolazione ovarica, che richiede un monitoraggio più attento e, in casi estremi, l’interruzione del ciclo di terapia. I rischi più gravi sono sostanzialmente concentrati nella sindrome da iperstimolazione ovarica. Questo fenomeno, descritto raramente anche in donne non sottoposte alle terapie di procreazione assistita, comporta un discreto aumento volumetrico delle ovaie, con produzione di liquido all’interno dell’addome e comparsa di sintomi soggettivi a volte importanti (dolore, senso di peso, difficoltà alla respirazione, diminuzione della diuresi). Uno dei timori maggiori legati alla stimolazione ovarica è rappresentato dal rischio di eccessiva stimolazione ovarica, una condizione potenzialmente pericolosa.
Oggi il rischio di iperstimolazione ovarica, anche per questi nuovi protocolli, è stato ridotto a una percentuale veramente residuale. Questo è possibile grazie all’utilizzo di farmaci personalizzati in base al profilo della singola paziente. La personalizzazione del trattamento non solo aumenta l’efficacia della stimolazione, ma contribuisce anche a una maggiore sicurezza, permettendo di adattare le terapie alle specifiche esigenze di ogni donna. Questo aspetto è fondamentale, considerando che ogni paziente ha un percorso unico e complesso.
La risposta all’induzione per la crescita follicolare multipla può anche essere assente. È possibile che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. La somministrazione di ormoni non esaurisce anzitempo la riserva ovarica, ma blocca semplicemente la degenerazione e la selezione del follicolo predominante. Lo sviluppo dei gameti maschili e femminili inizia nel periodo prenatale. Originariamente si ha una produzione di circa 2-3 milioni di ovociti primari.
Innovazione nella Stimolazione Ovarica: La Doppia Stimolazione
La procreazione medicalmente assistita (PMA) ha fatto passi da gigante negli ultimi anni, offrendo nuove speranze a coppie che affrontano problemi di fertilità. Un recente studio condotto dal Gruppo Genera ha introdotto un innovativo metodo di stimolazione ormonale che promette di rivoluzionare il panorama della fecondazione assistita, rendendo i trattamenti non solo più efficaci, ma anche meno invasivi.
La nuova tecnica, nota come “doppia stimolazione ormonale”, si legge in un comunicato, permette di ottenere fino al doppio degli ovociti rispetto ai metodi tradizionali, riducendo il numero di iniezioni necessarie durante il ciclo ovarico. Tradizionalmente, le tecniche di stimolazione ovarica mirano a sviluppare un singolo follicolo, il che limita il numero di ovociti prelevabili. In contrasto, la doppia stimolazione ormonale studiata dal Gruppo Genera si propone di far maturare più follicoli contemporaneamente, massimizzando così il numero di ovociti raccolti. Questa tecnica consiste nel somministrare due stimolazioni farmacologiche all’interno di un unico ciclo ovarico, permettendo di raddoppiare il numero di ovociti prelevati e ottimizzare il percorso verso la gravidanza.
Uno studio pubblicato sul Journal of Assisted Reproduction and Genetics ha evidenziato come questo protocollo, denominato “DuoStim”, possa essere ulteriormente migliorato attraverso l’uso mirato di farmaci progestinici orali. Grazie a questa combinazione, si può ridurre il numero di iniezioni sottocutanee di ben dodici, un aspetto che rappresenta una vera e propria rivoluzione per le pazienti. “Il gruppo di studio era formato da 444 coppie trattate presso la nostra clinica più grande in Italia”, ha dichiarato Alberto Vaiarelli, ginecologo e responsabile medico-scientifico del centro Genera di Roma. “Abbiamo implementato la doppia stimolazione ormonale integrando l’utilizzo di farmaci progestinici orali, che riducono al minimo il numero di iniezioni sottocutanee e semplificano il monitoraggio ecografico durante il trattamento”.
I risultati ottenuti con il protocollo DuoFiv+, evoluzione del DuoStim, sono validi, soprattutto per le pazienti con una prognosi sfavorevole a causa dell’età avanzata o della ridotta riserva ovarica. Queste donne spesso ricorrono alla diagnosi genetica pre-impianto o alla preservazione della fertilità, e ora hanno a disposizione un’opzione efficace che ottimizza i tempi del loro percorso verso la gravidanza.
L’innovazione nel campo della fertilità offre nuove speranze a coppie in attesa di un bambino. La doppia stimolazione ormonale rappresenta un passo avanti significativo nel campo della PMA. Con l’aumento dei casi di infertilità e il numero crescente di donne che decidono di posticipare la maternità, è essenziale sviluppare trattamenti che siano più efficaci, meno invasivi e con minori effetti collaterali. La ricerca continua a evolversi.
Percentuali di Successo e il Percorso del Trattamento
Esiste nell’esperienza degli specialisti di Humanitas Fertility Center un rapporto diretto tra numero di ovociti recuperati e probabilità di successo (bambini nati), anche senza considerare le gravidanze da crioconservazione, che giunge a ridurre l’effetto negativo dell’età. Sulla base dell’esperienza maturata da Humanitas Fertility Center, circa il 30% delle coppie ottiene una gravidanza alla conclusione del ciclo di trattamento. Favorire la risposta ovarica è fondamentale per incrementare le possibilità di gravidanza.
Qualora, dopo il primo tentativo, non si verifichi una gravidanza, verranno valutate le varie fasi della procedura e decise eventuali modificazioni della terapia e/o del tipo di procedura. Per le tecniche di assistenza riproduttiva viene sempre considerato un ciclo di trattamenti e non il singolo tentativo. Questo perché, dopo un mese di rapporti liberi anche una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Mediante le tecniche di assistenza riproduttiva, superiamo un ostacolo al concepimento senza poter modificare in modo sostanziale il potenziale di fertilità. Un eventuale insuccesso della metodica, dunque, è valutabile solo dopo almeno 4 tentativi giunti al transfer.
È dunque particolarmente importante affidarsi per tutto l’iter della fecondazione assistita ad un centro per la fertilità qualificato e certificato, come RAPRUI, per avere la garanzia di essere seguiti con professionalità e continuità anche in questo passaggio delicato. È importante, infine, che le donne affrontino tale processo con consapevolezza, comprendendo i motivi che comportano la necessità della stimolazione ovarica, il tipo di punture utilizzate, ed abbiano a disposizione un adeguato supporto professionale per soddisfare questi aspetti ed altri più emotivi.