La sindrome di Down (SD), o trisomia 21, è una condizione genetica ben conosciuta, causata dalla presenza di materiale cromosomico in eccesso del cromosoma 21. Essa rappresenta l’anomalia cromosomica più frequente, responsabile di ritardo mentale. È fondamentale comprendere che il rischio per la sindrome di Down non dipende dal fatto che in famiglia ci siano o meno casi, ma che ogni gravidanza è a rischio e che l'entità del rischio dipende solo, nella maggior parte dei casi, dall'età della madre. Ogni donna, indipendentemente dall'età, ha un rischio di avere un feto affetto da anomalie, anche se la maggior parte dei feti è sana. In questo contesto, lo screening prenatale assume un ruolo di primaria importanza, offrendo alle future mamme la possibilità di stimare il rischio che il proprio feto possa essere affetto da tale anomalia.
Screening Prenatale e Diagnosi: Una Distinzione Fondamentale
Prima della nascita, si possono eseguire due tipologie di test per la Sindrome di Down: i test di screening e i test diagnostici. I test di screening, come l'ecografia e alcuni esami del sangue materno, danno una stima del rischio che il feto abbia l’anomalia cromosomica, ossia quantificano la probabilità che tale anomalia sia presente. È un'informazione statistica che non fornisce un risultato diagnostico certo. Molte persone, infatti, confondono l'ecografia fetale con l'amniocentesi, aspettandosi una diagnosi certa, ma è importante ricordare che anche a un'alterazione ecografica, come quella della translucenza nucale, non seguirà necessariamente una conferma diagnostica di Sindrome di Down. Al contrario, i test diagnostici invasivi, come la villocentesi e l'amniocentesi, consentono una diagnosi citogenetica o genomica definitiva del feto, fornendo la certezza di un cariotipo normale o alterato. Questi ultimi, tuttavia, comportano un piccolo rischio di complicanze, inclusa l'interruzione della gravidanza.
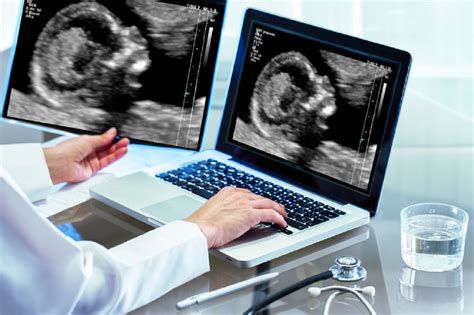
La Translucenza Nucale (NT): Il Marker Ecografico Primario del Primo Trimestre
Nel primo trimestre di gravidanza, uno degli strumenti di screening più accreditati è l'ecografia che valuta la translucenza nucale.
Cos'è la Translucenza Nucale e Perché è Importante
La Translucenza Nucale (o NT, dall’inglese nuchal translucency) è una raccolta di liquido che si evidenzia solo in un periodo specifico, a livello della nuca del feto. Essa è costituita in realtà da una sottile raccolta di liquido nella regione della nuca del feto, apparendo caratterizzata ecograficamente dall'accumulo sottocutaneo di fluido dietro il collo fetale. Questo fluido, che è presente in tutti i feti, tende ad essere aumentato nei feti affetti da cromosomopatie (quali la trisomia 21, 18, 13 o la sindrome di Turner). L'eccesso di liquido che causa un aumento di questo spessore si associa a un rischio aumentato di anomalie cromosomiche. È fondamentale sottolineare che una Translucenza Nucale aumentata di spessore non rappresenta una malformazione di per sé. No, assolutamente no. Rappresenta invece un campanello d’allarme relativo al fatto che vi possono essere una serie di anomalie presenti.
Quando e Come si Valuta la NT
La valutazione della Translucenza Nucale deve essere effettuata UNICAMENTE tra le 12 e le 14 settimane di gestazione, più precisamente in un range del CRL (Crown-Rump Length, lunghezza vertice-sacro) compreso tra 45 mm e 84 mm. Questo periodo è ristretto perché la NT è transitoria, nel senso che dopo alcune settimane comunque scompare, perciò tale esame viene effettuato solo a quest’epoca. Da sola, la NT riesce ad evidenziare il 75% dei feti con Sindrome di Down. Si è osservato che nei feti sani lo spessore della NT tende ad aumentare con l'incremento del CRL; di conseguenza anche i valori soglia della NT cambiano col variare dei valori del CRL: a 11 settimane con un CRL di 45 mm, i valori possono variare da 1,2 mm (50° percentile) a 2,1 mm (95° percentile), mentre a 13 settimane e 6 giorni con un CRL di 84 mm, i valori possono variare da 1,9 mm (50° percentile) a 2,7 mm (95° percentile); il 99° percentile non varia con il CRL ed è circa 3,5 mm. Si intende per translucenza nucale aumentata uno spessore di NT al disopra del 95° percentile.
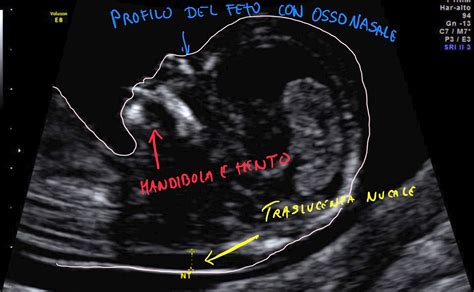
Quando viene effettuato questo esame, il feto è praticamente formato. Quindi, pur non essendo possibile riconoscere la gran parte delle malformazioni, quelle eclatanti, come l’assenza del cranio (anencefalia) o severe malformazioni cerebrali (oloprosencefalia) ed altre possono essere evidenziate in una buona percentuale di casi. Tuttavia, lo scopo principale per il quale viene eseguita l’ecografia a quest’epoca è la valutazione del rischio che ha ogni donna di avere un figlio affetto dalla sindrome di Down.
L'Osso Nasale: Un Marcatore Ecografico Aggiuntivo
Per migliorare l'attendibilità dello screening, alla misurazione della Translucenza Nucale si associa spesso la valutazione di altri parametri ecografici, tra cui l'osso nasale.
Il Ritardo di Ossificazione e la sua Rilevanza
L'ecografia dell'osso nasale fetale è un esame che, insieme alla translucenza nucale, fornisce informazioni importanti per la valutazione del rischio di sindrome di Down e altre anomalie cromosomiche. Si è osservato che nei feti con sindrome di Down l’ossificazione delle ossa che compongono il naso avviene in ritardo. Quindi, all’ecografia, non si riesce ad evidenziare l’area bianca corrispondente, appunto, alle ossa nasali. La presenza di ossa nasali poco sviluppate o la loro assenza costituiscono dei parametri che, da soli, potrebbero indicare la necessità di ulteriori test diagnostici. Se si valuta anche l'osso nasale, l'attendibilità dello screening per la sindrome di Down sale all'85% rispetto al 75% della sola NT.
Considerazioni sull'Assenza dell'Osso Nasale
È importante sapere che l'assenza dell'osso nasale può osservarsi anche in feti normali, specie alla 11a settimana di gestazione, e può essere anche legata a fattori etnici o costituzionali. Questo evidenzia come nessun marker isolato sia diagnostico, ma contribuisca a una valutazione complessiva del rischio. Una paziente che ha vissuto questa situazione di incertezza ha espresso la sua preoccupazione riguardo a una translucenza nucale di 3,3 mm e l'osso nasale non visualizzato a 11 settimane e 6 giorni, chiedendosi se potesse essere "troppo presto" per visualizzarlo. La risposta è che, se l'ecografia è stata eseguita correttamente nel periodo compreso tra 11 e 13 settimane e 6 giorni, l'osso nasale dovrebbe essere visibile se presente e ossificato normalmente per l'epoca gestazionale. La sua non visualizzazione è un "soft marker" significativo.
Il Test Combinato (Bitest/Duotest): Un Approccio Integrato
Per affinare ulteriormente la stima del rischio, la valutazione ecografica viene spesso combinata con esami biochimici sul sangue materno, dando vita al "Test Combinato" o "Bitest".
Componenti e Attendibilità
La valutazione del rischio di avere un figlio con sindrome di Down migliora del 5-10% se alla valutazione della Translucenza Nucale viene associata la valutazione di alcune sostanze sul sangue materno. Il “test combinato” offre una buona performance di screening per trisomia 21 e altre aneuploidie, con valori riportati in letteratura attorno all’82-90% di rilevazione a falsi positivi ~3-5% in contesti controllati. Da un campione di sangue prelevato il giorno dell’ecografia si valutano due ormoni prodotti dalla placenta: la free-beta-hCG (gonadotropina corionica umana libera) e la PAPP-A (proteina plasmatica associata alla gravidanza). Questi ormoni risultano alterati nelle gravidanze di feti affetti da cromosomopatia perché se il feto ha un problema cromosomico anche la placenta lo ha e pertanto produce gli ormoni in quantità diversa rispetto a una placenta normale. Nello specifico, nella sindrome di Down, la free-beta-hCG aumenta mentre la PAPP-A diminuisce. Questo significa che su 100 feti con sindrome di Down, 90 riescono ad essere identificati da tale test, e 10 no.
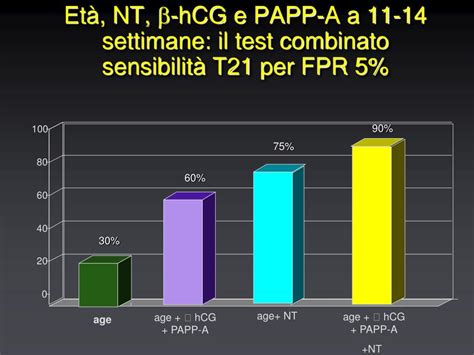
Fattori Influenzanti e Accreditamento dei Laboratori
È di fondamentale importanza che anche i laboratori che eseguono l'analisi delle sostanze sul sangue materno siano accreditati in tal senso. Infatti, i valori delle due sostanze misurate sul sangue devono essere inseriti nello stesso software che permette la valutazione della Translucenza Nucale. Questo software, fornito solo a operatori accreditati dalla Fetal Medicine Foundation, permette di calcolare il rischio finale. Fattori come il fumo materno o gravidanze ottenute mediante tecniche di riproduzione medicalmente assistita (PMA) possono influenzare i livelli sierici di PAPP-A, risultando diminuiti e potenzialmente alterando la stima del rischio.
Altri Marker Ecografici del Primo Trimestre: Oltre NT e Osso Nasale
Oltre alla Translucenza Nucale e all'osso nasale, i protocolli più avanzati di screening del primo trimestre possono includere la valutazione di altri indicatori.
Il Flusso nel Dotto Venoso
Il dotto venoso svolge un ruolo fondamentale nel direzionare gran parte del sangue ossigenato al cervello fetale. Circa il 20% del sangue ossigenato proveniente dalla placenta viene diretto al cuore fetale attraverso il dotto venoso, evitando il circolo epatico. Dall’atrio destro, il sangue passa in quello sinistro attraverso il forame ovale e da qui viene diretto nel ventricolo sinistro e nell’aorta fetale. Il razionale dello studio del flusso nel dotto venoso è legato al fatto che nei feti con anomalie cromosomiche e con malformazioni cardiache si può avere un'inversione dell'onda relativa alla contrazione atriale (onda A). L'inversione dell'onda A nel dotto venoso si riscontra nel 65% dei feti affetti da Trisomia 21. La tecnica di rilevamento prevede di posizionare il volume campione a cavallo della valvola tricuspide in almeno tre diversi punti (mediale, centrale, laterale), con un settaggio Doppler specifico per visualizzare le velocità del flusso.
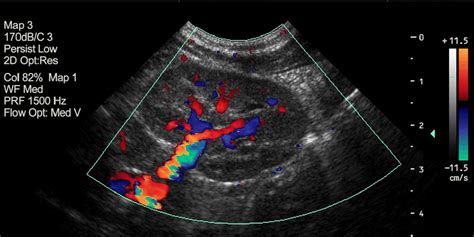
Il Rigurgito della Valvola Tricuspide
Nel corso della stessa ecografia viene talvolta valutata anche la competenza della valvola tricuspide, che è la valvola cardiaca tra l’atrio e il ventricolo destro. Il rigurgito della tricuspide è caratterizzato da un'onda invertita con velocità che raggiunge e supera i 60 cm/sec. La sua presenza può essere un ulteriore indicatore di rischio per anomalie cromosomiche o malformazioni cardiache.
Il Test del DNA Fetale (NIPT): Uno Screening Avanzato e Non Invasivo
Dalla decima settimana di gestazione è disponibile un ulteriore strumento di screening, non invasivo, basato sull’analisi del DNA fetale circolante nel sangue materno (cfDNA), noto anche come NIPT (Non-Invasive Prenatal Testing).
Come Funziona e la sua Alta Sensibilità
L'analisi del cfDNA nel sangue materno può rilevare circa il 99% dei feti con trisomia 21 e il 98% dei feti con trisomia 18 o 13 con un tasso di falsi positivi (FPR) dello 0,1-0,2%. Pertanto, nelle gravidanze singole, le prestazioni dello screening di queste trisomie mediante il test del cfDNA sono superiori, sia in termini di tasso di rilevamento più elevato che di FPR sostanzialmente inferiore, a quelle di tutti gli altri metodi che combinano età materna, risultati ecografici del primo o secondo trimestre e analisi biochimiche del siero del primo o secondo trimestre. Questo nuovo metodo di screening riduce drasticamente il numero di donne che necessitano di un test invasivo da circa il 20% a meno del 3% e allo stesso tempo aumenta il tasso di rilevamento della sindrome di Down e di altre anomalie cromosomiche importanti da meno del 50% a più del 95%. Il cfDNA riflette il genoma placentare, quindi mosaicismo placentare confinato, mosaicismo materno o raramente condizioni materne (come neoplasie) possono spiegare risultati cfDNA discordanti con il cariotipo fetale.
Prenatal Next | Il test del DNA fetale spiegato dal genetista
Limiti e Necessità di Conferma Invasiva
Nonostante la sua elevatissima sensibilità e specificità, il cfDNA resta uno screening. Un risultato “ad alto rischio” non è una diagnosi e va sempre confermato con un test diagnostico invasivo (villocentesi o amniocentesi) prima di prendere decisioni cliniche importanti. Fattori che possono ridurre la "fetal fraction" (la percentuale di DNA fetale nel sangue materno) includono un BMI elevato della madre, un prelievo troppo precoce, patologie autoimmuni e, in alcuni studi, terapie anticoagulanti (come l'eparina), che possono aumentare il tasso di risultati indeterminati o "no-call". Alcuni test cfDNA offrono anche l’analisi “genome-wide” di rare autosomal trisomies e microdelezioni. L'offerta del NIPT tramite Servizio Sanitario Nazionale (SSN) varia per Regione (universalità, criteri di accesso, fasce di rischio o progetti pilota), ma è disponibile anche in intramoenia o nel settore privato.
Soft Markers del Secondo Trimestre: Valore e Interpretazione
L'ecografia rimane centrale sia per la datazione, sia per la ricerca di marker e anomalie d'organo. Nel secondo trimestre, l'ecografia morfologica tra 18 e 22 settimane è raccomandata per tutte le gravidanze. Sebbene nel primo trimestre l'aumento dell'NT e l'assenza/ipoplasia dell'osso nasale aumentino il sospetto di Trisomia 21, nel secondo trimestre il riscontro di "soft markers" isolati ha un valore aggiunto limitato se lo screening iniziale è stato negativo. I "soft markers" sono dei segni ecografici che possono essere associati alla sindrome di Down, ma si trovano molto spesso anche nei feti sani. È importante ricordare che di per sé non sono malformazioni e non hanno alcun significato per la salute del bambino che nascerà. Circa metà dei feti Down non presenta alcun tipo di anomalia all’esame ecografico, compresi i soft markers. L’attenzione si concentra su malformazioni maggiori, le quali, se presenti, rendono raccomandato il microarray rispetto al cariotipo standard per aumentare il tasso diagnostico. Il rischio di sindrome di Down viene calcolato partendo dal rischio per età (o dal rischio individuale risultante dal test di screening), che viene modificato moltiplicandolo per un fattore (detto likelihood ratio) diverso a seconda del marker. Viceversa, l’assenza dei markers riduce il rischio di circa la metà.
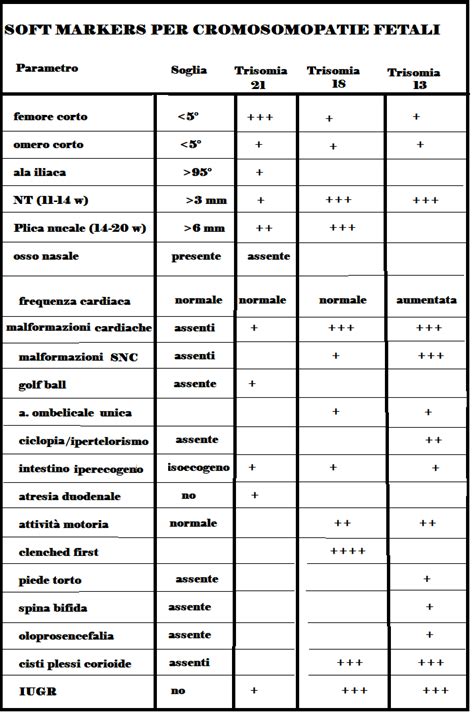
Di seguito, una panoramica dei principali soft markers che possono essere valutati durante l'ecografia di secondo trimestre:
Focus Iperecogeno Intracardiaco
Questo marker è molto frequente, riscontrandosi nell’1-3% dei feti sani. Si evidenzia ecograficamente come un’area iperecogena (cioè più bianca), solitamente all’interno del ventricolo sinistro del cuore. Origina dalla calcificazione di uno dei muscoli papillari del cuore, che hanno la funzione di tenere ancorati i lembi della valvola atrio-ventricolare. Il focus iperecogeno non è una malformazione del cuore e non compromette in alcun modo la funzionalità cardiaca. Se isolato, non modifica il rischio di sindrome di Down e non è un'indicazione all'esecuzione di ecocardiografia fetale, poiché non si associa a malformazioni cardiache.
Dilatazione Renale Pelvica (Pielactasia)
Si riscontra nell’1-3% dei feti sani, soprattutto di sesso maschile. Consiste nella dilatazione della pelvi renale, la struttura che convoglia l’urina dal rene fetale verso l’uretere. Una dilatazione superiore ai 5mm pone l’indicazione per una valutazione dettagliata dell’anatomia fetale, tramite ecografia di secondo livello. Quando la pelviectasia è superiore ai 10mm, solitamente accompagnata da dilatazione dei calici (calicopielectasia), si parla di idronefrosi. In questi casi sarà importante valutare lo spessore e l’aspetto del parenchima renale, che nei casi di ostruzione più importante (15-20mm e oltre) potrebbe essere alterato (assottigliamento della corteccia renale, aspetto iperecogeno, eventuale presenza di cisti corticali).
Cisti dei Plessi Corioidei
Si osservano nell’1-3% dei feti sani nel corso del secondo trimestre. Ecograficamente si rileva la presenza di aree anecogene (ovvero più scure) all’interno dei plessi corioidei. I plessi corioidei sono strutture all'interno dei ventricoli cerebrali, che producono il liquido che bagna il cervello. La presenza delle cisti dei plessi corioidei non costituisce una malformazione e non ha alcun significato per il benessere e lo sviluppo del bambino che nascerà. Se isolata, non modifica il rischio di sindrome di Down. In realtà, rappresenta un marker di trisomia 18, ma anche in questo caso, se non ci sono malformazioni associate, non cambia il rischio cromosomico e quindi non è indicata l’amniocentesi.
Iperecogenicità Intestinale
Si riscontra nell’1% di tutti i feti. Ecograficamente l’intestino appare più bianco (“iperecogeno”, si parla di “iperecogenicità intestinale”), in modo tale da assumere la stessa intensità dell’osso.
Femore Corto
Si riscontra nell’1% dei feti. Ecograficamente, la misura della lunghezza del femore cade al di sotto del 5° percentile. Può essere costituzionale (se i genitori sono bassi, anche il feto avrà il femore più piccolo della norma). In caso di femore corto, si esegue una valutazione dettagliata dell’anatomia fetale e solitamente viene discussa l’opportunità di effettuare la diagnosi invasiva. È necessario il monitoraggio della crescita fetale. Le displasie scheletriche sono patologie rarissime, e solitamente danno altri segni oltre al femore corto. Bisogna però ricordare che in alcune situazioni patologiche (ad esempio l’acondroplasia, una forma di nanismo) la diagnosi avviene nel terzo trimestre, mentre nel secondo trimestre le misure delle ossa lunghe possono essere nella norma.
Plica Nucale Inspessita (Nel Secondo Trimestre)
Si osserva nell’1% dei feti nel secondo trimestre e consiste nella misurazione della cute dietro al collo del bambino. La sua presenza aumenta di 10 volte il rischio di sindrome di Down in questo periodo gestazionale.
Arteria Ombelicale Unica
Normalmente nel cordone ombelicale ci sono tre vasi: due arterie (dal feto verso la placenta) e una vena (che porta il sangue placentare verso il feto). In caso di arteria ombelicale unica, in assenza di altre anomalie, non si modifica il rischio di sindrome di Down e pertanto non è indicata l’esecuzione del cariotipo. È consigliabile monitorare la crescita fetale con controlli seriati.
Protocolli e Accreditamento: La Garanzia di Affidabilità
Per garantire la massima accuratezza e attendibilità dei test di screening prenatale, l'adesione a protocolli rigorosi e l'accreditamento degli operatori sono essenziali.
Il Ruolo della Fetal Medicine Foundation (FMF) e SIEOG
Tutte le Linee Guida nazionali (SIEOG - Società Italiana di Ecografia Ostetrico-Ginecologica) ed internazionali raccomandano che il Medico che esegue la misurazione della Translucenza Nucale sia accreditato presso la Fetal Medicine Foundation di Londra (www.fetalmedicine.com). Ciò è di fondamentale importanza sia per garantire una corretta misurazione che per essere sicuri che il test venga refertato nel modo corretto. Esistono in Italia anche alcuni centri che eseguono valutazioni simili con software simili a quello originale, ma che non sono stati validati da sperimentazioni adeguate a livello internazionale. Si raccomanda, quindi, di verificare che chi esegue la misurazione sia accreditato presso la FMF di Londra. Questo tipo di valutazione non può essere effettuata se non si è accreditati presso questa fondazione.
Il Calcolo del Rischio e la Spiegazione alla Coppia
La procedura prevede che il valore della NT venga poi inserito, assieme ad alcuni altri dati tra cui l’età materna, in un software che viene appunto fornito solo a questi operatori accreditati. Mediante tale software vengono inseriti nel programma età della madre, misurazione del CRL fetale, frequenza cardiaca, valore della NT e visualizzazione o meno dell’osso nasale. Se si effettua nello stesso tempo il prelievo ematico, si inseriranno anche i due valori delle sostanze misurate nel sangue (free-beta-hCG e PAPP-A). Il software fornirà il fattore di rischio calcolato e il fattore di rischio di base della madre, calcolato in base alla sua età. Il risultato del test (sola NT o Bitest) DEVE essere riportato come fattore di rischio (ad esempio 1:100) e NON come valore assoluto della NT. Questo modo di presentare i risultati è cruciale per la comprensione del rischio da parte della coppia. In questo modo, la coppia potrà valutare se si ritiene soddisfatta del rischio Down o se ritiene di voler effettuare un’eventuale indagine invasiva (amniocentesi o villocentesi). Sarà cura del Medico che esegue la valutazione spiegare i risultati alla coppia, illustrando chiaramente i benefici, i limiti e le alternative di ogni opzione.
Passaggi Successivi e Opzioni Diagnostiche Invasive
Quando i test di screening indicano un rischio elevato di sindrome di Down, o la presenza di anomalie significative, si apre la discussione sulle opzioni diagnostiche invasive.
Villocentesi e Amniocentesi: Diagnosi Certa e Rischi
In tal caso vi è l’indicazione ad effettuare quanto prima un cariotipo fetale (mappa cromosomica) mediante una villocentesi o un’amniocentesi. La villocentesi si esegue in genere tra 10 e 13 settimane e campiona i villi coriali placentari; l’amniocentesi dal secondo trimestre (≥15 settimane) e campiona liquido amniotico. Entrambe consentono diagnosi citogenetica o genomica del feto. In presenza di malformazioni fetali all’ecografia, il microarray è raccomandato perché aumenta il tasso diagnostico rispetto al cariotipo standard. La scelta di effettuare l'esame del cariotipo fetale fuga tutti i dubbi, potendosi avere la certezza di un cariotipo normale o alterato, ma sottopone la paziente al rischio di incorrere nella complicanza più temuta per questa metodica invasiva, l'interruzione della gravidanza, con un rischio stimato intorno all'1% circa. Pertanto, la decisione di sottoporsi a tali procedure deve essere presa con piena consapevolezza dopo un'adeguata consulenza. Un esempio concreto di percorso clinico si è verificato quando una paziente, a seguito di un Bitest con rischio trisomia 21 di 1:33, con plica nucale di 3.3 mm e osso nasale non visibile, ha scelto di sottoporsi ad amniocentesi. Nonostante l'ansia per i lunghi tempi di attesa per i risultati (due o tre settimane, anche se talvolta i centri chiamano prima in caso di anomalie), il cariotipo fetale è risultato essere normale, portando un enorme sollievo.
Il Percorso Dopo un Rischio Elevato o NT Aumentata
Se i risultati di screening, come una NT aumentata, indicano un rischio elevato, ma i test diagnostici invasivi (come la villocentesi o l'amniocentesi) risultano normali, vi sono comunque altri rischi da considerare. Studiando un elevatissimo numero di feti con NT aumentata, si è visto che un aumentato spessore della translucenza nucale può essere associato anche a una lunga serie di malformazioni congenite e sindromi, prime fra tutte le malformazioni del cuore. L’esame dovrà comunque, anche in caso di sospetto di malformazione, essere seguito da una nuova ecocardiografia fetale a 20-21 settimane, poiché alcuni quadri non sono chiari già a 16 settimane.
Ecocardiografia Fetale e Rischi Residui
Se tutti questi esami (cariotipo fetale, ecocardiografia) risultano normali, esiste un rischio residuo stimato intorno al 2-5% che alla nascita possano essere evidenziate anomalie o sindromi anche importanti che l’ecografia non può diagnosticare in utero. Tuttavia, è rassicurante sapere che un feto cui è stata riscontrata una Translucenza Nucale aumentata, ma che non ha anomalie cromosomiche né altre anomalie alle ecografie dettagliate effettuate successivamente, ha >90% di possibilità di essere un bambino/individuo perfettamente sano e normale. La NT, come altri markers, non è espressione di malformazione fetale ma è un indicatore di sospetto per cromosomopatie, cardiopatie congenite, displasie scheletriche e sindromi congenite; la cromosomopatia associata più frequentemente a una NT aumentata è la Sindrome di Down.
Importanza del Consenso Informato e della Terminologia
Ogni fase del percorso di screening e diagnosi prenatale deve essere accompagnata da una comunicazione chiara e rispettosa. Lo screening e la diagnosi prenatale devono essere offerti a tutte le persone in gravidanza con informazioni chiare su benefici, limiti e alternative. Il consenso informato e la decisione condivisa sono pilastri fondamentali, così come la tutela dei dati genetici (categoria speciale ai sensi del GDPR). È essenziale utilizzare una terminologia rispettosa e aggiornata. Espressioni storiche come “mongolismo/mongoloide” sono inappropriate e stigmatizzanti e non vanno usate.
La Sindrome di Down: Aspetti Clinici e Qualità della Vita
La sindrome di Down è una condizione caratterizzata da specifici tratti fisici che possono includere ipotonia (ridotto tono muscolare), fessura palpebrale obliqua in alto, piega palmare singola e staturetta. Tuttavia, è cruciale ricordare che ogni persona è unica e può presentare tali caratteristiche in misura variabile o non presentarle affatto. Sono frequenti comorbidità gestibili, come cardiopatie congenite, patologie tiroidee, otorinolaringoiatriche e oculari. L’aspettativa di vita nelle nazioni ad alto reddito è oggi mediamente superiore ai 55-60 anni, con variabilità legata alle comorbidità e al miglioramento dell’assistenza sanitaria, testimoniando un progresso significativo nella qualità della vita delle persone con sindrome di Down. Dopo una gravidanza con trisomia 21 “libera”, il rischio in una successiva gravidanza è circa l'1% oltre al rischio legato all’età materna (o il maggiore fra i due). Se la trisomia 21 è dovuta a traslocazione Robertsoniana, è indicato il cariotipo dei genitori. Con genitori normali, il rischio residuo è in genere ~2-3%; se un genitore è portatore, il rischio dipende dal sesso del portatore e dal cromosoma coinvolto: madre portatrice 10-15%, padre portatore ~1-3%.
Considerazioni Medico-Legali e Servizio Sanitario Nazionale (SSN)
In presenza di una NT aumentata o di un test combinato (NT + Bi-Test) alterato, il Medico Ecografista deve informare la paziente sulle problematiche correlate e sulla opportunità di effettuare sia uno studio del cariotipo fetale (Amniocentesi) che una consulenza genetica. Le prestazioni per la tutela della maternità rientrano nei Livelli Essenziali di Assistenza (LEA) e sono in esenzione ticket secondo calendari e condizioni definite (codici “M” indicati sulle ricette dematerializzate), fornendo un quadro di supporto per le future mamme all'interno del Servizio Sanitario Nazionale.