Il viaggio che porta alla formazione di una nuova vita è un intricato balletto biologico, che inizia con la fecondazione e culmina con l'annidamento di un embrione nell'utero materno. In questo processo delicatissimo, un ruolo centrale è svolto da un messaggero chimico di vitale importanza: la Gonadotropina Corionica Umana, meglio conosciuta con l'acronimo hCG. Questo ormone non è solo il segnale che conferma l'inizio di una gravidanza, ma è un vero e proprio architetto che facilita l'impianto dell'embrione e ne sostiene lo sviluppo nelle fasi più precoci, orchestrando un dialogo complesso tra l'embrione e il corpo materno. Comprendere il ruolo dell'hCG significa addentrarsi nei meccanismi più profondi della riproduzione umana e delle condizioni essenziali per il successo di una gestazione.
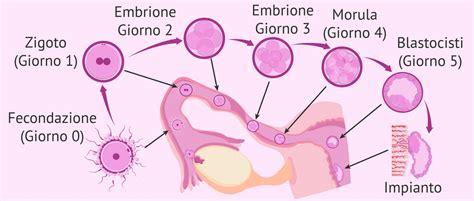
Il Percorso verso l'Impianto: Dalla Fecondazione alla Blastocisti
Lo sviluppo embrionale, o "embriogenesi", non è semplicemente una serie di processi biologici che seguono la fecondazione, ma un percorso che inizia ben prima, con la formazione delle cellule riproduttive. La formazione delle cellule uovo immature, chiamate oogoni, avviene già nella vita intrauterina della donna. Fin dall'infanzia, si sviluppano i follicoli all'interno delle ovaie, ciascuno contenente un ovocita. Tuttavia, solo a partire dalla pubertà, uno, o occasionalmente due di questi follicoli, raggiungeranno la maturità ogni mese durante il ciclo mestruale, grazie all'azione di ormoni come l'FSH (ormone follicolo-stimolante).
Questo percorso include diverse tappe cruciali del follicolo ovarico:
- Follicolo primario: immaturo, contiene l'ovocita primario circondato da cellule.
- Follicolo pre-antrale (in crescita): le cellule del follicolo primario si moltiplicano, circondando l'ovocita, grazie all'ormone FSH.
- Follicolo antrale (maturo): si forma una cavità piena di liquido, l'antrum, mentre l'ovocita primario continua a maturare. Il follicolo maturo prende il nome di Follicolo di Graaf.
- Ovocita secondario: l'ovocita primario, proseguendo la sua maturazione, diventa ovocita secondario e viene avvolto da uno strato di cellule che formano la zona pellucida, una membrana essenziale che avvolge l'uovo nei mammiferi.
L'ovocita è pronto per essere fecondato da uno spermatozoo quando viene trasportato nelle tube di Falloppio, due organi cavi che collegano l'utero all'ovaio. La fecondazione può avvenire quando uno spermatozoo incontra l'ovulo nelle Tube di Falloppio. Degli innumerevoli spermatozoi prodotti nei testicoli maschili, solo uno, dopo l'eiaculazione, riuscirà ad attraversare la corona radiata che circonda l'ovulo e a superare la membrana. È importante notare che, in alcune rare circostanze, può essere rilasciato più di un ovulo durante un ciclo mestruale. Quando ciò accade e più di uno di questi ovuli viene fecondato con successo da spermatozoi diversi, può verificarsi una gravidanza gemellare.
Una volta che uno spermatozoo ha attraversato la corona radiata e raggiunto la membrana cellulare esterna dell'ovulo, il processo di fecondazione è pronto per iniziare. Il concepimento avviene quando gli spermatozoi, risalendo l'utero, raggiungono la cellula uovo matura, rilasciata dall'ovaio durante l'ovulazione e disponibile per la fecondazione. Il periodo in cui è possibile che l'uovo venga fecondato inizia 4-5 giorni prima dell'ovulazione e termina 1-2 giorni dopo. Ciò è possibile considerando che la cellula uovo matura, una volta espulsa dall'ovaia, sopravvive per circa 24 ore, mentre gli spermatozoi possono rimanere vitali nell'apparato genitale femminile fino a 72-96 ore.
Dopo la formazione dello zigote, il processo di sviluppo embrionale procede attraverso diverse fasi embrionali prima dell'annidamento nell'endometrio, la mucosa che riveste internamente l'utero. Il primo stadio successivo è la "morula", una palla compatta di cellule dall'aspetto simile a una mora. Quando la morula continua a dividersi, si trasforma gradualmente in una "blastocisti" circa cinque-sei giorni dopo la fecondazione. Questa fase è caratterizzata dalla formazione di una cavità centrale chiamata "blastocele". Nella blastocisti si possono individuare due parti principali: il "trofoblasto" (o "trophectoderma"), che diventerà la placenta, e la massa cellulare interna che darà origine all'embrione stesso.
L'Endometrio: La Culla Accogliente per l'Embrione
L'impianto dell'embrione non si ottiene in tutti i cicli mestruali, anche se il sesso non protetto viene effettuato durante i giorni fertili. È necessario creare il giusto ambiente uterino, dove l'endometrio e l'embrione possano interagire in modo sincronizzato. L'endometrio è lo strato più interno dell'utero, che si rinnova ad ogni ciclo mestruale per accogliere l'embrione durante la gravidanza. Se l'impianto non viene effettuato, l'endometrio si sviluppa e viene rimosso ogni mese sotto forma di mestruazione.
Durante tutto il ciclo mestruale, l'endometrio si ispessisce e cambia gradualmente grazie all'azione degli ormoni sessuali femminili: estrogeni e progesterone. Affinché l'impianto embrionale possa avvenire, l'endometrio deve essere ricettivo. Questo si ottiene quando il suo spessore endometriale è compreso tra 7 e 10 mm e appare trilaminato. Oltre a questo, alcune molecole devono essere espresse anche nell'utero, come citochine, integrine, molecole di adesione e fattori di crescita, che sono responsabili di mediare un dialogo stretto con l'embrione. Le citochine, in particolare, sono proteine che regolano le interazioni tra le diverse cellule del corpo e contribuiscono al "dialogo" tra l'endometrio e l'embrione, svolgendo una funzione fondamentale, anche se il loro ruolo completo è ancora oggetto di studio.
Il Momento Cruciale: L'Impianto Embrionale e le Sue Fasi
Il nidificazione dell'embrione avverrà solo quando l'endometrio sarà ricettivo, in un periodo noto come "finestra di impianto", che dura circa 4 giorni. Per la maggior parte delle donne, questa finestra va dal 20° al 24° giorno del ciclo mestruale. A questo punto, se la fecondazione è avvenuta, la blastocisti avrà circa 6 o 7 giorni e sarà pronta per l'impianto. Tuttavia, ci sono donne con una finestra di impianto spostata, che può portare al fallimento dell'impianto e alla sterilità. In breve, l'impianto avviene in un momento specifico del ciclo mestruale, quando l'endometrio passa da uno stato non ricettivo a uno ricettivo sotto l'influenza degli ormoni e c'è sincronia tra l'embrione e l'endometrio.
Una volta stabilito il dialogo tra l'embrione e l'endometrio materno, avviene l'impianto embrionale, di solito nel terzo medio della parte posteriore dell'utero. Questo processo è estremamente complesso e si articola in diverse fasi:
- Trattenimento e pre-contatto: Intorno ai 5 e 6 giorni di sviluppo, l'embrione inizia a "schiudersi" (hatching), fino a quando non perde la sua zona pellucida, la membrana proteica esterna che lo protegge nei primi giorni dopo la fecondazione. Con l'aumento delle dimensioni dell'embrione, la zona pellucida si assottiglia fino a rompersi. Infine, l'embrione riesce a lasciarla attraverso una serie di contrazioni e comincia ad interagire con l'endometrio. Nei pazienti sottoposti a trattamento di FIVET, è possibile trasferire nell'utero blastocisti già covate, sia perché la cova è avvenuta in coltura, sia perché è stata effettuata l'eclosione assistita, una tecnica che può promuovere l'impianto degli embrioni.
- Apposizione: Durante questa fase, l'embrione cerca la sua posizione sul tessuto endometriale e rimane immobile mentre si orienta, in modo che la sua massa cellulare interna punti verso l'endometrio per consentire la corretta formazione della placenta in seguito. I cosiddetti "pinopodi" svolgono qui un ruolo molto importante: si tratta di proiezioni citoplasmatiche delle cellule epiteliali endometriali che aiutano la blastocisti ad entrare in contatto. È stato dimostrato che questi pinopodi sono chiari marcatori morfologici della ricettività endometriale e compaiono solo durante la finestra di impianto, scomparendo intorno al 24° giorno del ciclo.
- Adesione: Il trofoectoderma della blastocisti aderisce all'epitelio endometriale ed è legato dall'azione delle molecole di adesione, tra cui integrine (β1, β3 e β4), L-selectine, proteoglicani e fibronectine. Ciò avviene circa 7 giorni dopo la fecondazione, quando la blastocisti ha già un diametro di 300-400 µm. Le selectine e le molecole di adesione svolgono infatti un ruolo cruciale nell'attaccamento dell'embrione all'endometrio.
- Invasione: La blastocisti, più precisamente il trofoblasto o trofoectoderma embrionale, prolifera nell'endometrio, sposta le cellule epiteliali e infine invade lo stroma endometriale, entrando in contatto con il sangue della madre. L'intero meccanismo di invasione è controllato da citochine, molecole che fungono da mediatori dell'impianto e permettono un dialogo tra l'embrione e l'endometrio. In risposta a questo dialogo, si attiva la blastocisti e si avvia la differenziazione del trofoblasto in citotrofoblasto e sinciziotrofoblasto. In particolare, è il sinciziotrofoblasto che acquisisce la capacità invasiva. Sintetizza enzimi proteolitici come serinproteasi, metalloproteasi e collagenasi che rompono la membrana basale dell'epitelio endometriale e permettono l'ingresso completo della blastocisti. Questa distruzione dell'endometrio durante la penetrazione del sinciziotrofoblasto è la causa della leggera emorragia vaginale di cui soffrono alcune donne, la ben nota emorragia da impianto, che può essere confusa con una mestruazione anomala.
Questo processo complesso, pur sembrando semplice, non è ancora pienamente compreso e rappresenta uno degli eventi più delicati e determinanti del processo riproduttivo umano.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
L'Ormone Chiave: La Gonadotropina Corionica Umana (hCG)
Nel contesto di questi eventi, emerge una sostanza chimica fondamentale: la Gonadotropina Corionica Umana (hCG). È una glicoproteina ad attività ormonale, prodotta prima dall'embrione stesso e poi dalla placenta. Nelle donne che non hanno intrapreso una gravidanza e negli uomini, l'hCG non è presente o lo è in quantità minime, con un intervallo di riferimento normale per la Beta hCG (la subunità specifica di ciascuna gonadotropina) generalmente tra 0 e 5 mlU/ml.
La sintesi dell'hCG inizia nel momento in cui si verifica l'annidamento dell'ovulo fecondato nell'utero, vale a dire una settimana circa dopo il concepimento, e circa 6-12 giorni dopo la fecondazione, quando l'embrione, sotto forma di blastocisti, si impianta nella parete uterina. Le cellule del trofoblasto, che daranno origine alla placenta, iniziano immediatamente a secernere hCG. Una volta iniziata la secrezione, la concentrazione della gonadotropina corionica umana raddoppia ogni due giorni, o ogni 24/48 ore nelle prime otto settimane, e presenta un picco 60-70 giorni dopo la fecondazione, quindi diminuisce per rimanere stabile per il resto della gestazione. In genere, raddoppia ogni 2-3 giorni nelle prime settimane, raggiungendo il valore di picco tra le settimane 8 e 11. Successivamente, diminuisce lentamente.
hCG e la Regolazione Ormonale della Gravidanza
La missione biologica dell'hCG è critica: salvare il corpo luteo. Il corpo luteo è una struttura temporanea nell'ovaio che, dopo l'ovulazione, secerne progesterone. Senza un segnale di "avvenuto impianto", il corpo luteo si degrada in circa 14 giorni, i livelli di progesterone crollano e si innesca il flusso mestruale. L'hCG agisce legandosi agli stessi recettori dell'ormone LH (Ormone Luteinizzante), un'altra gonadotropina prodotta dalla ghiandola pituitaria, stimolando il corpo luteo a continuare la produzione di progesterone. L'ormone progesterone, prodotto dal corpo luteo nell'ovaio dopo l'ovulazione, aumenta lo spessore dell'endometrio e favorisce la produzione di sostanze chimiche che consentono all'embrione di aderire. Il mantenimento del progesterone è infatti essenziale per evitare il rifiuto dell'embrione da parte del sistema immunitario materno, oltre a favorire lo sviluppo della parete uterina e l'irrorazione di sangue nella stessa per consentire la crescita dell'embrione. Questo ciclo si ripete finché, intorno alle 10 settimane dopo il concepimento, la placenta comincia ad autoprodurre il progesterone, assumendo così il ruolo del corpo luteo. L'hCG, insieme ad altri ormoni come il progesterone e l'estrogeno, aiuta anche a mantenere la mucosa uterina e stimola la tiroide, supportando l'impianto della blastocisti.
Oltre a questa funzione fondamentale nel mantenimento della gravidanza, l'hCG viene utilizzato per innescare il picco di LH nei trattamenti di riproduzione assistita, poiché la somiglianza esistente tra questi due ormoni consente l'uso di hCG esogeno per indurre un picco di LH, attivando così le reazioni a cascata che inducono la maturazione follicolare e degli ovociti. Il fatto di utilizzare hCG consente anche il supporto della fase luteale, fondamentale per la produzione di progesterone.
hCG come Diagnosi di Gravidanza
L'hCG è comunemente chiamato "ormone della gravidanza" perché è l'ormone rilevato da tutti i test di gravidanza, siano essi fatti a casa con le urine o tramite un esame del sangue presso l'ambulatorio medico. Già nelle prime settimane di gestazione, l'hCG comincia a ricoprire un ruolo importante nel processo di nutrimento del bambino, e la sua presenza è il primo indicatore di una gravidanza in atto.
- Test Casalingo (Home Test): È uno strumento qualitativo e monouso, progettato per l'autodiagnosi, con lo scopo di dare una risposta binaria: Sì/No, incinta/non incinta. Questi test utilizzano anticorpi monoclonali specifici per la subunità beta dell'hCG presenti sulla striscia reattiva. Quando l'urina viene applicata, se è presente hCG, questa si lega agli anticorpi, innescando una reazione cromatica (la famosa linea o il simbolo "+"). Questi test identificano la presenza dell'hCG quando la sua concentrazione supera una certa soglia (solitamente 25 mIU/mL). Dopo circa 2 settimane dall'annidamento dell'embrione fresco di concepimento nella parete uterina, l'hCG può essere rilevata nelle urine. I livelli di hCG aumentano rapidamente nei primi giorni di gravidanza e possono essere rilevati nel sangue circa otto giorni dopo il giorno stimato del concepimento con i metodi di laboratorio più sensibili. I test di gravidanza per uso domestico possono rilevare tale sostanza nelle urine qualche giorno dopo, a seconda della loro sensibilità. La maggior parte dei test di gravidanza per uso domestico ha un'accuratezza superiore al 99% nel rilevare la gravidanza dal giorno in cui sono previste le mestruazioni. Tuttavia, è possibile avere un falso negativo, soprattutto a gravidanza appena iniziata, a fronte di una quantità talmente limitata di hCG nelle urine da non poter essere rilevata.
- Test di Laboratorio: L'analisi può essere qualitativa su siero, simile al test casalingo ma eseguita su un campione di sangue, eliminando le variabili dell'urina, oppure quantitativa (dosaggio beta-hCG). Il laboratorio non si limita a dire "se" c'è hCG, ma misura esattamente quanta ce n'è (in mIU/mL). Questa trasformazione il test da un semplice semaforo in un potente strumento diagnostico. L'affidabilità del test ematico è estremamente alta, vicina al 100%. Il dosaggio ematico rappresenta il "gold standard" per la diagnosi di gravidanza.
La sensibilità di un test è la minima concentrazione di hCG che può rilevare, espressa in milliUnità Internazionali per millilitro (mIU/mL). I test moderni hanno sensibilità che variano tipicamente tra 10 e 25 mIU/mL. Un test con sensibilità di 10 mIU/mL può teoricamente rilevare una gravidanza un giorno o due prima di uno con sensibilità di 25 mIU/mL. In condizioni ideali, i test di gravidanza moderni, sia domestici che di laboratorio, hanno sensibilità e specificità vicine al 99%.
Variazioni dei Livelli di hCG: Cosa Significano
I livelli di hCG aumentano rapidamente ed esponenzialmente nelle prime settimane di gravidanza. Il tipico livello di hCG di circa quattro settimane di gravidanza si aggira intorno a 140 mUI/ml. Sebbene sia molto basso nelle prime fasi della gravidanza, dopo qualche giorno comincia a moltiplicarsi rapidamente. Tuttavia, i livelli di hCG variano da persona a persona, e non è possibile confrontarli facilmente. I livelli normali possono presentare differenze enormi e variare anche giorno dopo giorno, rendendo i raffronti di scarsa utilità.
- Livelli elevati di hCG: Un livello elevato di hCG può essere generalmente considerato come indice di gravidanza. Secondo uno studio pubblicato nel 2018 nel Journal of Perinatal Medicine, il livello di Beta hCG risulta significativamente più elevato nelle donne con una gravidanza gemellare (multipla) rispetto alle donne con una gravidanza singola. Questo aumento del livello di hCG potrebbe anche essere il motivo per cui alcune donne che hanno due gemelli hanno una grave nausea mattutina rispetto alle donne in attesa di un solo bambino. Valori alti possono essere associati anche a datazione non corretta della gravidanza, gravidanza molare (una rara condizione in cui c'è una crescita anormale del trofoblasto), o, più raramente, tumori trofoblastici. È inoltre possibile rilevare livelli elevati quando una donna si trova in una fase di gravidanza più avanzata rispetto a quanto stimato.
- Livelli bassi di hCG: Un basso livello di hCG può significare diverse cose a seconda del punto in cui si è nella gravidanza. Potrebbe indicare che è ancora troppo presto per un rilevamento significativo, e il livello aumenterà con l'avanzare della gravidanza. Potrebbe esserci una stima errata dell'età gestazionale. Tuttavia, un tasso decrescente o basso di aumento dell'hCG nell'arco di 48 ore può essere un segno di una gravidanza ectopica (fuori dall'utero) o di un aborto spontaneo. In caso di gravidanza ectopica, il livello di hCG può semplicemente raggiungere un plateau o aumentare a una velocità molto bassa. Se il livello di hCG diminuisce continuamente, ciò indica che si è verificato un aborto o che la gravidanza potrebbe interrompersi. Valori bassi o che non crescono abbastanza possono orientare verso gravidanza ectopica, rischio di aborto o ritardo dell'ovulazione. Ogni caso va valutato da un medico con ecografia e follow-up ormonale.
In presenza di valori iniziali dubbiosi o inferiori al previsto, il medico può prescrivere un secondo dosaggio dopo 48-72 ore per valutare l'andamento. In un andamento "normale", i livelli dovrebbero aumentare di almeno il 60% circa ogni 48 ore nelle prime settimane. L'ecografia è lo strumento decisivo: permette di visualizzare la sede della gravidanza (intrauterina/extrauterina), valutare dimensioni embrionali, attività cardiaca e possibili anomalie strutturali, integrando così le informazioni fornite dai livelli di hCG. Le Linee Guida della Gravidanza Fisiologica emanate dal Ministero della Salute raccomandano la pianificazione della prima ecografia per determinare l'epoca gestazionale e confermare la corretta sede d'impianto, riservando il test quantitativo del sangue a casi specifici, come sintomi anomali, storia di poliabortività o pregresse complicanze.
hCG come Marcatore Tumorale
Oltre al suo ruolo cruciale in ostetricia, la Beta hCG può essere utilizzata come marcatore tumorale in alcune condizioni cliniche. L'hCG appartiene a quel gruppo di sostanze che si possono trovare in quantità aumentate nel sangue, nelle urine o in altri liquidi corporei in presenza di alcuni processi neoplastici. In particolare, l'aumento delle sue concentrazioni plasmatiche può essere correlato soprattutto alla presenza di alcuni tumori benigni e maligni dell'ovaio, del testicolo e del trofoblasto. Elevate concentrazioni di beta-hCG nel sangue sono correlate a coriocarcinoma testicolare e del sito placentare, mola idatiforme e seminoma. La sua misurazione, tramite analisi del sangue o delle urine, permette non solo di confermare una gravidanza e monitorarne l'andamento, ma anche di individuare eventuali anomalie come gravidanza extrauterina o rischio di aborto spontaneo, e di essere usata per diagnosi al di fuori della gestazione.
Fattori che Influenzano l'Impianto e i Livelli di hCG
Molti fattori influenzano lo sviluppo dell'embrione e causano modifiche fisiologiche anche nel corpo materno. Durante le prime 9 settimane di gravidanza, si verificano una serie di trasformazioni significative nell'embrione e nel corpo materno. Settimane 1-2 vedono la blastocisti impiantarsi nell'endometrio e le cellule germinali primordiali iniziare a formare i precursori degli organi. Settimane 3-4, l'embrione sviluppa il tubo neurale, le prime cellule cardiache e inizia a battere il cuore, con la formazione delle prime strutture di occhi e orecchie. Settimane 5-6 mostrano i primi abbozzi di arti, un ulteriore sviluppo del cuore e del sistema circolatorio, e l'inizio della formazione dell'apparato digerente. Nelle settimane 7-8, l'embrione diventa un feto, con dita di mani e piedi, reni funzionanti e inizia a urinare nell'ambiente amniotico. Dalle settimane 9-11 si parla di sviluppo fetale, con gli organi interni che continuano a maturare. Il viso si sviluppa ulteriormente, con l'apertura degli occhi, le orecchie si spostano e le narici si distinguono. Le dita hanno le unghie in formazione. Il sistema nervoso si sviluppa rapidamente, con il cervello che produce neuroni e il midollo spinale che si forma. Il feto può fare movimenti involontari. Il cuore è completamente formato e batte regolarmente; fegato e reni iniziano le loro funzioni.
In questo arco di tempo, alcuni nutrienti giocano un ruolo essenziale nel favorire il corretto sviluppo embrio-fetale, nell'attività della placenta e nella regolazione del flusso sanguigno. Uno studio della SUNY Downstate University di New York, pubblicato sulla rivista Nutrients, sottolinea l'importanza dei folati e delle vitamine del gruppo B nello sviluppo neurologico nel periodo fetale fino all'età adulta di un individuo.
Lo stress può influenzare il processo di impianto dell’embrione, anche se il suo impatto preciso è ancora oggetto di studio. Da una prospettiva biologica e clinica, lo stress fisico o psicologico può alterare diversi meccanismi coinvolti nell’impianto. Avere un umore positivo, ridurre lo stress, mantenere una dieta equilibrata, fare esercizio fisico moderato ed evitare sostanze nocive come l'alcool, il tabacco e la caffeina possono contribuire in qualche modo ad ottenere l'impianto. In casi di ripetuti fallimenti dell'impianto, sono state sperimentate numerose alternative prima e anche dopo il trasferimento embrionale, specialmente nelle tecniche di riproduzione assistita (ART).
Miti e Falsi Miti sull'hCG
- hCG e nausea mattutina: L'hCG è responsabile della comparsa dei primi sintomi di gravidanza, come nausea, sensazione di malessere, sensibilità a sapori e odori, affaticamento e tensione al seno. La scienza ha dimostrato che i sintomi di gravidanza non sono influenzati dalla mera presenza dell'hCG, ma anche dai livelli di quest'ormone nel corpo della madre. Se il valore di questo ormone è alto, la donna si sentirà "particolarmente" incinta. Per questo motivo i medici tendono a rassicurare le donne soggette a forte nausea all'inizio della gravidanza, considerando il sintomo come un segnale di una gravidanza stabile. Una forma estrema di nausea potrebbe anche essere indice di una gravidanza multipla, a fronte della notevole quantità di hCG prodotta.
- Interferenze con i livelli di hCG: Alcuni medicinali utilizzati nelle cure per la fertilità agiscono sui livelli di hCG, tuttavia questo dato emerge nell'analisi dei risultati del test dell'ormone. Farmaci contenenti hCG (usati in alcuni protocolli di fertilità) possono causare falsi positivi nei test.
- hCG per la perdita di peso: Nel campo della medicina alternativa, alcuni ritengono che l'assunzione di hCG permetta di favorire la perdita di peso. Questa tesi non è stata scientificamente dimostrata, pertanto la questione rimane rischiosa. L'hCG è un ormone specifico della gravidanza e l'assunzione del suo corrispettivo sintetico è potenzialmente molto rischiosa, pertanto deve essere evitata.
- Sentire dolore durante l'impianto: Si può notare un leggero disagio simile a quello mestruale, ma non ci sono dolori significativi. Normalmente la donna non si accorge di nulla e non si rende conto che l'impianto è avvenuto fino a quando non fa un test di gravidanza e risulta positiva.
- Falsi positivi nei test di gravidanza: Poiché i test delle urine identificano la presenza dell'hCG, non è possibile ottenere un falso positivo per la gravidanza nel senso che se l'hCG è presente in una concentrazione sufficientemente elevata, il risultato sarà positivo. Tuttavia, esistono falsi positivi rari che possono essere causati da gravidanza biochimica o aborto precoce (l'impianto avviene e l'hCG inizia a salire, ma la gravidanza non progredisce), farmaci contenenti hCG, alcune condizioni mediche come le malattie trofoblastiche gestazionali o alcuni tumori, o linee di evaporazione (una linea evanescente e grigia che appare dopo l'evaporazione dell'urina).
In conclusione, le Beta hCG sono il cardine biologico su cui poggia la diagnosi precoce di gravidanza. I test urinari rappresentano un trionfo della tecnologia accessibile, offrendo un’accuratezza eccellente quando utilizzati con consapevolezza e tempismo. Tuttavia, la loro affidabilità deve essere contestualizzata all’interno dei limiti fisiologici e pratici.