
La procreazione medicalmente assistita (PMA) rappresenta un campo della medicina in costante evoluzione, offrendo speranza e soluzioni a coppie che affrontano sfide legate all'infertilità. A Pisa, centri specializzati offrono un'ampia gamma di servizi, dalla diagnosi approfondita alle tecniche terapeutiche più avanzate. Comprendere i percorsi disponibili e le metodologie impiegate è fondamentale per le coppie che si avvicinano a queste delicate procedure. Le informazioni relative all'attività dei centri di procreazione assistita vengono fornite e aggiornate periodicamente direttamente dai centri stessi all'ISS, l'Istituto Superiore di Sanità, garantendo un monitoraggio costante e una raccolta dati a livello nazionale.
Il Contesto Operativo e la Trasparenza dei Dati
Nel settore della procreazione medicalmente assistita, la trasparenza e l'accuratezza dei dati sono elementi cruciali. Le informazioni fornite dai centri all'ISS, riguardanti l'attività svolta, sono aggiornate periodicamente e permettono di avere un quadro complessivo dei servizi offerti. In particolare, la risposta "Sì" relativa alle attività di crioconservazione indica che un centro esegue queste tecniche nella sua pratica clinica di routine, evidenziando una capacità operativa completa. La sezione “Profilo del Centro” dettaglia l'attività svolta in termini di cicli iniziati, specificando le varie tecniche applicate e la tipologia di pazienti trattati con cicli a fresco, considerando la diagnosi di infertilità e l'età delle persone coinvolte.
È importante sottolineare che queste informazioni si riferiscono agli ultimi dati disponibili, come specificato nella stessa sezione, e fanno riferimento all’attività svolta circa due anni prima rispetto al momento della loro diffusione. Questa differenza temporale, di circa due anni, tra lo stato attuale del centro e la disponibilità pubblica dei dati di attività, può comportare alcune possibili incongruenze. Ad esempio, un centro che è attualmente autorizzato a svolgere attività di secondo e terzo livello, come indicato nella sezione Anagrafica, potrebbe presentare dati di attività riferibili solamente al primo livello, in quanto compatibili con il livello di autorizzazione posseduto nel periodo in cui sono stati raccolti i dati. Questa dinamica richiede una lettura attenta delle statistiche e, per informazioni aggiornate sullo stato attuale dei servizi, è sempre consigliabile rivolgersi direttamente ai centri.
Un aspetto preliminare e di grande rilevanza nel percorso di procreazione assistita è il colloquio con il medico genetista. Questo incontro è essenziale al fine di definire la necessità di effettuare indagini mirate per la ricerca di anomalie genetiche correlate all’infertilità. Questo screening è particolarmente importante sia per individuare eventuali fattori genetici che possono contribuire alla difficoltà di concepimento, sia per verificare la familiarità per patologie trasmissibili alla prole, garantendo così una maggiore consapevolezza e sicurezza per i futuri genitori e per il nascituro.
La Diagnosi dell'Infertilità Femminile: Un Approccio Multidimensionale
L'infertilità femminile può essere causata da una pluralità di fattori, ognuno dei quali richiede un'attenta valutazione diagnostica per poter definire il percorso terapeutico più appropriato. Le cause più comuni di sterilità femminile includono il difetto ovulatorio, che si manifesta con l'irregolarità o l'assenza dell'ovulazione, l'occlusione tubarica, che impedisce il passaggio degli ovociti o degli spermatozoi, i fibromi uterini, che possono alterare la morfologia della cavità uterina, e le malformazioni congenite dell’utero, le quali possono compromettere l'impianto embrionale. Altri fattori significativi sono l'endometriosi, una condizione in cui il tessuto simile all'endometrio cresce al di fuori dell'utero, una storia clinica di infezioni pelviche, pregressa chirurgia pelvica, chemioterapia, che può danneggiare la riserva ovarica, e altre condizioni mediche.
Presso centri specializzati come la Casa di Cura San Rossore a Pisa, vengono effettuate numerose diagnosi per il partner femminile, con l'obiettivo di identificare con precisione la causa o le cause dell'infertilità.
Esami Ormonali: Questi esami sono fondamentali e consentono di valutare i livelli di FSH (Ormone Follicolo-Stimolante), AMH (Ormone Anti-Mülleriano), LH (Ormone Luteinizzante) ed estrogeni. La misurazione di questi ormoni offre indicazioni cruciali sulla riserva ovarica e sulla funzionalità del ciclo mestruale. In associazione a questi, vengono analizzati anche altri ormoni come la prolattina, gli ormoni tiroidei e gli androgeni, i cui livelli alterati possono influire in modo significativo sulla funzionalità ovarica.
Tamponi Vaginali: La valutazione qualitativa e quantitativa delle principali popolazioni di microorganismi, inclusi batteri e miceti, che possono colonizzare le vie genitali femminili, è un passaggio importante per escludere infezioni che potrebbero compromettere la fertilità o il successo delle procedure di PMA.
Pap Test: Questo screening citologico è universalmente riconosciuto per la prevenzione e la diagnosi precoce dei tumori del collo dell’utero, un aspetto essenziale per la salute riproduttiva e generale della donna.
Ecografia Pelvica Transvaginale con Conta Follicoli Antrali (AFC): Eseguita in fase follicolare precoce del ciclo, questa ecografia non solo esclude patologie uterine ed ovariche, ma consente anche di valutare il numero di follicoli antrali presenti. L’AFC, in associazione ai dosaggi ormonali, permette di definire la riserva ovarica della paziente e di stimare la risposta ovarica alla stimolazione farmacologica, un dato cruciale per la pianificazione dei trattamenti.
Monitoraggio Ecografico del Ciclo: Prevede una serie di ecografie trans-vaginali eseguite regolarmente. L'obiettivo è valutare la crescita endometriale, che deve essere adeguata per l'impianto, e lo sviluppo follicolare, per identificare il momento ottimale dell'ovulazione. Questo monitoraggio può essere effettuato a scopo diagnostico, eventualmente associato a dosaggi ormonali, oppure a scopo terapeutico, per programmare rapporti mirati o il timing per il trasferimento di embrioni crioconservati o ottenuti da ovociti vitrificati.
Sonoisterosalpingografia: Questa metodica ecografica, mediante l’iniezione intrauterina di soluzione fisiologica sterile ed aria, consente di visualizzare in modo non invasivo la cavità uterina, identificando malformazioni uterine, sinechie, polipi e fibromi. Permette, inoltre, di valutare la pervietà tubarica, un fattore essenziale per il trasporto degli ovociti e degli spermatozoi.
Isteroscopia Diagnostica ed Operativa: Consente uno studio diretto della cavità uterina attraverso il passaggio di un piccolo strumento a fibre ottiche, l'isteroscopio, attraverso il condotto cervicale. Questa procedura permette di visualizzare l'intera cavità uterina e, in caso di anomalie endocavitarie quali polipi, miomi sottomucosi o setti uterini, consente anche il trattamento immediato degli stessi, trasformando la diagnosi in un intervento terapeutico.
Laparoscopia Diagnostica ed Operativa: Rappresenta un esame visivo diretto dell’anatomia della pelvi, includendo utero, tube e ovaie. Questa tecnica chirurgica mini-invasiva consente la diagnosi e il trattamento di alterazioni morfo-funzionali come aderenze, endometriosi, fibromatosi e anomalie uterine che potrebbero essere la causa dell'infertilità femminile. Durante la procedura, si può iniettare un liquido di contrasto attraverso il condotto cervicale per visualizzarne il passaggio o meno attraverso le tube, fornendo ulteriori informazioni sulla loro pervietà.
ERA Test (Endometrial Receptivity Array): Questo test diagnostico, brevettato da IGENOMIX nel 2009, è specificamente progettato per aiutare a valutare la ricettività endometriale della donna. L'ERA test rileva la “finestra d’impianto” specifica di ogni paziente, permettendo di realizzare un trasferimento personalizzato dell’embrione (pET), ottimizzando così le probabilità di successo dell'impianto.
Le cause dell'infertilità femminile
La Diagnosi dell'Infertilità Maschile: Analisi Approfondite per un Quadro Completo
Anche l'infertilità maschile può derivare da una varietà di cause, le quali necessitano di un'accurata identificazione per poter impostare un piano terapeutico efficace. Le cause di sterilità maschile possono includere patologie del tratto riproduttivo come criptorchidismo (testicolo non disceso), ipospadia (anomalia dell'apertura uretrale) o tumore del testicolo. Le infezioni, tra cui orchiti, epididimiti e prostatiti, possono compromettere la produzione e la qualità degli spermatozoi. Altri fattori includono traumi testicolari, la torsione del funicolo spermatico, patologie sistemiche come il diabete mellito, epatopatie, nefropatie, neuropatie. Il varicocele, ovvero la dilatazione delle vene testicolari, è una causa comune di infertilità maschile. Infine, fattori genetici possono giocare un ruolo significativo.
Per il partner maschile, la Casa di Cura San Rossore effettua una serie di diagnosi mirate per investigare le cause dell'infertilità.
Spermiogramma: Questo è l'esame fondamentale per la valutazione del seme. Consente di analizzare le proprietà chimico-fisiche del liquido seminale, quali volume, pH, fluidificazione e viscosità. Parallelamente, valuta la concentrazione, la motilità e la morfologia degli spermatozoi presenti nel campione, seguendo i criteri rigorosi stabiliti dal WHO (World Health Organization) per una standardizzazione internazionale dei risultati.
Test di Capacitazione: Questo test riproduce in vitro le modificazioni che gli spermatozoi subiscono nelle vie genitali femminili per acquisire la capacità di penetrare l'ovocita, un processo noto come “capacitazione”. Il test consente di selezionare gli spermatozoi con motilità e morfologia migliori e, pertanto, viene utilizzato come indagine diagnostica cruciale nella scelta del trattamento di fecondazione assistita più idoneo per una coppia, indirizzando verso la tecnica più promettente.
Spermiocoltura: Analogamente ai tamponi vaginali per la donna, la spermiocoltura prevede la valutazione qualitativa e quantitativa delle principali popolazioni di microorganismi, come batteri e miceti, che possono colonizzare le vie genitali maschili. La presenza di infezioni può influire negativamente sulla qualità del seme e sulla fertilità.
Dosaggi Ormonali: Un'analisi dei livelli ormonali è essenziale anche per il partner maschile. Vengono misurati l'ormone Luteinizzante (LH), l'ormone Follicolo-Stimolante (FSH), la prolattina (PRL) e il testosterone (T). Alterazioni nei livelli di questi ormoni possono infatti influenzare direttamente il processo di produzione degli spermatozoi, noto come spermatogenesi, e quindi la capacità riproduttiva maschile.
Ecografia Doppler Testicolare: Questo esame diagnostico per immagini è utilizzato per evidenziare eventuali anomalie anatomico-funzionali a carico dei testicoli e del sistema riproduttivo maschile. In particolare, è efficace nel rilevare la presenza di varicocele, una condizione che può compromettere la produzione e la qualità degli spermatozoi a causa di un aumento della temperatura scrotale e un alterato flusso sanguigno.
Test di Frammentazione del DNA Spermatico: Questo test analizza la percentuale di DNA spermatico danneggiato. Fornisce uno strumento aggiuntivo nello studio dell’infertilità idiopatica, cioè quando non si riesce a trovare una causa apparente, o in casi selezionati in cui non siano evidenti anomalie spermatiche significative all'esame standard del liquido seminale. La frammentazione del DNA spermatico può infatti influenzare negativamente lo sviluppo embrionale e il successo dell'impianto, offrendo informazioni aggiuntive importanti per la diagnosi e la prognosi.
Infertilità da Fattori Combinati e Aspetti Specifici
Oltre alle cause individuali di infertilità femminile e maschile, esistono situazioni in cui la sterilità può derivare da una combinazione di fattori che coinvolgono entrambi i partner o da condizioni particolari. Tra queste, si annoverano la sterilità immunologica, in cui il sistema immunitario produce anticorpi che attaccano gli spermatozoi o gli ovociti, o il rivestimento uterino, e la sterilità psicosomatica, che può interessare sia il partner femminile che quello maschile. Quest'ultima condizione evidenzia come lo stress, l'ansia e altri fattori psicologici possano influenzare i processi riproduttivi, sottolineando l'importanza di un approccio olistico nella gestione dell'infertilità. La comprensione di queste cause complesse è fondamentale per un trattamento efficace e personalizzato.
Percorsi Terapeutici nella Procreazione Assistita: Dalle Tecniche di Base a Quelle Avanzate
Una volta completato il percorso diagnostico e identificata la o le cause dell'infertilità, la Casa di Cura San Rossore propone diversi percorsi terapeutici, che spaziano da interventi minimamente invasivi a tecniche di procreazione medicalmente assistita più complesse. La scelta della tecnica più appropriata è sempre personalizzata, basata sulle specifiche esigenze della coppia e sulla natura dell'infertilità.
Monitoraggio Ecografico per Timing Rapporti Spontanei:
- Indicazioni: Questa procedura è indicata in casi di sterilità inspiegata, ovvero quando non si riscontrano cause evidenti di infertilità, o in presenza di un fattore maschile lieve. È anche considerata per coppie che preferiscono un approccio meno invasivo.
- Procedura: Prevede un monitoraggio ecografico del ciclo femminile in modo da individuare con precisione la fase ovulatoria. L'obiettivo è programmare i rapporti sessuali in concomitanza con il periodo di massima fertilità della donna. Per aumentare le probabilità di concepimento, si può associare a questa pratica la somministrazione di un farmaco per indurre l’ovulazione e/o di progesterone per supportare la fase post-ovulatoria, favorendo l'ambiente uterino per un eventuale impianto.
Inseminazione Intrauterina (IUI) su Ciclo Spontaneo o Stimolato:
- Indicazioni: La IUI è consigliata in diverse situazioni, tra cui sterilità inspiegata, fattore maschile lieve-moderato, endometriosi moderata senza compromissione tubarica accertata, e in presenza di difficoltà nei rapporti sessuali, come impotenza o vaginismo, che rendono difficile il concepimento naturale.
- Procedura: Si tratta di una tecnica ambulatoriale e generalmente indolore. Consiste nella deposizione del liquido seminale, che viene precedentemente preparato e selezionato in laboratorio tramite un processo di capacitazione, direttamente all’interno della cavità uterina. Questa deposizione viene effettuata in concomitanza con l'ovulazione per massimizzare le probabilità di incontro tra spermatozoi e ovocita. La IUI può essere praticata sia su ciclo spontaneo, sfruttando l'ovulazione naturale, sia in associazione ad una stimolazione ovarica multipla, allo scopo di indurre la crescita di più follicoli e aumentare le probabilità di successo. Anche in questo caso, è necessario un attento monitoraggio ecografico per individuare la fase ovulatoria ottimale.
FIVET (Fecondazione In Vitro con Trasferimento di Embrioni):
- Indicazioni: La FIVET è una delle tecniche di PMA più conosciute e viene indicata in presenza di un fattore tubarico, come l'occlusione delle tube, un fattore maschile di grado moderato, l'endometriosi, o in seguito a multipli fallimenti delle tecniche di I livello, come la IUI.
- Procedura: Questa è una tecnica "in provetta" che inizia con una stimolazione ovarica multipla. Alla paziente vengono somministrati farmaci tramite iniezione sottocutanea per aumentare la produzione di ovociti. È fondamentale associare a questa fase un monitoraggio ecografico e la valutazione ormonale su campioni di sangue. Questi controlli permettono di valutare la modalità di risposta ovarica alla stimolazione e la corretta crescita e maturazione follicolare, che sono indicatori cruciali per il successo della procedura. Una volta ottenuto un buon sviluppo follicolare, si procede al prelievo degli ovociti per via transvaginale, sotto controllo ecografico e in sedazione per garantire il massimo comfort della paziente. Nello stesso giorno del pick-up ovocitario, il partner effettua la raccolta del campione di liquido seminale, che viene poi capacitato in laboratorio e utilizzato per inseminare gli ovociti. Il trasferimento degli embrioni ottenuti si effettua dopo 2-5 giorni dall’inseminazione ed è una procedura rapida, indolore e di solito non richiede anestesia.
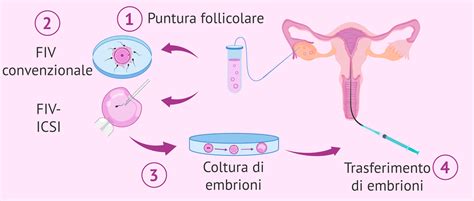
ICSI (Iniezione Intracitoplasmatica di Spermatozoo):
- Indicazioni: L'ICSI è una tecnica avanzata specificamente indicata in casi di infertilità maschile di grado severo, inclusa l'azoospermia (assenza di spermatozoi nel liquido seminale) sia ostruttiva che secretiva, dove si utilizzano spermatozoi testicolari o epididimari. È inoltre la scelta preferenziale in caso di mancata o ridotta fertilizzazione in precedenti cicli di fertilizzazione in vitro (FIV) e quando si utilizzano ovociti crioconservati, che possono avere una zona pellucida più resistente.
- Procedura: La procedura iniziale di stimolazione ovarica e monitoraggio è analoga a quella della FIVET. La differenza sostanziale risiede nelle procedure di laboratorio: in questo caso, anziché lasciare che gli spermatozoi fertilizzino spontaneamente l'ovocita in vitro, viene effettuata l’iniezione di un singolo spermatozoo direttamente all’interno del citoplasma dell’ovocita. Una volta avvenuta la fecondazione, si procede al trasferimento degli embrioni ottenuti nell’utero della paziente, con le stesse modalità della FIVET. Questa tecnica aumenta drasticamente le probabilità di fecondazione in situazioni di grave compromissione della qualità spermatica.
Agoaspirato (TeFNA) o Biopsia Testicolare per Prelievo di Spermatozoi:
- Indicazioni: Questa tecnica è utilizzata primariamente in caso di assenza di spermatozoi nel liquido seminale (azoospermia), consentendo il recupero di gameti direttamente dal testicolo.
- Procedura: L'agoaspirato testicolare (TeFNA) è una tecnica che consiste nell’aspirazione diretta di spermatozoi dal testicolo, eseguita in anestesia locale. Se la procedura di agoaspirato non riesce a recuperare spermatozoi vitali, si può ricorrere a una biopsia a cielo aperto, che prevede una piccola incisione del testicolo per ottenere frammenti di tessuto testicolare da cui isolare gli spermatozoi. Gli spermatozoi così isolati, anche se in numero ridotto, sono quindi utilizzabili con successo per la tecnica ICSI, permettendo a molti uomini con azoospermia di avere figli biologici.
Le Tecniche di Crioconservazione per la Preservazione della Fertilità
La crioconservazione rappresenta una pietra miliare nella procreazione assistita, offrendo flessibilità e maggiori opportunità alle coppie. Consiste nella conservazione a temperature estremamente basse di gameti (spermatozoi e ovociti) o embrioni, mantenendone la vitalità per un uso futuro.
Crioconservazione Spermatozoi (da Eiaculato o Agoaspirato):
- Indicazioni: La crioconservazione degli spermatozoi è raccomandata in diverse situazioni. Include patologie che necessitano di terapie inducenti danni alla spermatogenesi, come trattamenti per patologie neoplastiche (es. chemioterapia, radioterapia) o autoimmuni, che possono compromettere irreversibilmente la produzione di spermatozoi. È indicata anche prima di interventi chirurgici all’apparato urogenitale che potrebbero ledere la funzione eiaculatoria o in caso di vasectomia, offrendo una possibilità di paternità futura. Altre indicazioni comprendono l'esposizione professionale a sostanze potenzialmente genotossiche, la presenza di OAT (oligoastenoteratospermici) che presentano transitori miglioramenti della qualità del seme, un severo e progressivo peggioramento della qualità del seme, la criptozoospermia (un numero molto ridotto di spermatozoi nell’eiaculato) o in previsione di difficoltà a raccogliere il liquido seminale il giorno della PMA (per motivi psicologici o logistici).
Crioconservazione Ovociti:
- Indicazioni: Questa procedura trova diverse indicazioni nei programmi di fecondazione in vitro. È consigliata qualora il numero di ovociti a disposizione sia superiore a quello strettamente necessario per ottenere un numero di embrioni idoneo per la paziente, in accordo con la Legge 40/2004 e la Sentenza della Corte Costituzionale n°151/2009. Inoltre, è un'opzione preziosa se la paziente sottoposta al prelievo ovocitario presenta un elevato rischio di sviluppare la sindrome da iperstimolazione ovarica, permettendo di posticipare il trasferimento. Infine, la crioconservazione degli ovociti è fondamentale per la preservazione della fertilità in pazienti che devono sottoporsi a trattamenti gonadotossici, come chemioterapia o radioterapia, che potrebbero compromettere irreversibilmente la funzione ovarica.
Crioconservazione Embrioni (Sentenza della Corte Costituzionale n.151/2009):
- Dettagli: La Sentenza della Corte Costituzionale n.151 del 2009 ha rappresentato un cambiamento significativo nella normativa italiana, rendendo possibile inseminare più di 3 ovociti. Il numero di ovociti da utilizzare viene stabilito dal ginecologo curante, considerando non solo l’età della paziente ma anche le specifiche cause di infertilità. Gli embrioni che si sviluppano in modo evolutivo e non vengono trasferiti nel ciclo di trattamento primario possono essere crioconservati. Questa possibilità è di cruciale importanza, in quanto consente di utilizzarli successivamente per ulteriori tentativi di gravidanza qualora il primo non abbia successo, o per una seconda gravidanza, aumentando le probabilità cumulative di successo per la coppia senza dover ripetere l'intero processo di stimolazione ovarica e prelievo ovocitario.
Tecniche Avanzate e Procreazione Eterologa: Ampliare le Possibilità
Il panorama della procreazione medicalmente assistita si arricchisce continuamente di tecniche innovative e di approcci che rispondono a un ampio spettro di esigenze, inclusi i casi di infertilità più complessi o quelli che richiedono l'utilizzo di gameti da donatori.
Endometrial Scratching:
- Descrizione: Conosciuto anche come “graffio endometriale”, questa procedura consiste in un microtrauma deliberato dell’endometrio, lo strato interno dell'utero, che viene effettuato prima di un trattamento di FIVET/ICSI.
- Obiettivo: L’obiettivo principale di questa tecnica è attivare i fattori di crescita endometriale e modulare la risposta infiammatoria locale, al fine di favorire l’attecchimento dell’embrione all'interno della cavità uterina. Si ritiene che questo "graffio" possa migliorare la ricettività endometriale, aumentando così le probabilità di successo dell'impianto.
IUI con Seme di Donatore (Inseminazione Intrauterina Eterologa):
- Indicazioni: Questa procedura è specificamente indicata nei casi di fattore maschile grave, dove gli spermatozoi del partner maschile non sono sufficienti o idonei per la fecondazione, o in situazioni di assenza completa di spermatozoi non recuperabili.
- Procedura: La procedura in sé non differisce dalla IUI omologa, che utilizza il seme del partner. La differenza sostanziale risiede nel fatto che viene utilizzato un campione di liquido seminale crioconservato ottenuto da un donatore selezionato. I donatori sono sottoposti a rigorosi screening medici e genetici per garantire la massima sicurezza e compatibilità, nel rispetto delle normative vigenti.
ICSI Eterologa (Iniezione Intracitoplasmatica di Spermatozoo con Gameti Donati):
- Indicazioni: L'ICSI eterologa è indicata in tutte le situazioni di sterilità comprovata di uno o entrambi i partner, in cui non è possibile disporre di propri gameti competenti. Questo include casi di grave compromissione della funzione ovarica o testicolare, patologie genetiche gravi che si desidera evitare di trasmettere alla prole, o situazioni in cui la partner femminile è Rh-negativo e gravemente isoimmunizzata, e il partner maschile è Rh-positivo, per prevenire complicazioni legate all'incompatibilità Rh.
- Procedura: La tecnica prevede l'esecuzione di una procedura ICSI, ma con l'utilizzo di ovociti provenienti da una donatrice selezionata e/o di liquido seminale proveniente da un donatore. A seconda della situazione clinica, si possono utilizzare ovociti da donatrice con il liquido seminale del partner maschile della coppia, oppure ovociti della partner femminile con seme di donatore, o ancora entrambi i gameti da donatori. Gli embrioni ottenuti da questa fecondazione vengono successivamente trasferiti in utero nella partner femminile, dopo un adeguato trattamento preparatorio dell'endometrio, per renderlo ricettivo. Il timing del trasferimento viene personalizzato mediante una serie di ecografie seriate, al fine di ottimizzare le condizioni per l'impianto e aumentare le probabilità di successo.
Le cause dell'infertilità femminile
L'Importanza di un Centro Specializzato e la Ricerca di Informazioni Specifiche
Per le coppie che considerano un percorso di procreazione assistita, la scelta di un centro specializzato e l'accesso a informazioni complete e aggiornate sono passaggi fondamentali. I centri, come la Casa di Cura San Rossore a Pisa, sono strutturati per fornire un supporto a 360 gradi, dalla fase diagnostica più delicata a quella terapeutica più avanzata, inclusa la gestione delle tecniche di crioconservazione e della procreazione eterologa.
È importante ricordare che le informazioni dettagliate sull'attività clinica sono oggetto di monitoraggio da parte di enti come l'ISS, che raccolgono e aggiornano periodicamente i dati forniti direttamente dai centri. Tuttavia, per ottenere informazioni specifiche e attuali, come i contatti diretti (ad esempio, il numero di telefono), gli orari di ricevimento, o per fissare un primo colloquio orientativo, è sempre consigliabile contattare direttamente la struttura di interesse. Questo garantisce di ricevere le informazioni più precise e personalizzate, consentendo alle coppie di intraprendere il percorso più adatto alle loro esigenze con la massima chiarezza e supporto. La complessità e la sensibilità dei trattamenti di PMA rendono indispensabile un dialogo aperto e diretto con i professionisti del settore, che possono fornire tutte le risposte necessarie e guidare la coppia attraverso ogni fase del processo.
tags: #numero #telefono #procreazione #assistita #pisa