Il muco cervicale è un indicatore cruciale della fertilità femminile, le cui caratteristiche mutano in sincronia con le fasi del ciclo mestruale sotto l'influenza degli ormoni sessuali. Questa sostanza, rilasciata dal collo dell'utero, gioca un ruolo fondamentale nel processo riproduttivo naturale, facilitando o ostacolando il passaggio degli spermatozoi verso l'ovulo. Tuttavia, nel contesto dei trattamenti di procreazione assistita, in particolare dopo un trasferimento embrionale (post-transfer), la sua presenza o assenza, così come le sue specifiche qualità, possono assumere significati diversi e generare interrogativi legittimi nelle donne che affrontano questo percorso. Comprendere le variazioni del muco cervicale e il loro significato, sia in condizioni naturali che durante un trattamento, è essenziale per una gestione consapevole della salute riproduttiva e per alleviare ansie infondate.
1. Il Ruolo Fondamentale del Muco Cervicale nella Fertilità Naturale
La cervice è il canale che collega la vagina con l'utero, misurando circa 3 cm. Essa svolge due funzioni principali legate alla fertilità: è il luogo dove gli spermatozoi entrano nel loro percorso per fecondare l'ovulo ed è il tubo attraverso il quale il bambino nasce dopo 40 settimane di gestazione durante un parto vaginale. All'interno di questa struttura, il muco cervicale, o secrezione cervicale, rappresenta un componente chiave. Questa sostanza mucosa, rilasciata dal collo dell'utero, modifica il suo aspetto e la sua consistenza a seconda del periodo del ciclo mestruale della donna, per effetto degli ormoni sessuali.
Le funzioni principali del muco cervicale sono molteplici e strettamente connesse alla capacità riproduttiva. In primo luogo, cambia la sua consistenza, passando da più densa a più acquosa, per consentire il passaggio degli spermatozoi al momento dell'ovulazione. Successivamente, ha il compito di proteggere lo sperma dall'ambiente vaginale, che è naturalmente acido e ostile. Il muco cervicale svolge anche una selezione degli spermatozoi, lasciando passare solo quelli più adatti alla fecondazione e filtrando quelli difettosi o con ridotta motilità. Inoltre, contribuisce alla formazione dello sperma, fornendo nutrizione e separando i componenti spermatici. In sintesi, il muco cervicale funge da primo filtro per l'ingresso degli spermatozoi nell'utero.
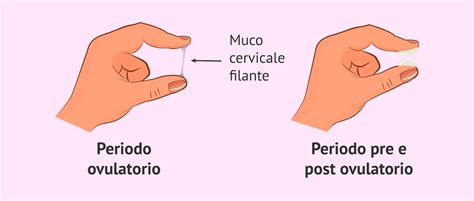
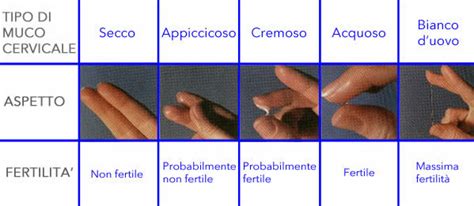
Nei giorni che circondano l'ovulazione, sotto l'influenza degli estrogeni, il muco cervicale diventa liquido, trasparente, abbondante ed elastico, spesso paragonato all'albume d'uovo crudo. Questa consistenza, descritta con il termine tedesco "spinnbarkeit" per indicarne la filanza, è cruciale per facilitare il movimento degli spermatozoi verso l'ovulo. Questa fase di muco fertile può durare da alcuni giorni fino a una settimana, a seconda del ciclo individuale e dei livelli ormonali, aumentando solitamente fino al giorno dell'ovulazione. Dopo i giorni fertili, quando inizia il rilascio di progesterone, questo muco diventa sottile, viscido e denso, oppure più secco, denso e meno favorevole al passaggio dei gameti maschili, creando una barriera protettiva contro batteri e spermatozoi. Il colore può variare da opaco, bianco o giallastro.
2. Infertilità di Origine Cervicale: Un Fattore da Non Sottovalutare
Qualsiasi alterazione della cervice può implicare un problema di sterilità. Tuttavia, solo il 5-10% delle coppie che hanno difficoltà a rimanere incinte sperimenta l'infertilità causata dal fattore cervicale. Le alterazioni del collo dell'utero che possono portare alla sterilità a causa di un fattore cervicale possono essere differenziate in anatomiche o funzionali. In entrambi i casi, la corretta migrazione degli spermatozoi nell'utero e nelle tube di Falloppio è influenzata.
Tra le alterazioni anatomiche, che normalmente comportano un blocco nella cervice uterina, troviamo:
- Anomalie dello sviluppo: Si verificano sin dalla nascita a causa di difetti nella fusione dei condotti di Müller, come la duplicazione cervicale, l'agenesia cervicale o l'ipoplasia cervicale.
- Tumori: Possono manifestarsi come polipi, fibromi o cisti. La loro origine è normalmente benigna e possono essere eliminati con un intervento chirurgico. Il caso più grave sarebbe il cancro della cervice uterina, spesso causato da un'infezione da papillomavirus umano (HPV). È importante distinguere i polipi cervicali o endocervicali da quelli endometriali, che appaiono all'interno della cavità uterina. I polipi che si formano sulla cervice possono anche crescere nella vagina.
- Traumi: Possono essere prodotti da un intervento chirurgico o apparire occasionalmente, come lacerazioni, punture, fistole o incontinenza degli orifizi interni ed esterni.
- Cervicite: Si tratta di un'infiammazione acuta o cronica della cervice uterina, di solito causata da infezioni microbiche come clamidia, Trichomonas vaginalis, candida o micoplasma. La cervicite può prevenire la gravidanza e causare infertilità, oltre a provocare altri disagi come leucorrea, dismenorrea, e dolore durante il sesso.
Ci sono anche altre alterazioni a livello della cervice, ma il loro impatto sulla fertilità delle donne è minimo o molto basso.
Le alterazioni funzionali si riferiscono invece alla variazione delle caratteristiche del muco cervicale, come la sua consistenza, la quantità, l'acidità, ecc. Qualsiasi alterazione del flusso cervicale può impedire l'ingresso di spermatozoi nella cavità uterina e quindi causare infertilità. Le cause più comuni di alterazioni del muco cervicale includono:
- Insufficiente rilascio di estrogeni: Se non viene prodotta una quantità adeguata di estrogeni dall'ovaio durante la fase follicolare del ciclo mestruale, il muco cervicale diventa più spesso e non permette il passaggio degli spermatozoi al momento dell'ovulazione.
- Farmaci: Alcuni farmaci, come il citrato di clomifene, hanno un'azione anti-estrogenica sulle ovaie, che può ridurre la produzione di muco cervicale.
- Infezioni: L'invasione di microrganismi nel collo dell'utero provoca anche un'alterazione del muco, oltre all'infiammazione delle pareti cervicali.
- Anticorpi anti-sperma: La loro presenza nel muco cervicale è anche una conseguenza di un'infezione e può rendere il muco ostile agli spermatozoi.
CERVICALE e ANSIA: 5 sintomi da controllare
3. Diagnosi delle Problematiche Cervicali
Gli studi sul fattore cervicale non vengono effettuati di routine su tutte le donne con problemi di infertilità. Tuttavia, se la donna presenta sintomi o se si sospetta un'alterazione a livello della cervice uterina, si possono effettuare test specifici.
Prima di questi esami più approfonditi, il ginecologo esegue un esame fisico e un'ecografia su tutte le donne che si sottopongono a un check-up. In alcuni casi, alcuni cambiamenti nella cervice possono già essere rilevati in questo primo esame. La dottoressa Jennifer Boyle, specialista in ostetricia e ginecologia, sottolinea come la cervice abbia la forma simile a una ciambellina e si componga di due tipi di cellule, con l'interno che contiene cellule granulari che producono il muco cervicale.
I test diagnostici specifici includono:
- Test postcoitale (SCT) o test Sims-Huhner: Questo esame studia la presenza o l'assenza di spermatozoi mobili nel muco cervicale dopo il rapporto sessuale.
- Colture microbiologiche: Vengono eseguite per confermare la presenza di un'infezione batterica o microbica.
- Test di permeabilità cervicale: In questa procedura, viene inserita una cannula per verificare se il canale cervicale è facilmente pervio o se c'è un'ostruzione.
- Test immunologico in vitro: Questo test valuta l'interazione tra muco e seme, le caratteristiche del muco, la capacità degli spermatozoi di attraversare il muco cervicale e la presenza di anticorpi antisperma in entrambi i fluidi.
- Isteroscopia: Permette di osservare l'interno della cervice grazie all'introduzione di una telecamera.
Normalmente, le alterazioni della cervice vengono rilevate nell'esame ginecologico di routine con ultrasuoni o citologia. Se non è molto chiaro o se c'è una causa di sterilità che potrebbe essere dovuta al fattore cervicale, è possibile fare altri test come quelli spiegati.
4. Opzioni Terapeutiche per l'Infertilità Cervicale
Il trattamento del fattore cervicale dipende dalla causa specifica che sta causando l'infertilità. Le opzioni terapeutiche più comunemente utilizzate oggi includono:
- Antibiotici: L'uso di farmaci antibiotici è indicato in caso di infezioni vaginali o cervicite acuta. È fondamentale identificare il microrganismo che causa l'infezione per selezionare il tipo di antibiotico appropriato. Per la cervicite cronica, potrebbe essere necessaria una combinazione di trattamento antibiotico e chirurgia.
- Terapia degli estrogeni: In caso di muco cervicale insufficiente o inadeguato, la somministrazione di estrogeni esogeni può portare a un miglioramento della quantità e della qualità del muco cervicale. Gli estrogeni devono essere assunti durante la prima fase del ciclo mestruale, dal 5° giorno circa al 13° giorno.
- Intervento chirurgico: Questo metodo è appropriato quando è presente un'escrescenza (come un polipo o un fibroma) che deve essere rimossa, così come quando ci sono anomalie nello sviluppo della cervice o traumi che necessitano di riparazione. Infine, la cauterizzazione della cervice è il metodo più appropriato per rimuovere cellule maligne o agenti infettivi.
- Inseminazione artificiale (IA): Questo trattamento di riproduzione assistita è adatto alle coppie o alle donne con fattore cervicale che desiderano avere un figlio. L'inseminazione artificiale è una procedura molto semplice che consiste nell'introduzione di spermatozoi, precedentemente preparati (capacitati), direttamente nella cavità uterina con una cannula di inseminazione. Questo evita la barriera formata dalla cervice e aumenta le possibilità di gravidanza, superando il problema del muco cervicale che può essere molto denso e impedire l'ingresso degli spermatozoi. Se con tale manovra l'ovocita viene fertilizzato, l'embrione può poi "naturalmente" impiantarsi in utero. Ci sono anche segnalazioni sempre più frequenti di donne con fattore cervicale che ricorrono alle tecniche di fecondazione assistita per avere un bambino.
5. Il Muco Cervicale nel Contesto della Procreazione Assistita e Post-Transfer
Nel percorso della procreazione assistita, in particolare dopo un trasferimento embrionale, la percezione e il significato del muco cervicale subiscono un'importante variazione. La tecnica di fecondazione in vitro (FIV), seguita dal trasferimento embrionale, bypassa completamente le funzioni primarie del muco cervicale legate al passaggio degli spermatozoi. L'embrione viene introdotto direttamente nell'utero, rendendo irrilevante la presenza di muco filante e trasparente, che è invece cruciale per la fecondazione naturale. Questo è un punto fondamentale per le donne che, dopo un transfer, si interrogano sull'assenza di tale tipo di muco, temendo che possa indicare un esito negativo.
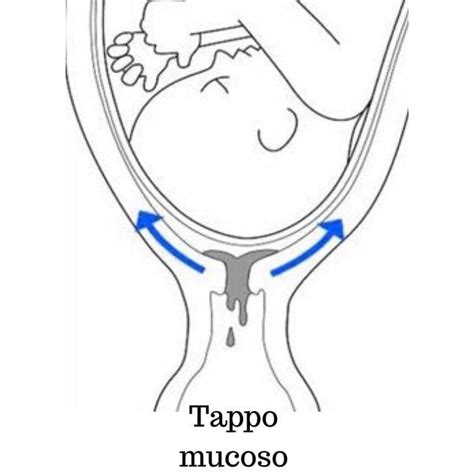
In questa fase, l'attenzione si sposta sulle variazioni ormonali successive al concepimento o, nel caso del transfer, sulla preparazione dell'utero per l'impianto e il mantenimento della gravidanza. Un ruolo chiave è giocato dall'aumento del progesterone, che viene spesso somministrato esogenamente (es. Prometrium) per sostenere la fase luteale e favorire l'impianto. Il progesterone ha l'effetto di ispessire il muco cervicale, rendendolo meno liquido, più denso e appiccicoso. Questo cambiamento crea una sorta di "tappo mucoso" nel canale cervicale, il cui scopo principale è proteggere l'utero, e quindi il feto in crescita, da infezioni esterne. Questo tappo rimane in posizione per la maggior parte della gravidanza e viene espulso solo verso la fine, spesso come preludio al travaglio.
Molte donne, come emerge dalle discussioni, esprimono preoccupazione per non vedere il muco "fertile" post-transfer. Testimonianze comuni come "io questo muco proprio non lo vedo, né giallino, né filante, né trasparente, né a chiara d'uovo" o "anche io il muco questo sconosciuto" sono frequenti. Tuttavia, è importante ricordare che il muco cervicale "non si è mai fatto vedere dalle mie parti" anche in donne che poi sono rimaste incinte naturalmente. Come sottolineato da alcune, il muco "sicuramente ce l'hai internamente vicino alla cervice", e "spesso il muco rimane nella cervice (lo puoi vedere con l'eco trasvaginale), ma non scende giù". Questo suggerisce una variabilità individuale nella quantità e nella visibilità del muco esterno.
La dottoressa Monica Antinori evidenzia che, quando si cerca un bambino, si pensa spesso a segnali più tradizionali di gravidanza. Eppure, la valutazione della quantità e qualità di muco presente sulla cervice può offrire indizi importanti. Tuttavia, la sua produzione si riduce e cambia anche di consistenza, tendendo a divenire più denso e appiccicoso, soprattutto nei primi tempi post-concepimento. Pertanto, l'assenza di muco filante dopo un transfer è un'indicazione fisiologica del cambiamento ormonale e non deve essere interpretata come un segno negativo.
6. Interpretare le Variazioni del Muco Dopo il Concepimento o il Transfer Embrionale
L'assenza di muco cervicale filante e trasparente, tipico del periodo fertile, può essere un indicativo sintomo di gravidanza, ma non per tutte le donne. Dopo il concepimento o un transfer embrionale, il corpo di una donna inizia subito a subire cambiamenti per sostenere l'eventuale gravidanza. La produzione e la consistenza del muco cervicale cambiano in risposta ai mutamenti ormonali, principalmente a causa dell'aumento del progesterone, che è fondamentale per il mantenimento della gravidanza.
L'aumento del progesterone porta il muco cervicale a diventare più spesso, denso e appiccicoso, formando il cosiddetto "tappo mucoso" nel canale cervicale. Questo tappo ha lo scopo di proteggere l'utero e il feto in crescita da infezioni esterne e rimane in posizione per la maggior parte della gravidanza. Quindi, se una donna non osserva il muco "a chiara d'uovo" dopo un transfer, questo è perfettamente normale e, anzi, è un segnale che il corpo sta rispondendo all'aumento dei livelli di progesterone, che sono desiderabili in questa fase.
Tuttavia, è importante notare che la consistenza e la quantità del muco cervicale possono variare notevolmente da donna a donna e da gravidanza a gravidanza. Alcune donne potrebbero non notare grandi cambiamenti nel muco cervicale, mentre altre potrebbero vedere differenze significative.
- Più spesso e appiccicoso: Diversamente dal muco elastico e acquoso osservato durante i giorni fertili, il muco dopo il concepimento tende ad essere più denso e appiccicoso.
- Colore opaco: Il muco può apparire più opaco, non chiaro come durante l'ovulazione.
- Meno abbondante: Mentre alcune donne potrebbero notare un aumento del muco subito dopo il concepimento, il muco tende generalmente a ridursi in quantità man mano che la gravidanza progredisce.
In alcuni casi, nelle prime settimane di gravidanza, è possibile notare un aumento di perdite, di una secrezione bianca e lattiginosa, considerata fisiologica e nota con il nome di leucorrea gravidica. Questo è l'effetto degli estrogeni e, se non emana cattivo odore e non è pruriginosa, non deve destare preoccupazione, distinguendosi dalla leucorrea infettiva.
Anche l'assenza di muco cervicale può essere il campanello d'allarme di alcune condizioni che non vanno trascurate, come disturbi dell'ovulazione (se non avviene o non è regolare), alterazioni ormonali come la sindrome dell'ovaio policistico (SOP), o condizioni legate ad altri squilibri. In tali casi, si può avere assenza o riduzione marcata di muco. Tuttavia, nel contesto post-transfer, dove il corpo è sotto stimolazione ormonale e con un embrione già introdotto, l'assenza del muco fertile non ha lo stesso significato diagnostico. La dottoressa Boyle afferma che l'utero viene sigillato al fine di proteggere un'eventuale gravidanza, e che a volte si possono notare "piccoli grumi appiccicosi sulla biancheria". È cruciale non allarmarsi per la mancanza di un muco "tradizionalmente" fertile in un periodo in cui la sua funzione è già stata bypassata e gli ormoni stanno lavorando per consolidare una possibile gravidanza.
7. Monitoraggio del Muco Cervicale: Metodi e Suggerimenti
Il monitoraggio del muco cervicale è una pratica che può fornire preziose informazioni sulla fertilità femminile, sia che si stia cercando una gravidanza naturalmente sia che si voglia semplicemente conoscere meglio il proprio corpo. La natura ha dotato il corpo femminile di vari meccanismi biologici che possono aiutarci a comprendere i diversi stati di fertilità durante il ciclo mestruale. Tuttavia, come molte donne hanno sperimentato, riconoscere e interpretare correttamente il muco può essere una sfida.
Per monitorare il muco cervicale, è essenziale un'osservazione regolare e attenta. Molte persone notano la presenza di muco cervicale abbondante prima dell'ovulazione sulla carta igienica o sugli slip. Altre preferiscono inserire un dito nella vagina per controllare. La dottoressa Boyle suggerisce che potrebbe essere più facile notare il muco cervicale dopo un movimento intestinale, poiché la spinta può portare il muco più vicino all'esterno della vagina. Per una valutazione più accurata, si può prelevare una piccola quantità di muco tra pollice e indice e provare poi ad allontanare le dita. La possibilità di estendersi in lunghi filamenti (come la mozzarella filante della fetta di pizza allontanata dal piatto) è indicativo di giorni fertili.
È importante notare che il muco non deve essere ricercato internamente con eccessiva fretta o ossessione. Inizialmente, bisogna concentrarsi sulla sensazione di bagnato o asciutto, che può essere un indicatore importante anche in assenza di muco visibile. Come dicono alcune donne, "l'umido lo senti bene", e "non si è mai fatto vedere dalle mie parti, Però l'anno scorso sono rimasta incinta e il muco non l'avevo notato." Questo conferma che la visibilità esterna non è l'unico parametro e che il muco può essere presente internamente.
Per un monitoraggio efficace, si possono seguire i seguenti suggerimenti:
- Osservazione e registrazione regolare: È essenziale osservare e registrare giornalmente le modifiche del muco cervicale a partire dai primi giorni dopo la mestruazione, preferibilmente alla stessa ora. Mantenere un diario o usare un'app specifica (come Flo) può aiutare a tracciare i cambiamenti nel tempo e prevedere i giorni più fertili.
- Valutazione della consistenza e del colore: Prestare attenzione alla quantità, alla consistenza (liquido, appiccicoso, cremoso, elastico) e al colore (trasparente, bianco, giallastro).
- Riconoscere la sensazione: Anche se non si ha muco visibile all'esterno, imparare a riconoscere la sensazione (di secchezza, umidità, scivolosità) è altrettanto importante. Questo è particolarmente vero per le donne che riferiscono di essere sempre "asciutte".
- Evitare il salvaslip: Assorbendo le secrezioni, il salvaslip può mascherare la sensazione e rendere più difficile il riconoscimento del muco.
- Idratazione: Bere molta acqua può aiutare a migliorare la qualità del muco.
- Consultare un'insegnante del metodo Billings: Per chi ha difficoltà nell'interpretazione, un'insegnante esperta può offrire una guida personalizzata, aiutando a descrivere con parole proprie ciò che si vede e si sente, senza fare paragoni con descrizioni altrui. L'errore più comune è interpretare qualcosa in base a un'idea predefinita, come aspettarsi di vedere esattamente una "chiara d'uovo".
È fondamentale lavarsi le mani con acqua e sapone prima di tentare di prelevare il muco per evitare l'introduzione di batteri nell'area vaginale. Trovare una posizione comoda, come sedersi sul water o stare in piedi con una gamba sollevata, può facilitare il prelievo. Dopo aver finito, lavare nuovamente le mani.
8. Fattori che Possono Influire sulla Produzione del Muco Cervicale
La produzione e le caratteristiche del muco cervicale possono essere influenzate da una varietà di fattori, sia interni che esterni al corpo femminile. Comprendere questi fattori è cruciale per interpretare correttamente le variazioni del muco e per individuare eventuali anomalie.
Tra i fattori più significativi troviamo:
- Ormoni: Il muco cervicale è prodotto dalle ghiandole che si trovano all'interno e intorno alla cervice ed è controllato principalmente dagli estrogeni. Questi ormoni sono responsabili dei cambiamenti che il corpo attraversa durante il ciclo mestruale. Dopo l'ovulazione, l'aumento dei livelli di progesterone causa l'ispessimento del muco.
- Condizioni endocrine: Disturbi come la sindrome dell'ovaio policistico (SOP) possono modificare i livelli di estrogeni nel corpo e indurre la produzione di più muco cervicale per più giorni durante il ciclo.
- Farmaci: Alcuni medicinali possono influire sulla produzione del muco. Il citrato di clomifene, usato per indurre l'ovulazione, ha un'azione anti-estrogenica che può rendere il muco cervicale più spesso e meno favorevole. Anche gli antistaminici possono ridurre la produzione di muco. Al contrario, i farmaci a base di estrogeni, prescritti per favorire la fertilità o trattare condizioni come l'endometrio sottile, possono aumentare la quantità di muco prodotta. I contraccettivi che impediscono l'ovulazione, come la spirale intrauterina e i contraccettivi orali combinati, modificano il muco cervicale e per questo non si noteranno perdite ad albume d'uovo intorno alla metà del ciclo.
- Riguardo a un mucolitico contenente guaifenesina (come quello presente nello sciroppo Robitussin), è stato ipotizzato che, preso per bocca, fluidificherebbe anche il muco cervicale e aumenterebbe le probabilità di gravidanza. Tuttavia, come sottolineato da esperti, non vengono riportate esperienze scientifiche significative in grado di confermare tale offerta pubblicitaria, e le segnalazioni in letteratura sono di scarsissimo valore. Alcune donne hanno provato anche l'olio di enotera (o primula), che è un fitoestrogeno e può avere buoni effetti sul muco, sia in termini di quantità che di consistenza. Si consiglia di prenderlo fino all'ovulazione e non dopo.
- Stile di vita: Essere in sovrappeso può influire sul ciclo, perché le cellule di grasso comportano un aumento di estrogeni prodotti dal corpo, il che può influire sul muco. Anche lo stress può avere un impatto sulle fluttuazioni ormonali e, di conseguenza, sul muco cervicale.
- Infezioni: Le infezioni sessualmente trasmissibili (IST), così come problemi di salute vaginale come la vaginite batterica e le infezioni fungine (es. candida), possono influire sulla qualità del muco cervicale e, in alcuni casi, provocare variazioni di colore e odore nelle perdite. Ad esempio, le persone affette da vaginite batterica possono avere perdite con odore simile al pesce. L'invasione di microrganismi nel collo dell'utero provoca anche un'alterazione del muco, oltre all'infiammazione delle pareti cervicali (cervicite).
- Pratiche da evitare: La dottoressa Boyle sconsiglia l'uso di lavande vaginali perché potrebbero essere dannose e modificare il muco cervicale.
9. Quando è Necessario Consultare un Medico Riguardo al Muco Cervicale
Sebbene il muco cervicale sia una componente naturale e variabile del ciclo femminile, ci sono situazioni in cui le sue alterazioni possono indicare un problema di salute o richiedere un consulto medico specialistico. È importante prestare attenzione ai segnali che il corpo invia e non esitare a cercare il parere di un professionista.
È consigliabile consultare il medico se le variazioni del muco cervicale o delle perdite vaginali ti preoccupano. Allo stesso modo, se si rilevano possibili segnali di infezione, è il caso di fare una visita. Tali segnali possono includere:
- Cambio di colore: Muco cervicale giallo, verde o grigio. Il muco non fertile è più opaco, bianco o giallastro, ma colori intensi o anomali possono indicare infezione.
- Odore insolito: Un odore sgradevole, ad esempio simile al pesce, può essere un segno di vaginite batterica o altre infezioni.
- Prurito o bruciore: Queste sensazioni nella zona vaginale o cervicale sono spesso associate a infezioni fungine o batteriche.
Inoltre, l'assenza persistente di muco cervicale o il mancato cambiamento di consistenza, soprattutto in un contesto di ricerca di gravidanza naturale, può essere un campanello d'allarme. Se non c'è muco o non cambia mai di consistenza, ad esempio, si potrebbe essere in presenza di disturbi dell'ovulazione (non avviene o non è regolare), o di alterazioni ormonali, come la sindrome dell'ovaio policistico (PCOS). In questi casi, monitorare la temperatura basale può essere un primo passo per comprendere meglio la situazione. Alcuni farmaci, stress e condizioni genetiche preesistenti possono essere la causa di secchezza vaginale.
La dottoressa Boyle afferma che "il muco cervicale è molto importante per la nostra salute e la nostra fertilità", ma anche che la quantità e consistenza è soggettiva. Pertanto, è utile osservare la situazione per un periodo di tempo per avere un parametro adeguato e personale di riferimento prima di allarmarsi. Se effettivamente non si riesce a capire né il muco né la sensazione, è necessario indagare. Oppure si hanno cicli anovulatori, oppure l'ovulazione non è accompagnata dal muco (succede di frequente dopo aver smesso la pillola ad esempio) e in questo caso è importante indagare per risolvere il problema.
Il medico sarà in grado di rispondere a eventuali domande relative ai farmaci, eseguire esami di controllo se necessario e fornire consigli e rassicurazioni, specialmente nel percorso della maternità, come sottolineato dalla dottoressa Monica Antinori.
