Il corpo femminile è un sistema dinamico e finemente regolato, e uno degli indicatori più rivelatori dei suoi stati interni è il muco cervicale. Questa secrezione, prodotta dalla cervice uterina, varia in quantità, aspetto e consistenza durante il ciclo mestruale. Osservarne i cambiamenti può aiutare le donne a individuare i giorni fertili, sia se vogliono avere un bambino, sia se, al contrario, desiderano evitare di rimanere incinte. Non solo: il monitoraggio del muco cervicale può anche contribuire a riconoscere i sintomi di una possibile gravidanza e a monitorare la salute riproduttiva generale.
In questo articolo, esploriamo in dettaglio le caratteristiche del muco cervicale e i suoi significati, con un'attenzione particolare alle perdite marroni in relazione all'ovulazione, dalla fertilità alla menopausa. Capire cosa succede nel proprio corpo, in quale fase del ciclo ci si trova e cosa possono indicare le variazioni delle perdite è importante per riuscire ad accorgersi se c’è qualcosa che non va, o semplicemente per interpretare segnali fisiologici.
Cos'è il Muco Cervicale e le Sue Funzioni Essenziali
Il muco cervicale è una sostanza secreta dalle ghiandole della cervice uterina, la parte finale dell’utero che lo separa dalla vagina. La sua produzione è sotto l’influenza degli ormoni sessuali femminili, in particolare estrogeni e progesterone. Per il 90% è composto da acqua, mentre il restante 10% è costituito da glucosio, globuli bianchi, acidi grassi, elettroliti e proteine.
Questa secrezione non è casuale; al contrario, è essenziale per il sistema riproduttivo femminile e svolge molteplici funzioni vitali. Innanzitutto, il muco cervicale lubrifica la vagina e il collo dell’utero, contribuendo al comfort e alla protezione. Grazie ai globuli bianchi che contiene, aiuta a preservare l’apparato genitale dall’aggressione di agenti patogeni esterni come virus, funghi e batteri, fungendo da difesa contro le infezioni. A seconda della fase del ciclo, il muco cervicale contrasta o facilita il passaggio degli spermatozoi, adattandosi alle esigenze riproduttive del momento. Infine, forma il cosiddetto “tappo mucoso” durante la gravidanza, una barriera che difende il feto da potenziali minacce esterne.
Durante la finestra fertile del ciclo, una delle funzioni principali del muco è quella di favorire il fluire degli spermatozoi attraverso la cervice e tutelarli dall’acidità dell’ambiente vaginale. L'interazione muco-seminale, sebbene clinicamente non più valutata con il "post-coital test" per la sua scarsa correlazione con la prognosi riproduttiva, è biologicamente fondamentale. Questo muco è definito fertile o estrogenico e può essere riconosciuto dalla donna a livello vulvare mediante la percezione di umidità. Nei periodi non fertili, invece, il muco cervicale diventa più denso per impedire l’accesso agli spermatozoi e proteggere da infezioni, tornando ad essere acido e impedendo il passaggio degli spermatozoi.
Il muco cervicale viene prodotto in quantità variabili durante tutto il ciclo mestruale. Tuttavia, è più evidente nelle fasi di maggiore attività ormonale, in particolare durante l’ovulazione, quando gli estrogeni raggiungono il loro picco. Un muco cervicale abbondante è fisiologico durante l’ovulazione e non sono poche le donne che addirittura riferiscono di sentire la biancheria intima bagnata. Questo aumento è dovuto alla necessità di facilitare la risalita degli spermatozoi verso l’utero. Al contrario, un muco cervicale scarso potrebbe indicare disidratazione, bassa produzione di estrogeni o effetti collaterali di farmaci come gli antistaminici, il che può rendere più difficile concepire.
Le Fasi del Muco Cervicale: Un Viaggio Attraverso il Ciclo
Il muco cervicale attraversa cambiamenti prevedibili durante il ciclo mestruale, seguendo l'andamento degli ormoni. L'ovulazione è un evento biologico fondamentale e ciclico che caratterizza l'età fertile della donna. Comprendere i meccanismi, i tempi e i segnali di questo processo è cruciale non solo per chi cerca attivamente una gravidanza, ma anche per una più profonda consapevolezza della propria salute riproduttiva.
Il ciclo si divide in tre fasi principali:
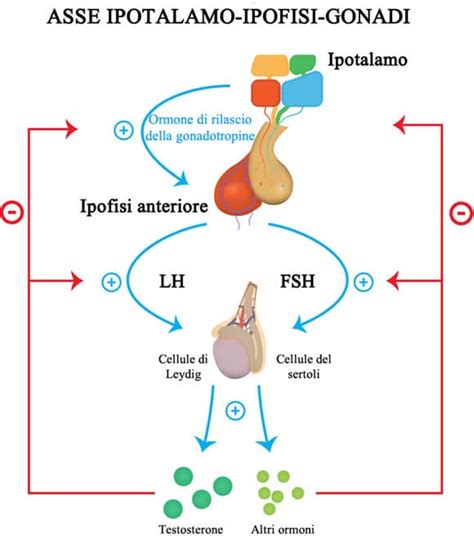
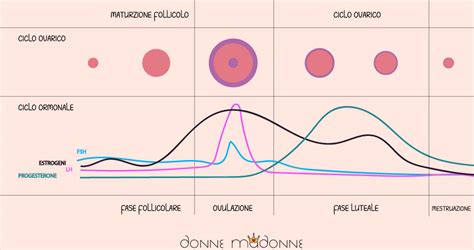
- Fase follicolare: Inizia con il primo giorno delle mestruazioni. L'ormone follicolo-stimolante (FSH) promuove la crescita di diversi follicoli ovarici, ognuno contenente un ovocita immaturo. Generalmente, solo uno di questi follicoli (il "follicolo dominante") giunge a completa maturazione, producendo crescenti quantità di estrogeni.
- Ovulazione: Il picco degli estrogeni stimola il rilascio massiccio di LH. Questo picco di LH, che precede l'ovulazione di circa 24-48 ore, provoca la rottura del follicolo dominante e il rilascio dell'ovocita.
- Fase luteale: Dopo il rilascio dell'ovocita, il follicolo rotto si trasforma in corpo luteo. Il corpo luteo secerne grandi quantità di progesterone, l'ormone che prepara l'endometrio (il rivestimento interno dell'utero) ad accogliere un eventuale embrione. Se la fecondazione non avviene, il corpo luteo degenera, i livelli ormonali crollano e si verifica la mestruazione, dando il via a un nuovo ciclo.
Le modificazioni del muco cervicale seguono questi andamenti ormonali:
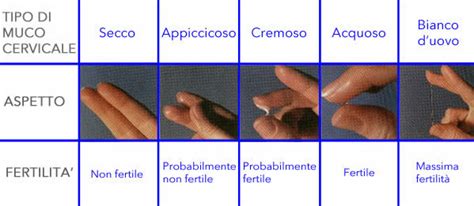
Dopo il ciclo mestruale: In questa fase, spesso definita “fase secca”, il muco cervicale è quasi assente e la sensazione vaginale è di secchezza. Il muco inizia a essere prodotto dalle cellule della cervice sotto l’influenza degli estrogeni ovarici e si presenta denso, bianco e appiccicoso. Questo tipo di muco protegge dalle infezioni e impedisce l’ingresso degli spermatozoi nell’utero, in quanto ancora non è avvenuta l’ovulazione.
Fase pre-ovulatoria: Con la crescita degli estrogeni, il muco diventa visibile e appiccicoso. In questo momento la sua funzione è iniziare a creare un ambiente favorevole, anche se ancora non ottimale, per gli spermatozoi. Nel giro di qualche giorno a livello ovarico si attiva il processo di maturazione follicolare, con produzione esponenziale di estrogeni.
Ovulazione: Durante i giorni più fertili, gli elevatissimi livelli estrogenici producono delle chiare modificazioni a livello del muco: esso, arricchendosi di acqua (circa 98% della sua composizione), diventa più fluido, di aspetto simile all’albume d’uovo crudo. Questo tipo di muco è copioso, trasparente ed elastico e semplifica il passaggio degli spermatozoi, favorendo la fecondazione. Inoltre, il muco ovulatorio è alcalino: in questo modo contrasta l’acidità vaginale e rende l’ambiente adatto alla sopravvivenza degli spermatozoi.
Fase post-ovulatoria: Dopo l’ovulazione, con l’aumento del progesterone e la carenza di estrogeni, il muco si riduce, diventando denso, bianco e opaco. La componente acquosa si riduce al 92%, producendo nella donna una sensazione di secchezza. Questi segnali indicano la fine della finestra fertile e il muco torna ad essere acido, impedendo il passaggio degli spermatozoi. È stato ampiamente dimostrato che esiste una correlazione tra il picco del muco, lo scoppio del follicolo evidenziato ecograficamente (ovulazione) e il picco plasmatico e urinario di LH (ormone luteinizzante); in media l’ovulazione avviene 16,5 ore dopo il picco di LH.
Muco Giallo e Gelatinoso, Bianco e Denso: Interpretazioni
Un muco cervicale giallo e gelatinoso può essere normale nella fase post-ovulatoria, quando il corpo si prepara per l’arrivo delle mestruazioni o per sostenere un’eventuale gravidanza. Tuttavia, se il muco giallo è accompagnato da cattivo odore, bruciore o prurito, potrebbe essere spia di un’infezione vaginale o cervicale, come una vaginosi batterica o una candidosi provocata da un fungo. In questi casi, è importante consultare un medico. In caso di infiammazioni croniche, che possono verificarsi in presenza di ectropion estesi in cui le cellule cervicali sono esposte all’ambiente acido vaginale, si osserva un muco denso e giallastro in cui gli spermatozoi non riescono a sopravvivere.
Un muco cervicale bianco e denso è caratteristico della fase luteale, ovvero quella successiva all’ovulazione. Può apparire bianco e più secco. Questa condizione è dovuta al calo degli estrogeni e all’incremento del progesterone. Se si notano cambiamenti improvvisi, come un aumento del muco cervicale o una consistenza anomala, potrebbe essere utile monitorare i sintomi e, se necessario, contattare il ginecologo.
Il Muco Cervicale Marrone: Un Segnale che Richiede Attenzione
Le perdite marroni sono secrezioni vaginali costituite da scarse quantità di sangue scuro (ossidato) misto alle perdite normali. Sebbene possa coglierti di sorpresa, vedere delle perdite marroni sulla biancheria non è sempre motivo di preoccupazione. Il sangue fresco è di norma di colore rosso vivo, ma può diventare più scuro quando resta per un periodo di tempo fuori dai vasi sanguigni a causa di un processo chiamato ossidazione. Nel caso delle perdite marroni, la fuoruscita ematica è scarsa e lenta, consentendo l'ossidazione dell'emoglobina, che, in funzione della causa, fa virare il colore del sangue dal bruno al marrone scuro. Le perdite marroni possono essere scure, chiare o anche color crema e possono apparire anche secche o appiccicose.
La maggior parte delle volte, queste perdite sono dovute alla presenza di sangue ossidato misto alle perdite normali. Sebbene la variazione delle perdite possa destare qualche preoccupazione, le perdite marroni sono generalmente normali e non dovrebbero spaventarti, specialmente se isolate e non accompagnate da altri sintomi. Tuttavia, comprendere il loro significato è importante per distinguere una condizione fisiologica da un possibile problema ginecologico.
Perdite Marroni e Ovulazione: Comprendere lo Spotting Ovulatorio
L’ovulazione avviene a metà del ciclo mestruale, quando un ovulo viene rilasciato da un ovaio. Il termine "spotting" si riferisce a una perdita ematica vaginale leggera, diversa dal flusso mestruale. Lo spotting in concomitanza con l'ovulazione è una manifestazione comune e, nella maggior parte dei casi, fisiologica. Le oscillazioni ormonali di estrogeni e progesterone durante l’ovulazione possono causare lo sfaldamento di parte della membrana uterina, che, a sua volta, può provocare macchie scure. Questo sanguinamento intermestruale si presenta spesso con un colore rosa chiaro o marrone, ed è attribuito al brusco calo dei livelli di estrogeni che precede l'ovulazione e il conseguente rilascio di progesterone. Questa rapida variazione ormonale può causare un leggero sfaldamento e sanguinamento dell'endometrio uterino. Spesso, le perdite marroni si verificano a metà del ciclo mestruale, in concomitanza della fase ovulatoria; in tal caso, queste sono correlate al fisiologico calo ormonale che precede la rottura del follicolo ovarico.
Sebbene di norma benigno e transitorio, durando poche ore o al massimo 1-2 giorni, è sempre importante distinguere lo spotting ovulatorio da altre cause di sanguinamento intermestruale. È utile imparare a distinguere la differenza tra le perdite ovulatorie e da gravidanza per monitorare il proprio ciclo e registrare le variazioni delle perdite.
I Sintomi dell'Ovulazione Oltre il Muco
Molte donne riescono a percepire l'ovulazione attraverso una serie di segnali e sintomi fisici, sebbene l'intensità e la presenza di tali segnali siano altamente variabili da persona a persona. I sintomi più comuni includono:
- Alterazioni del muco cervicale: Come descritto, diventa più chiaro, elastico e filante.
- Aumento della libido (desiderio sessuale): Un meccanismo evolutivo legato al massimo della fertilità.
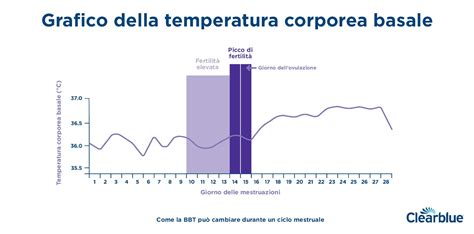
- Aumento della temperatura basale corporea (TBC): La misurazione quotidiana della temperatura corporea al risveglio (prima di alzarsi o compiere attività) mostra un leggero innalzamento (circa $0.2 \text{-} 0.5 \text{°C}$) dopo l'ovulazione, dovuto all'aumento del progesterone. Questo metodo conferma che l'ovulazione è avvenuta, ma non la predice.
- Dolore al basso ventre (mittelschmerz): Noto anche come "dolore di mezzo", è un crampo o fitta unilaterale (a destra o a sinistra, a seconda dell'ovaio che ovula) che si verifica a metà ciclo. È generalmente lieve e transitorio.
- Tensione o indolenzimento del seno: Dovuto alle fluttuazioni ormonali, in particolare all'aumento del progesterone dopo l'ovulazione.
- Lieve spotting: Piccole perdite ematiche (rosa o marroni) che possono verificarsi per l'improvvisa fluttuazione ormonale.
Quando l'Ovulazione Può Essere Dolorosa
Il dolore ovulatorio, noto clinicamente come mittelschmerz (termine tedesco che significa "dolore di mezzo"), è un sintomo esperito da circa una donna su cinque. Si manifesta come un dolore pelvico o addominale inferiore, di solito localizzato in modo unilaterale, in corrispondenza dell'ovaio che sta rilasciando l'ovocita. Il dolore può durare da pochi minuti a 24-48 ore e l'intensità è generalmente lieve o moderata, presentandosi come un crampo, una fitta acuta o un senso di pesantezza.
Le ipotesi più accreditate sulle cause del dolore ovulatorio includono la distensione follicolare (la crescita rapida del follicolo dominante prima della rottura può distendere la capsula ovarica), la rottura del follicolo stesso, il rilascio di fluido follicolare e una piccola quantità di sangue nella cavità addominale che può irritare il peritoneo, e le contrazioni delle tube di Falloppio. Il mittelschmerz è considerato una condizione benigna che non richiede trattamento specifico, se non l'uso di analgesici da banco per i casi più fastidiosi. Tuttavia, se il dolore è molto intenso, persistente o accompagnato da febbre, nausea, vomito o sanguinamento anomalo, è cruciale consultare un medico per escludere condizioni più serie.
Perdite Marroni in Gravidanza: Segnali da Non Ignorare
Uno dei primi segnali di gravidanza può essere un cambiamento nel muco cervicale. All’inizio della gestazione in molte notano una quantità maggiore. In questa fase, il muco è bianco e cremoso, a causa dei livelli elevati di progesterone. Le perdite bianche all’inizio della gravidanza possono assumere un aspetto denso e lattiginoso e sono causate principalmente dagli importanti cambiamenti ormonali che il corpo della donna subisce. Durante la gravidanza parecchie future mamme sperimentano la “leucorrea gravidica”, ovvero una produzione copiosa (ma non preoccupante) di secrezioni vaginali liquide e trasparenti. Un altro fenomeno tipico è la formazione del tappo mucoso, che “sigilla” la cervice per proteggere l’utero da infezioni. Questo tappo verrà espulso solo verso la fine della gravidanza, spesso poco prima del parto.
Le perdite marroni possono manifestarsi nelle prime settimane di gestazione, per l'impianto dell'ovulo nell'utero, evento fisiologico che provoca la rottura di qualche piccolo vaso sanguigno. Si tratta delle perdite da impianto, che avvengono quando l’embrione si annida nell’utero. Il contatto tra l’ovulo e l’endometrio può causare la rottura di qualche piccolo vaso sanguigno, provocando delle perdite di sangue che possono essere confuse con lo spotting. Le perdite da impianto di solito sono leggere e possono essere di colore marrone, marrone scuro o rosa chiaro, più leggere delle mestruazioni e possono durare da poche ore a un massimo di tre giorni.
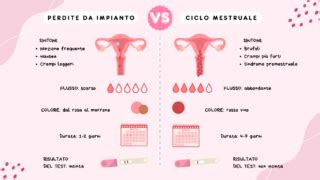
Anche se i filamenti di muco marrone in gravidanza, nel primo trimestre in particolare, possono essere abbastanza frequenti e non è detto che siano preoccupanti, il sintomo non va mai sottovalutato. Il sanguinamento o le perdite di sangue possono indicare anche una complicazione. Pertanto, se noti una variazione nel colore, nella consistenza o nell’odore del muco vaginale o delle perdite marroni in gravidanza, è fondamentale fare un controllo medico. Va precisato che, in caso di minaccia d'aborto o di interruzione spontanea della gravidanza, le perdite ematiche sono piuttosto abbondanti e precedute e/o accompagnate da forti dolori nei quadranti bassi dell'addome. Episodi ripetuti di perdite marroni possono essere, inoltre, un indizio di una gravidanza extrauterina, una condizione grave in cui l'ovulo fecondato si sviluppa al di fuori dell'utero. Dopo il parto, le lochiazioni, ovvero le perdite post-parto e sanguinamento, possono durare diverse settimane e assumere un colore marrone prima di diventare bianco-giallastre.
Giallo, verde o marrone; di che colore è il tuo muco nasale?
Perdite Marroni: Oltre l'Ovulazione e la Gravidanza
Le perdite marroni possono avere molteplici cause, alcune delle quali non legate al ciclo mestruale o alla gravidanza, e possono comparire prima del ciclo, tra un ciclo e l’altro, oppure in gravidanza. La maggior parte delle quali non gravi.
Influenza di Stress e Alimentazione
Stanchezza, tensione e stress costituiscono i primi elementi da considerare quando si verifica la comparsa di spotting, perché possono avere impatto sull’attività dell’ipotalamo, struttura del sistema nervoso centrale che regola molte funzioni fisiologiche, inclusa l'attività delle ovaie e la produzione di progesterone, l'ormone che, nelle donne, stabilizza il ciclo mestruale. Il ciclo mestruale risente dei periodi di affaticamento e d'intenso stress psico-fisico. Le perdite marroni possono comparire, in particolare, per l'effetto combinato del cortisolo (ormone i cui livelli si innalzano nei momenti particolarmente stressanti) e dell'adrenalina, responsabili di una sorta di "stato di allarme" per l'organismo. Questa condizione è in grado di influenzare l'ipotalamo. Le perdite da stress possono causare tutta una serie di variazioni delle mestruazioni, come ritardi, sanguinamento imprevisto o scomparsa delle mestruazioni.
Proprio come lo stress, i disturbi alimentari come anoressia, bulimia, ma anche obesità, possono incidere negativamente sul ciclo mestruale causando irregolarità e comparsa di spotting. Le cattive abitudini alimentari hanno, infatti, un grosso impatto sulla salute e sull’attività ormonale: anche in questi casi, le mestruazioni possono essere irregolari, scompaiano (amenorrea secondaria) o vengono sostituite da perdite marroni. L'amenorrea indica l’assenza di mestruazioni e può essere primaria o secondaria. L'amenorrea è oggi molto frequente nelle adolescenti che si sottopongono a diete drastiche e/o autogestite, che hanno subito stress affettivi importanti o che non hanno un adeguato peso corporeo.
Contraccettivi e Procedure Ginecologiche
L'uso di anticoncezionali, come la pillola, il cerotto o l'anello vaginale, può provocare piccole perdite marroni tra una mestruazione e l'altra. Questi episodi si riscontrano soprattutto nei primi tempi, quando il corpo deve abituarsi alle variazioni ormonali che questi metodi contraccettivi apportano. Il fenomeno generalmente si esaurisce nel giro di qualche mese e, raramente, tende a persistere. La somministrazione di estrogeno e progesterone in continuo, invece che con la sequenzialità cui è abituato il corpo, rende l’endometrio (il cuscinetto che riveste le pareti interne dell’utero) più instabile provocando sanguinamenti anche in giorni diversi da quelli in cui si dovrebbe verificare il ciclo. Di solito, non si tratta di perdite preoccupanti, ma è sempre opportuno segnalare questi episodi al proprio ginecologo per valutare la possibilità di modificare dosaggio o scegliere un altro anticoncezionale più vicino al proprio profilo ormonale.

Anche dopo un esame ginecologico o una procedura clinica, come un Pap test o l’inserimento di una spirale, si possono notare perdite marroni. Il tessuto del canale vaginale e della cervice è molto sensibile e, talvolta, anche un piccolissimo trauma o fastidio può causare un leggero sanguinamento che poi si presenta come spotting.
Condizioni Mediche e Patologie
Al di là delle cause fisiologiche o transitorie, le perdite marroni possono anche segnalare condizioni mediche che meritano attenzione:
- Cisti ovariche: Le perdite marroni si verificano prevalentemente tra una mestruazione e l'altra.
- Piaghetta al collo dell'utero (ectropion cervicale): In genere congenita, non è di per sé una condizione patologica, ma può associarsi ad alcuni disturbi e sanguinamenti.
- Infezioni sessualmente trasmissibili (IST): Sebbene le perdite vaginali marroni siano generalmente normali, talvolta possono essere causate anche da alcune infezioni sessualmente trasmissibili. La tricomoniasi, che di solito causa perdite gialle o verdastre, talvolta può causare irritazione e sanguinamento, il che determina il colore marrone delle perdite. La clamidia e la gonorrea possono causare sanguinamento tra una mestruazione e l’altra e dopo i rapporti; se il sanguinamento è leggero, può apparire come spotting marrone.
- Irritazione: La vulva è un organo alquanto sensibile. Infatti, anche solo l’uso di un nuovo detersivo in polvere per il bucato, tessuti duri o prodotti per le mestruazioni possono irritarla. L’infiammazione della vagina è detta vaginite o dermatite da contatto irritativa e può causare un leggero sanguinamento che a sua volta provoca perdite marroni.
- Vaginite batterica: Un’infezione causata da uno squilibrio della normale flora batterica della vagina. I sintomi tipici includono perdite dall’odore forte, bianco-grigiastre, sottili e liquide.
- Malattia infiammatoria pelvica (PID): Un’infezione della cervice e dell’utero, solitamente causata da una IST o infezione vaginale non curata, che può causare perdite marroni, dolore al basso addome e pelvico, dolore durante i rapporti, febbre, dolore durante la minzione e perdite abbondanti con odore sgradevole.
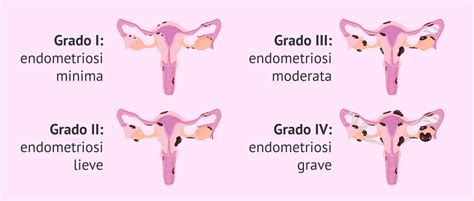
- Endometriosi: Patologia in cui tessuti simili a quelli trovati nella membrana uterina (l'endometrio) si sviluppano in altre parti del corpo, come le ovaie, le tube e le pareti pelviche. Talvolta, l’endometriosi può causare sanguinamento al di fuori delle mestruazioni, anche con perdite marroni derivanti dal tessuto endometriale intrappolato che non riesce a sfaldarsi.
- Lesioni pre-neoplastiche e cancerose: Quando ci si riferisce alle perdite di marroni, le patologie tumorali sono la maggior preoccupazione di ogni donna. In effetti, questa tipologia di secrezione vaginale può segnalare, in determinate circostanze, la presenza di un processo neoplastico. A tal proposito, si ricorda l'importanza del Pap test che può essere eseguito nell'ambito di un programma di screening per il tumore del collo dell'utero o come controllo di routine durante la visita ginecologica.
Perdite Marroni in Menopausa e Perimenopausa
Con l’arrivo della menopausa, la produzione di estrogeni diminuisce, portando a una riduzione significativa del muco cervicale. Questo può causare secchezza vaginale, che può rendere i rapporti sessuali dolorosi (dispaurenia) o aumentare il rischio di irritazioni. Per alleviare questi sintomi, possono essere utili lubrificanti vaginali o trattamenti ormonali, sempre sotto consiglio medico.
Se si ha un’età compresa tra 39 e 59 anni, le perdite vaginali marroni possono essere sintomi della perimenopausa, ovvero il periodo di transizione verso la menopausa. Il climaterio indica le molteplici modificazioni fisiche e psichiche che si realizzano negli anni precedenti la menopausa e nei due successivi. Il ciclo diventa via via più irregolare ed è più probabile che si verifichino perdite marroni o spotting. La menopausa è la cessazione delle mestruazioni per esaurimento della capacità ovulatoria dell’ovaio e segna la fine del periodo fertile della donna. La postmenopausa è il periodo successivo all'ultima mestruazione, fase in cui le ovaie non producono più estrogeni e progesterone.
Quando Preoccuparsi e Cosa Fare
Notare perdite marroni sulla biancheria può spaventare, ma è importante capire quando si verificano e se compaiono insieme ad altri sintomi. Se hai avuto perdite marrone scuro prima o dopo le mestruazioni, è molto probabile che siano legate al ciclo mestruale. Tuttavia, se non scompaiono o se hai anche dolore o irritazione o noti un odore sgradevole, potrebbero indicare la necessità di fare un controllo medico.
È sempre una buona idea osservare l’aspetto delle perdite, perché possono dirti molto sulla tua salute. Se hai secrezioni marroni insieme ad altri sintomi, ad esempio dolore o cattivo odore, oppure se si verificano di frequente dopo i rapporti o ancora se noti perdite marroni in menopausa, è consigliabile parlarne con il medico. Qualsiasi spotting ricorrente, abbondante o accompagnato da altri sintomi (dolore pelvico intenso, febbre, perdite maleodoranti) deve essere tempestivamente valutato dal ginecologo.
Le informazioni pubblicate in questo articolo non si sostituiscono al parere del medico. In alcuni casi, questo sintomo può segnalare uno stile di vita sregolato o un problema transitorio che può essere corretto con alcuni semplici accorgimenti. Non sempre il loro significato è patologico e non sono tali da indurre preoccupazioni. Altre volte, però, la loro comparsa va interpretata come il segnale di un disturbo di salute sottostante.
In casi molto rari, le perdite marroni e il sanguinamento abbondanti al di fuori delle mestruazioni possono essere spia di un problema più serio, ad esempio cancro vaginale o vulvare, gravidanza ectopica o aborto spontaneo. Se le perdite persistono dopo aver escluso stress e contraccettivi, potrebbero indicare patologie (come cisti o endometriosi).
È fondamentale rivolgersi al proprio medico immediatamente per escludere complicanze gravi se la febbre è accompagnata da: muco di colore verdastro o marrone; odore sgradevole; crampi o perdite di sangue. Ogni volta che hai delle preoccupazioni in merito alle perdite vaginali o ad altri sintomi, dovresti rivolgerti al tuo medico. Nella maggior parte dei casi, qualche perdita vaginale marrone è assolutamente normale, ma è sempre bene fare un controllo se la cosa ti preoccupa.
Come Far Smettere le Perdite Marroni?
Non è sempre possibile evitare di avere perdite marroni e se si verificano intorno alle mestruazioni, non è necessario. Potrebbe essere semplicemente una fase normale del tuo ciclo mestruale. Tuttavia, se pensi che le tue perdite marroni possano essere causate da un’infezione, assicurati di parlarne con il tuo medico, pratica sempre sesso sicuro e sottoponiti regolarmente ai test per le IST in modo da prenderti cura della tua salute. Se correlate allo stress, ad esempio, le perdite marroni possono scomparire dopo un adeguato riposo che possa ripristinare l'equilibrio perso per l'eccessivo affaticamento psico-fisico.

Le Perdite Marroni Sono Sempre Sintomo di Gravidanza?
No, non sempre. Sebbene le perdite marroni possano essere correlate all'esordio di uno stato di gravidanza (le perdite da impianto), possono anche avere molte altre cause. In caso di dubbio, è utile effettuare un test di gravidanza. I test di gravidanza rilevano la presenza dell'ormone hCG, prodotto dallo sviluppo della placenta e presente nell’urina. Sono in grado di rilevare una concentrazione di hCG nelle urine pari a 25mIU/ml o superiore. Alcuni test, come i Premom Test di Gravidanza Precoce Ultra Sensibili (10 mIU/ml) o Accufast, possono rilevare livelli di hCG anche più bassi e fornire indicazioni sulle settimane di gravidanza.
Quanto Durano le Perdite Marroni?
La durata delle perdite marroni dipende dalla causa sottostante. Le macchie marroni prima del ciclo o dopo il ciclo dovrebbero durare solo pochi giorni. Se si hanno più di 3 giorni di perdite marroni ma niente ciclo o se persistono per diverse settimane, è consigliabile parlarne con il medico, in particolare se si notano anche altri sintomi. Le macchie marroni pre ciclo di solito durano da 1 a 3 giorni e precedono l’arrivo delle mestruazioni vere e proprie, dipendendo dal calo di progesterone che prepara l’utero alla mestruazione. In alcune donne possono durare anche più a lungo, fino a 5-6 giorni.
tags: #muco #cervicale #marrone #in #ovulazione