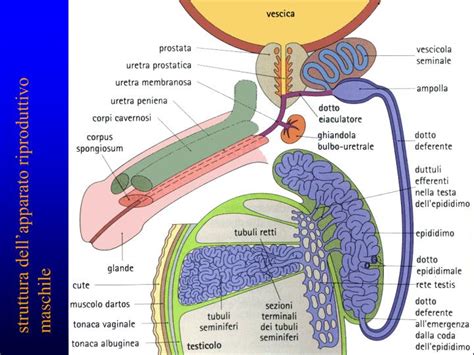
L'infertilità maschile è una condizione medica che definisce la ridotta capacità riproduttiva dell’uomo. Non si tratta di una patologia isolata, bensì di un insieme di fattori che impediscono il concepimento o ne rendono difficile il processo. Questa situazione si diagnostica quando non avviene il concepimento in seguito a 12 mesi di rapporti sessuali svolti senza alcuna protezione e con un'adeguata frequenza. In Italia, questa situazione riguarda circa il 15% delle coppie, evidenziando come l'infertilità di coppia sia un problema diffuso. È importante sottolineare che l’infertilità maschile significa una diminuita capacità riproduttiva dell’uomo, sia per una insufficiente produzione quantitativa di spermatozoi che per anomalie nella qualità degli spermatozoi generati.
Fino a non molto tempo fa, se una coppia non riusciva ad avere figli, si riteneva che la donna e solo lei avesse dei problemi. In alcune culture, ancora oggi, se una coppia è infertile la donna può essere ripudiata o abbandonata. La fertilità maschile, identificata spesso con la potenza sessuale, era difficilmente messa in discussione. Tuttavia, oggi si stima che in un caso su due la difficoltà ad avere una gravidanza dipenda da problemi riproduttivi maschili, sottolineando un cambiamento significativo nella comprensione e nella percezione di questa condizione. L’infertilità maschile interessa il 7% degli uomini e sempre di più i giovani, un dato che evidenzia la necessità di maggiore consapevolezza e prevenzione.

Infertilità vs. Sterilità Maschile: Una Distinzione Cruciale
È fondamentale distinguere l’infertilità dalla sterilità, due concetti che, pur essendo correlati alla difficoltà di concepire, presentano differenze sostanziali. Per infertilità si intende l’incapacità di portare a termine una gravidanza in una coppia in grado di concepire. L’infertilità di una coppia sessualmente attiva viene provata quando non si riesce ad avere una gravidanza dopo un periodo superiore a un anno di rapporti liberi e non protetti, che si riduce a 6 mesi se la donna ha più di 35 anni o presenta altri fattori di rischio.
La sterilità si differenzia decisamente dall’infertilità, in quanto si prova quando c’è una mancanza totale (azoospermia) o drasticamente insufficiente (cripto-azoospermia) di spermatozoi nel liquido seminale. Altre forme di sterilità includono l’aspermia, ovvero l’assenza di eiaculazione, o la necrozoospermia, che si verifica quando gli spermatozoi presenti nel liquido seminale sono deceduti. Un uomo sterile, pur non potendo concepire naturalmente, può avere figli grazie alle moderne tecniche di procreazione assistita che permettono il recupero di spermatozoi anche in assenza di eiaculazione.
Qual è la differenza tra ipofertilità e infertilità maschile?
Le Cause dell'Infertilità Maschile: Un Quadro Dettagliato
Le cause che determinano l’infertilità maschile non presentano solitamente sintomi evidenti, rendendo spesso la diagnosi una sfida e il percorso verso la scoperta delle radici del problema complesso. Non sempre è possibile identificare una causa specifica dell’infertilità maschile; tuttavia, diversi dati che provengono sia dagli Stati Uniti che dall’Europa evidenziano che la qualità del liquido seminale sta progressivamente peggiorando. Infatti, cinquanta anni fa almeno la metà degli uomini sui trent’anni aveva circa 100 milioni di spermatozoi per millilitro di liquido seminale; trent’anni dopo, solo il 20% dei maschi della stessa età aveva lo stesso numero di spermatozoi. Questo dato allarmante sottolinea l'importanza di comprendere i fattori eziologici.
Le cause dell’infertilità maschile sono legate a due fattori principali: alla scarsa produzione quantitativa di spermatozoi oppure alla scarsa qualità del seme prodotto. Queste cause possono essere classificate in tre categorie principali: pre-testicolari, testicolari e post-testicolari.
Cause Pre-testicolari
Le cause pre-testicolari sono rappresentate da patologie endocrine a carico dell’ipotalamo o dell’ipofisi, ad esempio. Si tratta di malattie delle ghiandole del sistema nervoso centrale (ipotalamo e ipofisi) che regolano lo sviluppo e mantengono la normale spermatogenesi. Un ipogonadismo, che può essere presente sin dalla nascita (congenito) o può insorgere successivamente (acquisito), rientra in questa categoria, poiché altera la produzione ormonale necessaria per la funzione testicolare. Lo sviluppo e il mantenimento della normale spermatogenesi possono essere alterati da squilibri ormonali, in particolare da un’insufficiente produzione di gonadotropine, ormoni secreti dall’adenoipofisi, il cui ruolo è la regolazione dell’attività di riproduzione degli organi genitali maschili e femminili.
Cause Testicolari
Le cause testicolari sono le più varie e complesse, poiché riguardano direttamente la funzionalità dei testicoli, gli organi deputati alla produzione degli spermatozoi e degli ormoni maschili. Tra queste si ravvisano alterazioni congenite, cromosomiche o genetiche.
Alterazioni Cromosomiche e Genetiche: Tra le alterazioni cromosomiche più comuni si indica la sindrome di Klinefelter, che si caratterizza per la presenza di un cromosoma X soprannumerario (47, XXY). Questa patologia è causata da un cromosoma X supplementare e rappresenta la causa congenita più comune di ipogonadismo. La sindrome di Klinefelter può compromettere significativamente la funzione testicolare e la fertilità. Dal punto di vista genetico, quando si manifesta una diminuita produzione degli spermatozoi, solitamente la causa è da ascrivere a uno sviluppo imperfetto dei testicoli. Uno sviluppo inadeguato dei testicoli può causare una produzione insufficiente di spermatozoi. Si tratta di un’anomalia che con tutta probabilità è legata a una predisposizione genetica in concomitanza con la presenza di fattori esterni ambientali nocivi, come evidenziato dalla sindrome da disgenesia testicolare. Le cause testicolari di infertilità si possono classificare in primitive e in secondarie.
Criptorchidismo: Il criptorchidismo è la mancata discesa del testicolo nella borsa scrotale. È una condizione in cui i testicoli escono dalla loro sede per raggiungere la posizione ottimale durante il primo anno di vita del bambino. La assente discesa dei testicoli nella loro sede entro il primo anno di vita può essere risolta con trattamenti chirurgici entro il primo anno di vita. Rimanendo nella sede inguinale o addominale, il testicolo è sottoposto a una temperatura corporea superiore rispetto a quella scrotale, che ne altera la capacità germinativa. È stato riscontrato che la fertilità risulta alterata nell’85% dei casi di criptorchidismo bilaterale. La tempestività dell'intervento chirurgico è cruciale per preservare la futura fertilità.
Infezioni dei Genitali Maschili: Ci sono poi infezioni a carico dei genitali maschili. Le alterazioni da cause infiammatorie sono conseguenze di infezioni che colpiscono i genitali dell’uomo; l’esempio più caratteristico è rappresentato dall’orchite parotitica bilaterale, un’infiammazione del testicolo spesso associata alla parotite (orecchioni) che può compromettere gravemente la spermatogenesi. Queste infezioni possono danneggiare direttamente il tessuto testicolare e la produzione di spermatozoi.
Varicocele: Il varicocele è una dilatazione varicosa delle vene spermatiche interne. Nella gran parte dei casi comprende il testicolo sinistro. Il varicocele può determinare un senso doloroso gravativo nell’area scrotale corrispondente. Il dolore aumenta durante la stazione eretta. Anche il varicocele, come tutte le altre varicosità, può andare incontro a fenomeni flebitici con tutto il quadro sintomatologico a esso correlato. Il varicocele è stato da tempo messo in relazione con quadri di infertilità maschile. La frequenza di questa patologia negli uomini affetti da infertilità varia dal 20 al 40%. Gli effetti negativi sulla fertilità consistono nella riduzione del numero e della motilità degli spermatozoi, nonché nell’aumento delle forme anomale. Il reflusso venoso, facilmente registrabile con un esame ecocolordoppler, che a sinistra proviene direttamente dalla vena renale, sembrerebbe in alcuni casi determinare una concentrazione di sostanze tossiche con danno all’epitelio germinativo del testicolo. Inoltre, l’aumento delle temperature locali può causare alterazioni sull’epitelio seminale. La differenza di temperatura è di solito superiore nel varicocele dell’ 0,6-1,4 %. Ciò si è dimostrato sufficiente ad alterare la spermatogenesi e la maturazione epididimaria. Però, non tutti i portatori di varicocele sono sub-fertili e non esiste sempre una correlazione tra gravità del varicocele e gravità della disfunzione testicolare.
Anticorpi Antisperma: Nell’uomo gli spermatozoi sono isolati dalla barriera ematotesticolare. La rottura di questa barriera a livello dei tubuli seminiferi (piccoli dotti sede di produzione degli spermatozoi) per cause flogistiche, traumatiche o chirurgiche (come la vasectomia) può portare alla formazione di anticorpi antisperma. Questi anticorpi possono attaccare gli spermatozoi, compromettendone la motilità e la capacità di fecondare l'ovulo.
Cause Post-testicolari
Le cause post-testicolari sono principalmente determinate da ostruzione delle vie attraverso cui fuoriescono gli spermatozoi. La funzionalità del testicolo è normale, la spermatogenesi è conservata; l’anomalia si verifica a valle del testicolo. Le vie escretrici possono essere i tubuli retti, il dotto epididimario o il dotto deferente e il dotto eiaculatore.
Ostruzioni e Infiammazioni: Dopo il varicocele, l’altra causa più frequente di infertilità maschile (20-30% dei casi) è l’insorgenza di stati infiammatori acuti o cronici a carico del testicolo (orchite), dell’epididimo (epididimite), della prostata (prostatite) o dell’uretra (uretrite). Queste infezioni possono causare l’ostruzione dei vasi deferenti o dell’epididimo e danneggiare il testicolo. Malattie come la fibrosi cistica, anche in forme atipiche, possono essere associate all'assenza congenita dei dotti deferenti.
Disfunzioni Eiaculatorie: La sterilità maschile può derivare da una patologia già presente alla nascita (congenita) o può svilupparsi successivamente (acquisita). Può essere causata da chirurgia della vescica, da un difetto congenito dell’uretra o della vescica o da una patologia neurologica. Un esempio è l'eiaculazione retrograda, in cui il seme rifluisce nella vescica invece di essere eiaculato all'esterno.
Fattori di Rischio e Stili di Vita
I fattori di rischio che incidono sulla fertilità maschile sono diversi e sono riconducibili a stili di vita. Sono spesso correlati a comportamenti scorretti acquisiti in età giovanile a causa di una mancanza di consapevolezza della funzione riproduttiva, relativi allo stile di vita e all’esposizione ambientale e lavorativa.
Fumo e Abuso di Sostanze: Il fumo di tabacco o cannabis altera l’integrità del DNA degli spermatozoi e ne diminuisce la quantità e motilità. L’abuso di droghe o alcool è causa d’infertilità maschile in molti casi. Queste sostanze sono tossiche per i testicoli e possono compromettere la spermatogenesi.
Fattori Ambientali: Vivere in ambienti contaminati, sia a causa di inquinamento atmosferico che di esposizione a sostanze chimiche sul luogo di lavoro, può influire negativamente sulla qualità del seme. Metalli pesanti, pesticidi e interferenti endocrini sono tutti agenti che possono danneggiare la funzione riproduttiva maschile.
Stili di Vita Sedentari e Alimentazione: Seguire stili di vita sedentari e una cattiva alimentazione sono causa d’infertilità maschile in molti casi. L’obesità, in particolare, è associata a una ridotta qualità del seme e a squilibri ormonali. Anche lo stress derivante dai ritmi poco “fisiologici” che caratterizzano oggi lo stile di vita va innanzitutto considerato tra i fattori ambientali.
Farmaci: Un fattore di rischio rilevante per l’infertilità maschile è dato dall’assunzione di farmaci, inclusi alcuni chemioterapici, steroidi anabolizzanti e farmaci per la pressione sanguigna, che possono avere effetti collaterali sulla spermatogenesi.
Abbigliamento e Temperatura: L’utilizzo di pantaloni in poliestere troppo stretti può aumentare la temperatura nell’area dei genitali e ridurre la fertilità, creando un ambiente sfavorevole per lo sviluppo degli spermatozoi, che necessitano di una temperatura leggermente inferiore a quella corporea.
Malattie Sistemiche: Seguono le malattie sistemiche (5%), soprattutto il diabete mellito, l’ipotiroidismo, il Morbo di Cushing, la cirrosi epatica e l’ipertensione arteriosa. Queste patologie possono influenzare indirettamente la fertilità maschile attraverso meccanismi ormonali o metabolici complessi.
Diagnosi dell'Infertilità Maschile: Gli Esami Chiave
Per diagnosticare l’infertilità o la sterilità maschile si devono eseguire uno o più esami. Il trattamento dell’infertilità maschile dipende dalle cause dell’infertilità stessa. Per questo motivo, è necessario che la fase diagnostica sia eseguita nel modo più preciso e completo possibile.
Anamnesi e Esame Obiettivo: La valutazione inizia con un'approfondita raccolta dell'anamnesi clinica e sessuale del paziente, indagando eventuali patologie pregresse, interventi chirurgici, esposizioni a fattori di rischio e abitudini di vita. Segue un esame obiettivo completo dei genitali maschili.
Spermiogramma: Questo è l'esame di base e fondamentale. Permette di considerarne il volume, il pH, la concentrazione, la morfologia, la motilità, la viscosità, i leucociti, le cellule spermatogenetiche, la mancanza di zone di agglutinazione, cioè la formazione di agglomerati causati dalla presenza di autoanticorpi e infezioni in corso. Deve essere fatto dopo 3-5 giorni di astensione dai rapporti sessuali per ottenere risultati attendibili.
MSOME (Motile Sperm Organellar Morphology Examination): Oltre allo spermiogramma “classico”, esiste una metodica diagnostica più innovativa per la valutazione morfologica del liquido seminale chiamata MSOME. Questa consente la rilevazione di caratteristiche ultrastrutturali dello spermatozoo non evidenziabili con un comune spermiogramma, fornendo dettagli preziosi sulla qualità morfologica degli spermatozoi.
Spermiocoltura: La spermiocoltura consente di verificare l’eventuale presenza di germi patogeni (come Gonococco, l’Escherichia Coli, il Mycoplasma e Chlamydia Tracomatis), responsabili dell’insorgenza di infezioni che possono causare l’ostruzione dei vasi deferenti o dell’epididimo e danneggiare il testicolo.
Dosaggi Ormonali: Ultimi ma non meno importanti degli esami precedenti sono i dosaggi ormonali, che includono FSH (ormone follicolo-stimolante), LH (ormone luteinizzante), PROLATTINA e TESTOSTERONE libero. Questi ormoni sono essenziali per la regolazione della spermatogenesi e la loro misurazione può rivelare squilibri endocrini.
Test di Capacitazione: Il test di capacitazione è un test aggiuntivo solo dopo lo spermiogramma basale; valuta la capacità degli spermatozoi di sopravvivere e modificarsi, quando, una volta eiaculati, entrano in contatto con l’apparato riproduttivo femminile. Questo test è cruciale per predire la capacità degli spermatozoi di raggiungere e fecondare l'ovulo.
Test per Anticorpi Antisperma: I metodi attualmente più utilizzati per rilevare la presenza di questi anticorpi sulla superficie degli spermatozoi del paziente sono l’immuno bead binding test ed il MAR (mixed antiglobulin reaction) test che consentono di rilevare la tipologia, la quantità e la sede di legame degli anticorpi antisperma.
Ecocolordoppler Scrotale: Questo esame è fondamentale per la diagnosi del varicocele e permette di visualizzare il reflusso venoso, come pure per valutare la morfologia e la vascolarizzazione testicolare.
Test Genetici: In presenza di sospette alterazioni cromosomiche o genetiche, possono essere richiesti test genetici specifici, come il cariotipo o l'analisi dei microdelezioni del cromosoma Y.
Biopsia Testicolare: Quando gli spermatozoi non sono presenti nel liquido seminale (azoospermia), si può cercare di recuperarli mediante un ago bioptico o un intervento chirurgico dal parenchima testicolare o dall’epididimo. Questa procedura consente di determinare se la produzione di spermatozoi avviene all'interno del testicolo, ma vi è un'ostruzione, o se la produzione è assente o gravemente compromessa.

Trattamenti e Prospettive per l'Infertilità Maschile
Le opzioni di trattamento per l'infertilità maschile sono varie e mirano a correggere le cause sottostanti o a superare le difficoltà di concepimento attraverso tecniche di procreazione medicalmente assistita.
Terapie Farmacologiche: Una prima terapia prevede l’assunzione di gonadotropine in caso di squilibri ormonali. Questo tipo di trattamento mira a stimolare la funzione testicolare e la produzione di spermatozoi. In alcuni pazienti lo specialista può richiedere l’esecuzione di ulteriori test sul liquido seminale per monitorare l'efficacia della terapia. Inoltre, in preparazione ad un ciclo di fecondazione assistita o in tutti i casi di ipofertilità, possono essere somministrate terapie antiossidanti a base di SOD (super ossido dismutasi), un enzima che inattiva i radicali liberi prodotti dal metabolismo cellulare trasformandoli in perossido di idrogeno (acqua ossigenata), ridotto a sua volta in ossigeno ed acqua da altri enzimi. Questa terapia mira a migliorare la qualità del DNA degli spermatozoi.
Intervento Chirurgico: In presenza di varicocele, la correzione chirurgica permette concepimenti naturali entro 9 mesi nel 25-35% delle coppie (a seconda all’età femminile). L'intervento corregge il reflusso venoso e riduce la temperatura scrotale, migliorando le condizioni per la spermatogenesi. Anche il criptorchidismo richiede un intervento chirurgico entro il primo anno di vita per posizionare correttamente il testicolo nello scroto e prevenire danni alla fertilità. Le ostruzioni delle vie escretrici possono, in alcuni casi, essere corrette chirurgicamente per ripristinare il passaggio degli spermatozoi.
Tecniche di Procreazione Medicalmente Assistita (PMA):
- FIVET (Fecondazione in Vitro Embryo Transfer - IVF - In Vitro Fertilization): Questa tecnica facilita la fertilizzazione tramite la selezione e preparazione di ovociti e spermatozoi. Per mezzo della FIVET, le ovaie sono stimolate, gli ovuli rilasciati sono recuperati e fecondati in laboratorio con gli spermatozoi del partner maschile.
- ICSI (Iniezione Intracitoplasmatica dello Spermatozoo): È la microiniezione di un singolo spermatozoo direttamente all’interno della cellula uovo. È riservata ai casi in cui si teme che, con la semplice inseminazione dell’ovocita, ci possano essere problemi nell’ottenere la fecondazione, come nei casi di grave oligozoospermia (bassa concentrazione di spermatozoi) o di alterazioni morfologiche/motilità. Le cellule seminali recuperate con successo, ad esempio tramite biopsia testicolare, potranno poi essere utilizzate con la tecnica ICSI, offrendo speranza anche agli uomini con azoospermia non ostruttiva.
- Recupero degli Spermatozoi: La mancanza di spermatozoi nel liquido seminale non significa necessariamente che non vengano totalmente prodotti. Quando gli spermatozoi non sono presenti nel liquido seminale, come nei casi di azoospermia, si può cercare di recuperarli mediante un ago bioptico o un intervento chirurgico dal parenchima testicolare o dall’epididimo. Questi spermatozoi possono poi essere utilizzati per la fecondazione tramite ICSI.
Il Ruolo della Qualità del Seme
La qualità del seme è un aspetto cruciale nell'infertilità maschile. Le cause sono la produzione insufficiente di spermatozoi o la natura qualitativamente alterata degli spermatozoi, che impediscono il concepimento. La qualità del seme può essere alterata per diversi motivi, quali la ridotta o assente motilità degli spermatozoi, la morfologia alterata degli spermatozoi o il DNA danneggiato degli stessi. Questi tre parametri sono interconnessi e determinano l'efficacia dello spermatozoo nel raggiungere e fecondare l'ovulo.
Motilità degli Spermatozoi: Una ridotta o assente motilità (astenozoospermia) impedisce agli spermatozoi di navigare attraverso il tratto riproduttivo femminile per raggiungere l'ovulo.
Morfologia degli Spermatozoi: Una morfologia alterata (teratozoospermia) si riferisce a spermatozoi con anomalie nella testa, nel collo o nella coda, che possono compromettere la loro capacità di penetrare l'ovulo e fertilizzarlo correttamente.
DNA Danneggiato: Il DNA danneggiato degli spermatozoi è un fattore sempre più riconosciuto nell'infertilità maschile. Quando la percentuale degli spermatozoi frammentati supera il 30% del campione analizzato, il paziente in esame mostra solitamente problemi di infertilità che possono evidenziarsi in: mancata fertilizzazione, produzione di embrioni anomali ed aumento della percentuale degli aborti spontanei. Questo tipo di danno può essere causato da stress ossidativo, infezioni, esposizione a tossine o varicocele.
Qual è la differenza tra ipofertilità e infertilità maschile?
Prevenzione dell'Infertilità Maschile
L’infertilità maschile può essere prevenuta? La prevenzione della fertilità nell’uomo inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza. Adottare uno stile di vita sano è il pilastro fondamentale per preservare la capacità riproduttiva.
Evitare Fumo e Sostanze Nocive: Bisogna cercare di mantenere uno stile di vita sano: il fumo di tabacco o cannabis danneggia l’integrità del DNA degli spermatozoi e ne riduce numero e motilità. L'astensione da droghe e alcool è altrettanto cruciale per la salute riproduttiva.
Alimentazione Equilibrata e Attività Fisica: Una dieta sana, ricca di antiossidanti, vitamine e minerali, e un’attività fisica regolare aiutano a mantenere il peso corporeo ideale e a ridurre lo stress ossidativo, fattori che influenzano positivamente la qualità del seme.
Ambiente e Abbigliamento: Evitare ambienti contaminati da sostanze chimiche o metalli pesanti è importante. L’utilizzo di pantaloni in poliestere troppo stretti può aumentare la temperatura nell’area dei genitali e ridurre la fertilità; è preferibile optare per indumenti ampi e tessuti naturali.
Monitoraggio della Salute: È fondamentale prestare attenzione alla salute generale, curando eventuali infezioni genitali tempestivamente e gestendo malattie sistemiche che possono influire sulla fertilità. La vaccinazione contro la parotite (orecchioni) può prevenire l'orchite parotitica bilaterale, una causa nota di danno testicolare.
Consapevolezza Giovanile: I fattori di rischio che influiscono sull’infertilità sono spesso correlati a comportamenti scorretti acquisiti in età giovanile a causa di una mancanza di consapevolezza della funzione riproduttiva. Educare i giovani sui rischi e sulle pratiche per mantenere la fertilità è un investimento a lungo termine nella salute riproduttiva maschile.
