La mola vescicolare, nota anche come mola idatiforme, rappresenta una complessa patologia gestazionale trofoblastica, caratterizzata da un’anomala proliferazione del trofoblasto, il tessuto embrionale che normalmente si sviluppa nella placenta. Parallelamente, le cisti ovariche sono formazioni di natura diversa che possono interessare le ovaie, con meccanismi e implicazioni cliniche distinte. Comprendere queste condizioni è fondamentale per una gestione medica appropriata e per rassicurare le donne riguardo alla loro salute riproduttiva.
La Mola Vescicolare: Definizioni e Meccanismi
Il termine "mola" deriva dal latino e significa "massa", mentre "vescicolare" si riferisce all'alterazione dei villi coriali, che sono le strutture che costituiscono la parte fetale della placenta. In condizioni normali, questi villi sono responsabili dello scambio di nutrienti tra madre e feto. Nella mola vescicolare, invece, questi villi vanno incontro a un rigonfiamento e a una trasformazione in vescicole piene di liquido, assumendo un aspetto simile a grappoli d'uva.
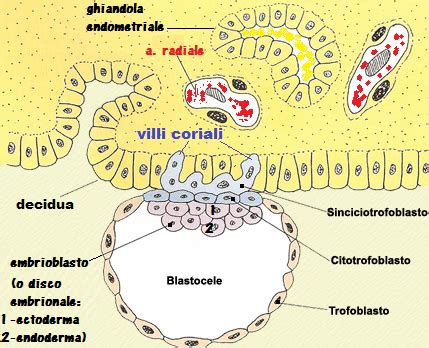
Il processo patologico è sostenuto da un'iperplasia del trofoblasto, che circonda la blastocisti, ovvero il futuro embrione. L'attività trofoblastica è cruciale per l'annidamento dell'ovulo fecondato nella mucosa uterina; il trofoblasto infiltra l'epitelio e lo stroma dell'endometrio, creando un varco attraverso il quale la blastocisti può penetrare. Nella mola vescicolare, tuttavia, questa crescita è anomala e molto veloce.
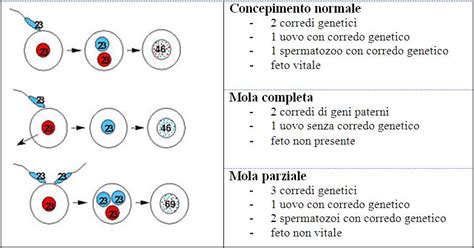
Le esatte cause alla base della mola vescicolare non sono ancora del tutto note. Nella maggior parte dei casi, la malattia è dovuta a un ovulo fecondato che si sviluppa in una mola idatiforme, anziché in un feto, per questo la condizione è chiamata anche "gravidanza molare". Si ritiene che questa condizione sia dovuta a un difetto della fecondazione, nella quale si assiste alla degenerazione dei villi coriali in vescicole (cisti). Per ragioni ancora sconosciute, l'incidenza è molto elevata nei Paesi asiatici, con un caso ogni 200 gravidanze, un dato che contrasta con le circa 1000 gravidanze per caso nei paesi europei.
Tipi di Mola Vescicolare e Caratteristiche
La mola vescicolare è una malattia trofoblastica gestazionale di natura benigna nell'80% dei casi. Si distingue in:
- Mola parziale: Caratterizzata da una miscela di villi coriali normali e villi coriali idropici con contorni irregolari e scarsa iperplasia trofoblastica focale, senza atipie significative. Spesso è associata alla presenza di un feto o di un embrione, che frequentemente presentano anomalie cromosomiche, come un cariotipo triploide. La mola parziale non è considerata un'entità potenzialmente maligna.
- Mola totale o completa: Rappresenta circa il 25% dei casi. In questa forma, i villi coriali sono uniformemente ingranditi ed edematosi, con formazione di cisterne centrali e assenza di vasi fetali. Non è mai associata alla presenza di embrioni e presenta un cariotipo anomalo, tipicamente 46,XX, derivante dalla duplicazione del genoma paterno. Le vescicole hanno pareti sottilissime e contengono un liquido chiaro.
- Mola embrionata: Simile alla mola parziale, ma molto meno frequente. In questo caso, un feto ecograficamente normale coesiste con una mola completa. La differenza fondamentale con la mola parziale risiede nella prognosi, poiché la mola embrionata, pur essendo una forma di mola completa, può avere un potenziale maligno.
Un'altra classificazione distingue tra mola benigna (non invasiva) e mola maligna (destruens). La mola destruens differisce dalla mola vescicolare non invasiva per il suo carattere più invasivo e aggressivo, potendo invadere il miometrio e le strutture adiacenti.
Sintomatologia e Diagnosi della Mola Vescicolare
La mola vescicolare è asintomatica in circa il 40% dei casi. Quando presente, la sintomatologia può includere:
- Metrorragie irregolari: Sanguinamenti vaginali nel corso del primo trimestre di gravidanza, dovuti all'infiltrazione dei vasi sanguigni da parte del trofoblasto. In alcuni casi, possono fuoriuscire dalla vagina frammenti tissutali simili a grappoli d'uva, specialmente quando si staccano parti della mola.
- Utero più grande del normale: L'utero può presentare dimensioni maggiori rispetto all'epoca gestazionale.
- Assenza di toni cardiaci o movimenti fetali: Non si individuano segni di attività fetale.
- Dolore pelvico: Spesso associato a emorragia.
- Preeclampsia precoce: In alcuni casi, specialmente con mole complete, si possono sviluppare i sintomi della preeclampsia (ipertensione, proteinuria, edemi) nel secondo trimestre.
- Cisti ovariche teco-luteiniche: Secondarie all'elevato livello di gonadotropine prodotte dal tessuto molare.
La patologia viene frequentemente identificata quando si verifica un'interruzione della gravidanza nel primo trimestre, in presenza di emorragia e dolore pelvico. Il test di gravidanza risulta positivo, ma non si individuano toni cardiaci o movimenti fetali e l'utero è più grande del normale.
Per assicurarsi che si tratti di una mola vescicolare, il medico può eseguire un'ecografia pelvica. Il tradizionale quadro ecografico della mola vescicolare "a tempesta di neve" è ormai un ricordo storico grazie all'anticipazione dei tempi di diagnosi. L'immagine ecografica in caso di mola vescicolare completa anembrionata a 10-12 settimane può essere descritta come "swisse-cheese-like" e "cluster of grapes", ovvero a grappolo d'uva.
L'esame istopatologico del tessuto ottenuto dall'evacuazione uterina è il gold standard per stabilire una diagnosi definitiva di mola idatiforme (HM) e per consentire la distinzione tra i tipi di HM.
Immagini di mola idatiforme normali vs complete in ecografia ostetrica | Casi di ecografia molare...
Trattamento e Gestione della Mola Vescicolare
Il trattamento prevede lo svuotamento della cavità uterina mediante isterosuzione (aspirazione della cavità uterina sotto controllo ecografico) o curettage (raschiamento). Lo svuotamento dell'utero deve essere eseguito il prima possibile, per il rischio di complicazioni che aumenta con l'età gestazionale.
Le procedure di svuotamento includono:
- Dilatazione cervicale: L'applicazione di una candeletta di gemeprost, analogo di PG E1, 1-2 ore prima dell'intervento, ammorbidisce il collo dell'utero e facilita la dilatazione mediante dilatatori metallici.
- Svuotamento mediante pinze: Utilizzo di pinze ad anelli di Foerster o di Winter.
- Isterosuzione con cannule di Karman: Tecnica gold standard per lo svuotamento uterino.
- Farmacologica: Lo svuotamento e il curetage uterino vanno sempre eseguiti sotto infusione endovenosa di ossitocina o meglio Sulprostone, analogo della PG E2.
In presenza di emorragia di scarsa entità si può ricorrere a raschiamenti successivi. Tuttavia, in presenza di cospicue perdite ematiche, di un utero notevolmente aumentato di volume, di un'epoca gestazionale avanzata e in donne pluripare di età avanzata e senza desiderio di prole, molti Autori procedono ad isterectomia totale.
È fondamentale il monitoraggio dell'ormone HCG (gonadotropina corionica umana) dopo la rimozione della mola. L'HCG è prodotto da una placenta normale ma anche da cellule molari ed è l'ormone normalmente utilizzato per i test di gravidanza. Questo permette di monitorare eventuali segni di malattia trofoblastica gestazionale persistente, una possibile complicanza. In questi casi, i livelli di HCG rimangono costanti o aumentano invece di diminuire. Se i valori di HCG continuano a risultare molto alti, viene interpretato come un segno della persistenza della malattia.
La malattia trofoblastica persistente è una delle forme maligne di malattia trofoblastica gestazionale. La gravidanza molare invasiva, in particolare, viene generalmente trattata con chemioterapia a base di metotrexate e acido folinico. La malattia trofoblastica persistente, sebbene sia una complicanza, presenta un'elevata percentuale di guarigione, circa del 100%.
Con il trattamento adeguato e tempestivo, la prognosi è eccellente. Molte donne con mola vescicolare vanno incontro alla guarigione e possono intraprendere nuovamente con successo una gravidanza. Solo nell'1% dei casi, con una pregressa mola idatiforme, se ne sviluppa un'altra. Alle donne che sono state sottoposte all'asportazione di una mola vescicolare viene consigliato di non avere gravidanze per sei mesi o un anno, per consentire un completo recupero e un monitoraggio adeguato dei livelli di HCG.
Le Cisti Ovariche: Una Panoramica Generale
La formazione di cisti ovariche è un fenomeno che si verifica nel corso della vita di molte donne, interessando circa due donne su dieci, soprattutto in età fertile, ma anche durante l'adolescenza e la menopausa. Una cisti è una formazione rivestita da una parete sottile che la racchiude come una capsula, a contenuto liquido o misto (solido/liquido), che si sviluppa a carico di una o di entrambe le ovaie.
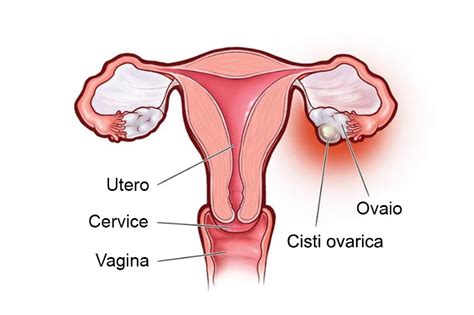
Le cisti ovariche possono determinare sintomi e conseguenze fastidiose, e la preoccupazione è che possano causare sterilità o evolvere in qualcosa di più serio.
Tipologie di Cisti Ovariche
È fondamentale distinguere tra le varie forme di cisti ovariche, poiché hanno origini, manifestazioni e richiedono cure specifiche:
- Cisti Funzionali: Rappresentano la maggior parte delle cisti ovariche e derivano da un alterato funzionamento del follicolo ovulatorio o del corpo luteo.
- Cisti Follicolari: Si formano da un normale follicolo che, invece di scoppiare durante l'ovulazione, continua a crescere. Spesso, soprattutto nelle adolescenti, le ovaie possono avere una struttura micropolicistica, disseminata di tante cisti di pochi millimetri di diametro. In questi casi, le mestruazioni sono scarse o assenti (amenorrea) e compaiono acne, peluria in eccesso e obesità. Lo squilibrio ormonale, l'assenza di ovulazione e l'impossibilità temporanea a procreare si risolvono con terapie mediche specifiche. Possono raggiungere grandi dimensioni (10 cm) e complicarsi con rottura e torsione. Qualora non vi fosse diminuzione delle dimensioni, si deve ricorrere all'asportazione chirurgica.
- Cisti Luteiniche e Tecoluteiniche: Si formano dopo che l'ovulazione è avvenuta, in seguito alla persistenza del corpo luteo, oppure in risposta a livelli eccessivamente elevati di gonadotropina corionica umana (hCG), come nel caso della mola vescicolare. Queste cisti derivano dalla luteinizzazione delle cellule della teca interna dei follicoli ovarici. Non raggiungono grandi dimensioni, ma possono dare importante sanguinamento in caso di rottura e irregolarità mestruali.
- Cisti Endometriosiche: Costituite da "isole" di endometrio (il tessuto che riveste la parte interna dell'utero) che crescono nelle ovaie.
- Cisti Dermoidi e Teratomi Cistici: Sebbene siano congenite, possono essere riscontrate a qualsiasi età; derivano da un alterato sviluppo del tessuto germinale dell'ovaio. Per questo motivo, hanno la caratteristica di contenere al loro interno residui di tessuti (ossa, cartilagine, peli, denti) e possono diventare molto voluminose. Una percentuale di teratomi è o diventa un teratocarcinoma, una forma di neoplasia maligna altamente aggressiva.
- Cistoadenomi: Tumori ovarici benigni, estremamente frequenti.
- Cistoadenoma Sieroso: Può subire una trasformazione maligna nel tempo in circa il 25% dei casi. Ha caratteristiche ecografiche precise, specie nella sua variante papillare. Richiede sempre l'asportazione chirurgica.
- Cistoadenoma Mucinoso: Ha la caratteristica di poter raggiungere grandi dimensioni (40-50 cm) e di potersi trasformare in una neoplasia maligna; ha una parete spessa. Richiede sempre l'asportazione chirurgica.
Sintomatologia e Diagnosi delle Cisti Ovariche
Tutte le forme di cisti ovariche possono alterare l'omeostasi, cioè il mantenimento dell'equilibrio, dell'intero organismo e causare disturbi che possono allarmare la donna.
- Asintomatiche: La maggior parte delle cisti funzionali e dei tumori benigni dell'ovaio non provoca sintomi e vengono scoperte casualmente durante una visita ginecologica o un'ecografia di controllo.
- Sintomatiche: Quando presenti, i sintomi possono includere:
- Dolore pelvico: Può variare da un senso di pesantezza sordo a un dolore più acuto e localizzato, intermittente o persistente. A volte si avverte dolore profondo nell’addome durante il rapporto sessuale.
- Irregolarità mestruali: Possono manifestarsi cicli irregolari, perdite ematiche intermestruali (spotting), mestruazioni più abbondanti del normale o sanguinamento vaginale nelle donne in postmenopausa.
- Sintomi da compressione: Nelle cisti di grandi dimensioni, si può avvertire un senso di pressione o gonfiore addominale, minzione frequente (per la pressione esercitata sulla vescica), nausea.
Le complicanze più frequenti delle cisti ovariche sono la rottura, la torsione e la cancerizzazione.
- Rottura: Più frequente nelle cisti a più rapido accrescimento. La lacerazione della parete può provocare un sanguinamento anche molto abbondante. La paziente lamenterà un dolore addominale molto violento, accompagnato da vomito, sudorazione e, in qualche caso, episodi sincopali.
- Torsione: Avviene quando la cisti, più pesante dell'ovaio, lo sbilancia facendolo ruotare sul proprio asse vascolare. Il sangue non giunge più a tuba ed ovaio che si deteriorano. Provoca un dolore acuto e violentissimo alla parte inferiore dell'addome, accompagnato da nausea, vomito e difficoltà alla palpazione addominale.
- Cancerizzazione: Caratteristica soprattutto delle cisti che tendono a trasformarsi in neoplasie maligne, come i cistoadenomi che possono evolvere in cistoadenocarcinomi.
Per diagnosticarle è sufficiente la visita ginecologica unitamente all'ecografia pelvica (transvaginale o addominale), che permette di distinguere anche il tipo di cisti. In casi dubbi, può essere utile una Risonanza Magnetica (RM) pelvica.
Trattamento delle Cisti Ovariche
La cura prevede diverse opzioni a seconda del tipo e della dimensione della cisti:
- Osservazione: Per cisti piccole e asintomatiche, si procede con ecografie seriali per monitorare le dimensioni e la regressione spontanea.
- Terapia Medica: L'uso della pillola contraccettiva (farmaci estroprogestinici) può mettere le ovaie a riposo e aiutare il riassorbimento delle cisti follicolari e luteiniche.
- Intervento Chirurgico:
- Cisti Luteiniche e Tecoluteiniche: Di solito guariscono da sole.
- Cisti Endometriosiche e Cisti Follicolari Sintomatiche o di Grandi Dimensioni: Si ricorre all'asportazione chirurgica.
- Cisti Dermoidi, Teratomi Cistici, Cistoadenomi: Richiedono sempre l'asportazione chirurgica a causa del potenziale di crescita e/o trasformazione maligna.
- Complicanze (rottura, torsione): Richiedono un intervento d'urgenza.
Gli interventi sono ormai quasi sempre eseguiti in laparoscopia, praticando solo piccoli forellini attraverso cui si inseriscono gli strumenti chirurgici. Questo approccio minimamente invasivo riduce il ricovero (spesso appena due giorni), la convalescenza (una settimana) e il dolore post-operatorio. Nelle donne fertili, la chirurgia mira a risparmiare l'ovaio. Nelle donne in menopausa, si può procedere all'asportazione dell'ovaio e della tuba.
Il timore più grande riguarda la possibilità che le cisti diventino maligne. Questo rischio interessa solo l'1-5% delle donne e riguarda forme particolari come le cisti mucinose e le cisti dermoidi.
Interrelazione tra Mola Vescicolare e Cisti Ovariche
È importante sottolineare che le cisti teco-luteiniche sono una tipologia specifica di cisti ovarica funzionale che si sviluppa tipicamente in risposta a livelli eccessivamente elevati di gonadotropina corionica umana (hCG). Pertanto, queste cisti sono strettamente associate a condizioni di iperstimolazione ovarica, come quelle che si verificano in presenza di una mola vescicolare. Sotto l'influenza di massicce dosi di hCG prodotte dal tessuto molare, le cellule della teca interna dei follicoli ovarici subiscono un'iperstimolazione, portando alla formazione di numerose cavità piene di liquido.
In conclusione, mentre la mola vescicolare è una patologia gestazionale specifica legata a un'anomalia della fecondazione e dello sviluppo trofoblastico, le cisti ovariche rappresentano un gruppo eterogeneo di formazioni benigne o, più raramente, maligne, che possono avere diverse origini e implicazioni. La corretta diagnosi differenziale e un tempestivo trattamento sono essenziali per una prognosi favorevole in entrambe le condizioni.
tags: #mola #vescicolare #cisti #luteiniche #cisti #ovariche