L'inseminazione artificiale, nota anche come inseminazione intrauterina (IUI), rappresenta una delle tecniche di riproduzione assistita più accessibili e meno invasive. Essa si configura come un approccio medico volto a facilitare il concepimento, soprattutto in presenza di specifiche cause di infertilità. La procedura consiste nell'introdurre spermatozoi, precedentemente selezionati e preparati in laboratorio, direttamente nell'utero femminile nel momento più opportuno del ciclo ovulatorio, al fine di incrementare le probabilità di un incontro fecondante con l'ovulo.
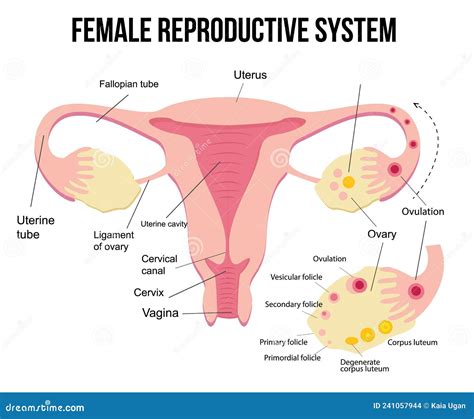
Questo trattamento è ampiamente diffuso e rappresenta un passo fondamentale per molte coppie e individui che desiderano intraprendere un percorso di genitorialità. L'obiettivo primario dell'inseminazione artificiale è quello di ottimizzare le condizioni per una fecondazione naturale all'interno del corpo della donna, superando eventuali ostacoli che potrebbero impedire il concepimento spontaneo. È cruciale distinguere l'inseminazione artificiale dalla fecondazione in vitro (FIV), poiché quest'ultima prevede la fecondazione dell'ovulo in laboratorio e il successivo trasferimento dell'embrione nell'utero.
Il Percorso Terapeutico dell'Inseminazione Artificiale: Un Approccio Graduale
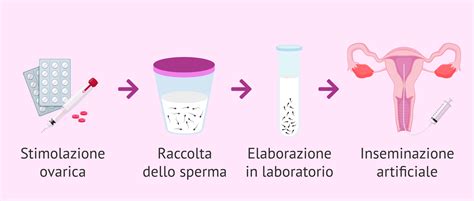
L'inseminazione artificiale è una procedura articolata che si sviluppa attraverso diverse fasi sequenziali, progettate per massimizzare le possibilità di successo. Ogni passaggio è attentamente studiato e monitorato per garantire la sicurezza e l'efficacia del trattamento.
Stimolazione Ovarica Controllata: Preparare il Terreno per la Fecondazione
Prima di procedere con l'inseminazione vera e propria, è indispensabile preparare il ciclo riproduttivo della donna attraverso una stimolazione ovarica controllata. Questa fase mira a indurre lo sviluppo di un numero adeguato di follicoli maturi, aumentando così le probabilità di ottenere ovuli vitali. Il protocollo di stimolazione viene personalizzato per ogni singola paziente, tenendo conto delle sue specifiche caratteristiche e della sua risposta ai farmaci.
Il processo di stimolazione ovarica controllata solitamente si estende per un periodo variabile tra 8 e 14 giorni. Durante questo intervallo, la risposta delle ovaie viene costantemente monitorata attraverso ecografie transvaginali e analisi del sangue, che valutano i livelli ormonali. Questo monitoraggio continuo permette di aggiustare la terapia farmacologica, se necessario, e di determinare il momento ottimale per l'induzione dell'ovulazione.
Induzione dell'Ovulazione: Il Momento Cruciale
Una volta che gli esami ecografici e ormonali indicano che i follicoli hanno raggiunto la maturazione desiderata, si procede con l'induzione dell'ovulazione. Questo passaggio viene generalmente ottenuto mediante la somministrazione di un'iniezione intramuscolare di gonadotropina corionica umana (hCG). L'ormone hCG mima il picco naturale dell'ormone luteinizzante (LH), che innesca il rilascio degli ovuli maturi dai follicoli. L'iniezione viene programmata con precisione, solitamente circa 34-36 ore prima dell'inseminazione, per garantire che l'ovulazione avvenga nel momento più opportuno per la procedura.
Capacitazione dello Sperma: Ottimizzare la Qualità Seminale
Parallelamente alla preparazione della donna, il campione di sperma del partner o del donatore viene sottoposto a un processo di "capacitazione" in laboratorio. Questo trattamento mira a selezionare gli spermatozoi più vitali, mobili e morfologicamente idonei per la fecondazione, eliminando quelli meno performanti e il liquido seminale circostante. La capacitazione simula in parte i processi naturali che avvengono nel tratto genitale femminile, preparando gli spermatozoi alla loro missione fecondante.
La selezione degli spermatozoi è un passaggio critico. Vengono privilegiati quelli con una motilità progressiva efficiente e una morfologia normale, in quanto questi sono i fattori chiave per raggiungere e penetrare l'ovulo. La qualità del liquido seminale è un elemento determinante per il successo dell'inseminazione artificiale, e vengono stabiliti dei criteri minimi di accettazione per garantire un elevato standard qualitativo.
L'Atto dell'Inseminazione: Una Procedura Rapida e Indolore
L'inseminazione vera e propria è un processo rapido e generalmente indolore. Utilizzando una sottile cannula flessibile, il medico deposita il campione di sperma capacitato direttamente all'interno della cavità uterina. La procedura è guidata da un'ecografia transvaginale, che assicura il corretto posizionamento della cannula e la distribuzione degli spermatozoi vicino alle tube di Falloppio, dove avviene la fecondazione. L'assenza di dolore è dovuta al fatto che l'utero non possiede recettori del dolore nella sua porzione interna. Al termine della procedura, la paziente può riprendere le normali attività quotidiane quasi immediatamente, anche se un breve periodo di riposo (pochi minuti) a sdraiata viene spesso consigliato.
Supporto della Fase Luteale: Preparare l'Utero all'Impianto
Dopo l'inseminazione, può essere prescritta una terapia ormonale di supporto, solitamente a base di progesterone. Questo ormone svolge un ruolo cruciale nel preparare l'endometrio, il rivestimento interno dell'utero, a ricevere e sostenere un eventuale embrione impiantato. Il progesterone aiuta a rendere l'endometrio più ricettivo, aumentando le probabilità di successo dell'impianto.
Tipi di Inseminazione Artificiale: Una Scelta Basata sull'Origine del Seme
L'inseminazione artificiale si distingue principalmente in due tipologie, a seconda dell'origine dello sperma utilizzato:
Inseminazione Artificiale Coniugale (IAC)
Nell'inseminazione artificiale coniugale, viene impiegato lo sperma del partner maschile della coppia. Questa è la tecnica più comunemente utilizzata e rappresenta la scelta prioritaria quando l'infertilità non è legata a gravi problemi di qualità seminale. Il tasso di successo dell'IAC si attesta generalmente tra il 15% e il 25% per ciclo, sebbene possa variare in base a numerosi fattori.
Inseminazione Artificiale con Donatore (IAD)
L'inseminazione artificiale con donatore ricorre all'utilizzo di sperma proveniente da una banca del seme. Questa opzione è indicata in diverse circostanze, tra cui l'assenza di un partner maschile, l'infertilità maschile grave o il rischio di trasmissione di malattie genetiche ereditarie. I tassi di successo dell'IAD tendono ad essere leggermente superiori rispetto all'IAC, attestandosi generalmente tra il 20% e il 30% per ciclo, grazie alla rigorosa selezione dei donatori e alla qualità del seme utilizzato.
Indicazioni per l'Inseminazione Artificiale: Quando Considerare Questa Opzione
L'inseminazione artificiale viene proposta come soluzione terapeutica per una varietà di cause di infertilità, sia maschile che femminile. La decisione di optare per questa tecnica dipende da una valutazione medica approfondita.
Indicazioni per l'Inseminazione Artificiale Coniugale (IAC)
L'IAC è particolarmente indicata nei seguenti casi:
- Alterazioni del ciclo ovulatorio: Condizioni come l'anovulazione (assenza di ovulazione) o la sindrome dell'ovaio policistico (PCOS), che possono compromettere la regolarità dell'ovulazione.
- Impossibilità di depositare lo sperma nella vagina: Situazioni quali il vaginismo (spasmo involontario dei muscoli vaginali) o l'eiaculazione retrograda (in cui lo sperma viene eiaculato nella vescica anziché all'esterno).
- Fattore maschile lieve: Lievi alterazioni riscontrate nell'analisi del liquido seminale, come una ridotta motilità o un numero leggermente inferiore di spermatozoi, che tuttavia non precludono la possibilità di fecondazione naturale con un aiuto.
Indicazioni per l'Inseminazione Artificiale con Donatore (IAD)
L'IAD è la scelta appropriata quando si presentano le seguenti condizioni:
- Assenza di un partner maschile: Per donne single o coppie lesbiche che desiderano avere un figlio.
- Fattore maschile grave: Condizioni di infertilità maschile severe, come un numero estremamente basso di spermatozoi (oligozoospermia severa), una motilità molto ridotta (astenozoospermia severa) o l'assenza totale di spermatozoi nell'eiaculato (azoospermia), qualora non sia possibile risolvere con altre tecniche come la ICSI con spermatozoi testicolari.
- Malattie genetiche: Quando esiste un rischio significativo di trasmettere una patologia genetica ereditaria al figlio, e il partner maschile è portatore sano di tale patologia.
Requisiti Fondamentali per l'Efficacia dell'IA
Perché l'inseminazione artificiale possa essere intrapresa con successo, è necessario che vengano soddisfatti alcuni requisiti fondamentali relativi alla salute riproduttiva della donna e alla qualità del seme:
- Permeabilità tubarica: È essenziale che almeno una delle tube di Falloppio sia pervia e funzionale. Le tube rappresentano il sito naturale dove avviene la fecondazione, e devono essere in grado di permettere il passaggio degli spermatozoi e dell'ovulo. La valutazione della permeabilità tubarica viene solitamente effettuata tramite un esame chiamato isterosalpingografia (HSG) o una isterosonografia (SIS).
- Qualità seminale adeguata: Sebbene l'IA preveda la selezione degli spermatozoi migliori, è comunque necessario che il campione di sperma contenga un numero sufficiente di spermatozoi mobili per poter procedere. I criteri minimi di qualità seminale sono definiti dalle linee guida cliniche.
- Salute riproduttiva della donna: L'età della donna e la sua riserva ovarica giocano un ruolo cruciale nel successo del trattamento. Le donne più giovani tendono ad avere tassi di successo più elevati. La salute generale dell'apparato riproduttivo femminile, inclusa l'assenza di patologie uterine significative, è altresì importante.
Preparazione al Trattamento di Inseminazione Artificiale
Prima di iniziare un percorso di inseminazione artificiale, è indispensabile sottoporsi a una serie completa di accertamenti diagnostici. Questi test sono volti a valutare la fertilità della coppia o dell'individuo e ad escludere eventuali controindicazioni alla procedura.
Gli esami includono tipicamente:
- Ecografia transvaginale: Per valutare la morfologia dell'utero e delle ovaie, e per monitorare lo sviluppo follicolare durante la stimolazione.
- Analisi del liquido seminale: Per valutare parametri come il volume, la concentrazione spermatica, la motilità e la morfologia degli spermatozoi.
- Studi ormonali: Per valutare il profilo ormonale della donna e identificare eventuali squilibri che potrebbero influenzare l'ovulazione.
- Test di permeabilità tubarica: Come menzionato in precedenza, per assicurare che le tube di Falloppio siano aperte.
Questi controlli preliminari sono fondamentali per personalizzare il trattamento e per assicurare che la procedura di inseminazione artificiale sia la scelta più appropriata e potenzialmente efficace.
Risultati e Probabilità di Gravidanza con l'IA
I tassi di successo dell'inseminazione artificiale non sono universali e dipendono da una molteplicità di fattori. Tra i più influenti vi sono:
- Età della donna: Le probabilità di successo diminuiscono progressivamente con l'avanzare dell'età, in particolare dopo i 35 anni, a causa della naturale riduzione della qualità e quantità degli ovociti.
- Qualità dello sperma: Un seme di buona qualità aumenta significativamente le possibilità di concepimento.
- Salute riproduttiva generale: La presenza di altre condizioni mediche o ginecologiche può influenzare l'esito del trattamento.
- Causa dell'infertilità: L'efficacia dell'IA può variare a seconda della specifica causa sottostante all'infertilità.
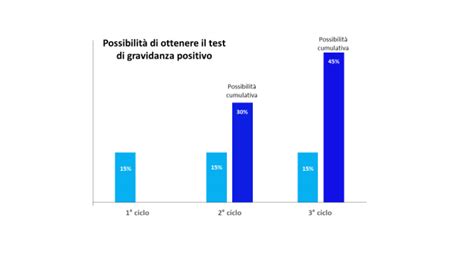
Nelle donne di età inferiore ai 35 anni, le probabilità di ottenere una gravidanza con l'inseminazione artificiale utilizzando lo sperma del partner variano tipicamente tra il 13% e il 25% per ciclo. Se si ricorre all'inseminazione con sperma di donatore, questa percentuale può aumentare leggermente, attestandosi tra il 18% e il 29%, grazie alla selezione accurata dei donatori. È importante sottolineare che questi sono tassi per singolo ciclo di trattamento; spesso sono necessari più cicli per raggiungere una gravidanza.
Vantaggi dell'IA rispetto alla Fecondazione In Vitro (FIV)
L'inseminazione artificiale presenta diversi vantaggi significativi rispetto alla fecondazione in vitro (FIV), che la rendono una scelta preferenziale in determinate situazioni cliniche:
- Minore invasività: L'IA è una procedura molto meno invasiva della FIV. Non richiede prelievo chirurgico degli ovociti né anestesia, rendendola più tollerabile per la paziente.
- Costo inferiore: A causa della sua semplicità e della minore complessità tecnologica, l'inseminazione artificiale ha un costo generalmente inferiore rispetto alla FIV. Questo aspetto la rende più accessibile a un numero maggiore di persone.
- Fecondazione naturale: Sebbene assistita, la fecondazione avviene all'interno del corpo della donna, nelle tube di Falloppio, replicando il più fedelmente possibile il processo naturale.
Tuttavia, è fondamentale riconoscere che la FIV, pur essendo più complessa e costosa, offre un tasso di successo complessivamente più elevato, specialmente nei casi di infertilità grave, tubarica o quando sono coinvolti molteplici fattori di rischio.
Rischi, Problemi ed Effetti Collaterali dell'Inseminazione Artificiale
Sebbene l'inseminazione artificiale sia considerata una procedura medica sicura, come ogni trattamento medico, comporta alcuni potenziali rischi ed effetti collaterali, sebbene siano generalmente di bassa entità e gestibili:
- Sindrome da Iperstimolazione Ovarica (SIO): Questo rischio è associato alla stimolazione ovarica farmacologica. Una risposta eccessiva delle ovaie ai farmaci può portare allo sviluppo di un numero elevato di follicoli, causando gonfiore addominale, dolore e, in casi rari, complicanze più serie. La SIO viene attentamente monitorata durante il trattamento per prevenirne le forme più gravi.
- Gravidanze multiple: L'induzione di più ovuli maturi aumenta la probabilità di una gravidanza gemellare o multipla. Sebbene una gravidanza multipla possa essere desiderata da alcuni, comporta anche rischi maggiori per la madre e per i feti, come il parto prematuro e un peso alla nascita inferiore.
- Infezioni: Esiste un rischio minimo di infezione uterina o pelvica a seguito della procedura di inseminazione, ma è estremamente raro.
- Sanguinamento o crampi: Alcune donne possono sperimentare lievi perdite di sangue o crampi dopo l'inseminazione, ma solitamente sono di breve durata.
La gestione attenta del protocollo di stimolazione e un rigoroso monitoraggio del ciclo della paziente sono essenziali per minimizzare questi rischi.
Costi dell'Inseminazione Artificiale
Il costo dell'inseminazione artificiale può variare considerevolmente a seconda di diversi fattori, tra cui la clinica scelta, la località geografica e il tipo di sperma utilizzato (partner o donatore).
- Inseminazione con sperma del partner (IAC): Il costo per ciclo di trattamento varia generalmente tra i 600€ e i 1.000€.
- Inseminazione con sperma di donatore (IAD): Il costo tende ad essere leggermente superiore, oscillando tra i 900€ e i 1.400€ per ciclo, a causa del costo associato all'acquisto dello sperma dalla banca del seme.
È importante notare che questi costi solitamente includono la stimolazione ovarica, il monitoraggio, la capacitazione dello sperma e la procedura di inseminazione. Ulteriori spese potrebbero derivare da esami diagnostici preliminari, farmaci, o eventuali trattamenti aggiuntivi.
Inseminazione Artificiale Domiciliare: Un'Alternativa da Valutare con Cautela
L'inseminazione artificiale domiciliare si riferisce a tentativi di concepimento assistito eseguiti al di fuori di un contesto clinico, ovvero direttamente a casa. Sebbene alcune coppie o individui possano considerare questa opzione, è fondamentale sottolineare che essa non viene effettuata sotto controllo medico e, pertanto, non offre le stesse garanzie di successo e sicurezza di un trattamento clinico.
Le probabilità di successo di un'inseminazione artificiale domiciliare sono comparabili a quelle di avere rapporti sessuali mirati durante il periodo ovulatorio. La mancanza di monitoraggio medico, di selezione e capacitazione dello sperma, e di verifica della corretta ovulazione, riduce significativamente l'efficacia rispetto alle procedure eseguite in clinica.
Fecondazione in vitro e riproduzione assistita - Ginefiv Clinica
Considerazioni Legali e Normative in Italia
In Italia, l'inseminazione artificiale, come altre tecniche di Procreazione Medicalmente Assistita (PMA), è regolamentata dalla Legge 40 del 2004. Questa normativa stabilisce i criteri e le condizioni per l'accesso a tali trattamenti.
- Coppie eterosessuali: L'inseminazione artificiale (sia IAC che IAD) è legalmente eseguibile in Italia per le coppie eterosessuali, sia sposate che conviventi, che abbiano una diagnosi di infertilità.
- Donne single e coppie omosessuali: La Legge 40, nella sua interpretazione prevalente, non consente l'accesso all'inseminazione artificiale per le donne single o per le coppie omosessuali. Per queste categorie, l'unica via per accedere a tecniche di fecondazione eterologa (con donatore) è recarsi all'estero, dove le normative sono più permissive. Tuttavia, è possibile in Italia effettuare la preparazione medica e gli esami preliminari, ma l'atto della inseminazione intrauterina deve avvenire in un centro autorizzato di procreazione medicalmente assistita. L'atto della inseminazione intrauterina deve infatti avvenire all'interno di un centro di procreazione medicalmente assistita e non può essere eseguita in uno studio medico.
La normativa italiana pone enfasi sulla tutela della filiazione e sulla necessità di garantire il benessere del nascituro, guidando le disposizioni relative all'accesso alle tecniche di PMA.
L'Inseminazione Artificiale nel Contesto delle Tecniche di PMA
L'inseminazione artificiale (IA) rientra nella categoria delle tecniche di Procreazione Medicalmente Assistita (PMA) di primo livello. Le tecniche di PMA si suddividono in base alla loro complessità e al luogo in cui avviene l'incontro tra gameti:
- Tecniche di primo livello: Queste procedure mirano a facilitare il concepimento spontaneo all'interno delle vie genitali femminili. Comprendono il monitoraggio dell'ovulazione (con o senza stimolazione ovarica) e l'inseminazione intrauterina (IUI). L'IA appartiene a questa categoria.
- Tecniche di secondo e terzo livello: Queste tecniche, più complesse, prevedono la fecondazione "in vitro", ovvero in laboratorio. L'incontro tra ovocita e spermatozoo avviene in appositi terreni di coltura, dando origine a embrioni che vengono poi trasferiti nell'utero. Esempi includono la Fecondazione In Vitro con Trasferimento dell'Embrione (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI).
La scelta tra le diverse tecniche dipende dalla specifica causa di infertilità, dall'età della donna e da altri fattori clinici.
L'Inseminazione Intrauterina (IUI): Un Approfondimento Tecnico
L'inseminazione intrauterina (IUI) è la denominazione tecnica più precisa per l'inseminazione artificiale. La procedura prevede il trattamento del liquido seminale, definito "capacitazione", per selezionare e concentrare gli spermatozoi più vitali e mobili. Successivamente, questi spermatozoi vengono depositati tramite un catetere sottile e flessibile direttamente all'interno della cavità uterina.
La fertilizzazione, in questo caso, avviene all'interno dei genitali femminili, nelle tube di Falloppio, in modo simile a quanto accadrebbe dopo un rapporto sessuale spontaneo. Generalmente, l'IUI è preceduta da una moderata stimolazione dell'ovulazione per favorire lo sviluppo di uno o pochi follicoli, ottimizzando così le possibilità di successo.
Fecondazione In Vitro (FIVET) e Iniezione Intracitoplasmatica dello Spermatozoo (ICSI): Tecniche Avanzate
Sebbene l'inseminazione artificiale sia una procedura di primo livello, è utile comprendere il contesto delle tecniche più avanzate per una visione completa della riproduzione assistita.
Fecondazione In Vitro con Trasferimento dell'Embrione (FIVET)
La FIVET, sviluppata per la prima volta con successo nel 1978, prevede il prelievo degli ovociti dalle ovaie, precedentemente stimolate per indurre una multipla ovulazione. Gli ovociti vengono poi fecondati in laboratorio con gli spermatozoi del partner. Gli embrioni ottenuti vengono coltivati per alcuni giorni prima di essere trasferiti nell'utero. La FIVET è indicata in casi di sterilità tubarica, infertilità inspiegata di lunga durata, o endometriosi. L'intero processo, dalla stimolazione alla gravidanza, dura diverse settimane e richiede la presenza della paziente in clinica per diversi appuntamenti.
Iniezione Intracitoplasmatica dello Spermatozoo (ICSI)
L'ICSI è una tecnica evoluta di FIV, particolarmente utile nei casi di grave infertilità maschile. Attraverso un micromanipolatore, un singolo spermatozoo viene iniettato direttamente all'interno del citoplasma di un ovocita maturo. Questa tecnica bypassa la necessità di un elevato numero di spermatozoi o di una loro motilità eccezionale, permettendo di ottenere embrioni anche in situazioni precedentemente considerate senza speranza. La preparazione del ciclo ICSI è simile a quella della FIVET, ma il momento della fecondazione è gestito con estrema precisione.
L'ICSI ha rivoluzionato il trattamento dell'infertilità maschile severa, offrendo la possibilità di concepimento a coppie che altrimenti non avrebbero avuto alternative.
L'Inseminazione Artificiale in Italia: Regolamentazione e Applicabilità
La Legge 40 del 2004 disciplina le tecniche di Procreazione Medicalmente Assistita in Italia. In base a questa normativa, l'inseminazione artificiale (o inseminazione intrauterina) è consentita per le coppie eterosessuali, sposate o conviventi, che abbiano una diagnosi di infertilità.
La preparazione del ciclo, inclusi gli esami preliminari, la stimolazione ormonale e il monitoraggio dell'ovulazione, può essere eseguita in studi medici autorizzati. Tuttavia, l'atto finale dell'inseminazione intrauterina deve necessariamente avvenire all'interno di centri autorizzati alla Procreazione Medicalmente Assistita (PMA).
Per quanto concerne le donne single o le coppie lesbiche, la Legge 40 non prevede la possibilità di accedere all'inseminazione artificiale con donatore in Italia. In questi casi, per avvalersi di tecniche di fecondazione eterologa, è necessario recarsi all'estero.
Il costo medio dell'inseminazione artificiale in Italia si aggira intorno ai 1000 euro per ciclo, con variazioni a seconda della clinica e del tipo di sperma utilizzato.
Considerazioni sulla Qualità del Seme e sul Numero di Spermatozoi
La definizione del numero ottimale di spermatozoi necessari per un'inseminazione artificiale efficace non è univoca e la letteratura scientifica presenta diverse raccomandazioni. Tuttavia, è generalmente accettato che una concentrazione spermatica insufficiente possa compromettere significativamente le probabilità di successo.
- Studi indicano che i risultati sono inferiori se ci sono meno di 10 milioni di spermatozoi nel campione di partenza.
- Alcune ricerche suggeriscono che un numero minimo di 3 milioni di spermatozoi motili sia desiderabile.
- Altri studi indicano soglie più elevate, come 5 milioni o persino 10 milioni di spermatozoi motili per millilitro, per massimizzare le chance di concepimento.
Questi dati sottolineano l'importanza della capacitazione dello sperma e della valutazione della qualità seminale come passaggi cruciali per ottimizzare l'esito dell'inseminazione artificiale.
Innovazioni e Prospettive Future nell'IA
Il campo della riproduzione assistita è in continua evoluzione. Ricerche sono in corso per ottimizzare ulteriormente i protocolli di stimolazione ovarica, migliorare le tecniche di selezione spermatica e sviluppare metodi diagnostici più precisi per valutare la fertilità. Una recente revisione della letteratura, ad esempio, ha evidenziato un potenziale vantaggio della doppia inseminazione rispetto alla singola inseminazione in determinati contesti, suggerendo la possibilità di future modifiche nelle pratiche cliniche.
La comprensione approfondita dei meccanismi molecolari che regolano la fecondazione e l'impianto apre nuove prospettive per lo sviluppo di terapie più mirate ed efficaci, con l'obiettivo di rendere la riproduzione assistita accessibile e di successo per un numero sempre maggiore di persone.