Il miracoloso percorso della vita umana inizia con stadi di sviluppo complessi e finemente regolati. Durante la gravidanza, l'ovulo fecondato si sviluppa in blastocisti, quindi in embrione e, infine, in feto, attraversando trasformazioni straordinarie che modellano ogni aspetto del futuro individuo. Questo viaggio, dalla singola cellula allo sviluppo di organi e sistemi completi, è scandito dalla formazione di strutture vitali, comprese le membrane che avvolgono e proteggono l'embrione, facilitando il suo nutrimento e la sua crescita.
Il Percorso dall'Ovocita alla Fecondazione: Gli Albori della Vita
Per comprendere l'evoluzione dello sviluppo embrionale e poi fetale, è opportuno iniziare dalla definizione stessa di ovocita e dal processo che precede la fecondazione. Gli ovociti sono i gameti femminili, cellule aploidi (contenenti 23 cromosomi) prodotti in organi specializzati (gonadi) mediante il processo di gametogenesi. La formazione delle cellule uovo immature (oogoni) avviene già nella vita intrauterina. Fin dall'infanzia di una donna si sviluppano i follicoli nei quali si trova l'ovocita, ma a partire dalla pubertà solo uno o, occasionalmente, due di essi raggiungeranno la maturità ogni mese durante il ciclo mestruale.
Il ciclo di maturazione dell'ovocita si articola in diverse fasi all'interno dell'ovaio. Un follicolo primario, ovvero immaturo, contiene l'ovocita primario circondato da cellule. Progressivamente, si trasforma in follicolo pre-antrale (in crescita). Grazie all'ormone FSH, le cellule del follicolo primario si moltiplicano circondando l'ovocita. Successivamente, si sviluppa il follicolo antrale (maturo): nel follicolo si forma una cavità piena di liquido, chiamata antrum, mentre l'ovocita primario continua a maturare. Il follicolo maturo prende il nome di Follicolo di Graaf. L'ovocita primario, continuando la sua maturazione, diventa ovocita secondario e viene circondato da uno strato di cellule che formano la zona pellucida, una membrana che avvolge l'uovo nei mammiferi.
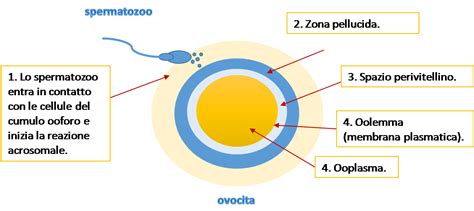
Circa 14 giorni dopo il ciclo mestruale precedente, in ogni ciclo mestruale normale, una delle ovaie di solito rilascia un ovulo (oocita). Tale rilascio è chiamato ovulazione. L'ovocita è pronto per essere fecondato da uno spermatozoo quando viene trasportato nelle tube di Falloppio, due organi cavi fissati con un'estremità all'utero e con un'altra estremità all'ovaio. L'ovulo entra quindi nell'estremità a forma di imbuto di una delle tube di Falloppio. Al momento dell'ovulazione, il muco cervicale (la cervice è la parte inferiore dell'utero) diventa più fluido e più elastico, consentendo agli spermatozoi di penetrare rapidamente nell'utero.
Dopo un rapporto sessuale, gli spermatozoi migrano dalla vagina all'utero attraverso la cervice fino alle tube di Falloppio, che sono la sede in cui normalmente avviene la fecondazione. Entro 5 minuti, gli spermatozoi possono migrare dalla vagina all'utero attraversando la cervice e raggiungere le tube di Falloppio. Nei testicoli maschili possono essere prodotti miliardi di spermatozoi; di questi, però, solo uno riuscirà, dopo l'eiaculazione, ad attraversare la corona radiata che circonda l'ovulo e a superare la membrana.
La fecondazione può avvenire quando uno spermatozoo incontra l'ovulo nelle Tube di Falloppio. La penetrazione di uno spermatozoo nell’ovulo produce la fecondazione. Nella specie umana la fecondazione si ha per monospermia, ovvero un solo spermatozoo entra nella cellula uovo e fonde il proprio nucleo con quello della cellula uovo matura. La prima cellula dell'embrione è lo zigote, che si forma dall'unione del DNA dello spermatozoo con quello dell'ovocita. Questo mescolamento sancisce la formazione di una cellula con 46 cromosomi che contiene l'informazione genetica completa. Se la fecondazione non avviene, l'ovulo scende dalla tuba di Falloppio nell'utero, per poi essere eliminato dall'utero in occasione del ciclo mestruale successivo.
Dallo Zigote alla Blastocisti: Le Prime Divisioni Cellulari
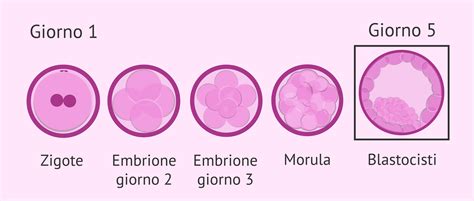
Una volta che uno spermatozoo ha attraversato la corona radiata e raggiunto la membrana cellulare esterna dell’ovulo, il processo di fecondazione è pronto per iniziare. Dopo la formazione dello zigote, il processo di sviluppo embrionale procede attraverso diverse fasi embrionali prima dell'annidamento nell'endometrio, la mucosa che riveste internamente l'utero. Le cellule che rivestono le tube di Falloppio presentano strutture filiformi, chiamate ciglia, che aiutano a spingere l'ovulo fecondato (zigote) attraverso la tuba nella cavità uterina. Per i primi tre o quattro giorni dopo la fecondazione, lo zigote scende lungo le tuba di Falloppio assorbendo sostanze nutritive dalle secrezioni materne e andando incontro alle prime divisioni mitotiche. Le cellule dello zigote si dividono (si separano in 2 cellule) ripetutamente durante lo spostamento lungo la tuba di Falloppio verso l'utero. Lo zigote entra nell'utero nell'arco di 3-5 giorni.
Osservati in seconda giornata, gli embrioni sono formati da 2 a 4 cellule (blastomeri). Nella maggior parte dei casi si preferisce non controllare gli embrioni in questa giornata per evitare sollecitazioni ambientali, esposizioni alla luce e cambiamenti di temperatura e pH. In terza giornata (≈ 72 ore post-fecondazione), un embrione sano ha in genere 7-10 cellule, con target ideale di 8 blastomeri. Una lieve variabilità è fisiologica.
Il primo stadio successivo è la morula, una palla compatta di cellule dall'aspetto simile a una mora. Dapprima, lo zigote diviene un insieme cellulare solido, di forma sferica. Quando la morula continua a dividersi, si trasforma gradualmente in una blastocisti, circa cinque-sei giorni dopo la fecondazione. Questa fase è caratterizzata dalla formazione di una cavità centrale chiamata blastocele. Nella blastocisti possiamo individuare due parti principali: il trofoblasto (o trophectoderma), che diventerà la placenta, e la massa interna di cellule da cui si formerà l'embrione stesso. All'interno della cavità uterina, le cellule continuano a dividere, assumendo l'aspetto di una struttura sferica cava, definita blastocisti.
L'Annidamento e la Formazione della Placenta: Una Connessione Vitale
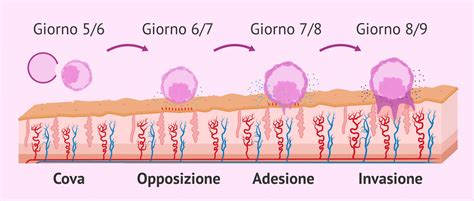
Circa 6 giorni dopo la fecondazione, la blastocisti si attacca alla parete della cavità uterina, solitamente nella parte superiore. Tale processo, definito impianto o annidamento, viene completato entro 9-10 giorni. All'interno dell'utero, la blastocisti si impianta sulla parete uterina, dove si sviluppa in un embrione, collegato a una placenta e circondato da membrane che contengono liquido. Questo processo è la terza e ultima fase dello sviluppo pre-embrionale nei mammiferi placentati, ossia del periodo comprendente le prime due settimane di sviluppo.
La blastocisti impianta le sue radici nella mucosa dell'utero, ancorandosi in modo tale da non potersi più spostare. L'annidamento, nella maggioranza dei casi, avviene sul fondo dell'utero (la parte più alta di quest'organo), anche se ci sono dei casi in cui avviene prima. Quando la blastocisti è ancora nelle tube uterine, l'annidamento avviene ugualmente perché la struttura delle tube uterine è praticamente uguale a quella dell'utero; questo è un caso di gravidanza extrauterina. Le prime fasi procedono senza complicazioni, però non è previsto che una tuba uterina, per quanto elastica possa essere, possa contenere né un feto né tanto meno un neonato. Il rischio che si corre è che ad un certo punto esse si rompano e che, essendo organi estremamente vascolarizzati, si possa avere una rischiosa emorragia. Proprio per questo motivo solitamente le gravidanze extrauterine vengono interrotte; una gravidanza di questo tipo può andare avanti solo se l'impianto di questa blastocisti è situato proprio allo sbocco della tuba uterina nell'utero.
Il trofoblasto secerne enzimi litici che permettono l'impianto della blastocisti nell'endometrio, lo strato cellulare che riveste internamente la cavità uterina. Questi enzimi litici hanno una funzione digestiva e permettono alla blastocisti di annidarsi; a contatto con la mucosa digeriscono la mucosa uterina e piano piano si scavano una specie di nicchia nella quale viene accolta la blastocisti. Il trofoblasto è costituito da estroflessioni costituite da cellule in attiva divisione che penetrano nell'endometrio, delle radici di annidamento, e mano a mano che si formano scendono un po' a caso nella mucosa uterina. Alcune si fondono tra loro generando delle nicchie contenenti tonaca propria; queste porzioni di tonaca propria vengono aggredite dagli enzimi, digerite (quindi rese liquide) e poi assorbite dal sincizio stesso e utilizzate come nutrimento. Durante la segmentazione e la gastrulazione l'embrione in sviluppo si nutre dalla secrezione delle ghiandole uterine o dei condotti uterini. Queste ghiandole producono un secreto (il cosiddetto "latte uterino") molto ricco di glicogeno. L'annidamento viene completato con l'erosione della parete dei vasi sanguigni materni, circa 14 giorni dopo la segmentazione. Quando i vasi sanguigni della madre vengono rotti, il sangue materno invade, con una certa pressione, le cosiddette lacune del sinciziotrofoblasto, cioè gli spazi vuoti lasciati dal tessuto digerito; queste lacune comunicano un po' tutte tra di loro. Poiché il sangue penetra con una certa pressione, passando tra una lacuna e l'altra e intorno al sincizio, può addirittura rompere il tappo di fibrina che si è formato nel punto di annidamento. Di conseguenza può succedere che si abbia una perdita di sangue nella cavità dell'utero, che, tramite le vie genitali femminili, esca all'esterno.
La parete della blastocisti ha uno spessore di una cellula, tranne in una zona, in cui lo spessore è di tre o quattro cellule. Le cellule interne presenti nella zona ispessita si sviluppano dando origine all'embrione e le cellule esterne penetrano nella parete dell'utero e si sviluppano nella placenta. Quest'ultima produce diversi ormoni che contribuiscono a mantenere lo stato di gravidanza. Per esempio, la placenta produce la gonadotropina corionica umana, un ormone che impedisce alle ovaie di rilasciare ovuli e le stimola a produrre continuamente estrogeno e progesterone. Inoltre, trasporta l'ossigeno e le sostanze nutritive dalla madre al feto e i materiali di rifiuto dal feto alla madre. La placenta è pienamente sviluppata verso 18-20 settimane, ma continua a crescere per tutta la gravidanza. Al momento del parto, pesa circa 1 libbra.
Le Membrane Embrionali: Protezione e Nutrimento dell'Embrione
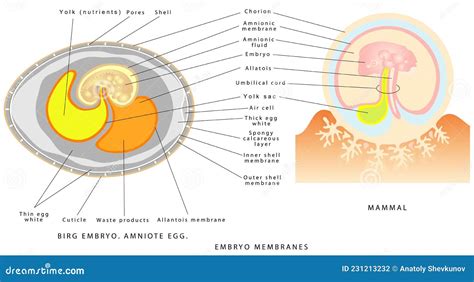
Intorno all'embrione si formano due strati di membrane: l'amnio (membrana interna) e il corion (membrana esterna), che creano un sacco (il sacco amniotico) intorno all'embrione. Tale sacco è pieno di liquido (liquido amniotico); l'embrione galleggia nel liquido. Queste membrane, insieme ad altre strutture accessorie, sono annessi embrionali, indispensabili per il completamento dello sviluppo embrionale del germe ma che, una volta arrivati al momento della nascita, vengono abbandonati poiché non servono più; sono detti anche membrane extraembroniali, poiché proteggono l'embrione.
Alcune cellule della placenta si sviluppano in uno strato esterno di membrane (corion) che circonda la blastocisti in via di maturazione. Altre cellule si sviluppano in uno strato di membrane interne (amnio), che formano il sacco amniotico. Una volta formatosi il sacco amniotico (entro 10-12 giorni circa), la blastocisti è considerata embrione. Il sacco si riempie di liquido limpido (liquido amniotico) e si estende in modo da inglobare l'embrione in fase di sviluppo, che fluttua al suo interno. Il liquido amniotico offre uno spazio nel quale l'embrione può crescere liberamente e aiuta a proteggere l'embrione da eventuali lesioni. Il sacco amniotico è robusto ed elastico. Il liquido è incomprimibile, perciò una pressione che si esercita su un punto viene suddivisa su tutta la superficie, in modo tale che l'urto risulti minore.
Il primo annesso embrionale che si forma è l'amnios, che si forma per cavitazione; alcune cellule della massa cellulare interna vanno incontro ad apoptosi, cioè morte cellulare programmata. Si forma una cavità, in cui si distinguono una volta e un pavimento, chiamata cavità amniotica, ripiena di liquido secreto dagli amniociti. La volta rimane aderente al citotrofoblasto mentre il pavimento è formato da due strati di cellule: lo strato immediatamente a contatto con la cavità amniotica è il primo foglietto embrionale ed è una formazione dell'ectoderma, invece lo strato sottostante è dell'endoderma. Osservato dall'alto si vede come un disco, il cosiddetto disco embrionale, che corrisponde al pavimento dell'amnios. Nella cavità amniotica è presente un liquido, il cosiddetto liquido amniotico, che ha la funzione di attutire gli urti e di impedire la disidratazione del feto.
Dalla parte opposta dell'amnios, dal cito-trofoblasto si differenzia un altro gruppo di cellule che danno luogo ad una lamina monostratificata, la quale comincia a moltiplicarsi rimanendo anch'essa su un unico strato e scivolando sul cito-trofoblasto. Queste due lamine si toccano, si vanno a fondere l'una nell'altra e si forma il sacco vitellino primario, la cui parete, quindi, è formata dall'endoderma e da questa membrana, che deriva dal citotrofoblasto.
Sempre dal cito-trofoblasto si forma un altro strato di tessuto che si differenzia tra la membrana che si è appena formata e il citotrofoblasto, e le cellule di questo tessuto iniziano a moltiplicarsi e ad espandersi scivolando tra i due strati. Questo strato continua a crescere finché le due estremità non si saldano tra loro. Nella parte inferiore, il nuovo tessuto, il mesoderma extraembrionale (si trova al di fuori dell'embrione) va ad interporsi tra sacco vitellino primario, citotrofoblasto e sinciziotrofoblasto nella parte inferiore, e tra amnios e citotrofoblasto nella parte superiore. Questo mesoderma cresce molto velocemente, soprattutto nella parte intorno al sacco vitellino primario; quest'ultimo viene strozzato dalla crescita del mesoderma extraembrionale che cresce principalmente in corrispondenza del punto di contatto tra endoderma e la lamina monostratificata (quella con cui l'endoderma è andato a fondersi). Il sacco vitellino primario viene trasformato in una specie di clessidra, finché ad un certo punto viene staccata la membrana (lamina monostratificata) che si stacca perché le estremità dell'endoderma si fondono tra loro. Questa membrana viene staccata e poi scompare e l'endoderma si salda su sé stesso.
Dentro il mesoderma extraembrionale cominciano a formarsi, per cavitazione (come per l'amnios), delle cavità piene di liquido le quali confluiscono l'una nell'altra fino a formare un'unica grande cavità. Quindi questo mesoderma extraembrionale va a costituire due lamine, la lamina parietale, quella più esterna che è accollata sempre al cito-trofoblasto, e la lamina viscerale, quella più interna, che va a costituire il sacco vitellino secondario accollandosi all'endoderma del sacco vitellino primario. La cavità rimane la stessa perché la parete del sacco vitellino primario è formata da endoderma e dalla membrana che si era formata dal citotrofoblasto; poi questa membrana viene staccata e riassorbita, le estremità dell'endoderma si saldano tra loro e all'endoderma si accolla il foglietto viscerale che si è formato dal mesoderma extraembrionale. Quando la parete non è più formata da endoderma e membrana, bensì da endoderma e foglietto viscerale del mesoderma extraembrionale, è definito sacco vitellino secondario. La differenza non risiede nella cavità, bensì nelle lamine che formano la parete: la parete del sacco vitellino primario è formata da un solo foglietto, che è l'unione tra endoderma e membrana, quindi è un unico strato di cellule.
Dalla parete del sacco vitellino secondario si forma la maggior parte dei vasi sanguigni dell'embrione, i vasi vitellini. Mano a mano che si sviluppa, il sacco vitellino secondario viene un po' risucchiato all'interno dell'embrione e va a costituire una parte interna dell'embrione e una parte va, insieme all'allantoide, a costituire una parte del cordone ombelicale. La parete del sacco vitellino secondario è formata da un doppio strato di cellule, uno interno che è l'endoderma e uno esterno che è il foglietto viscerale e che deriva dalla proliferazione e dalla delaminazione del mesoderma extraembrionale. Una parte del foglietto viscerale si accolla all'endoderma e alla parete del sacco vitellino secondario, mentre l'altra parte si accolla alla parete dell'amnios. Dall'unione dell'amnios e del foglietto viscerale deriva il corion, la parte fetale della placenta, che costituisce l'inizio della formazione di essa. Alla formazione del corion partecipano anche il cito-trofoblasto e il sincizio-trofoblasto.
La delaminazione del mesoderma extraembrionale non è ancora completa: si forma una grossa cavità, anche se nella parte posteriore del germe rimane "indelaminato". Questa parte di mesoderma extraembrionale "non delaminata" si chiama peduncolo d'attacco, e non si delamina perché altrimenti il germe rimarrebbe galleggiante all'interno, senza contatti con la mucosa uterina. Dalla parte posteriore del sacco vitellino secondario, vicino alla giunzione amnio-ectodermica, si forma un'evaginazione, una sporgenza di questo ectoderma che diventa sempre più profonda ed entra dentro il peduncolo d'attacco: questa si svilupperà notevolmente e formerà l'allantoide, un'evaginazione della parete posteriore della parte del sacco vitellino secondario che entra nel peduncolo d'attacco.
Ciascuna delle membrane assicura la protezione dell’embrione e poi del feto. All’inizio della gravidanza le membrane ovulari sono tre: amnios, corion, decidua ovulare. Quest’ultima scompare a poco a poco con lo sviluppo del bambino, e al termine della gravidanza non ne restano che pochi residui saldati alla decidua uterina, la membrana che riveste l’utero. L’amnios è la membrana ovulare più interna, che riveste la cavità contenente liquido amniotico nel quale è immerso il feto. Il corion, fibroso, trasparente e resistente, è adeso esternamente all’amnios, da cui è però ben separato, per consentire la formazione tra le due membrane delle tasche amniocoriali. La faccia interna del corion aderisce alla decidua uterina. Al termine della gravidanza, la rottura spontanea delle membrane (rottura della borsa delle acque) segnala l’inizio del parto; se avviene prematuramente, può comportare il rischio di infezione per la madre e per il feto. Nell’induzione medica del parto, la rottura può essere provocata artificialmente.
Sviluppo dell'Embrione: La Gastrulazione e i Foglietti Germinativi
Lo stadio successivo di sviluppo è l'embrione, che cresce su un lato dell'utero nella sottomucosa. Questo stadio è caratterizzato dalla formazione della maggior parte degli organi interni e delle strutture esterne del corpo. Durante la seconda settimana di gravidanza inizia la gastrulazione, che si conclude con la formazione dei tre foglietti embrionali. A questo stadio di sviluppo, il disco embrionale è circondato dall'amnios e dal corion, tranne nel punto dove un peduncolo lo unisce alla parete interna del corion.
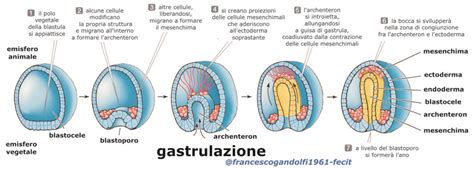
Per comprendere lo sviluppo embrionale, è importante partire dalla fecondazione dell'ovulo da parte di uno spermatozoo. Dopo la formazione dello zigote, il processo di sviluppo embrionale procede attraverso diverse fasi embrionali prima dell'annidamento nell'endometrio. Dopo una settimana, inizia a formarsi un disco embrionale composto da due strati, l'epiblasto e l'ipoblasto, che iniziano a definire i primi tessuti e organi dell'embrione. L'inizio della gastrulazione è il processo attraverso cui si formano i tre strati germinativi principali dell'embrione, ovvero l'ectoderma, il mesoderma e l'endoderma. I foglietti germinativi, invece, sono le prime tre lamine di tessuto che si formano e si differenziano, e dalle quali si differenzieranno tutti i tessuti del nuovo individuo.
Attraverso divisioni e migrazioni cellulari si forma sul disco embrionale una depressione, detta stria primitiva, che segnala il punto di inizio della gastrulazione e definisce anche l'asse antero-posteriore dell'embrione e, successivamente, la sua simmetria bilaterale. A questo livello, le cellule che migrano verso l'interno danno origine all'endoderma e al mesoderma.L'ectoderma (considerato il primo foglietto germinativo anche se si forma insieme all'endoderma) è il foglietto più esterno, dal quale derivano tutti gli epiteli di rivestimento composti (o stratificati) come ad esempio l'epidermide e la mucosa del cavo orale. Dall'endoderma derivano tutti gli epiteli semplici (o monostratificati), tra cui l'epitelio di rivestimento interno del tubo digerente. Le cellule dell'ectoderma scendono lungo la linea primitiva e poi si allargano tra lo strato dell'ectoderma e lo strato dell'endoderma e si espandono in tutti i sensi. In avanti, poi si separano e formano le cosiddette ali mesodermiche che, nella parte anteriore dell'embrione, si risaldano tra loro isolando una zona centrale senza mesoderma. Quest'area inizialmente priva di mesoderma è la placca precordale, il punto in cui inizia a formarsi la corda dorsale che poi sarà sostituita dalla colonna vertebrale. È il punto di partenza dell'asse del nostro organismo. Nel punto in cui le ali mesodermiche si saldano, quindi nel margine anteriore dell'embrione, è situata l'area cardiogenica, il punto in cui si avrà l'abbozzo del cuore.
L'evoluzione del mesoderma embrionale è legata strettamente all'evoluzione dell'amnios. L'amnios all'inizio è situato al di sopra del germe, quando il germe è ancora allo stato bilaminare. Poi la vescicola amniotica si amplia, cresce in tutti i sensi piuttosto velocemente e va a delimitare la forma dell'embrione che dapprima diviene allungata in senso antero-posteriore e non è più laminare. Continuando a svilupparsi, la vescicola amniotica che è cresciuta in tutti i sensi intorno all'embrione, si stringe poi ventralmente sotto l'embrione in corrispondenza di quello che diventerà l'ombelico. Il peduncolo d'attacco, l'unica parte non delimitata dal mesoderma extraembrionale, che all'inizio, nel germe, era posteriore, dopo che l'amnios si è espanso e ha delimitato le forme dell'embrione, va a ritrovarsi ventralmente in corrispondenza anch'esso dell'ombelico. Nell'interno del magma reticolato (reticolo extraembrionale) del peduncolo d'attacco che si sta trasformando per diventare il cordone ombelicale, si trova l'allantoide e il residuo del sacco vitellino secondario, ovvero quella parte che non è stata risucchiata dall'embrione. Grazie all'evoluzione dell'amnios, il germe passa alla fase tridimensionale e prima assume una forma allungata a bastoncino; successivamente si formano la curva cefalica e la curva caudale. La parte della testa di questo bastoncino, quella che sarà la testa, si ripiega al di sotto e all'indietro di 120° e la parte posteriore fa la stessa cosa. L'embrione assume una forma a C e si può propriamente parlare di embrione: l'embrione non è più asside ma ripiegato.
La Morfogenesi degli Organi e degli Apparati: Dalle Prime Strutture alle Funzionalità
Molte evidenze e ricerche, anche recenti, hanno dimostrato come le prime 9 settimane di gravidanza rappresentino una fase delicatissima dello sviluppo embrionale. In particolare, l'ambiente uterino diventa responsabile del corretto differenziamento e sviluppo dei tessuti e degli organi e del loro funzionamento. Durante le prime 9 settimane di gravidanza, infatti, si verificano una serie di trasformazioni significative nell'embrione e nel corpo materno.
Nelle settimane 1-2, la blastocisti si impianta nell'endometrio e le cellule germinali primordiali iniziano a formare i precursori degli organi.Le settimane 3-4 vedono l'embrione iniziare a sviluppare il tubo neurale, che darà origine al sistema nervoso centrale. Si formano anche le prime cellule cardiache e il cuore inizia a battere. Iniziano a formarsi le prime strutture che diventeranno gli occhi e le orecchie. Per quanto riguarda la formazione del sistema nervoso, nell'ectoderma si forma un solco longitudinale, analogamente alla formazione della linea primitiva, dalla testa alla coda. Ai lati di questo solco l'ectoderma si solleva formando due creste che poi si saldano tra loro e vanno a costituire una specie di tubo, un canalicolo che è l'abbozzo del sistema nervoso centrale, il tubo neurale, inizialmente aperto sia anteriormente sia posteriormente, per mezzo del neuroporto anteriore posteriore, i quali successivamente si chiudono. Longitudinalmente, c'è una vescicola cerebrale che è l'abbozzo dell'encefalo, e il resto che è l'abbozzo del midollo spinale.
Nelle settimane 5-6, l'embrione mostra i primi abbozzi di arti superiori e inferiori e si sviluppano ulteriormente il cuore e il sistema circolatorio. Inizia a formarsi quello che sarà l'apparato digerente. Il cuore e i principali vasi sanguigni si sviluppano in tempi brevi, circa 16 giorni dopo la fecondazione. Il cuore inizia a pompare liquido e poi sangue attraverso i vasi sanguigni dopo circa 5 settimane (3 settimane dopo la fecondazione). La maggior parte degli altri organi inizia a formarsi dopo circa 5 settimane di gestazione.
Nelle settimane 7-8, l'embrione sta diventando un feto. Si formano le dita delle mani e dei piedi, mentre i reni iniziano a funzionare e l'embrione inizia a urinare nell'ambiente amniotico circostante. Questo processo di formazione degli arti e delle dita è un esempio notevole della precisione dello sviluppo embrionale. Inizialmente, gli abbozzi degli arti, simili a piccole palette, presentano un tessuto connettivo tra le aree che diventeranno le singole dita. Attraverso un meccanismo di morte cellulare programmata, o apoptosi - un processo già menzionato nella formazione della cavità amniotica - le cellule che costituiscono questa membrana interdigitale regrediscono, scolpendo progressivamente le dita individuali e separandole le une dalle altre. Questo processo è fondamentale per la corretta articolazione e funzionalità delle estremità.
Quasi tutti gli organi sono pienamente formati dopo circa 12 settimane di gestazione. Fanno eccezione il cervello e il midollo spinale, che continuano a formarsi e svilupparsi durante tutta la gravidanza. La maggior parte delle malformazioni congenite (difetti congeniti) si verifica durante la formazione degli organi. Durante questo periodo l'embrione è più vulnerabile agli effetti di farmaci, sostanze stupefacenti illegali, infezioni virali e radiazioni. Pertanto, le donne in gravidanza non devono ricevere vaccini contenenti virus vivi. Le donne in gravidanza devono assumere solo farmaci essenziali per la propria salute e sicuri in gravidanza.
Dopo 8 settimane di gestazione (6 settimane dopo la fecondazione), nell'embrione ha avuto inizio lo sviluppo della maggior parte dei principali apparati. Anche la placenta ha sviluppato e formato le minuscole proiezioni digitiformi (villi) che si estendono nella parete dell'utero. I villi fanno parte del sistema circolatorio dell'embrione. I vasi sanguigni trasportano il sangue dall'embrione attraverso il cordone ombelicale e i villi placentari. Il sangue ritorna quindi all'embrione. I vasi sanguigni della madre passano accanto ai villi placentari e il sangue materno riempie lo spazio intorno ai villi. I vasi sanguigni della madre e dell'embrione sono separati da una sottile membrana. Il sangue non fluisce direttamente dalla madre all'embrione. I liquidi, l'ossigeno e i nutrienti passano dalla madre all'embrione attraverso la membrana, mentre l'anidride carbonica e i prodotti di scarto passano dall'embrione alla madre.
Dall'Embrione al Feto: Maturazione e Crescita Continua
Al termine della decima settimana di gestazione (8 settimane dopo la fecondazione), inizia la fase fetale. In questa fase iniziamo a parlare di sviluppo fetale, è il momento in cui gli organi interni continuano a maturare. Durante questa fase gli organi e gli apparati già formati crescono e si sviluppano.
Entro 12 settimane di gestazione, il feto riempie l'intera cavità uterina. Con il progredire della gravidanza, l'utero si ingrossa man mano che il feto cresce.Entro circa 14 settimane, è possibile identificare il sesso con l'ecografia.Entro circa 16-20 settimane, solitamente, la donna può avvertire i movimenti del feto. Le donne con gravidanze precedenti avvertono solitamente i movimenti circa due settimane prima di quelle alla prima gravidanza. Nel cervello si depositano nuove cellule per tutta la gravidanza e per il primo anno di vita dopo la nascita.
A 11 settimane di gravidanza, parliamo di feto. Il suo aspetto inizia a svilupparsi ulteriormente, con l'apertura degli occhi. Le orecchie si spostano verso la loro posizione definitiva e le narici cominciano a distinguersi. Le dita delle mani e dei piedi hanno le unghie in formazione. Il sistema nervoso continua a svilupparsi rapidamente. Il cervello produce sempre più neuroni e inizia a formarsi il midollo spinale. Il feto può fare movimenti involontari, sebbene la madre non li percepisca ancora. Gli organi interni continuano a maturare: il cuore del feto è completamente formato e batte regolarmente. Il fegato inizia a produrre bile e i reni cominciano a filtrare l'urina. L'apparato digerente è in fase di sviluppo. Il sistema circolatorio del feto si sta sviluppando ancora meglio. Il cuore pompa il sangue attraverso i vasi sanguigni e il sangue inizia a trasportare ossigeno e nutrienti ai tessuti del feto.
Rispetto alle prime settimane di gravidanza, il feto a 11 settimane ha una struttura fisica più definita. Le parti del corpo stanno assumendo una loro forma, il sistema nervoso continua a evolversi, aprendo la strada ai futuri sviluppi cognitivi, e inizia a coordinare i movimenti. Questo rappresenta un momento particolare non solo a livello biologico ma proprio emozionale per la coppia, soprattutto quando attraverso gli esami strumentali è possibile ascoltare il battito cardiaco.
LA FECONDAZIONE UMANA
Il Ruolo dei Nutrienti e dei Fattori Ormonali nello Sviluppo
Nelle prime 9 settimane di gravidanza molti fattori influenzano lo sviluppo dell'embrione e causano modifiche fisiologiche anche nel corpo materno. In questo arco di tempo, alcuni nutrienti giocano un ruolo essenziale nel favorire il corretto sviluppo embrio-fetale, nell'attività della placenta e nella regolazione del flusso sanguigno. Uno studio della SUNY Downstate University di New York, pubblicato sullo speciale della rivista Nutrients, sottolinea l'importanza dei folati e delle vitamine del gruppo B, nello sviluppo neurologico nel periodo fetale fino all'età adulta di un individuo.
Fattori ormonali rivestono una cruciale importanza. L'ormone progesterone, prodotto dal corpo luteo nell'ovaio dopo l'ovulazione, aumenta lo spessore dell'endometrio e favorisce la produzione di sostanze chimiche che consentono all'embrione di aderire. La Gonadotropina Corionica Umana (hCG) è invece un ormone, prodotto dall'embrione dopo l'annidamento, che segnala al corpo luteo di continuare a produrre progesterone. Il mantenimento del progesterone infatti è essenziale per evitare il rifiuto dell'embrione da parte del sistema immunitario materno. Inoltre, fattori molecolari come le selectine e le molecole di adesione svolgono un ruolo cruciale nell'attaccamento dell'embrione all'endometrio.
Gravidanze Multiple e Varianti dello Sviluppo
È importante notare che, in alcune rare circostanze, può essere rilasciato più di un ovulo durante un ciclo mestruale. Quando ciò accade e più di uno di questi ovuli viene fecondato con successo da spermatozoi diversi, può verificarsi una gravidanza gemellare.Una gravidanza gemellare può essere di due tipi diversi: identica o fraterna. I gemelli monozigoti (identici) derivano da un unico ovulo fecondato che si separa in due embrioni dopo che ha cominciato a dividersi. Poiché è stato fecondato un solo ovulo da un unico spermatozoo, il materiale genetico dei due embrioni è identico. Se viene rilasciato e fecondato più di 1 ovulo, i gemelli che ne risultano sono fraterni piuttosto che identici, perché il materiale genetico di ogni ovulo e di ogni spermatozoo è leggermente diverso.In una gravidanza tripla possono essere fecondati 3 ovuli o, talvolta, 2 embrioni sono gemelli identici (derivano da 1 ovulo fecondato che si divide in 2) e il terzo embrione è non identico. Le gravidanze con più di 3 embrioni possono presentare combinazioni diverse di embrioni identici e non identici.