L'emergenza pediatrica è un evento clinicamente raro e ad alto rischio, che si accompagna a una componente emotiva non indifferente, sia per gli operatori che la gestiscono sia per le persone che stanno intorno, come genitori o insegnanti. La gestione di un arresto cardiocircolatorio in un lattante richiede conoscenze e competenze specifiche, che si discostano significativamente dai protocolli applicati agli adulti. Comprendere le differenze e agire tempestivamente secondo le linee guida appropriate è fondamentale per la sopravvivenza e la prognosi neurologica del piccolo paziente. Le informazioni riportate in questa guida non sono consigli medici e potrebbero non essere accurate; si invita sempre a fare riferimento a corsi di formazione qualificati e a personale sanitario specializzato.
L'Emergenza Pediatrica: Un Contesto Delicato e le Definizioni Fondamentali
La rianimazione cardiopolmonare (RCP) in età pediatrica, nota come Pediatric Basic Life Support (PBLS), è una disciplina che, a differenza del comune Basic Life Support (BLS) per adulti, è interamente dedicata ai pazienti pediatrici. Questa distinzione è cruciale poiché la fisiologia e l'anatomia dei bambini, in particolare dei lattanti, presentano peculiarità che influenzano ogni aspetto dell'intervento di soccorso.
È importante stabilire precise definizioni per le diverse fasce d'età pediatriche, in quanto i protocolli di rianimazione variano in base ad esse:
- Un Lattante è definito come un individuo che va da 0 a 12 mesi di età.
- Un Bambino si riferisce a un individuo dai 12 mesi fino alla pubertà.
- I Neonati sono specificamente i bambini con meno di 1 anno di età per quanto riguarda le linee guida di rianimazione.
- I protocolli per bambini sono utilizzati dall'età di 1 anno fino a un peso di 55 kg o alla presenza di segni di pubertà, definita come l'apparizione del seno nelle femmine e dei peli ascellari nei maschi.
- I protocolli di rianimazione per adulti si applicano ai bambini oltre l'età della pubertà o ai bambini di peso superiore a 55 kg.
Circa il 50-65% dei bambini che richiedono una rianimazione cardiopolmonare ha meno di 1 anno; di questi, la maggior parte ha meno di 6 mesi. Questa statistica sottolinea l'importanza di una formazione specifica e approfondita sul massaggio cardiaco e sulle tecniche di rianimazione per i lattanti. L'emergenza pediatrica è non solo rara ma anche ad alto rischio, il che rende ancora più essenziale una risposta efficace e mirata. La rianimazione neonatale, utilizzata nel periodo perinatale immediato, riguarda circa il 6% dei neonati al momento del parto, con un'incidenza che aumenta significativamente se il peso alla nascita è inferiore a 1500 g. Nonostante l'uso della rianimazione cardiopolmonare, i tassi di mortalità da arresto cardiaco extraospedaliero sono circa del 90% nei lattanti e nei bambini. Il tasso di mortalità per l'arresto cardiaco in ospedale per neonati e bambini è del 65% circa. Tuttavia, il tasso di mortalità è dal 20 al 25% in caso di arresto respiratorio isolato. Gli esiti neurologici sono spesso gravemente invalidanti, rendendo la rapidità e l'accuratezza dell'intervento ancora più critici.
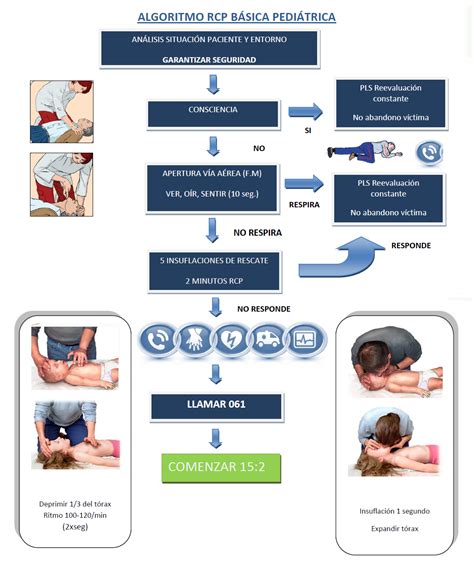
Principi Fondamentali del Supporto Vitale Pediatrico (PBLS)
Le linee guida per il PBLS prevedono una rigida sequenza di valutazioni e azioni che guidano il soccorritore, sia esso occasionale o sanitario, nel riconoscimento dell'arresto cardiocircolatorio nel bambino. Questa sequenza è detta "ABC". A differenza del protocollo per adulti, dove talvolta in caso di soccorritore non addestrato si possono rimuovere le 5 ventilazioni di soccorso iniziali, nel contesto pediatrico la gestione delle vie aeree e della ventilazione assume un ruolo ancora più preponderante, dato che nella maggior parte dei casi l'arresto cardiaco pediatrico è secondario a problemi respiratori.
Il corso di formazione base per il PBLS dura circa 8 ore e vede impegnati gli operatori in una serie di lezioni frontali ed esercitazioni pratiche, essenziali per acquisire la manualità e la sicurezza necessarie in situazioni di elevato stress emotivo e clinico. Al personale sanitario, formato all'emergenza, è consigliato il rapporto "15:2" per le compressioni e le ventilazioni.
Il Massaggio Cardiaco nel Lattante: Tecnica e Specificità
Il massaggio cardiaco, o compressioni toraciche, rappresenta la componente più critica della rianimazione cardiopolmonare, specialmente quando il cuore ha cessato di pompare sangue. Le tecniche variano considerevolmente tra lattanti e bambini più grandi per adattarsi alle diverse anatomie e fragilità.
Tecnica di Compressione nel Lattante
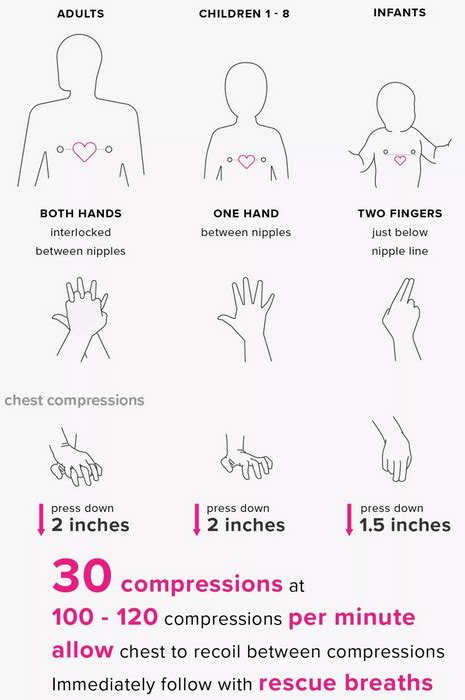
Nel neonato e nell'infante, si utilizzano due dita per eseguire le compressioni toraciche. È fondamentale avere cura di mantenere sempre ferma e in posizione la testa del lattante, spesso sostenendola con una mano, mentre le due dita dell'altra mano eseguono le compressioni. La posizione corretta delle dita è appena al di sotto della linea intermammillare. È cruciale evitare di posizionare le dita troppo in basso, ossia a livello dello xifoide o al di sotto di esso, poiché ciò potrebbe causare lesioni agli organi interni.
Quando sono presenti due soccorritori, il massaggio cardiaco va eseguito preferibilmente con i due pollici, circondando il torace del neonato o del bambino piccolo con le mani. Se il neonato è molto piccolo, i pollici devono sovrapporsi. Questa tecnica bimanuale con i pollici può essere più efficace e meno affaticante per il soccorritore rispetto all'uso di sole due dita, specialmente se la rianimazione si prolunga.
Profondità e Frequenza delle Compressioni
Durante le compressioni toraciche nei neonati e nei bambini (al di sotto dell'età della pubertà o con peso inferiore a 55 kg), il torace deve essere abbassato di un terzo del diametro antero-posteriore. Questo corrisponde a una profondità di circa 4-5 cm. Negli adolescenti o nei bambini con peso superiore a 55 kg, la profondità di compressione raccomandata è la stessa degli adulti, ossia da 5 cm a 6 cm.
Il tasso di compressione nei neonati e nei bambini è simile a quello degli adulti, compreso tra 100 e 120 compressioni al minuto. La rianimazione deve essere continuata limitando al minimo le interruzioni delle compressioni toraciche fino all'arrivo dei soccorsi, fino a che il bambino mostri segni di presenza di circolo (movimento, tosse) o a respirare autonomamente, o fino allo stremo delle forze del soccorritore.
Ventilazioni di Soccorso e Gestione delle Vie Aeree
La gestione delle vie aeree e la ventilazione sono componenti integrali e spesso primarie nella rianimazione pediatrica, data la frequente origine respiratoria dell'arresto cardiaco in questa fascia d'età.
Le Specificità Anatomiche delle Vie Aeree Pediatriche
L'anatomia delle vie aeree superiori nei bambini differisce in modo significativo da quella degli adulti, rendendo la gestione delle stesse una sfida unica:
- La testa è grande, ma il viso, la mandibola e le narici sono tutti di piccole dimensioni.
- Il collo è relativamente corto.
- La lingua è grande rispetto alla bocca.
- La laringe è situata più in alto nel collo, con un'angolazione più anteriore.
- L'epiglottide è allungata e la porzione più ristretta della trachea è situata al di sotto delle corde vocali, a livello dell'anello cricoideo. Quest'ultima caratteristica permette l'uso di tubi endotracheali senza cuffia nei bambini più piccoli.
- Nei bambini più piccoli, una lama di laringoscopio dritta solitamente consente una migliore visualizzazione delle corde vocali rispetto a quella curva, in quanto la laringe si trova più anteriormente e l'epiglottide è più flessibile e ridondante.
Tecniche di Ventilazione e Rapporto Compressione:Ventilazione
Le ventilazioni bocca-bocca devono essere praticate solo se il soccorritore si sente al sicuro dai possibili rischi biologici. In caso di dubbio o di impossibilità, è possibile e consigliato praticare le sole compressioni toraciche, senza sosta alcuna, fino all'arrivo dei soccorsi. Questo approccio è noto come "solo compressioni" e, sebbene meno ideale nel bambino per l'alta probabilità di origine respiratoria dell'arresto, è comunque preferibile all'assenza di qualsiasi intervento.
Se non è presente una via aerea avanzata in atto nei neonati e nei bambini sottoposti a rianimazione, il rapporto compressione:ventilazione raccomandato varia in base al numero di soccorritori:
- Se è presente un solo soccorritore, il rapporto è di 30 compressioni per 2 ventilazioni (30:2).
- Se è presente più di un soccorritore, il rapporto è di 15 compressioni per 2 ventilazioni (15:2).Questa raccomandazione è in contrasto con quelle per gli adulti, in cui il rapporto compressione:ventilazione è sempre di 30:2, indipendentemente dal numero di soccorritori.
Se è stata posizionata una via aerea avanzata (ad esempio, un tubo endotracheale), le linee guida del 2020 dell'International Liaison Committee on Resuscitation (ILCOR) per la rianimazione dell'arresto cardiaco pediatrico consigliano una frequenza di ventilazione di 20-30 respiri al minuto, con una frequenza maggiore nei neonati. Tuttavia, questa raccomandazione rivista si basa su uno studio di pazienti ospedalizzati e rimane controversa per le cure preospedaliere. Molti ricercatori sulle cure pediatriche preospedaliere continuano a consigliare una frequenza di ventilazione di 10 respiri al minuto. È necessario iniziare le ventilazioni ad un ritmo di 30 al minuto se non si è in presenza di via aerea avanzata.
Le evidenze disponibili non supportano un miglioramento dei risultati nei lattanti e nei bambini che hanno un arresto cardiaco extraospedaliero con l'uso di interventi avanzati sulle vie aeree rispetto alla ventilazione con maschera a valvola (Ambu). Ciò sottolinea l'importanza della ventilazione con presidi semplici e rapidi da applicare, come la maschera pallone-autogonfiante.
La rianimazione cardiopolmonare del bambino (PBLS)
La Defibrillazione in Età Pediatrica: Adattamenti Essenziali
La defibrillazione è un intervento salvavita in caso di aritmie cardiache maligne che possono portare all'arresto. Anche in questo ambito, le specificità pediatriche richiedono protocolli e attrezzature adattate. La fibrillazione ventricolare (FV) e la tachicardia ventricolare senza polso (TVSP) si verificano in circa il 15-20% degli arresti cardiaci pediatrici.
Energia e Tipi di Defibrillatore
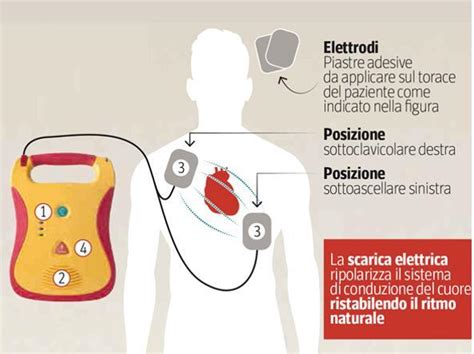
Quando si utilizza la defibrillazione, l'energia assoluta da erogare deve essere inferiore a quella usata per gli adulti. La forma d'onda può essere bifasica (preferibile) o monofasica. Per entrambe le forme d'onda, l'energia raccomandata è di 2 joule/kg per il primo shock, da aumentare a 4 joule/kg per i successivi, se necessario. La dose massima raccomandata è di 10 joule/kg o la dose massima per gli adulti (200 joule per un defibrillatore bifasico e 360 joule per un defibrillatore monofasico).
Per i bambini con un'età compresa tra 1 anno e 8 anni, si potranno utilizzare piastre con attenuatore pediatrico a 75 joule, mentre per l'adulto la scarica è impostata a 150 joule con i defibrillatori di nuova generazione "bifasica".
Posizionamento delle Piastre e Considerazioni Legislative
Il posizionamento delle piastre del defibrillatore è cruciale per garantire l'efficacia della scarica. In caso di utilizzo di piastre con attenuatore pediatrico, queste possono essere applicate come nell'adulto o, se lo spazio del torace è troppo piccolo, in posizione antero-posteriore. In quest'ultimo caso, si posiziona l'elettrodo sternale sempre alla stessa altezza ma sotto la clavicola sinistra (dal lato del cuore) e il secondo, quella apicale, va posizionato sulla schiena specularmente al primo, in modo che il cuore sia esattamente tra i due. La cosa importante è che le piastre siano SEMPRE a 3 cm di distanza l'una dall'altra.
La legislazione prevede che, nel caso in cui ci si trovi davanti a un bambino di età compresa tra 1 anno e 8 anni, ma in assenza di piastre pediatriche, è possibile utilizzare le piastre per adulto. Il fine ultimo è quello di salvaguardare la vita del bambino ad ogni costo, anche se ciò comporta un'erogazione di energia superiore a quella ideale.
I defibrillatori automatizzati esterni (DAE) con cavi per adulti possono essere utilizzati per i bambini, ma un DAE con cavi pediatrici (con shock bifasico massimo di 50 joule) è preferito per i pazienti pediatrici fino a 8 anni di età. Le attuali linee guida raccomandano la defibrillazione manuale, se possibile, per i pazienti pediatrici, ma un DAE (con o senza cavi pediatrici) può essere utilizzato se un defibrillatore manuale non è immediatamente disponibile. Nell'asistolia, non si utilizzano l'atropina e la stimolazione, e la vasopressina non è indicata.
Gestione Farmacologica nell'Arresto Cardiaco Pediatrico
La somministrazione di farmaci durante un arresto cardiaco pediatrico è un passo successivo alla corretta esecuzione di compressioni e ventilazioni e alla defibrillazione, se indicata. Le scelte farmacologiche sono precise e dipendono dal ritmo cardiaco sottostante.
Farmaci per Ritmi Non Defibrillabili
Per i ritmi non defibrillabili, dopo rianimazione cardiopolmonare e ossigenazione e ventilazione adeguate, l'adrenalina è il farmaco di scelta. Deve essere somministrata il prima possibile dopo aver stabilito un accesso endovenoso (EV) o intraosseo (IO). La dose di adrenalina è di 0,01 mg/kg EV, che può essere ripetuta ogni 3-5 minuti. Le linee guida consigliano l'immediato posizionamento di una via intraossea e la somministrazione di adrenalina in caso di ritmi non defibrillabili, in quanto evidenze indicano che il ripristino della circolazione spontanea e il tasso di sopravvivenza nei bambini sono correlati con la velocità con cui viene somministrata la prima dose di adrenalina.
Farmaci per Ritmi Defibrillabili Refrattari
Per i ritmi defibrillabili (fibrillazione ventricolare o tachicardia ventricolare senza polso), se la defibrillazione è inefficace, la rianimazione cardiopolmonare viene continuata e viene somministrata adrenalina (0,01 mg/kg EV) ogni 3-5 minuti. Se la defibrillazione non ha successo dopo l'adrenalina, si può somministrare amiodarone 5 mg/kg EV in bolo. L'amiodarone può essere ripetuto fino a 2 volte per la fibrillazione ventricolare refrattaria o per la tachicardia ventricolare senza polso. Se l'amiodarone non è disponibile, la lidocaina può essere somministrata a una dose di carico di 1 mg/kg EV seguita da un'infusione di mantenimento da 20 a 50 mcg/kg/min. È importante notare che né l'amiodarone né la lidocaina hanno dimostrato un miglioramento della sopravvivenza alla dimissione ospedaliera, ma sono utilizzati per tentare di stabilizzare il ritmo cardiaco.
Monitoraggio dei Parametri Vitali: Pressione Arteriosa e Segni di Shock
Un monitoraggio attento dei parametri vitali è essenziale per guidare la rianimazione e per identificare precocemente segni di deterioramento o miglioramento. La pressione arteriosa, in particolare, fornisce informazioni cruciali sullo stato circolatorio.
Misurazione e Limiti della Pressione Arteriosa
La pressione arteriosa deve essere misurata con un bracciale di grandezza appropriata per l'età e la corporatura del bambino. Tuttavia, la valutazione invasiva diretta della pressione arteriosa è obbligatoria nei bambini gravemente compromessi, in quanto offre una misurazione più accurata e continua. Poiché la pressione arteriosa varia con l'età, un criterio semplice per ricordare il limite inferiore della norma (minore del 5° percentile) per l'età è il seguente:
- Meno di 1 mese: 60 mmHg
- Da 1 mese a 1 anno: 70 mmHg
- Maggiore di 1 anno: 70 + (2 × età in anni)
Così, in un bambino di 5 anni, l'ipotensione sarà definita da una pressione arteriosa di meno di 80 mmHg (70 + [2 × 5]).
Segni Compensatori di Shock e Imminente Arresto
È importante sottolineare che i bambini mantengono una pressione arteriosa stabile più a lungo per effetto di meccanismi compensatori più potenti, come una frequenza cardiaca più elevata e resistenze vascolari sistemiche aumentate. Una volta che compare l'ipotensione, l'arresto cardiorespiratorio si può sviluppare rapidamente e in modo imprevedibile. È fondamentale fare il possibile per iniziare il trattamento quando si manifestano i segni compensatori dello shock, ma prima che si sviluppi l'ipotensione conclamata. Questi segni includono:
- Aumento della frequenza cardiaca (tachicardia)
- Estremità fredde
- Tempo di riempimento capillare (CRT) maggiore di 2 secondi
- Polsi periferici deboli
Un neonato o un bambino con una frequenza cardiaca inferiore a 60 battiti al minuto e segni di scarsa perfusione periferica che non migliorano con il supporto ventilatorio, deve essere trattato con il massaggio cardiaco. La bradicardia in un bambino in distress è un segno di imminente arresto cardiaco. I neonati, i lattanti e i bambini piccoli hanno una maggiore probabilità di sviluppare una bradicardia causata dall'ipossiemia, mentre i bambini più grandi inizialmente tendono a presentare tachicardia. La bradicardia secondaria a blocco cardiaco è rara.
Preparazione e Ambiente Ottimale per la Rianimazione Pediatrica
La preparazione accurata e la creazione di un ambiente controllato sono aspetti fondamentali per il successo della rianimazione pediatrica, influenzando direttamente l'efficacia degli interventi.
Attrezzatura Specifiche per l'Età e il Peso
Le dimensioni dell'attrezzatura, la posologia dei farmaci e i parametri di rianimazione cardiopolmonare variano notevolmente con l'età e il peso del paziente. È quindi essenziale disporre di presidi di diverse misure per coprire tutte le fasce pediatriche. Presidi come le piastre o gli elettrodi adesivi monouso del defibrillatore, le maschere, i palloni per ventilazione, le vie aeree, le lame del laringoscopio, i tubi endotracheali e i cateteri per aspirazione sono reperibili in differenti misure.
Il peso deve essere misurato piuttosto che approssimato, poiché l'accuratezza è vitale per il calcolo delle dosi farmacologiche e per la scelta degli strumenti. In alternativa, si possono utilizzare dei metri disponibili in commercio, calibrati in modo da leggere il peso standard del paziente sulla base della lunghezza del suo corpo. Su alcuni di essi sono stampate le dosi dei farmaci e le dimensioni dei dispositivi raccomandate per ogni peso. È buona pratica arrotondare i dosaggi per difetto; per esempio, per un bambino di 2 anni e mezzo si deve utilizzare la dose di un bambino di 2 anni.
Gestione della Temperatura Corporea
Lattanti e bambini sono maggiormente vulnerabili alla perdita di calore a causa della maggiore estensione della superficie corporea in rapporto al peso e della minore quantità di tessuto sottocutaneo. Mantenere un ambiente termico esterno neutro, che permetta di conservare la temperatura corporea del bambino e uno stato metabolico stabile con un consumo minimo di ossigeno ed energia, è cruciale durante la rianimazione cardiopolmonare e nella fase post-rianimazione. L'ipotermia, con una temperatura centrale inferiore a 35°C, rende più difficile la rianimazione e può peggiorare gli esiti.
Per i bambini in coma rianimati dall'arresto cardiaco, sia in ospedale che fuori dall'ospedale, le linee guida dell'American Heart Association e dell'American Association of Pediatrics consigliano l'ipotermia terapeutica (mantenere una temperatura tra 32 e 36°C) o la normotermia (tra 36 e 37,5°C). In ogni caso, la febbre deve essere trattata in modo aggressivo, in quanto può aumentare il fabbisogno metabolico e peggiorare il danno cerebrale post-arresto.
Statistiche e Prognosi nell'Arresto Cardiaco Pediatrico
Comprendere le statistiche e la prognosi associate all'arresto cardiaco pediatrico è fondamentale per apprezzare la gravità di queste situazioni e l'importanza di una risposta efficace.
I tassi di mortalità da arresto cardiaco extraospedaliero sono elevati, attestandosi a circa il 90% nei lattanti e nei bambini. Per l'arresto cardiaco in ospedale, il tasso di mortalità per neonati e bambini è di circa il 65%. Sebbene queste cifre possano sembrare scoraggianti, è cruciale ricordare che l'intervento immediato e corretto può fare la differenza tra la vita e la morte, e migliorare significativamente gli esiti neurologici. Quando l'arresto è limitato a un arresto respiratorio isolato, il tasso di mortalità è inferiore, dal 20 al 25%. Tuttavia, gli esiti neurologici sono spesso gravemente invalidanti anche nei sopravvissuti.
Gli esiti neurologici dopo un arresto cardiaco possono essere classificati utilizzando scale specifiche, e il successo della rianimazione non si misura solo nella ripresa di un circolo spontaneo, ma anche nella qualità della vita successiva.
Formazione e Linee Guida Internazionali
La complessità e le specificità della rianimazione pediatrica sottolineano l'importanza di una formazione continua e dell'aderenza a linee guida internazionali basate sulle più recenti evidenze scientifiche. Organizzazioni come l'Italian Resuscitation Council, l'American Heart Association (AHA) e l'International Liaison Committee on Resuscitation (ILCOR) sono punti di riferimento essenziali.
Le linee guida ILCOR 2020 per la rianimazione dell'arresto cardiaco pediatrico, così come le linee guida AHA e le raccomandazioni dell'Italian Resuscitation Council, forniscono gli standard da seguire. Queste risorse sono costantemente aggiornate per riflettere le nuove scoperte e le migliori pratiche nel campo della rianimazione. La partecipazione a corsi di formazione base e avanzati specifici per il supporto vitale pediatrico è quindi imprescindibile per chiunque possa trovarsi a gestire un'emergenza di questo tipo.