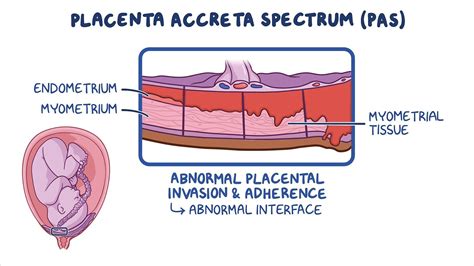
La placenta accreta è una condizione rara ma grave che può verificarsi durante la gravidanza, in cui la placenta si attacca troppo profondamente alla parete dell’utero, causando potenziali complicazioni. Si tratta di una patologia dell'adesione placentare, nota nel mondo scientifico anche come Placenta Accreta Spectrum (PAS), che descrive una serie di condizioni accomunate da un comportamento infiltrativo anomalo della placenta. Normalmente, durante la gravidanza, la placenta aderisce alla parete dell’utero per garantire i corretti scambi materno-fetali, fornendo ossigeno e nutrienti al feto attraverso il cordone ombelicale. Tuttavia, nella placenta accreta, questa adesione avviene in modo non fisiologico, portando a gravi rischi per la madre e il bambino al momento del parto.
Fisiopatologia: Oltre lo strato di Nitabuch
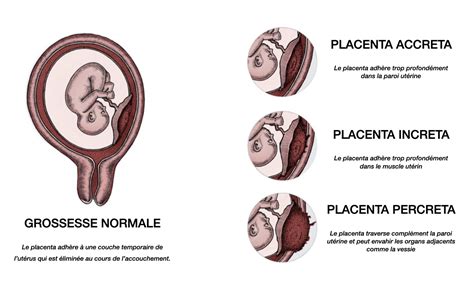
Nella placenta accreta, i villi coriali non sono contenuti nelle cellule uterine deciduali, come normalmente avviene, ma si estendono più in profondità raggiungendo il miometrio (lo strato muscolare dell'utero). La funzione placentare è solitamente normale, ma l'invasione trofoblastica si spinge oltre il limite naturale chiamato strato di Nitabuch.
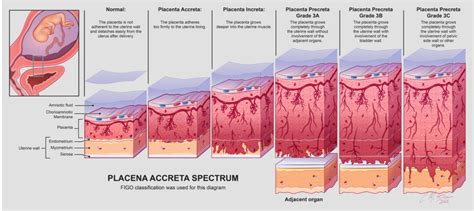
Questo spettro di anomalie, definito PAS, comprende tre sottotipi principali basati sulla profondità dell'invasione:
- Placenta accreta: La placenta aderisce saldamente al miometrio senza invaderlo profondamente.
- Placenta increta: Si verifica un'invasione dei villi coriali nel miometrio.
- Placenta percreta: La forma più grave, in cui la placenta penetra completamente attraverso il muscolo uterino e la serosa, potendo arrivare a invadere organi adiacenti come la vescica.
Tutti e tre i sottotipi causano complicanze simili, principalmente legate alla difficoltà di distacco della placenta durante il secondamento, che può provocare un'emorragia post-partum massiva.
Fattori di Rischio ed Eziologia
Le cause precise della placenta accreta non sono ancora del tutto note, ma la scienza ha chiaramente identificato una forte correlazione con le cicatrici pregresse sull'utero. Fondamentalmente, le cicatrici permettono alla placenta di crescere in profondità nella parete dell'utero.
Il principale fattore di rischio è il pregresso parto cesareo. Negli Stati Uniti, i tassi di parto cesareo sono aumentati e, di conseguenza, è aumentata anche l'incidenza della placenta accreta, che oggi colpisce circa 1 gravidanza su 272. Il rischio aumenta sensibilmente con il numero di precedenti cesarei:
- Nessun pregresso parto cesareo: 3%
- 1 pregresso parto cesareo: 11%
- 2 pregressi parti cesarei: 40%
- 3 pregressi parti cesarei: 61%
- 4 pregressi parti cesarei: 67%
Altri fattori di rischio includono la placenta previa (quando la placenta si trova molto in basso nell'utero e copre tutta o parte della cervice), l'età materna superiore ai 35 anni, la multiparità, i fibromi sottomucosi, lesioni endometriali come la sindrome di Asherman e pregresso intervento chirurgico all'utero (come la miomectomia).
Sintomatologia e Segnali d'Allarme
Spesso, le donne con placenta accreta non mostrano alcun segno o sintomo durante la gravidanza. Per questo motivo, la diagnosi precoce è fondamentale. Tuttavia, in alcuni casi, può verificarsi un sanguinamento vaginale durante il terzo trimestre di gestazione, che deve sempre essere segnalato immediatamente al proprio medico.
Al momento del parto, la sospetta placenta accreta emerge tipicamente quando:
- La placenta non viene espulsa entro 30 minuti dopo la nascita del feto.
- I tentativi di separazione manuale effettuati dall'ostetrico non riescono a creare un piano di separazione.
- La trazione sul cordone ombelicale provoca un'emorragia profusa.
Metodi di Diagnosi Precoce
La diagnosi prenatale si effettua principalmente attraverso l'ecografia. L'accurata valutazione dell'interfaccia utero-placentare mediante ecografia (transvaginale o transaddominale) è essenziale nelle donne a rischio. Se l'ecografia non è conclusiva, possono venire in aiuto la risonanza magnetica (RMI) o la flussimetria Doppler.
Nei centri specializzati, come la Clinica Mangiagalli del Policlinico di Milano, tutti i casi sospetti vengono valutati attentamente da esperti in Patologia della Gravidanza. La pianificazione precoce, in genere attorno alle 32 settimane di gestazione, è cruciale per ridurre i rischi di morbilità e mortalità materna.
Placenta accreta | Reproductive system physiology | NCLEX-RN | Khan Academy
Opzioni di Trattamento e Gestione Clinica
Se la placenta accreta è diagnosticata o fortemente sospetta, il medico elaborerà un piano di parto programmato per garantire la massima sicurezza. L'opzione standard è rappresentata dal parto cesareo seguito dall'isterectomia (asportazione dell'utero). Questa procedura viene solitamente eseguita tra la 34esima e la 35esima settimana di gestazione per bilanciare i risultati materni e fetali.
Durante l'intervento, si preferisce lasciare la placenta in situ per ridurre il rischio di emorragie massime, che nel 25% dei casi richiedono trasfusioni di sangue. Nei casi in cui la paziente desideri preservare la fertilità, e sempre in assenza di emorragia acuta, alcuni chirurghi possono tentare tecniche conservative, come la somministrazione di metotrexato per facilitare il riassorbimento placentare o l'embolizzazione dell'arteria uterina, sebbene queste opzioni comportino rischi aggiuntivi.
È fondamentale che queste procedure siano eseguite da chirurghi esperti in strutture ospedaliere dotate di adeguate risorse di terapia intensiva, poiché l'accretismo placentare è responsabile di una quota significativa delle isterectomie post-partum globali.
Implicazioni per il Neonato
La placenta accreta può causare parto prematuro. I neonati nati in questo modo sono soggetti a complicazioni tipiche della prematurità, tra cui emorragie intracraniche, leucomalacia periventricolare cistica e un aumentato rischio di encefalopatia ipossico-ischemica dovuta a carenza di ossigenazione. Una gestione oculata e tempestiva della gravidanza è quindi necessaria non solo per la sicurezza della madre, ma anche per mitigare i rischi per lo sviluppo neonatale.
tags: #mancato #accollamento #placenta