La gravidanza rappresenta una fase della vita caratterizzata da una profonda trasformazione biologica, durante la quale il benessere materno e quello del nascituro sono strettamente interconnessi. La medicina materno-fetale ha compiuto passi da gigante nell'identificazione e nel trattamento di condizioni che possono compromettere lo sviluppo del feto, permettendo oggi di gestire situazioni che, fino a pochi decenni fa, venivano considerate quasi insormontabili. È fondamentale che ogni donna che pianifica una gravidanza, o che la stia vivendo, sia informata sul rischio specifico di difetti congeniti, sui metodi di prevenzione e sull’importanza dei test di screening e di diagnosi prenatale.
La sindrome da trasfusione feto-fetale (TTTS)
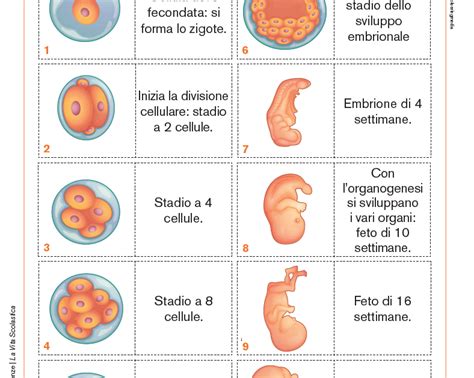
La sindrome da trasfusione feto-fetale (TTTS, twin-to-twin transfusion syndrome) è una complicanza specifica che colpisce il 10-15% delle gravidanze gemellari monocoriali (MC), ovvero quelle in cui i gemelli condividono la stessa placenta. In queste gravidanze, è frequente la presenza di anastomosi vascolari, ovvero connessioni che mettono in comunicazione le circolazioni dei due feti. Nella quasi totalità delle placente monocoriali sono presenti anastomosi vascolari di calibro variabile che connettono le due circolazioni fetali attraverso cui si può determinare uno squilibrio emodinamico tra i due feti per cui un gemello (ricevente) subisce un sovraccarico cardiocircolatorio e l’altro gemello (donatore) una progressiva riduzione del volume di sangue in circolo.
Meccanismi patologici e sintomi
In una gravidanza fisiologica, il sistema di interscambio ematico è in equilibrio grazie al flusso bidirezionale delle anastomosi. Nella TTTS, questo equilibrio si rompe: il gemello donatore, a causa della riduzione del volume di sangue, produce meno urina, portando a una riduzione della quantità di liquido amniotico nel suo sacco (oligo-anidramnios) e, nei casi gravi, alla sua totale assenza. Al contrario, nel gemello ricevente, l’eccesso di liquidi si traduce in vescica sovradistesa e eccesso di liquido nel suo sacco amniotico (polidramnios): in parole povere, il feto è costretto a fare molta pipì a causa dei liquidi in eccesso.
La diagnosi di corialità, ovvero il numero delle placente, deve essere definita e documentata con l’ecografia del primo trimestre, preferibilmente entro la 14ª settimana. La presenza di sintomi che possano far pensare a noi mamme di essere a rischio di TTTS purtroppo non è scontata. Per questo il monitoraggio ecografico tra la 16ª e la 24ª settimana è il pilastro fondamentale della prevenzione secondaria.
Terapia: il gold standard laser
Il Gold standard di cura è l’intervento di laser coagulazione delle anastomosi placentari in fetoscopia. Questa terapia agisce sulla patogenesi della TTTS, in quanto separa le due circolazioni fetali. I primi interventi intrauterini proposti all’inizio degli anni ‘80 consistevano nell’esecuzione di amniodecompressioni ripetute, ovvero la rimozione del liquido amniotico in eccesso, con una sopravvivenza globale limitata. All’inizio degli anni ’90 è stata introdotta la tecnica di coagulazione laser. In linea generale, la procedura consiste nell’introduzione, in anestesia locale sotto controllo ecografico, di un fetoscopio nel sacco amniotico del gemello ricevente. Il punto di introduzione viene scelto in base alla localizzazione della placenta e delle inserzioni dei cordoni ombelicali per ottenere la miglior visualizzazione possibile del piatto coriale.
L’intervento mira a interrompere lo scambio anomalo instauratosi a livello dei vasi sanguigni placentari e a ristabilire una circolazione adeguata per entrambi i gemelli. Studi di follow-up a medio-lungo termine (almeno 2 anni di vita) hanno evidenziato che i nati da gravidanze monocoriali trattate con laser endoscopico hanno un’incidenza di problematiche neuro-comportamentali di circa il 10%, un dato che testimonia l'importanza di una gestione in centri altamente specializzati.
Esiti a distanza delle twin-to-twin trasfusion syndromes trattate con laser terapia
Altre complicanze fetali e malformazioni congenite
Oltre alla TTTS, esistono altre condizioni che possono influenzare la salute del nascituro. Circa il 3% delle gravidanze è caratterizzata da un difetto congenito, un’anomalia che si sviluppa in epoca intrauterina. Questi difetti possono riguardare l’alterazione dello sviluppo morfologico, o difetti cromosomici e genetici.
Tipologie di difetti congeniti
I difetti congeniti possono essere suddivisi in quattro grandi categorie:
- Problemi sensoriali: Come nelle infezioni da Rosolia congenita, che possono portare alla triade di Gregg (cecità, sordità e cardiopatia).
- Disturbi metabolici: Derivano geneticamente da un’alterazione di una proteina-enzima, come nella fenilchetonuria, dove l’accumulo di fenilalanina può compromettere lo sviluppo del sistema nervoso.
- Insulti al sistema nervoso centrale: Patologie come la sindrome di Prader-Willi, caratterizzata da anomalie ipotalamiche, o la sindrome di Down (Trisomia 21), che comporta ritardi cognitivi.
- Malattie degenerative: Inclusa la distrofia muscolare o la sindrome di Rett, che colpiscono la capacità motoria e lo sviluppo neurologico.
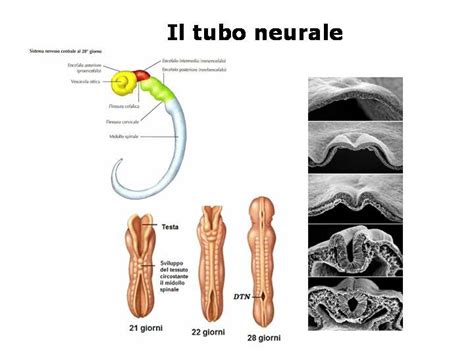
Particolare attenzione va posta ai difetti di chiusura del tubo neurale, come l'anencefalia o la spina bifida. Questi difetti sono spesso incompatibili con la vita o correlati a gravi disabilità, ma la loro incidenza può essere significativamente ridotta attraverso l'integrazione di acido folico preconcezionale e durante tutto il primo trimestre di gravidanza.
La malattia emolitica del feto e del neonato
La malattia emolitica si verifica quando il gruppo sanguigno della madre è Rh-negativo e quello del feto è Rh-positivo. In questo scenario, il sistema immunitario materno può riconoscere come estranei i globuli rossi del feto e produrre anticorpi (anticorpi anti-Rh) in grado di distruggerli, causando anemia fetale grave.
Diagnosi e gestione
Se il sangue materno contiene anticorpi anti-Rh, si procede con un monitoraggio stretto tramite ecodoppler per valutare il flusso sanguigno nel cervello del feto, indice indiretto di anemia. In caso di anemia confermata, è possibile intervenire con trasfusioni di sangue in utero, solitamente somministrate mediante un ago inserito in una vena del cordone ombelicale. Per prevenire la sensibilizzazione (che solitamente non avviene durante la prima gravidanza, ma mette a rischio quelle successive), alle donne Rh-negative viene somministrata l’immunoglobulina Rho(D) dopo le 28 settimane, dopo traumi o procedure invasive come l’amniocentesi, e dopo il parto.
Fattori di rischio e strategie di prevenzione
La prevenzione gioca un ruolo centrale. È importante che, pianificando una gravidanza, la coppia si sottoponga a un'analisi accurata dell'anamnesi personale e familiare. Tra i fattori di rischio principali vi sono:
- Età materna superiore ai 35 anni.
- Precedenti figli con patologie congenite.
- Assunzione di farmaci teratogeni o esposizione a sostanze tossiche.
- Stile di vita inadeguato (fumo, alcol, nutrizione sbilanciata).
L'astensione totale dal consumo di alcolici deve essere suggerita a tutte le donne, poiché l’alcol attraversa la placenta e può esercitare una tossicità diretta sul feto, compromettendo le funzioni cognitive, esecutive e di memoria. Come recita il monito dedicato: «Una vita che nasce teme l’alcol».

Anche il peso corporeo gioca un ruolo cruciale: sia le condizioni di sottopeso che quelle di obesità aumentano i rischi ostetrici. Il professionista sanitario deve inoltre verificare lo stato vaccinale (soprattutto per rosolia e toxoplasmosi) e valutare attentamente qualsiasi terapia farmacologica in corso, modificandola ove necessario.
La gestione di una gravidanza complessa non è solo una sfida clinica, ma anche umana. La creazione di un'alleanza terapeutica tra i medici (ginecologi, neonatologi, genetisti, chirurghi fetali) e i genitori è essenziale per affrontare percorsi che spesso appaiono, almeno inizialmente, insormontabili. Attraverso la diagnosi precoce, l'uso di tecnologie avanzate come la laser-terapia fetoscopica e il monitoraggio costante, la medicina moderna è oggi in grado di offrire risposte concrete e speranza alle famiglie che vivono situazioni di fragilità prenatale.
tags: #malattia #feto #fetale #conseguenze